Функциональные результаты радикальной нефрэктомии при клинически локализованном раке почки
 11344
11344 Радикальная нефрэктомия при клинически локализованном раке почки обеспечивает высокую отдаленную выживаемость. В связи с этим особый интерес вызывают функциональные результаты хирургического лечеэкспериментальных моделях продемонстрирована корреляция редукции числа нефронов и развития хронической болезни почек (повреждения почек или снижения скорости клубочковой фильтрации (СКФ) в течение 3 месяцев и более) [1, 2]. Помимо этого больные раком почки нередко страдают сопутствующими заболеваниями, способными неблагоприятно влиять на почечную функцию, такими как артериальная гипертензия, сахарный диабет, воспалительные и аутоиммунные болезни почек. Старение также ассоциировано с уменьшением числа функционирующих нефронов [3, 4]. Почечная функция после радикальной нефрэктомии по поводу рака почки изучалась лишь в нескольких небольших работах. Целью нашего исследования явилось изучение частоты и выявление факторов риска развития неблагоприятных функциональных исходов органоуносящего лечения клинически локализованного почечно-клеточного рака.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование ретроспективно отобраны медицинские данные 426 больных клинически локализованным раком почки, подвергнутых радикальной нефрэктомии в ФГБУ «РОНЦ им. Н.Н. Блохина РАМН» с 1991 по 2011 гг. Медиана возраста пациентов составила 57 (23-80) лет. В исследование включено 219 мужчин (51,4%) и 207 женщин (48,6%) (соотношение 1,1:1). Поражение правой почки диагностировано в 216 (50,7%) случаях, левой – в 210 (49,3%). Опухоль располагалась в верхнем полюсе у 128 (30,0%), среднем сегменте – у 156 (36,6%), нижнем полюсе – у 142 (33,4%) из 426 больных. Медиана размеров новообразования почечной паренхимы в наибольшем измерении составила 5,0±2,2 см. Клиническая категория сТ1а выявлена в 113 (26,5%), cT1b – в 224 (52,5%), сТ2а – в 37 (8,7%), cT2b – в 52 (12,2%) из 426 наблюдений. Ни у одного пациента не было радиологически определяемых регионарных и отдаленных метастазов. Сопутствующие заболевания, способные неблагоприятно влиять на почечную функцию (артериальная гипертензия, сахарный диабет), диагностированы в 139 (32,6%) из 426 случаев. Медиана индекса сопутствующих заболеваний Чарльсона в группе равнялась 3±1,3. Медиана индекса массы тела (ИМТ) составила 28,7±5,2, ожирение (ИМТ≥30) место у 168 (39,4%) пациентов. Согласно классификации ASA класс операционного риска расценен как I-II у 253 (59,4%), IIIIV – у 173 (40,6%) больных.
Всем больным выполнена радикальная нефрэктомия лапаротомным (n=211) или лапароскопическим (n=215) доступами. Ни один из 426 пациентов не получал дополнительного лекарственного или лучевого лечения.
Во всех наблюдениях осуществлялось динамическое наблюдение за пациентами (медиана 50,0±12,3 месяца).
Исходная почечная функция оценивалась с помощью вычисления расчетной скорости клубочковой фильтрации (СКФ) по формуле Modification of Diet in Renal Disease study [5], исходя из значений сывороточного креатинина в течение < 30 дней до нефрэктомии, и классифицировалась по модифицированной системе National Kidney Foundation/Kidney Disease Outcomes Quality Initiative classification [6]. Почечная функция после радикальной нефрэктомии оценивалась в раннем (≤28 дней) и позднем (>28 дней) послеоперационном периодах. Изменения почечной функции в раннем послеоперационном периоде классифицировались по системе RIFLE [7]. В позднем послеоперационном периоде для оценки почечной функции вычисляли СКФ. Производилась регистрация случаев развития хронической болезни почек (СКФ < 60 мл/мин/1,73 м2 в двух последовательных измерениях), проведения гемодиализа, а также быстрого прогрессирования хронической болезни почек (СКФ < 60 мл/мин/1,73 м2, снижающийся ≥4 мл/мин/1,73 м2 в год). Для оценки взаимосвязи между сопутствующими заболеваниями пациентов послеоперационного функционального состояния оставшейся почки (острое снижение почечной функции (ОСПФ), хроническая болезнь почек (ХБП), быстрое прогрессирование хронической болезни почек) использовали регрессионный анализ. Статистический анализ результатов проводили с помощью блока программ “SPSS 13.0 for Windows”.
РЕЗУЛЬТАТЫ
У всех 426 больных при гистологическом исследовании подтверждено наличие аденокарциномы. Степень анаплазии G расценена как G1 в 15,9%, G2 – в 72,6%, G3 – в 11,5% наблюдений. Категория рТ1а выявлена у 113 (26,4%) пациентов, рТ1b – у 224 (52,6%), рТ2а – у 30 (7,0%), pT2b – у 7 (1,6%), рT3a – у 52 (12,2%) больных; категория рN1 диагностирована в 11 (2,6%) наблюдениях. Метастазы рака почки в надпочечник выявлены у 3 (0,7%) больных.
Из 426 больных 418 (98,2%) живы через пять лет после операции: 405 (95,1%) – без признаков болезни, 13 (3,1%) – с метастазами; 8 (1,9%) пациентов умерли: 2 (0,5%) – от рака, 6 (1,4%) – от других причин, не имея признаков рака почки. Пятилетняя общая, специфическая и безрецидивная выживаемость всех больных составили 95,1%, 95,4% и 94,5% соответственно.
Медиана исходной СКФ у 426 больных составляла 83,8 мл/мин/1,73 м2. ХБП≥3 степени (СКФ< 60 мл/мин/1,73 м2) отмечена у 82 (19,2%) пациентов.
ОСПФ в раннем послеоперационном периоде зарегистрировано в 110 (25,8%) из 426 наблюдений. В 2/3 случаев ОСПФ проявлялось увеличением уровня креатинина сыворотки крови и не требовало почечно-заместительной терапии (классы нарушения R и I). У 38 (8,9%) больных зарегистрирована олигурия или анурия (классы нарушения F,L,E), в том числе длительная (3 (0,7%) пациента). Показания к интенсивной терапии, включая острый диализ (ОД), имелись у 9 (2,1%) больных. Исход в терминальную стадию (класс нарушения E) отмечен в 1 (0,2%) случае (таблица 1). В регрессионном анализе независимую неблагоприятную прогностическую значимость подтвердили такие факторы, как заболевания, влияющие на почечную функцию (OR=0,226, 95% CI: 0,073-0,699, р< 0,0001) и исходная СКФ≤45 мл/мин/1,73 м2 (OR=0,066, 95% CI: 0,037-0,117, р=0,010) (рис. 1).
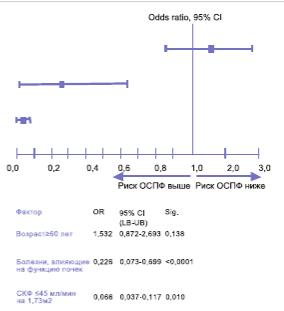
Рис. 1. Отношение рисков развития острого снижения почечной функции и 95% доверительные интервалы
Таблица 1. ОСПФ у больных в раннем послеоперационном периоде после радикальной нефрэктомии
| Острое снижение почечной функции | Все (n=426) | Открытая нефрэктомия (n=211) | Лапароскопическая
нефрэктомия (n=215) |
Р | |||
|---|---|---|---|---|---|---|---|
| Абс. | % | Абс. | % | Абс. | % | ||
| Нет | 316 | 74,2 | 153 | 72,5 | 163 | 75,8 | 0,252 |
| Есть | 110 | 25,8 | 58 | 27,5 | 52 | 24,2 | |
| R (risk) | 31 | 7,3 | 15 | 7,1 | 16 | 7,4 | 0,515 |
| I (injury) | 41 | 9,6 | 22 | 10,4 | 19 | 8,8 | |
| F (failure) | 35 | 8,2 | 20 | 9,5 | 15 | 7,0 | |
| L (loss) | 2 | 0,5 | 0 | 0,0 | 2 | 0,9 | |
| E (end stage kidney disease) | 1 | 0,2 | 1 | 0,5 | 0 | 0,0 | |
| Диализ | 9 | 2,1 | 5 | 2,4 | 4 | 1,9 | 0,488 |
Таблица 2. СКФ у больных в позднем послеоперационном периоде после радикальной нефрэктомии
| СКФ, мл/мин/1,73 м2 | Все (n=426) | Открытая нефрэктомия (n=211) |
Лапароскопическая нефрэктомия (n=215) |
Р | |||
|---|---|---|---|---|---|---|---|
| Абс. | % | Абс. | % | Абс. | % | ||
| >90 | 103 | 24,2 | 48 | 22,7 | 55 | 25,6 | 0,808 |
| 60-90 | 149 | 35,0 | 72 | 34,1 | 77 | 35,8 | |
| 45-59 | 118 | 27,7 | 60 | 28,4 | 58 | 27,0 | |
| 30-44 | 26 | 6,1 | 15 | 7,1 | 11 | 5,1 | |
| 15-29 | 29 | 6,8 | 15 | 7,1 | 14 | 6,5 | |
| <15 | 1 | 0,2 | 1 | 0,5 | 0 | 0,0 | |
| Снижение СКФ ≥4 мл/мин/1,73 м2 в год |
12 | 2,8 | 8 | 3,8 | 4 | 1,8 | 0,320 |
Риск появления показаний к ОД в раннем послеоперационном периоде оказался достоверно выше у лиц старше 60 лет (OR=0,029, 95%CI: 0,002-0,368; р=0,006), больных ожирением (ИМТ>30) (OR=0,034, 95%CI:0,001-0,890; р=0,026) и пациентов с исходной СКФ ≤ 45 мл/ мин / 1,73 м2 (OR=0,035, 95%CI: 0,003-0,400; р=0,007).
Снижение СКФ< 60 мл/мин/1,73 м2 (ХБП≥3 стадии) отмечено у 40,8% больных, подвергнутых радикальной нефрэктомии, при этом выраженное снижение СКФ (< 30 мл/мин/1,73 м2) зарегистрировано у 30 (7,0%) пациентов. Почечная недостаточность, требующая проведения программного диализа, развилась только в 1 (0,2%) случае (таблица 2). Продолжающееся снижение СКФ ≥4 мл/мин/1,73 м2 в год среди больных с ХБП≥3 стадии имело место в 12 (2,8%) наблюдениях. В регрессионном анализе факторами неблагоприятного прогноза развития ХБП≥3 стадии являлись: возраст 60 лет и старше (OR=0,261; 95% CI: 0,149-0,459; p< 0,0001), заболевания, влияющие на почечную функцию (OR=0,288, 95% CI: 0,154-0,539, р< 0,0001), размер первичной опухоли < 4 см (OR=0,411, 95% CI: 0,330-0,492, р< 0,0001) острое нарушение почечной функции в раннем послеоперационном периоде (OR=0,119, 95% CI: 0,057-0,248, р< 0,0001) (рис. 2).
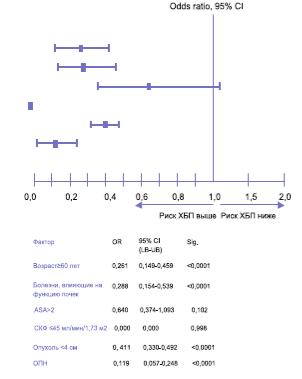
Рис. 2. Отношение рисков развития хронической болезни почек ≥3 стадии и 95% доверительные интервалы
Продолжающееся снижение СКФ ≥4 мл/мин/1,73 м2 в год среди больных с ХБП≥3 стадии имело место в 12 (2,8%) наблюдениях. Риск продолжающегося снижения почечной достоверно выше у лиц ≥60 лет (OR=0,048, 95%CI: 0,006-0,391; р=0,005), больных ожирением (ИМТ>30) (OR=0,188, 95%CI: 0,047-0,754; р=0,018), пациентов с сопутствующими заболеваниями, ально способными снижать почечную функцию (OR=0,171, 95% CI: 0,031-0,948; р=0,043).
Исходные показатели СКФ, а также функциональные результаты радикальной нефрэктомии (частота и классы ОСПФ, частота и стадии ХБП, риск появления показаний к ОД, а также частота продолжающегося снижения СКФ) не различались в группах пациентов, оперированных открытым и лапароскопическим доступами (р>0,05 для всех).
ОБСУЖДЕНИЕ
Удаление 50% функционирующих нефронов путем радикальной нефрэктомии немедленно редуцирует почечную функцию вдвое по сравнению с исходной. Однако в течение короткого периода времени контралатеральная почка начинает компенсировать снижение почечной функции [8]. Увеличение объема плазмы, обусловленное снижением экскреции, вызывает увеличение выработки ангиотензина II, повышающего клубочковое давление и вызывающего гиперфильтрацию, а также активацию тубулогломерулярной системы обратной связи, приводящую к сужению приводящих артериол и увеличению скорости раннего дистального потока [9]. Кроме того, происходят адаптивные структурные изменения контралатеральной почки, заключающиеся в гипертрофии и гиперплазии оставшейся почечной ткани за счет стимуляции фазы трансляции клеточного цикла и супрессии генов–ингибиторов роста [10]. В ряде случаев хроническая клубочковая гипертензия и гиперфильтрация приводят к повреждению почек или увеличению степени предсуществующих нарушений почечной функции [11].
Мы зарегистрировали ОСПФ в раннем послеоперационном периоде в 25,8% случаев, при этом олигурия/анурия (классы нарушения F,L,E) развилась у 8,9% пациентов, а показания к интенсивной терапии, включая ОД, имелись только у 2,1% больных. Исход в терминальную стадию болезни почек отмечен в 1 (0,2%) случае. В исследовании Ajin Cho et al. ОСПФ отмечено у 33,7% из 519 больных, подвергнутых нефрэктомии. В данной серии наблюдений преобладал класс риска ОСПФ R (31,8%), категория I диагностирована у 1,5%, F – у 0,4% больных. Нарушений почечной функции классов L и E не зарегистрировано [12]. К сожалению, в крупной (n=1338) серии наблюдений Klarenbach S. et al., посвященной изучению функциональных результатов хирургического лечения рака почки, не отражена частота и структура ОСПФ. В работе авторов указано, что терминальная стадия болезни почек и/или показания к ОД зарегистрированы у 2% больных, подвергнутых нефрэктомии (80% пациентов, включенных в исследование) или резекции почки (20% пациентов, включенных в исследование) [13], что согласуется с нашими данными.
При медиане наблюдения 50 месяцев ХБП≥3 стадии зарегистрирована у 40,8% наших больных. По данным ряда авторов, частота снижения СКФ< 60 мл/мин/1,73 м2 через 3-60 месяцев после радикальной нефрэктомии при опухолях почки колеблется от 38% до 69,6%. Столь широкий разброс значений данного показателя, вероятнее всего, объясняется существенными различиями критериев
селекции пациентов в разных сериях наблюдений [12, 14, 15]. В нашей работе выраженное снижение СКФ (< 30 мл/мин/1,73 м2) развилось только у 7,0% пациентов, а почечная недостаточность, требующая проведения программного диализа, имела место в 1 (0,2%) случае. Аналогичные результаты опубликовали Klarenbach S. et al., выявившие снижение СКФ< 30 мл/мин/ 1,73 м2 у 7,3% и терминальную стадию болезни почек у 2% из 1151 больных, оперированных по поводу рака почки [13].
Теоретически, вероятность снижения почечной функции после нефрэктомии должна быть выше при исходном снижении СКФ и/или состояниях, способствующих ее снижению. По данным Bijol V. et al. в 60% гистологических препаратов, изготовленных из опухолевонеизмененной паренхимы почек, удаленных по поводу почечно-клеточного рака, выявляются патологические изменения, соответствующие ХБП (артериосклероз, атрофия канальцев), и потенциально способные вызывать снижение СКФ [16]. Частота клинически значимого снижения СКФ (≤60 мл/мин/1,73 м2) у больных раком почки до хирургического лечения гораздо ниже и составляет, по нашим данным, 19,2%.
Низкая СКФ до нефрэктомии свидетельствует о функциональной несостоятельности нефронов обеих почек, которые не могут обеспечить развитие адекватной адаптивной реакции после органоуносящей операции. Исходное снижение СКФ является фактором, достоверно повышающим риск ОСПФ (OR=0,066, 95% CI: 0,0370,117), и приводящем к ОД (OR=0,035, 95% CI: 0,003-0,400). Базовая СКФ≤60 мл/мин/1,73 м2 является независимым фактором неблагоприятного прогноза функциональных результатов нефрэктомии в большинстве исследований, посвященных данному вопросу [13-15, 17].
Исходные состояния и заболевания, приводящие к повреждению почечной паренхимы, даже еще не вызывающему клинически значимого снижения СКФ, также повышают вероятность ухудшения функциональных результатов нефрэктомии. Так, в процессе старения у человека постепенно развивается склероз почечной паренхимы и мелких сосудов почек [3,4]. По нашим данным, количество и функциональное состояние поврежденных нефронов, оставшихся после нефрэктомии, у 32,9% больных ≥60 лет не позволяют оставшейся почке быстро адаптироваться к удвоившейся нагрузке, что клинически проявляется повышением концентрации креатинина и уменьшением темпа диуреза в раннем послеоперационном периоде. Возраст увеличивал риск появления показаний к ОД в нашей серии наблюдений (OR=0,029, 95%CI: 0,002-0,368; р=0,006). Сходные результаты опубликованы Ajin Cho, отметившим достоверное увеличение частоты ОСПФ после нефрэктомии у пациентов пожилого возраста [12]. В нескольких исследованиях старение выделено в качестве независимого фактора риска ХБП≥3 стадии после радикальной нефрэктомии [13, 15, 17]. По данным Memorial SloanKettering Cancer Center (MSKCC), каждые 10 лет жизни увеличивают риск снижения СКФ ≤60 мл/мин/1,73 м2 в 1,2 раза, а до ≤45 мл/мин/1,73 м2 – в 1,6 раза [15]. В нашей серии наблюдений с увеличением риска развития ХБП≥3 стадии был ассоциирован возраст ≥60 лет (OR=0,261; 95% CI: 0,149-0,459).
Среди распространенных в популяции заболеваний, влияющих на функцию почек, наибольшей клинической значимостью обладают артериальная гипертензия и сахарный диабет. Проводя факторный анализ рисков развития хронической болезни почек, мы объединили эти заболевания в единую группу, так как и гипертензия, и диабет способны привести к развитию нефросклероза, снижающего СКФ. Можно предположить, что компенсаторное повышение внутриклубочкого давления и гиперфильтрация после нефрэктомии у пациентов с подобными изменениями почечной паренхимы потенциально может привести к декомпенсации почечной функции. Наличие заболеваний, влияющих на функцию почек, достоверно повышает риск ОСПФ после нефрэктомии (OR=0,226, 95% CI: 0,073-0,699). Некоторыми авторами отмечено увеличение частоты развития ХБП≥3 стадии при наличии заболеваний, влияющих на функцию почек. Так, Jeon H. выделил сахарный диабет как независимый фактор риска снижения СКФ ≤60 мл/мин/1,73 м2 после нефрэктомии [17]. По данным Huang W. артериальная гипертензия достоверно увеличивает риск снижения СКФ≤45 мл/мин/1,73 м2 через 5 лет после нефрэктомии в 1,74 раза [15]. В нашей серии наблюдений наличие заболеваний, влияющих на функцию почек, также достоверно увеличивало риск снижения СКФ ≤60 мл/мин/1,73 м2 после нефрэктомии (OR=0,288, 95% CI: 0,154-0,539).
При ожирении отставание сосудистой сети от темпа роста жировой ткани вызывает гипоксию, стимулирующую гиперэкспрессию факторов ангиогенеза, обуславливающих патологическую почечную гемодинамику, и воспалительных цитокинов, обеспечивающих симуляцию воспаления почечной паренхимы и развитие ХБП [18-20]. Вероятно, в связи с этим в нашей серии наблюдений ожирение оказалось ассоциировано с достоверным повышением риска появления показаний к ОД после нефрэктомии (OR=0,034, 95%CI:0,001-0,890). Сходные результаты опубликованы Ajin Cho, отметившим достоверное увеличение частоты ОСПФ после нефрэктомии у лиц с высоким ИМТ [12].
Весьма интересным представляется достоверное увеличение частоты развития ХБП≥3 стадии после нефрэктомии у больных с опухолями ≤4 см, отмеченное в нашей серии наблюдений, а также в исследовании Klarenbach S. [13]. Установлено, что компенсаторная гипертрофия контралатеральной почки может развиваться у пациентов с односторонними опухолями почечной паренхимы до нефрэктомии [21]. Можно предположить, что компенсаторные реакции в здоровой почке у больных с опухолями больших размеров инициируются до хирургического лечения и продолжаются после операции, тогда как при малых новообразованиях адаптивные процессы начинаются только после нефрэктомии и могут оказаться неспособны полностью компенсировать недостаточную почечную функцию.
В нашей серии наблюдений ХБП≥3 стадии в 1,8 раза чаще развивалась у больных, имевших ОСПФ в раннем послеоперационном периоде, чем у пациентов, не имевших эпизода значимого снижения почечной функции после нефрэктомии. В корейском исследовании ОСПФ после операции являлось независимым фактором, повышающим риск развития ХБП с 32% до 50% при наблюдении в течение 3 лет после удаления опухолево-пораженной почки [12]. Сходные данные опубликованы рядом других авторов [21-24]. Экспериментальные работы показали, что повреждение почечной паренхимы, развившееся во время эпизода ОСПФ, может являться причиной развития тубуло-интерстициального фиброза и уменьшения количества функционирующих нефронов [25-27], а также прогрессирующего повреждения почечных микрососудов [28]. Можно предположить, что нефрэктомия является причиной сходного по механизму ответа в контралатеральной почке, ведущего к развитию хронического повреждения почечной паренхимы. Помимо прочего, данная гипотеза представляется наиболее логичным объяснением сходства спектров факторов риска ОСПФ и ХБП после удаления опухолево-пораженной почки.
По данным Klarenbach S. et al. частота быстрого прогрессирования ХБП после хирургического лечения почечноклеточного рака составляет 2,4% [13]. Это согласуется с нашими данными: у 2,8% пациентов зарегистрировано клинически значимое продолжающееся снижение СКФ. Риск продолжающегося снижения СКФ наиболее высок у больных пожилого возраста, страдающих ожирением и заболеваниями, влияющими на функцию почек. Не исключено, что наличие данных неблагоприятных факторов, способствующих развитию нефросклероза, усугубляет течение патологических процессов, описанных выше.
Необходимо отметить, что хирургический доступ, использованный для нефрэктомии, не влиял на функциональные результаты как в нашей серии наблюдений, так и в ранее опубликованных исследованиях [13-15].
ЗАКЛЮЧЕНИЕ
У больных клинически локализованным раком почки выполнение радикальной нефрэктомии ассоциировано с высоким риском ОСПФ (25,8%) (в том числе, требующего проведения ОД в 2,1% наблюдений) и развитием ХБП≥3 стадии у 40,8% больных (в том числе – с быстрым снижением СКФ в 2,8% случаев). Исходное снижение СКФ, а также наличие состояний и/или заболеваний, способных снижать количество и функциональную шихся нефронов (возраст, сахарный диабет, артериальная гипертензия, ожирение) повышает риск неблагоприятного исхода лечения в отношении почечной функции. ХБП≥3 стадии чаще развивается у больных с небольшим объемом первичной опухоли, перенесших ОСПФ в раннем послеоперационном периоде. Неудовлетворительные ные результаты радикальной нефрэктомии требуют тщательного подхода к выбору метода хирургического лечения клинически-локализованного рака почки.
ЛИТЕРАТУРА
1. Levine DZ, Iacovitti M, Robertson S.J. Modulation of single-nephron GFR in the db/db mouse model of type 2 diabetes mellitus. II. Effects of renal mass reduction. // Am J Physiol Regul Integr Comp Physiol. 2008. N 294. P.1840–1846.
2. Simons JL, Provoost AP, De Keijzer MH, Anderson S, Rennke HG, Brenner BM. Pathogenesis of glomerular injury in the fawn-hooded rat: effect of unilateral nephrectomy. // J Am Soc Nephrol. 1993. N 4. P.1362–1370.
3. Setiawan VW, Stram DO, Nomura AM et al. Risk factors for renal cell cancer: the multiethnic cohort. // Am J Epidemiol. 2007. N 166. P.932–940.
4. Coleman JA. Familial and hereditary renal cancer syndromes. // Urol Clin North Am. 2008. N 35. P.563–572.
5. Levey AS, Greene T, Kusek JW. A simplified equation to predict glomerular filtration rate from serum creatinine // J Am Soc Nephrol 2000. N 11. Р.155.
6. Bellomo R, Ronco C, Kellum JA, Mehta RL, Palevsky P. Acute renal failure – definition, outcome measures, animal models, fluid therapy and information technology needs: the Second International Consensus Conference of the Acute Dialysis Quality Initiative (ADQI) Group. // Crit Care. 2004. Vol. 8, N 4. P.204-212.
7. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification. // Am J Kidney Dis. 2002. N 39. P.1–266.
8. Shirasaki Y, Tsushima T, Saika T. Kidney function aer nephrectomy for renal cell carcinoma. // Urology. 2004. N 64. P.43–47.
9. Komlosi P, Bell PD, Zhang ZR. Tubuloglomerular feedback mechanisms in nephron segments beyond the macula densa. // Curr Opin Nephrol Hypertens. 2009. Vol. 18, N 1. P.57–62.
10. Kasinath BS, Feliers D, Sataranatarajan K. Regulation of mRNA translation in renal physiology and disease. // Am J Physiol Renal Physiol. 2009. Vol. 297, N 5. P.1153-1165. Epub. 2009. Jun. 17.
11. Donckerwolcke RM, Coppes MJ. Adaptation of renal function after unilateral nephrectomy in children with renal tumours. // Pediatr Nephrol. 2001. N 16. P.568–574.
12. Ajin Cho, Jung Eun Lee, Gee-Young Kwon. Post-operative acute kidney injury in patients with renal cell carcinoma is a potent risk factor for new-onset chronic kidney disease aer radical nephrectomy. // Nephrol. Dial. Transplant. 2011. Vol. 26, N 11. P.3496-3501.
13. Klarenbach S, Moore RB, Chapman DW, Dong J, Braam B. Adverse renal outcomes in subjects undergoing nephrectomy for renal tumors: a populationbased analysis. // Eur Urol. 2011. N 59. P.333–339. 14. Barlow L, Korets R, Laudano M, Benson M, McKiernan J. Predicting renal functional outcomes after surgery for renal cortical tumours: a multifactorial analysis. // BJU Int. 2010. N 106. P.489–492.
15. Huang WC, Levey AS, Serio AM. Chronic kidney disease after nephrectomy in patients with renal cortical tumors: a retrospective cohort study. // Lancet Oncology. 2006. N 7. P.735–740.
16. Bijol V, Mendez GP, Hurwitz S. Evaluation of the nonneoplastic pathology in tumor nephrectomy specimens. // Am J Surg Pathol. 2006. N 30. P.575-584.
17. Jeon HG, Jeong IG, Lee JW, Lee SE, Lee E. Prognostic factors for chronic kidney disease after curative surgery in patients with small renal tumors. // Urology. 2009. N 74. P.1064–1068.
18. Cullberg KB, Paulsen SK, Pedersen SB and Richelsen B. Resveratrol inhibits the hypoxia-induced inflammation and angiogenesis in human adipose tissue in vitro // The International Association for the Study of Obesity. 2010. N 11. (Suppl. 1). P.1-472/ P.26.
19. Maltzman JS, Berns JS. Are inflammatory cytokines the «evil humors» that increase morbidity and cardiovascular mortality in chronic kidney disease? // Seminars In Dialysis. 2005. Vol. 18, N 5. P.441-443.
20. Bosma RJ, Krikken JA, Homan van der Heide JJ. Obesity and renal hemodynamics. // Contrib Nephrol. 2006. Vol. 151. P.184-202.
21. Prassopoulos P, Cavouras D, Gourtsoyiannis N. Preand post-nephrectomy kidney enlargement in patients with contralateral renal cancer. // Eur Urol. 1993. N 24. P.58-61.
22. Okusa MD, Chertow GM, Portilla D. The nexus of acute kidney injury, chronic kidney disease, and World Kidney Day 2009. // Clin J Am Soc Nephrol. 2009. N 4. P.520-522.
23. Lo LJ, Go AS, Chertow GM. Dialysis-requiring acute renal failure increases the risk of progressive chronic kidney disease. // Kidney Int. 2009. N 76. P.893-899.
24. Ishani A, Xue JL, Himmelfarb J. Acute kidney injury increases risk of ESRD among elderly. // J Am Soc Nephrol. 2009. N 20. P.223-228.
25. Burne-Taney MJ, Liu M, Ascon D. Transfer of lymphocytes from mice with renal ischemia can induce albuminuria in naive mice: a possible mechanism linking early injury and progressive renal disease? // Am J Physiol Renal Physiol. 2006. N 291. P.981-986.
26. Burne-Taney MJ, Yokota N, Rabb H. Persistent renal and extrarenal immune changes after severe ischemic injury. // Kidney Int. 2005. N 67. P.1002-1009.
27. Basile DP, Donohoe D, Roethe K. Renal ischemic injury results in permanent damage to peritubular capillaries and influences long-term function. // Am J Physiol Renal Physiol. 2001. N 281. P.887-899.
28. Horbelt M, Lee SY, Mang HE. Acute and chronic microvascular alterations in a mouse model of ischemic acute kidney injury. // Am J Physiol Renal Physiol. 2007. N 293. P.688-695.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 358.22 кб |















































































