Метафилактика мочекаменной болезни в амбулаторных условиях
 27350
27350 В странах, в том числе и России, все чаще констатируется тенденция к росту заболеваемости мочекаменной болезнью [1]. Мочекаменная болезнь одна из форм проявления заболеваний обмена веществ, которая по прогнозу ученых будет иметь дальнейшую тенденцию к росту в связи произошедшими существенными изменениями характера и качества питания людей, увеличением числа неблагоприятных экологических и социальных факторов, оказывающих как прямое, так и опосредованное действие на организм человека. Актуальность проблемы уролитиаза обусловлена тем, что в 65-70% случаях болезнь диагностируется у лиц в возрасте 20-55 лет, т.е. в наиболее трудоспособном периоде жизни. Настораживает тот факт, что все чаще мочекаменная болезнь стала диагностироваться у детей даже грудничкового возраста [2, 3, 4]. Несмотря на широкое внедрение новых высокоэффективных, неинвазивных методов диагностики и лечения мочекаменной болезни, частота рецидива продолжает оставаться высокой до 38,4% наблюдений [5]. Общеизвестно, что как бы эффективно не была проведена операция по удалению камня, без последующей комплексной и индивидуально подобранной метафилактики конечный результат лечения будет неудовлетворительным. В связи с этим особую актуальность приобретает одно из важнейших направлений в организации диагностики, профилактики и лечения данного заболевания создание стандартных комплексных протоколов ведения больных на разных этапах лечения, которые должны прийти на смену разнообразному их множеству или полному отсутствию в отдельных медицинских учреждениях, и в первую очередь в поликлиниках. Стандартизированный комплексный подход позволяет унифицировать лечение больных, выработать единую согласованную терминологию с подключением к лечебно-диагностическому процессу эндокринологов, терапевтов, диетологов, гастроэнтерологов, физиотерапевтов и врачей других смежных специальностей, которые могут назначить дополнительное лечение, воздействующее на факторы риска камнеобразования, снижая, таким образом, степень рецидива. Амбулаторно-поликлиническое учреждение ведущее и наиболее важное, но, к сожалению, на настоящий момент, наиболее слабое звено как в диагностике, так в и консервативном комплексном лечении пациентов с уролитиазом, что нередко приводит к развитию осложнений, а в ряде случаев и к органоуносящему вмешательству, что было доказано в проведенных в НИИ урологии и ГКУБ № 47 исследованиях (таблица 1).
Таблица 1. Характеристика пациентов, госпитализированных в гкуб № 47 с острым калькулезным обструктивным пиелонефритом (259 больных) [6, 7].
| Длительность заболевания от начала почечной колики | Длительность лихорадки (до 38°с) |
| 1 сутки = 72 (27,0%) | 1 сутки = 51 (19,7%) |
| 1-3 суток = 1 38 (53,5%) | до 3 суток = 1 53 (59,1%) |
| 3-5 и более = 48 (18,5%) | 3-5 и более = 55 (21,2%) |
| 1 36 (52,5%) занимались самолечением до вызова скорой помощи |
Именно анализу и разработке метафилактики камнеобразования посвящено данное исследование, его обсуждение и результат протокол ведения пациентов в амбулаторных условиях, страдающих мочекаменной болезнью.
Материально-техническое оснащение поликлиники
Любое лечебно-профилактическое учреждение (поликлиники, стационары), независимо от его формы собственности, имеющее лицензию на данный вид медицинской помощи (лечение мочекаменной болезни у взрослых и детей), должно быть оснащено оборудованием, позволяющим диагностировать мочекаменную болезнь на современном уровне. Лечение должно дополнять более детальное обследование определение состава камня, состояние обменных нарушений крови и мочи, посев мочи с определением антибиотикочувствительности, исследование гормонального фона, выявление сопутствующих заболеваний, предрасполагающих к уролитиазу и др. Это позволит выработать консервативную терапию для каждого конкретного пациента, направленную на метафилактику или профилактику камнеобразования и реабилитацию. В штате учреждения, где оказывается помощь больным мочекаменной болезнью, должны осуществляться консультации следующими специалистами: уролог, нефролог, эндокринолог, терапевт, хирург, физиотерапевт, а также педиатр и детский уролог-андролог, если речь идет о педиатрическом лечебнопрофилактическом учреждении.
Обследование пациентов с мочекаменной болезнью
Анамнез. Первоначально, как правило, больные обращаются в поликлинику при возникновении почечных колик (нередко сопровождающихся присоединившимся острым пиелонефритом), болей в поясничной области, макрогематурии. Часто мочекаменная болезнь может протекать бессимптомно и выявиться при случайном обследовании по поводу другого заболевания. После оказания пациенту неотложной помощи, избавления от камня, необходимо установить причины (факторы риска), приведшие к заболеванию, провести комплексное урологическое обследование.
Выработанные в результате обследования адекватные комплексные лечебно-диагностические мероприятия позволят осуществлять индивидуальную метафилактику у каждого конкретного больного, что особенно актуально у детей и пациентов молодого возраста.
Факторы риска образования рецидивных камней:
- начало заболевания в молодом возрасте (< 25 лет);
- формирование более 3 камней за 3 года;
- камни, содержащие брушит;
- единственная функционирующая почка;
- лекарства, имеющие отношение к образованию камней (лекарства, содержащие кальций, витамин D, ацетазоламиды, аскорбиновая кислота в больших дозах (> 4 г/сут.), сульфонамиды, триамтерен, индинавир);
- аномалии мочевыделительной системы (губчатая почка, обструкция лоханочно-мочеточникового сегмента, отшнурованная чашечка, стриктура мочеточника, пузырномочеточниковый рефлюкс, подковообразная почка, уретероцеле);
- сопутствующие заболевания, способствующие камнеобразрованию (гиперпаратиреоз, почечный канальцевый ацидоз, болезнь Крона, перенесенные операции на кишечнике с резекцией тонкой кишки, тонкотолстокишечный анастомоз, травмы костей с длительной иммобилизацией, мальабсорбтивные состояния, саркоидоз, цистиновый фиброз, подагра);
- особенности диеты (низкое суточное потребление жидкости, преобладание продуктов содержащих животный белок, повышенное потребление поваренной соли);
- семейный анамнез заболевания.
Важно, что за последнее время отмечается прогрессивный рост заболеваемости мочекаменной болезнью среди детского населения России. Исследования, проведенные в НИИ урологии [9], позволили выделить факторы риска развития мочекаменной болезни в детской возрастной группе.
Факторы риска камнеобразования у детей:
- наличие в анамнезе у ближайших родственников факторов риска развития уролитиаза, урологических заболеваний, особенно мочекаменной болезни, сопровождающихся метаболическими нарушениями камнеобразующих веществ 68,5% наблюдений;
- наличие аномалий мочевыделительной системы у ребенка 21,2% наблюдений;
- проживание семьи в экологически неблагоприятных условиях 88,5% наблюдений;
- наличие у родителей вредных привычек (курение, потребление алкоголя) 16,6% наблюдений;
- особенности течения беременности у матери отягощенная беременность на фоне токсикоза (82,7% наблюдений) и, в особенности, гестоза (16,1% наблюдений), прием противовирусных и антибактериальных препаратов (16,6% наблюдений).
Таблица 2. Методика сбора суточной мочи
| 1. | Сбор мочи осуществляют в одну емкость. | Емкость заранее промеряют и делают на ней отметки: 0,5 л, 1л, 1,5 л, 2 л, 2,5 л |
| 2. | В день сбора суточной мочи необходимо употребить не менее 2-х литров жидкости | Необходимо учитывать потребляемые первые блюда, компоты, соки и т.д. |
| 3. | По окончании сбора суточной мочи ее взболтать, держа емкость в руках, и отлить 100 г в отдельную емкость | |
| 4. | Утреннюю мочу собрать в отдельную емкость | до 100 мл |
| 5. | Указать объем мочи собранной в течение суток, вес и рост пациента | |
| 6. | По окончании сбора мочи забирается венозная кровь (натощак) | до 20 мл |
Лабораторные, инструментальные исследования, а также методы визуализации камней. Все пациенты с мочекаменной болезнью должны систематически проходить следующее обследование (неосложненное течение заболевания) [1, 8, 9]:
- общий клинический анализ мочи (1 раз в 3 месяца и по показаниям);
- биохимическое исследование крови с определением уровней креатинина, мочевины, калия, натрия, кальция и мочевой кислоты (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
- ультразвуковое исследование почек, верхней и нижней трети мочеточника, мочевого пузыря (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
- рентгенологическое обследование обзорный снимок живота, экскреторная урография (по показаниям);
- посев мочи с определением чувствительности к антибиотикам, который особенно показан пациентам молодого возраста, детям и больным с кальциево-фосфатным уролитиазом. Антибактериальная терапия может быть адекватна только в условиях восстановленного пассажа мочи. Обследование необходимо повторить после проведенного курса терапии; при отсутствии роста микрофлоры антибиотикотерапия должна быть прекращена, назначен контрольный анализ (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
- исследование химического состава камня (отхождение камня, удаление камней во время операции);
- рН-метрия мочи (1 раз в 3 месяца в течение первого года наблюдения в течение 3-5 дней). Ведение дневника рН мочи и коррекция показателя кислотности мочи является наиболее доступным и информативным способом контроля эффективности и коррекции проводимой метафилактики.
Пациенты, имеющие длительный анамнез по мочекаменной болезни, рецидивный характер камнеобразования, коралловидный нефролитиаз, молодой возраст, единственную или единственно функционирующую почку, двухсторонние камни, нуждаются в дополнительном к основному, описанному выше, обследовании, которое подбирается индивидуально для каждого пациента (осложненное течение заболевания):
- Биохимическое исследование крови и мочи (анализ обменных нарушений) с определением клиренса креатинина, уровня кальция, фосфора и мочевой кислоты в крови и моче, уровня магния, хлоридов, цитратов и оксалатов мочи, учитывается суточный объем мочи (таблица 2).
- Исследование печеночных ферментов (определение к крови уровня общего билирубина, его фракций, уровня глюкозы, уровня общего белка и его фракций).
- Исследование сыворотки периферической крови на кальций (определение уровня ионизированного Са2+), а при его повышении исследование сыворотки периферической крови на содержание паратгормона (однократно для уточнения диагноза и по показаниям).
- Рентгенологическое обследование (экскреторная урография или болюсная компьютерная томография, антеградная и ретроградная пиелоуретерография, цистография по показаниям)
- Динамическая нефросцинтиграфия. Данное исследование, наряду с определением уровней азотистых шлаков позволяет оценить функциональное состояние почек и предопределить дальнейшую тактику ведения пациента (направление пациента для оперативного лечения), что приобретает особую актуальность у пациентов с коралловидным уролитиазом (1 раз в год и по показаниям).
- При подозрении на гиперпаратиреоз показана топическая диагностика (ультразвуковое исследование/компьютерная томография/ магнитно-резонансная томография шеи и средостения/сцинтиграфия щитовидной железы и паращитовидных желез с Тс 99 m Sestamibi (Тс 99 м технетрилом) (однократно для уточнения диагноза и по показаниям).
- Допплерографическое ультразвуковое исследование почек (однократно для уточнения диагноза и по показаниям).
Данное исследование необходимо выполнять двукратно перед началом терапии.
Исследование уровня камнеобразующих веществ в крови и моче наряду с исследованием химического состава камня являются основой эффективной метафилактики камнеобразования. Контрольное обследование для определения эффективности назначенного лечения и корректировки дозы препаратов необходимо проводить первый год 1 раз в 3-4 месяца, далее 1 раз в полгода.
Таблица 3. Объем контрольного обследования пациентов в соответствии с типом ЛПУ
| тип ЛПУ | объем проводимого обследования |
| Поликлиника | рН-метрия, |
| Биохимический анализ крови, | |
| Общий клинический анализ мочи, | |
| Посев мочи, | |
| Ультразвуковое исследование органов мочевыделительной системы, | |
| Рентгенологическое обследование (обзорная и экскреторная урография) | |
| Лечебнодиагностические центры, городские, районные и областные больницы | Анализ обменных нарушений (биохимический анализ крови и мочи), |
| Химический состав камня, | |
| Компьютерная томография и магнитно-резонансная томография | |
| Радионуклидное исследование почек |
Важно отметить, что также необходимо соблюдать иерархию лечебных учреждений в соответствии с их возможностями в процессе динамического наблюдения пациента (таблица 3).
Лечение пациентов, страдающих мочекаменной болезнью
Для назначения профилактического лечения врач должен уделить особое внимание диетическим привычкам пациента, характеру и течению сопутствующих заболеваний, особенностям перенесенных операций (а в ряде случаев и их осложнений) на органах мочевыделительной системы. К лечению пациентов при необходимости должны быть подключены врачи смежных специальностей хирурги, терапевты (педиатры), диетологи, эндокринологи, нефрологи и физиотерапевты и ряд других специалистов. Все больные мочекаменной болезнью должны быть взяты под диспансерное наблюдение, которое должно продолжаться не менее 5 лет.
Как правило, в 80% наблюдений уже через 1-2 месяца после назначенного лечения пациенты забывают о врачебных рекомендациях, нарушают диету и режим приема медикаментов. Вот почему все больные должны быть предупреждены о неэффективности лечения при несоблюдении или невыполнении рекомендованного лечения и обследования, взяв всю ответственность за возможные осложнения на себя [1, 10].
Диетотерапия и фармакотерапия применяются с целью коррекции выявленных метаболических нарушений в крови и моче, литолиза, а также лечения сопутствующих заболеваний, участвовавших в камнеобразовании. Назначение производится индивидуально в зависимости от химической формы уролитиаза, клинического течения заболевания, сопутствующих заболеваний, возраста пациента [8, 10].
Потребление жидкости и диета. Пациентам рекомендуется исключить потребление сильносоленых, копченых, жареных и консервированных продуктов. Суточное потребление жидкости должно составлять от 1,5 до 4,0 литров в сутки (в зависимости от возраста, химической формы уролитиаза, сопутствующих заболеваний) и распределено равномерно в течение суток. В диете важно сбалансированное потребление всех групп продуктов без видимых приоритетов, исключить продукты с большим содержанием камнеобразующих веществ, а также резко меняющие рН мочи.
Медикаментозное лечение. Накопленный в НИИ урологии большой опыт позволил разработать памятки-схемы для коррекции метаболических нарушений при мочекислой, кальций-оксалатной и кальцийфосфатной формах мочекаменной болезни. Количество курсов лечения в течение года устанавливается индивидуально под врачебным и лабораторным контролем.
Коррекция нарушений пуринового обмена и патогенетическая фармакотерапия при мочекислых камнях. Схемы лечения гиперурикемии:
- подщелачивание рН мочи, ограничение мясных продуктов, алкоголя;
- аллопуринол внутрь по 100 мг 4 р/сут. 1 мес. или аллопуринол/бензбромарон внутрь по 120 мг (100 мг аллопуринола + 20 мг бензбромарона) по инструкции к препарату.
Схемы лечения гиперурикурии: аллопуринол внутрь по 100 мг 4 р/сут. 1 мес. или лимонная кислота / калия гидрокарбонат / натрия цитрат по инструкции к препарату, дозировка подбирается индивидуально 1 мес. Схемы литолиза: Лимонная кислота / калия гидрокарбонат / натрия цитрат по инструкции к препарату, дозировка подбирается индивидуально 1-3 мес. Дозировка цитратной смеси подбирается индивидуально согласно графику колебаний рН мочи (утро обед вечер).
Для профилактики среднесуточная рН мочи должна быть равна 6,8, для литолиза рН = 7,2.
Коррекция нарушений обмена щавелевой кислоты и кальция и патогенетическая фармакотерапия при кальций-оксалатных и кальций-фосфатных камнях. Схемы лечения гипероксалурии: Пиридоксин внутрь по 0,02 г 3 р/ сут. (взрослым) или по 0,01 г 2 р/сут. (детям) 1 мес. или 5% раствор в/м мл через сут., 15 инъекций и/или магния оксид внутрь после еды по 0,3 г 3 р/сут. (взрослым) или по 0,1 г 2 р/сут. (детям)
Схемы лечения гиперкальцеурии: гидрохлоротиазид внутрь по 0,025 г 2 р/сут. (женщинам), по 0,05 г р/сут. (мужчинам) 1 мес + калия и магния аспарагинат внутрь по 1 т р/сут. 1 мес. или лимонная кислота / калия гидрокарбонат / натрия цитрат дозировка подбирается индивидуально для достижения диапазона рН мочи 6,2 6,4-1мес.
Схемы лечения кристаллурии оксалатов: магния оксид внутрь после еды по 0,3 г 3 р/сут. 1 мес. или этидроновая кислота 2% раствор внутрь за 30 мин. до еды по 15 мл р/сут. 1 мес. или лимонная кислота / калия гидрокарбонат / натрия цитрат дозировка подбирается индивидуально для достижения диапазона рН мочи 6,26,4 1 мес.
Лечение при кальций-фосфатных камнях эффективно только при полном удалении камня (-ей)
Медикаментозное лечение при цистиновых камнях:
- лимонная кислота / калия гидрокарбонат / натрия цитрат (дозировка подбирается индивидуально согласно инструкции к препарату для достижения рН мочи больше 7,5 6 мес. под врачебным наблюдением и контролем общего анализа мочи не реже 1 раза в месяц;
- пеницилламин внутрь по 250 мг
- р/сут. (взрослым), 10-50 мг/сут. в 5 приемов (детям) 6 мес. (под строгим ежемесячным контролем клинического анализа крови и мочи) или аскорбиновая кислота 3-5 г в день при экскреции цистина меньше 3-3,5 ммоль/сутки 6 мес. под врачебным наблюдением и контролем общего анализа мочи (не реже 1 раза в месяц).
Помимо специфических цитратных смесей и медикаментов пациентам, особенно перенесшим оперативные вмешательства, необходимо включение в комплекс лечения препаратов улучшающих микроциркуляцию в почке (пентоксифиллин внутрь по 100 мг 3 р/сут. 1 мес., дипиридамол внутрь по 25 мг 3 р/сут., 1 мес., токоферола ацетат внутрь по 100 МЕ/сут., 1 мес.). Длительность лечения устанавливается индивидуально. Эти препараты могут применяться и при снижении клиренса эндогенного креатинина, повышении концентрации в сыворотке крови креатинина и/или мочевины.
У пациентов с мочекаменной болезнью, в том числе и в детской возрастной группе, широкое применение нашли фитопрепараты, обладающие рядом свойств: они оказывают литолитическое действие, улучшают обменные процессы, способствуют выведению продуктов обмена не только через мочевыделительную систему, но и через желудочно-кишечный тракт, а также содержат антиоксиданты (Канефрон Н, цистон, фитолизин, уролесан и др.) [10].
Использование в клинической практике препарата Канефрон Н удобно: он выпускается в 2-х лекарственных формах драже и капли для приема внутрь, что особенно актуально у детей и позволяет применять его для лечения мочекаменной болезни, хронического пиелонефрита у пациентов всех возрастных групп [11, 12]. Канефрон Н лекарственный препарат, содержащий экстракты золототысячника, любистока и розмарина. Канефрон Н оказывает комплексное действие: диуретическое, противовоспалительное, спазмолитическое, антиоксидантное и нефропротективное, уменьшает проницаемость капилляров, потенцирует эффекты антибиотиков. Благодаря антиоксидантным свойствам флавоноиды в составе препарата способствуют защите почек от повреждения свободными радикалами. По клиническим данным Канефрон Н увеличивает выделение мочевой кислоты и способствует поддержанию рН мочи в диапазоне 6,2-6,8, что является важным в лечении и профилактике уратного уролитиаза. Применяют препарат по 2 драже или по 50 капель 3 раза в сутки. Для детей доза препарата зависит от возраста: грудным детям по 10 капель 3 раза в день, детям дошкольного возраста разовая доза увеличивается до 15 капель, а детям школьного возраста по 25 капель или по 1 драже. Канефрон Н может использоваться как в активной стадии воспалительного процесса в комбинации с антибактериальными средствами, так и в виде монотерапии в качестве поддерживающей противорецидивной терапии курсами по 2-4 месяца [12-17]. Показана высокая эффективность применения препарата в комплексной литокинетической терапии у пациентов с резидуальными конкрементами после выполнения дистанционной литотрипсии [18, 19]. Наибольшая эффективность терапии достигается только к 3-м месяцам лечения препаратом Канефрон Н, что указывает на необходимость применения этого препарата не менее 3-х месяцев непрерывно [12, 13, 15].
Важно отметить, что в условиях отсутствия острого пиелонефрита фитотерапия может быть назначена на длительный срок. Однако, активация воспалительного процесса в мочевыделительной системе, подтвержденная клинически, лабораторно и инструментальными методами, является показанием к проведению курса антибактериальной терапии в соответствии с данными антибиотикограммы, который должен завершаться обязательным выполнением контрольного исследования (контрольный посев мочи).
Как показал сравнительный анализ, правильно подобранная фармакотерапия независимо от формы уролитиаза составляет 88-98% (метаболическая эффективность), клиническая эффективность составляет 84-98% при мочекислой, 74-96% при кальций-оксалатной форме уролитиаза, 20-43% при фосфатных камнях. Литолиз мочекислых конкрементов в отсутствие мочевой инфекции эффективен в 84% наблюдений [20].
При назначении пациенту медикаментозной корректирующей терапии необходимо контролировать соблюдение назначений врача. В случае отказа пациента от лечения нужно сделать соответствующую запись в амбулаторной карте.
Физиотерапия
В эпоху широкого внедрения малоинвазивных методов удаления камней мочевыделительной системы физиотерапевтическое лечение приобрело второе дыхание, связанное с выраженным литокинетическим эффектом, особенно после дистанционной литотрипсии. Использование физических факторов, как естественных, так и преформированных, в терапии больных хроническим калькулезным пиелонефритом позволяет усилить положительные действия медикаментозного лечения. Это дает возможность воздействовать местно и нейрогуморальным путем на кровоснабжение почки, на окислительновосстановительные процессы в ней, тонус мочевыводящих путей, иммунологическую реактивность организма и функциональное состояние органов мочевыделительной системы.
Санаторно-курортное лечение
Лечение на курортах возможно в любое время года. Оно эффективно при камнях почки, размеры и форма которых, а также состояние верхних мочевыводящих путей позволяют надеяться на их самостоятельное отхождение под влиянием мочегонного действия минеральных вод. Применение аналогичных бутилированных минеральных вод не заменяет пребывания на курорте. Анализ отдаленных результатов лечения пациентов, страдающих мочекаменной болезнью, показал, что соблюдение полного объема врачебных рекомендаций приводит к возникновению рецидива лишь в 5,6% наблюдений, в то время как бессистемная и неполноценная метафилактика в 15,8% наблюдений (рисунок 1).
Неэффективность амбулаторно проводимой консервативной терапии, приводящая к появлению осложнений (возникновение атак пиелонефрита, обструктивных осложнений, прогрессивное снижение функции почек) является показанием к направлению пациента на обследование и лечение в урологическое отделение стационара.
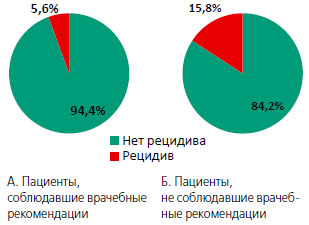
Рисунок 1. Рецидив камнеобразования у пациентов, страдающих МКБ.
Заключение
Таким образом, основные звенья метафилактики камнеобразования и лечения на амбулаторном этапе должны быть направлены на коррекцию метаболических нарушений камнеобразующих веществ в крови и моче, санацию мочевыводящих путей и нормализацию значения рН мочи, которые необходимо начинать не ранее, чем через 1 месяц после выполненного оперативного лечения (когда наступает восстановление функции почечной паренхимы). Лечение должно разрабатываться индивидуально для каждого пациента в зависимости от возраста, химической формы уролитиаза, характера сопутствующих заболеваний. Диспансерное наблюдение продолжается не менее 5 лет [1]. Систематическое проведение метафилактики, четкая и согласованная преемственность в работе поликлиники и урологического стационара приводит к снижению частоты рецидива камнеобразования в 2,8 раза.
Ключевые слова: мочекаменная болезнь, профилактика, метафилактика, амбулаторная помощь, Канефрон Н.
Keywords : urolithiasis, prevention, metaphylaxis, outpatient management, Kanephron N.
Литература
- Лопаткин Н.А., Дзеранов Н.К. Пятнадцатилетний опыт применения ДЛТ в лечении МКБ // Материалы Пленума правления Российского общества урологов. М. 2003. C. 5-25.
- Вороновицкий В.Д. Обоснование метода оперативного лечения нейромышечной дисплазии мочеточников у детей: дис. … канд. мед. наук. М. 2001. 135с.
- Кириллов В.И., Богданова Н.А. Нарушения уродинамики как патогенетический фактор хронических заболеваний почек у детей. // Российский вестник перинатологии и педиатрии. 2007. № 4. С. 42-49.
- De Andrade A.S., de Silva A.M., Jalles L.M., Lopes M.F., de Brito T.N., de Pedrosa L.F. Relation between diet protein and calciuria in children and adolescents with nephrolitiasis // Acta Cir Bras. 2005. № 20. Suppl 1. P. 242-246.
- Лопаткин Н.А., Трапезникова М.Ф., Дутов В.В., Дзеранов Н.К. Дистанционная ударно-волновая литотрипсия: прошлое, настоящее, будущее // Урология. 2007. №6. С. 3-13.
- Дзеранов Н.К., Шадури В.Р. Тактика применения дистанционной литотрипсии при камнях мочеточника, осложненных острым пиелонефритом // Всероссийская научно-практическая конференция «Современные принципы диагностики, профилактики и лечения инфекционно-воспалительных заболеваний почек, мочевыводящих путей и половых органов. 8-9 февраля 2007 г.». Тезисы докладов. Москва. 2007. С.47-48.
- Дзеранов Н.К., Максимов В.А., Шадури В.Р. Выбор метода и сроков дренирования почки при обструктивном калькулезном пиелонефрите // Сборник трудов Пленума Научного Общества Урологов Узбекистана. Ташкент, 2008. С.41-43.
- Guidelines 2007 edition. Guidelines on paediatric urology. Р.42-50.
- Черепанова Е.В. Фактор риска метаболических нарушений у детей с мочекаменной болезнью: дис. … канд. мед. наук. М. 2008. 197с.
- Аляев Ю.Г., Руденко В.И., Философова Е.В. Современные аспекты медикаментозного лечения больных мочекаменной болезнью // Русский медицинский журнал. 2004. Т. 12, № 8. С.534-540.
- Козлова В.В. Клинико-этиопатогенетические особенности пиелонефрита у детей и пути повышения эффективности лечения: автореф. дис. .канд. мед. наук. Пермь. 2005. 25с.
- Длин В.В., Шатохина О.В., Османов И.М., Юрьева Э.А. Эффективность Канефрона Н у детей с дисметаболической нефропатией с оксалатнокальциевой кристаллурией // Вестник перинатальной фармакологии и нутрициологии. 2008. Т. 5, № 4. С. 66-69.
- Перепанова Т.С., Хазан П.Л. Растительный препарат Канефрон Н в лечении и профилактике инфекций мочевых путей // Врачебное сословие. 2005. № 4-5.С.1-4.
- Амосов А.В. Растительный препарат Канефрон в урологической практике // Врач. 2000. № 6. С. 38-39.
- Антибактериальная терапия // Материалы цикла усовершенствования врачей. Под редакцией проф. В.Н.Яковлева. Москва. 2002. 263с.
- Большая Российская энциклопедия лекарственных средств. Т. 1-2. М. Ремедиум. 2001. 821 с.
- Дзеранов Н.К., Бешлиев Д.А. Лечение мочекаменной болезни комплексная урологическая проблема // Consilium medicum: приложение. Урология. 2003. С.18-22.
- Аляев Ю.Г., Амосов А.В., Григорьян В.А. и соавт. Возможности применения Канефрона Н для лечения и профилактики мочекаменной болезни // Русский медицинский журнал. 2007. Т. 15. № 12. С. 1023-1028.
- Калинина С.М., Тиктинский О.Л., Александров В.П и соавт. Клиническая эффективность препарата Канефрон в лечении больных мочекаменной болезнью после оперативных вмешательств. Тезисы докладов VI Российского Национального Конгресса «Человек и лекарство». М. 1999. 298 с.
- Багиров Р.И. Современные методы лечения уратного уролитиаза. Автореферат дис канд. мед. наук. М. 2007. 29 с.
| Прикрепленный файл | Размер |
|---|---|
| Статья в формате PDF | 364.62 кб |















































































