Одномоментная уретропластика с увеличением площади головки полового члена при лечении гипоспадии у детей
 43066
43066 Гипоспадия один из наиболее распространенных пороков развития полового члена у мальчиков. Встречается в среднем 1:200 новорожденных мальчиков [1, 2, 3, 4, 5].
Характерным проявлением порока является дистопия наружного отверстия уретры и деформация кавернозных тел полового члена [1, 6, 7, 8, 9].
Оперативное лечение гипоспадии до настоящего времени остается одной из актуальных проблем пластической хирургии. Это обусловлено, как сложностью коррекции порока, так и растущими косметическими требованиями. Многообразие форм и клинических проявлений гипоспадии, дефицит пластического материала, трудности обеспечения герметичности искусственно созданного мочеиспускательного канала значительно усложняют эту задачу.
В последнее десятилетие отмечены определенные успехи в лечении, прежде всего, дистальной гипоспадии. Число осложнений при коррекции головчатой гипоспадии удалось сократить до 4-6% [10, 11], в то время, как оперативное лечение венечной, субвенечной и стволовой форм порока сопровождается значительно большим числом неудачных результатов 15-25% [1, 8, 12, 9, 10, 11, 12, 13]. Основной причиной неудач считают дефицит ткани головки полового члена для создания широкого участка уретры в этой зоне. Отек, рубцевание дистального отдела мочеиспускательного канала в раннем послеоперационном периоде становится основной причиной возникновения мочевых свищей. Описаны способы двухэтапной коррекции гипоспадии с имплантацией свободного лоскута в рассеченную уретральную площадку, позволяющие увеличить площадь головки полового члена. Но именно двухэтапность является недостатком методики и заставляет хирургов заниматься поиском других одномоментных методик решения данной проблемы.
Материалы и методы
За период с января 2006 по март 2010 года оперировано 185 мальчиков с дистальной и стволовой гипоспадией в возрасте от 7 мес. до 15 лет. Первичных больных было 141, в других лечебных учреждениях ранее оперированы с неудовлетворительным результатом 44 ребенка. Больных с венечной гипоспадией было 105, дистальную стволовую форму имели 57 мальчиков, среднюю стволовую 23.
При осмотре больных особое внимание уделяли определению степени искривления кавернозных тел, для этого измеряли градус отклонения кавернозных тел от нормального положения [9]. Вентральная деформация ствола полового члена выявлена у 63 детей (34%). Все больные имели искривление кавернозных тел от 15 до 35-45 градусов, которое могло быть успешно устранено без иссечения хорды по вентральной поверхности. Именно у этих больных деформация была обусловлена либо сращением кожи с подлежащей фасцией и кавернозными телами, либо дефицитом кожи по вентральной поверхности. В отдельных случаях глубокая фасция (Buck's fascia) была порочно сформирована и представляла собой латеральные, фиброзные, плоские деформирующие тяжи [9, 11]. Широкая мобилизация кожи ствола полового члена до основания с разделением фиксирующих сращений позволяла значимо уменьшить деформацию без иссечения рубцовой хорды по вентральной поверхности. А дополнительное сбаривание белочной оболочки по дорсальной поверхности (одним или двумя парными швами) обеспечивало полное расправление кавернозных тел. Важно, что у всех больных удавалось сохранить уретральную площадку и использовать ее при формировании искусственного мочеиспускательного канала.
Всех больных (185) мы условно разделили на две группы. В первую вошли дети (89), оперированные в период с 2006 по 2008 гг. с использованием методики TIP (tubularized incised plate) тубуляризированная рассеченная площадка. Вторую группу (96) составили дети, оперированные в этот же период времени по новой методике (тубуляризированная рассеченная уретральная площадка, укрытая свободным лоскутом крайней плоти). Операция дополнялась имплантацией свободного лоскута кожи крайней плоти в область рассеченной уретральной площадки.
Схема метода представлена на рисунках 1A-1F. Оперативное вмешательство проводили у всех детей под эндотрахеальным наркозом в сочетании с региональной анестезией в виде пениального блока (2% раствором лидокаина). Положение ребенка на спине с валиком под ягодицами.

Рисунок 1A. Циркулярное рассечение кожи полового члена по венечной борозде. Из внутреннего листка крайней плоти выкраивают лоскут кожи ромбовидной формы.
Рисунок 1B. По вентральной поверхности ствола полового члена, окаймляя наружное отверстие уретры, выделяют лоскут кожи в области уретральной площадки. Разрезы продолжают на головке полового члена до ее вершины. Выкроенный лоскут уретральной площадки продольно рассекают на всем протяжении от вершины головки до наружного отверстия.
Рисунок 1C. Дно рассеченной уретральной площадки укрывают ранее выкроенным свободным лоскутом кожи внутреннего листка крайней плоти. Лоскут тщательно фиксируют на всей площади, подшивая кожу к ткани рассеченной головки полового члена и белочной оболочке на стволе. рисунок 1D. Артифициальную уретру формируют, сшивая края уретральной площадки узловыми субкутанными швами.
Рисунок 1E. Созданную уретру укрывают лоскутами деэпителизированной крайней плоти. Дистальный край мобилизованного лоскута очищают от эпителия, срезая его ножницами и подшивают к стволу полового члена и головке узловыми швами.
Рисунок 1F. Края головки ушивают вворачивающим узловым швом. Второй лоскут крайней плоти укладывают поверх ранее фиксированного к головке и стволу члена. Рану на стволе полового члена послойно ушивают вворачивающими швами. Крайнюю плоть равномерно распределяют вокруг венечной борозды.
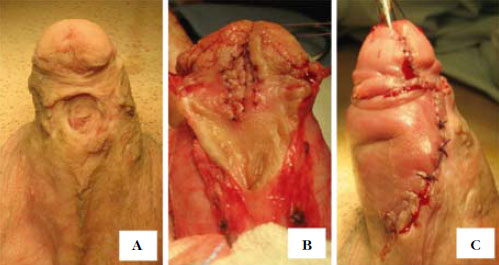
Рисунок 2. 14-летний мальчик со стволовой формой гипоспадии до и после операции. А внешний вид полового члена до операции. В на уретральную площадку помещен свободный лоскут крайней плоти, фиксирован узловыми швами PDS, монокрил 7-0. С конечный вид полового члена после операции.
Операцию начинают с циркулярного рассечения кожи полового члена по венечной борозде. Из внутреннего листка крайней плоти выкраивается лоскут кожи ромбовидной формы, длина которого равна протяженности дефекта уретры (расстоянию от вершины головки до наружного отверстия эктопированной при гипоспадии уретры), ширина 1/3 длины. Ромбовидный кожный лоскут выделяют и сохраняют в физиологическом растворе (рисунок 1А). Затем мобилизуют уретральную площадку, выкраивают лоскут кожи по вентральной поверхности ствола полового члена, окаймляя наружное отверстие уретры. Разрезы продолжают на головку полового члена до ее вершины. Далее продольно рассекают выкроенный лоскут уретральной площадки на всем протяжении от вершины головки уретры до наружного отверстия (рисунок 1В). Разрез углубляют и мобилизуют края в стороны, увеличивая ширину головки и всей уретральной площадки. Дно рассеченной уретральной площадки укрывают ранее выкроенным свободным лоскутом кожи внутреннего листка крайней плоти. Лоскут тщательно фиксируют сначала по краям, затем на всей площади, подшивая кожу к ткани рассеченной головки полового члена и белочной оболочке на стволе. Для этого используют отдельные узловые швы PDS 7/0 (рисунок 1С).
Следующим этапом формируют артифициальную уретру сшивая края уретральной площадки узловыми субкутанными швами PDS 6/0 (рисунок 1D).
Созданную уретру укрывают лоскутами деэпителизированной крайней плоти. Для этого дистальный край мобилизованного лоскута очищают от эпителия, срезая его ножницами. Далее лоскут подшивают к стволу полового члена и головке узловыми швами PDS 6/0 (рисунок 1Е). Затем ушивают головку полового члена, соединяя края головки вворачивающим узловым швом. Второй лоскут крайней плоти укладывают поверх лоскута, ранее фиксированного к головке и стволу члена. Рану на стволе полового члена послойно ушивают вворачивающими швами. Крайнюю плоть равномерно распределяют вокруг венечной борозды (рисунок 1F). Операцию заканчивают накладыванием циркулярной повязки с левомиколем и пропитывают повязку глицерином. Средняя продолжительность уретральной катетеризации составила 10-14 дней (для дистальных форм 10 дней, для стволовых форм гипоспадии 14 дней).
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
Отдаленные результаты одномоментной коррекции гипоспадии прослежены в сроки от 6 мес. до 4 лет. У больных первой группы (89 наблюдений), оперированных по стандартной методике TIP (тубуляризированная рассеченная площадка), число осложнений в виде мочевого свища (16 наблюдений) и стеноза уретры (12 наблюдений) составили соответственно 18% и 13,5%. Основной причиной осложнений считаем рубцевание зоны рассеченной уретральной площадки в области головки полового члена, с последующим сужением уретры. Во второй группе больных (96 человек), оперированных по методу (TIP+INLAY graft) c имплантацией свободного лоскута крайней плоти в область рассеченной уретральной площадки, число осложнений было меньшим. Мочевые свищи наблюдали у 5 детей (5,1%) (ранее многократно оперированных), признаков стеноза уретры выявлено не было.
Детей первой группы со стенозом уретры лечили методом дилятации стеноза с последующей продленной катетеризацией уретральным стентом (1 мес.), что позволило устранить это осложнение. Повторные операции у детей со свищами уретры закончились положительным результатом.
По данным урофлоуметрии в отдаленные сроки (2-3 года после операции) снижение показателей потока мочи выявлено у 29 детей (32%) первой группы и у 2 (2%) второй группы.
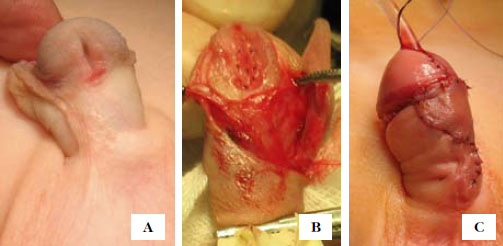
Рисунок 3. Пациент с гипоспадией до и после операции. А внешний вид полового члена до операции. В в рассеченную уретральную площадку помещен свободный лоскут крайней плоти. С внешний вид полового члена после операции.
Обсуждение
Свободная проходимость созданного мочеиспускательного канала, его достаточная ширина, особенно в дистальном отделе, залог успеха лечения гипоспадии. Обычного рассечения уретральной площадки бывает недостаточно для увеличения ее ширины.
Несмотря на длительную катетеризацию уретры, у части больных в результате рубцевания, превращенная в трубку рассеченная уретральная площадка, уменьшает свой просвет и создаются условия для образования мочевых свищей.
Методика имплантации свободного лоскута слизистой щеки или мочевого пузыря для увеличения ширины уретральной площадки давно известна и широко применяется. Однако данный метод используется в двухэтапных операциях [10, 13], что ограничивает его практическую ценность.
Заключение
Таким образом, наше исследование подтверждает возможность объединения двухэтапного лечения в один с получением хороших функциональных и косметических результатов в отдаленном периоде. Операция вертикального рассечения уретральной площадки для увеличения ширины головки, дополненная имплантацией свободного лоскута крайней плоти, позволяет провести одномоментную пластику уретры даже при маленьких размерах головки полового члена. Предложенная методика позволяет значительно уменьшить число послеоперационных осложнений.
Ключевые слова: дети, гипоспадия, хирургическое лечение, уретропластика.
Keywords : child, hypospadias, surgical treatment, urethroplasty.
Литература
- Ашкрафт К.У., Холдер Т.М. Детская хирургия. Лечение гипоспадии. СПб. 1999. С. 37-38.
- Лопаткин Н.А., Пугачев А.Г. Детская урология. Руководство. М. Медицина. 1986. С. 217-235.
- Вracka A. Hypospadias repair: the two stage alternative // Br. J. Urol. 1995. Vol. 147. P. 1056-1958.
- Кing L.R. Urologic Surgery in infants and Children. Hypospadias. W.B.Saunders Company. 1998. P. 202-204.
- Smith E.D. Hypospadias. Pediatric Urology. W.B.Sunders Company. 1990. P. 353-395.
- Лопаткин Н.А., Люлько А.В. Аномалии мочеполовой системы. Киев. Здоров’я. 1987. С. 267-275.
- Русаков В.И. Лечение гипоспадии. Ростов на Дону. 1998. 108 с.
- Рудин Ю.Э., Алексеев Е.Б. Способ лечения дистальной гипоспадии у детей // Урология и нефрология. 1997. № 3. С. 41-43.
- Савченко Н.Е. Гипоспадия и гермафродитизм. Минск. Беларусь.1974. 191 с.
- Продеус П.П., О.В.Староверов. Гипоспадия. М. 2003. С. 77-78.
- Hadidi A.T., Azmy A.F.. Hypospadias Surgery. Two-stage Urethroplasty. N.Y. Springer. 2004. P.223-235.
- Рудин Ю.Э. Модификация операции Hodgson III, как вариант одномоментной пластики при лечении проксимальной гипоспадии // Урология. 2000. № 6. С. 46-48.
- Рудин Ю.Э., Руненко В.И., Макеев Р.Н. Лечение деформации кавернозных тел в детском возрасте //Детская хирургия. 2008. № 6. С. 42-
| Прикрепленный файл | Размер |
|---|---|
| Статья в формате PDF | 238.19 кб |















































































