Приапизм, вызванный метастатическим поражением полового члена, при раке толстой кишки. Клиническое наблюдение
 12415
12415 В мировой литературе имеются единичные публикации клинических наблюдений метастатического поражения полового члена (всего около 30). Наиболее частыми первичными очагами являются опухоли тазовой локализации (мочевой пузырь, предстательная железа), реже – рак ободочной и прямой кишки. Самыми редкими первичными очагами являются меланома и хондросаркома.
Так, N. Rajarubendra и соавт. описали клиническое наблюдение синхронного метастатического поражения полового члена [1]. Больному 14 лет назад была выполнена радикальная нефрэктомия по поводу почечно-клеточного рака (диаметр опухоли 3,7 см, Grade III по Fuhrman). Кроме метастатического поражения кавернозных тел диагностировано метастатическое поражение треугольника Льето и боковой стенки мочевого пузыря, правого надпочечника. Пациенту было назначено паллиативное лечение. По поводу механизма поражения кавернозных тел авторы делают предположение о ретроградном венозном или лимфатическом распространении, артериальной эмболизации и инструментальном распространении. Распространение по венозному сплетению Батсона рассматривается как наиболее вероятное (ввиду отсутствия венозных клапанов). Механизм злокачественного приапизма также связан с поражением кавернозных синусов. Артериальный кровоток, как правило, не нарушается. Размеры, локализация и скорость роста метастатических опухолевых очагов определяют дальнейшую лечебную тактику, которая может включать в себя симптоматическое лечение, локальное иссечение, пенэктомию и лучевую терапию.
Несколько ранее T. Mochizuki и соавт. опубликовали клиническое наблюдение метастатического поражения кавернозных тел при почечно-клеточном раке. Пациенту изначально произведена пункция кавернозных тел, однако крови не получено. Впоследствии пациенту выполнена пенэктомия и радикальная нефрэктомия с терапией темсиролимусом [2].
F.M. Dubocq и соавт. опубликовали клинический случай изолированного метастатического поражения полового члена переходно-клеточным раком мочевого пузыря [3]. Z. Persec и соавт. наблюдали злокачественный приапизм у 43-летнего мужчины, которому за 2 года до этого выполнена брюшно-промежностная резекция прямой кишки по поводу аденокарциномы T3N0M0 при отрицательных хирургических краях. В течение 2-х лет пациенту выполнены лучевая терапия, химиотерапия, резекция местного рецидива. После выявления метастатического поражения полового члена пациент прожил 6 месяцев. Авторы приходят к выводу, что прогноз при метастатическом поражении полового члена неблагоприятный ввиду низкой выживаемости таких пациентов [4]
По данным A. Sasikumar метастатическое поражение кавернозных тел было выявлено при выполнении позитронно-эмиссионной томографии с фтордезоксиглюкозой. Годом ранее пациенту выполнена правосторонняя гемиколэктомия по поводу рака слепой кишки [5].
Описаны также наблюдения метастатического поражения полового члена при меланоме, раке почечной лоханки и рецидиве рака предстательной железы, a также при раке простаты и низком уровне простатического специфического антигена в крови [6-9]. Хондросаркома челюсти как причина злокачественного приапизма описана C.G. Guimarães и соавт. [10].
Оценивая вышеприведенные публикации о клинических наблюдениях злокачественного приапизма можно предполагать, что метастатическое поражение полового члена является неблагоприятным прогностическим признаком, поскольку в большинстве публикаций отмечена относительно невысокая продолжительность жизни (612 месяцев) после установления диагноза и проведения лечения.
Приводим наше клиническое наблюдение, подтверждающее литературные данные.
Пациент З., 71 года, поступил в городскую больницу №40 Санкт-Петербурга с жалобами на наличие постоянной эрекции полового члена, болей по ходу уретры, затрудненное мочеиспускание. Из анамнеза заболевания известно, что описанная симптоматика появилась около месяца назад на фоне полного благополучия. Из анамнеза жизни: 6 месяцев назад пациенту выполнена левосторонняя гемиколэктомия по поводу рака сигмовидной кишки T4N0M1 (метастаз в париетальную брюшину с выполнением метастазэктомии). При объективном исследовании пальпаторно отмечалась ригидная консистенция кавернозных тел полового члена, уретры, мягкая головка. Поверхность пещеристого и губчатого тел плотная и бугристая, что первоначально расценено как явления спонгиофиброза и кавернозного фиброза на фоне длительного приапизма. Отмечена выраженная вентральная курватура (1800 ) ввиду рубцового процесса в губчатом теле (рис.1).
При ультразвуковом исследовании полового члена выявлено, что кровоток в половом члене отчетливо сохранен, визуализированы обе кавернозные артерии, линейная скорость кровотока в которых составляла 12-15 см/сек. Ультразвуковая картина пещеристых тел и губчатого тела с элементами фиброза (рис. 2).

Рис. 1. Вентральная курватура полового члена в состоянии ригидной эрекции
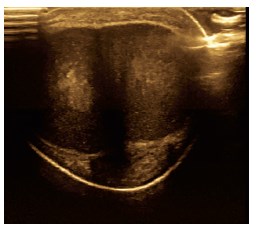
Рис. 2. Ультразвуковая картина поперечного среза висячей части полового члена с признаками фиброза в правом пещеристом теле
Произведена попытка магнит-норезонансной томографии (МРТ) полового члена, однако, ввиду психологических особенностей пациента исследование выполнить не удалось.
В лабораторных показателях патологических отклонений выявлено не было. Учитывая имеющиеся жалобы, анамнез заболевания, ультразвуковую картину и классификационные критерии, приапизм был расценен как длительный артериальный [10]. Учитывая длительность заболевания (4 недели), приапизм не мог быть ишемическим, поскольку при такой давности заболевания давно бы наступили некротические изменения; интермиттирующим приапизм также не являлся.
Под спинномозговой анестезией толстой иглой (14G) выполнена пункция кавернозных тел с целью аспирации крови из пещеристых тел – получено около 2 мл свертков крови с каждой стороны. Полученные интраоперационные данные расценены как возникший тромбоз кавернозных тел с признаками спонгиофиброза. Учитывая отсутствие вероятности купирования эрекции путем шунтирующих операций и эмболизации, принято решение о выполнении кавернозотомии, бужирования кавернозных тел (без фаллопротезирования, по причине отказа пациента от последнего) с целью прекращения эрекции. После предоперационной подготовки первым этапом выполнена троакарная эпицистостомия. Далее кавернозотомия через стандартный пеноскротальный доступ. При выделении губчатого тела выявлено, что оно на всем протяжении бугристое и с очагами хрящевидной консистенции (рис. 3).
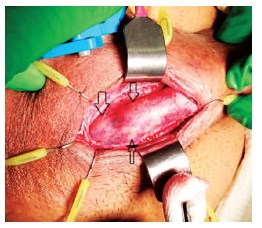
Рис. 3а. Выделенное губчатое тело через пеноскротальный доступ. Стрелками указаны участки опухолевой округлой инфильтрации хрящевидной консистенции
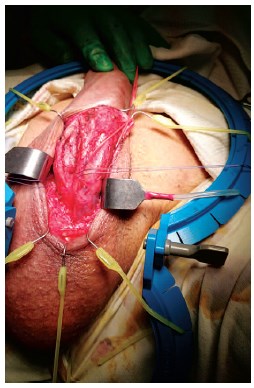
Рис. 3б. Рассеченное правое пещеристое тело, иссечена часть пещеристой ткани, кровотечения не отмечается
Заподозрено опухолевое поражение губчатого тела. Биопсийным пистолетом взяты 3 столбика ткани из узлов хрящевидной плотности губчатого тела. Кавернозотомия правого пещеристого тела. После рассечения белочной оболочки кровотечения не отмечалось. Вся пещеристая ткань представлена белесоватой тканью плотной консистенции, белочная оболочка обоих кавернозных тел выраженно утолщена до 4-5 мм и ригидна. Произведена попытка бужирования правого кавернозного тела – буж №12Сh с трудом проходит до верхушки и ножки пещеристого тела, детумесценции не наступает. Измененная пещеристая ткань частично иссечена для гистологического исследования. Ушивание пещеристого тела, фасции Бака, операционной раны.
Учитывая имеющуюся картину и анамнез, в послеоперационном периоде выполнена компьютерная томография (КТ) груди, живота и таза, по данным которой выявлены множественные метастатические очаги в легких, печени, селезенке, левой почки, малом сальнике, карциноматоз брюшины (рис. 4).
Учитывая имеющуюся картину и анамнез, в послеоперационном периоде выполнена компьютерная томография (КТ) груди, живота и таза, по данным которой выявлены множественные метастатические очаги в легких, печени, селезенке, левой почки, малом сальнике, карциноматоз брюшины (рис. 4).
При морфологическом исследовании удаленных в ходе операции тканей выявлено, что губчатое и пещеристое тела содержат низкодифференцированную опухолевую ткань (рис. 5а, 5б). Для подтверждения источника опухолевых клеток выполнено иммуногистохимическое исследование, при котором выявлена положительная экспрессия тканеспецифичных белков виллина (рис. 5в) и CDX-2 (рис. 5г). С целью дифференциальной морфологической диагностики произведено иммуногистохимическое исследование. Тест с цитокератином 5 (рис. 5ж) был отрицательным. Положительная экспрессия CK5 характерна для первичного легочного поражения. Отрицательный тест на цитокератин 7 (рис. 5е) указывал, на то, что поражение может являться кишечным, так как поражения ЖКТ являются CK7-негативными. Экспрессия опухолевого протеина p63 (рис. 5д), специфичного для аденокарциномы простаты, была отрицательной. На основании полученных данных локализация первичного очага была морфологически подтверждена.
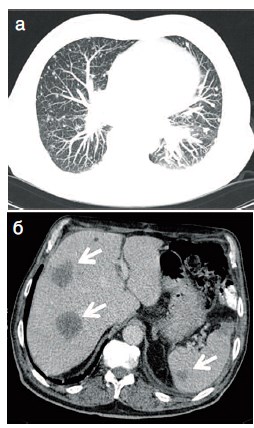
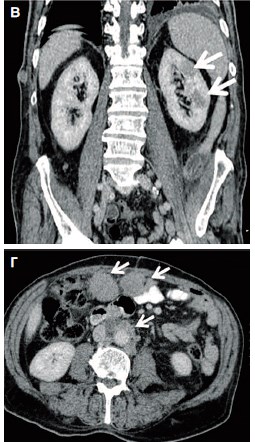
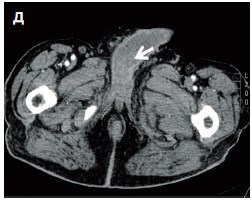
Рис. 4. КТ-картина метастатического поражения: а – легких; б – печени и селезенки; в – левой почки; г – брюшины; д – полового члена
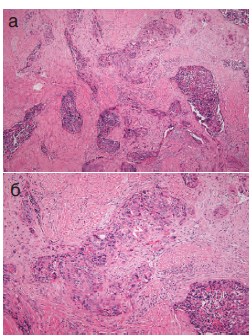
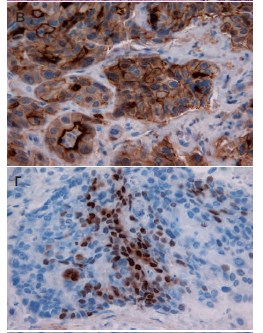
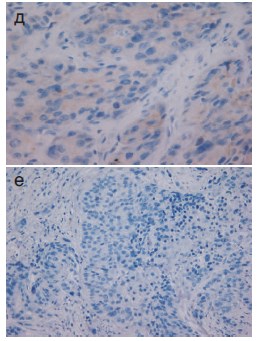
Рис. 5 а фрагменты мягких тканей полового члена с полями злокачественной низкодифференцированной опухоли – х 50. Окраска гематоксилином и эозином; б фрагменты мягких тканей полового члена с полями злокачественной низкодифференцированной опухоли х 100. Окраска гематоксилином и эозином; в положительная экспрессия villin.х 400; г положительная экспрессия CDX-2 .х 400; д негативная экспрессия Р63 – х 400. е негативная экспрессия СК7 – х 400
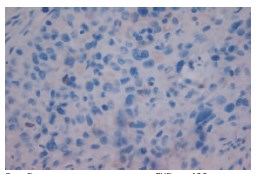
Рис. 5ж негативная экспрессия СК5 х 400
После выполнения оперативного вмешательства (кавернозотомии) в первые дни отмечено удовлетворительное течение послеоперационного периода. На 6-й день отмечены признаки нагноения операционной раны (выделение экссудата), что потребовало снятия швов и дренирования. На фоне длительного (две недели) местного и системного лечения произошло очищение раны, началось заживление вторичным натяжением. Процесс заживления и местный инфекционный процесс имел затяжной характер, что было обусловлено плохим местным кровообращением в кавернозном теле, отторжением детрита опухолевой ткани, а также сопутствующим сахарным диабетом. Поскольку пациент и его родственники проживают в другом субъекте РФ, родственниками и больным принято решение продолжить лечение по месту жительства. Дальнейшее течение заболевания нам неизвестно. Планировалось заживление раны, направление пациента для проведения системной химиотерапии. Также с родственниками и пациентом проведена беседа о диагнозе заболевания и, имеющихся вариантах лечения.
Несмотря на преобладание метастатического поражения кавернозных тел и злокачественного приапизма при первичных опухолях тазовой локализации (предстательная железа, мочевой пузырь), клиницисты-урологи должны быть осведомлены об атипичных местах метастазирования аденокарциномы кишки, почечно-клеточного рака для принятия адекватных лечебных мер. При изолированном поражении полового члена может производиться частичная или тотальная пенэктомия. При синхронном поражении полового члена и других органов прогноз для пациента неблагоприятен. Лечебные мероприятия могут заключаться в химиотерапии и паллиативных мероприятиях (цистостомия). При наличии клинических признаков, указывающих на вероятность метастатического поражения тканей полового члена при приапизме, следует провести максимально подробную диагностику онкологических заболеваний, направленную на выявление первичных очагов поражения. Выводы, основанные на статистических закономерностях, сделать невозможно ввиду малочисленности наблюдений.
ЛИТЕРАТУРА
1. Rajarubendra N, Pook D, Frydenberg M, Appu S. Rare synchronous metastases of renal cell carcinoma // Urol Ann. 2014. Vol. 6. P. 157-8.
2. Mochizuki T, Ito H, Kurita K, Ishigaki H, Hayashi H, Horita A, Saito I, Hirai K. Malignant priapism due to metastatic papillary renal cell carcinoma: a case report. // Hinyokika Kiyo. 2012. Vol. 58, N 10. P. 549-52.
3. Dubocq FM, Tefilli MV, Grignon DJ, Pontes JE, Dhabuwala CB. High flow malignant priapism with isolated metastasis to the corpora cavernosa. // Urology. 1998. Vol. 51, N 2. P. 324-6.
4. Persec Z, Persec J, Sovic T, Rako D, Savic I, Marinic DK. Penile metastases of rectal adenocarcinoma. // J Visc Surg. 2014. Vol. 151, N 1. P. 53-5.
5. Sasikumar A, Harisankar CN, Bhattacharya A, Kapoor R, Mittal BR. 18F-FDG PET/CT in a case of malignant priapism secondary to metastasis from mucoid adenocarcinoma of the cecum. // Clin Nucl Med. 2013. Vol. 38, N 2. Р. 91 – 2.
6. Okinami T, Ishitoya S, Imamura M, Maeda S, Okumura K, Nose K. A case of penile metastasis of malignant melanoma with priapism. // Hinyokika Kiyo. 2009. Vol. 55, N 3. P. 149-52.
7. Liu S, Zeng F, Qi L, Jiang S, Tan P, Zu X, Xie Y, Han W. Malignant priapism secondary to isolated penile metastasis from a renal pelvic carcinoma. // Can Urol Assoc J. 2014. Vol. 8, N 7-8. P. 558-60.
8. Lin YH, Kim JJ, Stein NB, Khera M. Malignant priapism secondary to metastatic prostate cancer: a case report and review of literature. // Rev Urol. 2011. Vol. 13, N 2. P. 90-94.
9. Pierro A, Cilla S, Digesù C, Morganti AG. Penile metastases of recurrent prostatic adenocarcinoma without PSA level. increase: a case report. // J Clin Imaging Sci. 2012. Vol. 2. P. 44.
10. Cardoso Guimarães G, Rodrigues De Souza R, Paiva Gadêlha Guimarães A, Filho WD, Valeschka De Matos Granja N, Karan Kalil R, Augusto Soares F, Lopes A. Penile metastasis of chondrosarcoma of the jaw. // Urology. 2003. Vol. 61, N 4. P. 837.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 1.51 Мб |















































































