Программа «Урология» - модернизация здравоохранения на примере урологической службы Воронежской области
 12630
12630 В 2006 году в России стартовал Национальный проект «Здоровье» (НП) – первый и самый дорогостоящий из четырех национальных проектов с бюджетом около 346,3 млрд рублей на период 2007 - 2009 гг. [1 - 3] и 676,8 млрд рублей - на период 2009 - 2012 гг. [4].
В Национальном проекте было выделено четыре ключевых направления:
1. Укрепление первичного звена медицинской помощи;
2. Повышение доступности высокотехнологичного лечения;
3. Профилактика заболеваемости населения;
4. Улучшение качества медицинской помощи в области материнства и детства.
Неоспоримым преимуществом проекта является факт особого внимания государства к медицине, получение российским здравоохранением средств на развитие наиболее актуальных направлений, развитие целевого финансирования. Идея возникновения проекта была вызвана состоянием российской медицины конца 90-х - начала 2000-х годов: слабой материально-технической базой, отсутствием профилактики и, как следствие, выявлением заболеванийна поздних стадиях, большим количеством осложнений, высокой инвалидизацией и смертностью.
За несколько лет реализации национального проекта было укреплено первичное звено медицинской помощи (повышены зарплаты участковым врачам и врачам скорой медицинской помощи, увеличилась доля молодых специалистов, особенно в регионах), на 70 % обновлен парк автомобилей скорой медицинской помощи, заменены десятки тысяч единиц устаревшего оборудования, более чем в три раза увеличилась доступность высокотехнологичной медицинской помощи [4, 5].
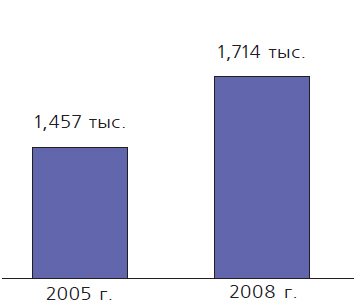
Мероприятия национального проекта «Здоровье» оказали серьезное воздействие на демографическую ситуацию в стране, приведя к увеличению рождаемости (с 1 457 тыс. родившихся в 2005 г. до 1 714 тыс. - в 2008г.) (рис.1); снижению смертности во всех возрастах (с 2 304 тыс. умерших в 2005 г. до 2 076 тыс. - в 2008 г.) (рис. 2); росту продолжительности жизни (с 65,3 лет в 2005 г. до 67,88 - в 2008 г.) [6]. В 2009 г. естественная убыль составила 249 тыс. человек - это наименьший показатель за последние 16 лет.
 |
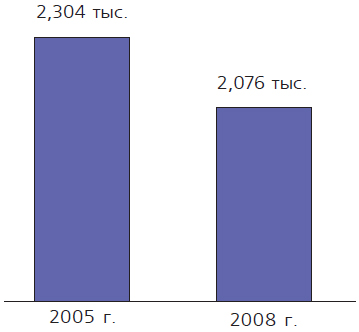 |
| Рис. 1. Статистика рождаемости в России в 2005-2008 гг. | Рис. 2. Статистика смертности в России в 2005-2008 гг. |
Таким образом, национальный проект стал базисом для подготовки комплексных изменений в отрасли, однако не решил всех проблем в здравоохранении.
Существующие с 2006 года стандарты диагностики и лечения многих заболеваний - рак предстательной железы (РПЖ), рак почки (РП), мочекаменная болезнь (МКБ) в первую очередь ориентированы на фонды медицинского страхования, которые оценивают качество медицинской помощи и работу врачей в целом, и отражают финансирование отдельных этапов. Эти стандарты предназначены только для специализированной помощи, но не описывают первичной медицинской помощи, которую оказывают фельдшеры, терапевты, хирурги, урологи амбулаторного звена, и они не внедрены в повсеместную практику. Главным недостатком существующих стандартов является то, что они не отвечают на вопросы: кто, что, где, в какие сроки и в каких случаях должен делать. За шесть лет, прошедшие с момента создания стандартов, они успели устареть, став, на наш взгляд, непригодными для использования в современной медицине [8].
С целью реформирования и модернизации российского здравоохранения в 2008 году Правительство РФ представило «Концепцию развития здравоохранения Российской Федерации до 2020 года» [9, 10]. Задачи концепции:
- прекращение убыли населения к 2011 году;
- увеличение продолжительности жизни до 75 лет;
- снижение всех видов смертности (общей, младенческой, материнской);
- формирование модели здорового образа жизни, в том числе за счет снижения употребления табака и алкоголя;
- повышение качества и доступ ности медицинской помощи, гарантированной населению Российской Федерации [9, 10].
Проект и концепция отражают общую стратегию развития здравоохранения России, определяют общий путь, по которому будет развиваться медицина. Детали, касающиеся конкретных специалистов всех этапах оказания медицинской помощи, должны уточняться и дополняться головными учреждениями, общественными организациями.
Попытка создать порядок в оказании урологической помощи населению (этапность оказания плановой и экстренной урологической помощи, стратификация пациентов по рискам урологических заболеваний, организация и оснащение урологического кабинета и отделения, штатное расписание и т. д.) была предпринята 8 декабря 2009 года (Приказ № 966н). Но и этот прогрессивный приказ не решил всех вопросов организации урологической службы в Ро ссии [11].
Одной из особенностей медицины в России является самообращение на поздних стадиях развития заболеваний, вследствие чего прогрессивно повышается количество осложнений, на устранение которых государство затрачивает дополнительные немалые средства. Такая ситуация приводит к тому, что пациенты умирают не от самого заболевания, а от его осложнений. Поэтому приоритетным направлением становится раннее выявление болезни, основанное на диспансеризации, проведении скринингов, активном выявлении заболеваний (не по обращаемости, а по выявляемости), повышении медицинской грамотности населения. В перспективе профилактика и ранняя диагностика заболеваний приведут к быстрому излечению, короткому реабилитационному периоду, сокращению затрат государства. В этой связи было бы уместным привести пример профилактической направленности медицины Кубы, где на душу населения затрачивается 363 долл./год (в сравнении: США - 6 714 долл./год, Россия - 638 долл./год), при средней продолжительности жизни 75,9 лет (в США - 75 лет, в России - 65 лет) и самой низкой детской смертности на всем Северо-Американском континенте [12]. Это яркий пример рациональности финансирования государством профилактических мероприятий, а не дорогостоящей высокотехнологичной помощи.
МАТЕРИАЛЫ И МЕТОДЫ
На основании многолетнего опыта работы ФГБУ «НИИ урологии» в регионах России в 2008 году нами была разработана теоретическая модель организации урологической помощи на основе комплексного подхода. В основу модели были положены три принципа:
- раннее выявление урологических заболеваний;
- этапная стандартизированная помощь;
- контроль и оптимизация финансовых затрат.
На основании созданной модели правительством Воронежской области в лице департамента здравоохранения, ФГБУ «НИИ урологии» и кафедрой урологии Воронежской медицинской академии была разработана Программа «Урология» (далее Программа), которая с 2010 года начала внедряться на территории Воронежской области и, в последующем, в ряде других регионов Российской Федерации.
Суть Программы состоит в организации медицинской урологической помощи согласно принципам профилактики и раннего активного выявления заболеваний, стандартизации, организации контроля качества медицинской помощи, оптимизации финансовых затрат государства на здравоохранение.
Для этих целей вся медицинская помощь пациентам с урологическими заболеваниями была разделена нами на этапы:
- первичное звено - хирурги (урологи) районной поликлиники;
- межрайонные урологические центры;
- региональный (областной, краевой, республиканский) урологический центр;
- центр оказания ВМП - экспертный центр оценки качества оказания урологической помощи.
Все стандарты в модели изложены в виде бизнес-процессов (от англ. business - «дело») — совокупности взаимосвязанных мероприятий или задач, направленных на создание услуги для потребителей, что применяется в экономике для описания работы предприятий. При создании стандартов была учтена мировая урологическая практика и соблюдены все ныне действующие в России законодательные документы [11, 13].
Для каждого этапа были сформированы стандарты требований к помещениям, оснащению, видам оказания диагностической, лечебной медицинской помощи, к медицинским кадрам [14, 15, 16].
Ключевым моментом в предложенной модели стали: раннее выявление заболеваний за счет активного опроса населения с последующим направлением в лечебные учреждения, просветительская работа с привлечением средств массовой информации.
Для оказания медицинской помощи акцент в Программе делается на первичное звено - фельдшеров, участковых терапевтов, семейных врачей, врачей-хирургов. Программа подразумевает создание межрайонных урологических центров (МУЦ), имеющих амбулаторное и стационарное отделения, на базе существующих учреждений: один центр - на 300 000 жителей. Выявление пациентов с урологическими заболеваниями проводится не по самообращению, а по активному выявлению проблем со здоровьем путем проведения скрининговых программ, опросов, подворовых обходов, работе со СМИ. Между этапами налажена стандартизированная логистика перемещения пациентов с использованием современных телемедицинских технологий.
Реализация Программы имеет модульный принцип. Все временные промежутки разбиты на модули, которые построены по нозологическому принципу. Последовательно внедряются модули по доброкачественной гиперплазии предстательной железы, раку предстательной железы, недержанию мочи у женщин, эректильной дисфункции и т. д. [14, 15, 16]
Модуль включает в себя:
- мероприятия по оснащению МУЦ оборудованием и расходными материалами;
- образовательную программу для врачей разных специальностей (терапевтов, хирургов, урологов, заведующих МУЦ);
- методические указания по реализации модуля;
- мероприятия раннего выявления заболеваний (скрининг и пр.);
- мероприятия по оценке качества выполнения модуля.
Разработана программа обучения специалистов для всех уровней (первичное звено, МУЦ, региональный уровень) с привлечением к этому процессу образовательных учреждений Воронежской области и ресурсов НИИ урологии. Активно применяются дистанционные технологии образования. Для оценки хода выполнения Программы и проведения непрерывного образовательного процесса созданы так называемые Школы урологии, которые проводятся раз в два месяца и собирают более 70 % всех урологов региона. Они синхронизированы с этапами проведения Программы, т. е. предшествуют вводу нового модуля.
Разработан алгоритм работы со средствами массовой информации, ориентированный на граждан Воронежской области.
Юридически Программа закреплена как целевая региональная сроком на пять лет, которая имеет под собой утвержденное финансирование из средств региона [17]. Все этапы ее реализации активно курируются коллективом НИИ урологии, что подтверждено договором о сотрудничестве между НИИ урологии и системой регионального здравоохранения Воронежской области. Практические результаты в регионах подвергаются научному анализу в НИИ урологии, результатом которого являются уникальные организационнометодические данные, позволяющие корректировать работу системы оказания медицинской помощи урологическим пациентам, обосновать и подсчитать реальные материальные затраты на ее оказание.
Один из этапов Программы предусматривает госпитализацию пациентов в центры оказания ВМП. Основой акцент при отборе кандидатов для госпитализации делается на пациентов, которые имели неудачные попытки лечения на предыдущих этапах специализированной медицинской помощи (СМП), ятрогенные осложнения. В центре ВМП последовательно проводятся следующие мероприятия:
- обследование;
- лечение;
- анализ причин, приведших к возникновению осложнений;
- разработка рекомендаций по устранению этих причин;
- реализация мероприятий на уровне СМП;
- контроль исполнения мероприятий, направленных на устранение причин осложнений.
Таким образом, на этапе оказания ВМП проводится индикация качества выполнения СМП в регионах - субъектах РФ.
В результате разработки и внедрения Программы создана и апробирована универсальная модель, которая может быть положена в основу организации медицинской помощи в других медицинских специальностях (гинекология, хирургия и пр.). Она была утверждена в Правительстве Воронежской области [17].
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЯ
Понимание особенностей функционирования медицинской помощи в регионах, муниципальных, ведомственных учреждениях (наличие уровней оказания медицинской помощи, количества специалистов, оснащенности оборудованием) сделало необходимой адаптацию этих алгоритмов для каждого типа учреждений. При этом стоит отметить, что требования к оснащенности, технологиям диагностики и лечения как в ЦРБ, так и в крупных ведомственных учреждениях остались прежними, изменился только алгоритм оказания помощи, и это подчеркивает основную концепцию развития российского здравоохранения - доступность и равноправность получения медицинской помощи.
Одной из задач модели явилось стремление помочь урологам в организации современной медицинской помощи в регионах (оснащение, освоение методик диагностики и лечения), а не создание сети по доставке пациентов в «самую лучшую клинику». Программа подразумевает не голословное декларирование всем известных догм, а создание и внедрение реального механизма реализации доступной медицинской помощи на местах, конкретные финансовые затраты из регионального бюджета на оснащение и обучение специалистов.
В 2009 году под руководством ФГУ «НИИ урологии» Минздравсоцразвития России совместно с департаментом здравоохранения Воронежской области, Воронежской государственной медицинской академией имени Н.Н. Бурденко, при поддержке Правительства Воронежской области и лично губернатора Воронежской области Алексея Васильевича Гордеева разработанная модель стартовала в жизнь в виде «Пилотного проекта стандартизации оказания этапной урологической помощи в Воронежской области». Финансирование Программы осуществлялось из областного бюджета.
Воронежская область - типичный аграрный регион России. Медикодемографическая ситуация в области характеризуется высоким количеством урологических заболеваний при недостаточном их выявлении, низким процентом охвата населения диспансерным наблюдением, недостаточным уровнем применения высокотехнологичных методов лечения. Урологическая служба области была представлена двумя урологическими отделениями в Россошанском и Лискинском районах области и урологическими отделениями на 90 коек в структуре областной больницы. В 22 из 32 районах отсутствовали врачи-урологи. Количество малоинвазивных оперативных вмешательств, выполнявшихся по поводу ДГПЖ, составляло около 100 операций в год, общее количество больных с ДГПЖ, находившихся под диспансерным наблюдением, в 2009 году составляло 6 331 человек [18].
На начальном этапе реализации Программы в области были организованы и оснащены необходимым оборудованием шесть межрайонных урологических центров (МУЦ) - на базе Лискинской, Россошанской и Аннинской ЦРБ, три - в г. Воронеже.
Одновременно с организацией МУЦ специалистами амбулаторного звена (фельдшеры, терапевты, урологи) проводилось обследование мужчин на предмет выявления у них заболеваний предстательной железы (ДГПЖ и РПЖ). С этой целью проводился опрос пациентов в возрасте старше 60 лет на предмет выявления у них расстройств мочеиспускания. Первым результатом стал широкий охват населения анкетированием, который в некоторых районах составил более 92,2 %, или 275 589 человек, по всей Воронежской области. Пациенты, нуждающиеся в дальнейшем обследовании по результатам анкетирования (74 402 человека), были направлены на следующий этап, где их осматривал районный хирург (уролог). Далее мужчины, у которых была выявлена заболевания ПЖ (их число составило 8 523 человека), направлялись в МУЦ, где принималось решение о тактике дальнейшего лечения: из них 1 659 получили различные виды хирургического лечения, остальным назначена консервативная терапия или динамическое наблюдение. Пациенты с осложнениями направлялись в урологический стационар областной больницы. ВМП с заболеваниями ПЖ оказана 296 пациентам, им в НИИ урологии была выполнена ТУР предстательной железы при больших размерах опухоли, брахитерапия, радикальная простатэктомия, HIFU-терапия.
Совместно с кафедрой урологии ВГМА была разработана программа обучения для специалистов всех этапов - от фельдшеров и терапевтов до заведующих МУЦ.
Согласно этой программе сотрудниками кафедры урологии ВГМА были проведены курсы тематического усовершенствования (72 часа) среднего медперсонала, врачей-терапевтов, участковых врачей, врачей-урологов. Всего прошли обучение 539 человек. Из них урологов - 87, хирургов - 159, терапевтов-123, врачей общей практики - 179. В настоящее время подготовлена и внедрена методологическая база для дистанционного образования [19].
В конце 2010 года в рамках долгосрочной областной целевой программы «Развитие здравоохранения Воронежской области на 2011 - 2015 годы» была утверждена подпрограмма «Урология», которая продолжила развитие и расширила границы охвата муниципального образования области до границ всего региона, включая город Воронеж [20].
В настоящее время в области функционируют шесть межрайонных урологических центров. Количество больных, находящихся на диспансерном учете с ДГПЖ, возросло в несколько раз и составляет 16 229 человек. Количество больных, доставленных в стационар в экстренном порядке, уменьшилось на 30 % и составляет 365 человек в год. Количество малоинвазивных оперативных вмешательств по поводу ДГПЖ возросло в три раза, достигнув 398 операций в год.
Как следствие, экономически более выгодно стала работать урологическая койка: количество больных, пролеченных в стационаре, увеличилось на 30 % и составляет сегодня 2 952 человека, а количество дней, проведенных больными в стационаре, уменьшилось на 10 % и составляет 32 259 дней, средний койко-день снизился до 10,9.
Специалисты из НИИ урологии, регулярно (раз в два месяца) посещая Воронежскую область, принимали участие в амбулаторном приеме пациентов, операциях, консультациях урологов по сложным клиническим случаям. В свою очередь, девять урологов из Воронежа и Воронежской области прошли стажировку на базе НИИ урологии.
С целью оптимизации взаимодействия урологов Воронежской области и НИИ урологии в проекте были активно задействованы телекоммуникационные технологии: интернет, бесплатное программное обеспечение («Скайп»), персональные компьютеры (ПК), оснащенные вебкамерами и микрофонами [21]. При необходимости проводились консультации с ведущими зарубежными специалистами - международные консилиумы.
Для информационной работы с населением, повышения внимания к проблемам урологического здоровья, формирования здорового образа жизни были привлечены региональные и муниципальные СМИ. В результате была разработана стратегия информационного сопровождения Программы, найдены механизмы взаимодействия с радио- и телевизионными компаниями, газетами и интернет-ресурсами [21].
За время реализации программы с 2009 по 2011 годы были получены клинические, экономические и статистические результаты, которые позволили научно обосновать экономическую, медицинскую и социальную эффективность созданной модели.
В результате работы был разработан пакет документов, включающий в себя нормативноправовые документы, порядки и стандарты по нескольким нозологическим единицам: доброкачественная гиперплазия предстательной железы, рак предстательной железы, простатит и недержание мочи у женщин [14, 15, 16].
Организаторами был проведен ряд межрегиональных конференций, в результате которых интерес к Программе высказали и другие субъекты РФ. В Карачаево-Черкессии, в Тамбовской, Липецкой, Пензенской областях Программа находится на разных этапах реализации.
В начале 2011 года Минздравсоцразвития России начал реализацию «Региональной программы модернизации здравоохранения на 2011 - 2012 годы», которая своей целью ставит улучшение качества и обеспечение доступности медицинской помощи населению субъекта Российской Федерации [22]. Программа описывает ряд действий, направленных на укрепление материально-технической базы ЛПУ, введение единого регистра медицинских работников, развитие телемедицины, введение электронной медицинской карты пациента. Большое внимание уделено источникам финансирования программы. Отдельным важным пунктом программы является внедрение стандартов оказания медицинской помощи по профилям.
31 мая 2011 Госдума приняла в первом чтении Законопроект «Об основах охраны здоровья граждан в РФ» , который гарантирует россиянам право на получение бесплатной медицинской помощи, определяет для пациентов механизм выбора врача и медицинской организации, закрепляет единые стандарты и порядок оказания медицинской помощи на всей территории России [23].
Эти основополагающие законы определяют направления развития медицины, расставляют вехи на этом пути, делают легитимной ту работу, которую мы проводим совместно с нашими коллегами из Воронежской области.
ВЫВОДЫ
Предложенная модель организации урологической помощи на основе комплексного подхода в практической реализации показала свою клиническую, экономическую и управленческую эффективность.
В предложенном подходе модернизации урологической службы впервые был использован системный подход, затрагивающий организацию всех звеньев оказания урологической помощи от первичного звена, обучения специалистов всех уровней до оказания высокотехнологичной медицинской помощи и привлечения средств массовой информации.
Нам удалось разработать и внедрить в практику механизм эффективного взаимодействия медицинских служб всех уровней (первичное звено, специалисты-урологи, организаторы здравоохранения, профессорско-преподавательский состав) и административного управляющего аппарата уровня субъекта Российской Федерации на примере организации урологической службы.
В ходе реализации Программы разработаны и апробированы новые подходы к роли высокотехнологичной медицинской помощи (ВМП) как индикатора оказания специализированной медицинской помощи, базирующиеся на принципах организации системы обратной связи между региональными службами здравоохранения и центрами ВМП.
Важным представляется тот факт, что благодаря разработанной модели оказания медицинской помощи подобные программы могут быть созданы не только в урологии, но в других медицинских специальностях. Модель позволяет легко просчитывать кадровые, материальные и финансовые затраты на здравоохранение.
Ряд регионов России заинтересовались Программой и выразили желание принять в ней участие.
Мы считаем, что подобный подход позволит повысить качество и доступность урологической помощи, рационально расходовать выделенные финансовые ресурсы на здравоохранение, а полученный научно-практический опыт может быть использован в модернизации медицинской помощи в других специальностях.
Ключевые слова: модернизация здравоохранения, национальный проект "Здоровье", урологическая служба Воронежской области, программа "Урология", доброкачественная гиперплазия предстательной железы, эректильная дисфункция, недержание мочи у женщин.
Keywords: modernization of health care system, national project "Health", urological care of Voronezh region, "Urology" program, benign prostatic hyperplasia, erectile dysfunction, urinary incontinence in women.
ЛИТЕРАТУРА
1. Федеральный закон от 19 декабря 2006 года № 238-ФЗ «О федеральном бюд
жете на 2007 год».
2. Федеральный закон от 29 декабря 2006 года № 243-ФЗ «О бюджете Федерального фонда обязательного медицинского страхования на 2007 год».
3. Федеральный закон от 19 декабря 2006 года № 234-ФЗ «О бюджете Фонда социального страхования на 2007 год».
4. 12.05.2009: Национальный проект «Здоровье». [Электронный ресурс] Режим
доступа: http://ria.ru/society/20090512/170852739.html
5. 2007 - 2011: Национальный проект «Здоровье»: снижение смертности от основных причин. [Электронный ресурс]. - Режим доступа: http://www.minzdravsoc.
ru/health/prior/81
6. Доклад Министра здравоохранения и социального развития РФ Т.А. Голиковой на заседании Межведомственной рабочей группы по приоритетному национальному проекту «Здоровье» и демографической политике при Совете при
Президенте РФ, 20 ноября 2009 г. [Электронный ресурс]. - Режим доступа: http://
www.mcfr.ru/journals/34/311/16657/16659/
7. Федеральная служба государственной статистики, 2012 г. Современная демографическая ситуация в Российской Федерации. [Электронный ресурс]. - Режим
доступа: http://www.gks.ru/wps/wcm/connect/rosstat/rosstatsite/main/population/de....
8. Электронный научный журнал: Обухова О.В., Базарова И.Н., Гавриленко О.Ю., ЦНИИОИЗ Росздрава «Социальные аспекты здоровья населения», «Проблемы внедрения медико-экономических стандартов в учреждения, оказывающие стационарную медицинскую помощь».
9. Концепция развития здравоохранения РФ до 2020 года. 16.04.2008 [Электронный ресурс] Режим доступа: http://www.minzdravsoc.ru/blocks/projects/concept
10. Концепция развития системы здравоохранения в Российской Федерации до 2020 г. [Электронный ресурс] – Режим доступа: http://topmedicina.ru/health/koncepciya/
11. Приказ № 966н от 8 декабря 2009 г. Регистрационный № 15796 от 22.12.2009 г. «Об утверждении порядка оказания медицинской помощи больным с урологическими заболеваниями».
12. Аполихин О.И., Шадёркин И.А. Доступное здравоохранение – берем пример с урологии. //Урология сегодня – 2011. - № 3. – С. 4 - 5.
13. Конституция РФ, ст. 7 п. 2. [Электронный ресурс]. - Режим доступа: http://www.constitution.ru/
14. Департамент здравоохранения Воронежской области, ФГУ «НИИ урологии» Минздрава РФ, ВГМА им. Н.Н. Бурденко, БУЗ ВО «Воронежская ОКБ № 1, «Этапы оказания медицинской помощи пациентам с недержанием мочи». Методическое письмо. Воронеж, 2012.
15. Департамент здравоохранения Воронежской области, ФГУ «НИИ урологии» Минздрава РФ, ВГМА им. Н.Н. Бурденко, БУЗ ВО «Воронежская ОКБ№1, «Этапы оказания медицинской помощи пациентам с раком предстательной железы».
Методическое письмо. Воронеж, 2012.
16. Департамент здравоохранения Воронежской области, ФГУ «НИИ урологии» Минздрава РФ, ВГМА им. Н.Н. Бурденко, БУЗ ВО «Воронежская ОКБ№1, «Этапы оказания медицинской помощи пациентам с ДГПЖ». Методическое письмо.
Воронеж, 2012.
17. Приложение к Постановлению Правительства Воронежской области от 22 ноября 2010 г. № 1002.\
18. Cостояние урологической службы Воронежской области, сайт «Урология Воронежской области» [Электронный ресурс]. - Режим доступа: http://vrnurology.ru/voronezh/sostoyanie-urologicheskoy-sluzhby
19. Образование в урологии. [Электронный ресурс]. - Режим доступа: http://uroedu.ru
20. Программа «Урология». [Электронный ресурс] Режим доступа: http://доступное-здравоохранение.рф/ программа –урология
21. Сайт «Урология в Воронежской области». [Электронный ресурс]. - Режим доступа: http://vrnurology.ru/
22. Программы модернизации здравоохранения субъектов Российской Федерации [Электронный ресурс] – Режим доступа: http://www.minzdravsoc.ru/docs/
mzsr/med-ins/5
23. Федеральный закон «Об основах охраны здоровья граждан РФ» № 323 - Ф3 от 22.11.2011 года.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 364.49 кб |















































































