Сравнительный анализ трех методик уретропластикя у пациентов с дистальной и стволовой формами гипоспадии
 14320
14320 Гипоспадия - одно из наиболее частых врожденных заболеваний. За последние 40 лет отмечен значительный рост числа больных с данной патологией. Если в 60-70-ые годы XX века частота встречаемости пациентов с гипоспадией составляла 1:200-500 новорожденных, то в настоящее время частота рождения детей с различными формами гипоспадии возросла до 1:125-150 случаев. Единственным способом лечения гипоспадии является хирургическая коррекция [1, 2]. В литературе описано более 300 различных операций коррекции гипоспадии, что свидетельствует о том, что ни один из способов не является идеальным и не существует стандартов лечения, удовлетворяющих большинство детских хирургов и урологов [3]. Современные требования к результатам операции постоянно растут. При этом помимо хороших косметических результатов необходимо обеспечить свободный поток мочи и адекватную сексуальную функцию. Объективная оценка отдаленных результатов лечения гипоспадии позволяет выбрать оптимальные методы операции и избежать серьезных осложнений.
Вид операции зависит от составных элементов порока: положения наружного отверстия уретры, степени деформации кавернозных тел, состояния кожи полового члена и крайней плоти, запаса пластического материала и выраженности послеоперационных рубцов. Большое значение имеет форма головки полового члена и глубина ладьевидной ямки. При глубокой уретральной борозде на головке полового члена возможно выполнение первичной тубуляризирующей техники пластики уретры. Малые размеры головки и минимальная уретральная борозда требуют применения вариантов лоскутной пластики уретры или рассечения уретральной площадки [4].
Целью нашего исследования был анализ результатов выполнения наиболее часто применяемых операций при дистальной и среднестволовой форме гипоспадии: операции Снодграсса или уретропластики тубуляризированной рассеченной уретральной площадкой и модификации операции Снодграсса с имплантацией свободного лоскута крайней плоти в рассеченную уретральную площадку, операции Ма1Ыеи [5, 6, 7].
МАТЕРИАЛЫ И МЕТОДЫ
В данное исследование были включены 135 пациентов с гипоспадией, которые лечились в НИИ урологии с октября 2010 по февраль 2012 гг. Критерии включения: мальчики с дистальной и среднестволовой формами гипоспадии, требующей хирургической коррекции врожденного порока, возраст от 10 месяцев до 17 лет. Критерием исключения было наличие проксимальной формы гипоспадии и возраст менее 10 месяцев.
В зависимости от метода выполняемой уретропластики пациенты были разделены на три группы. В первую группу вошли 45 детей, оперированных с использованием методики TIP (пластики уретры тубуляризированной рассеченной уретральной площадкой). Вторую группу составили 35 детей, оперированных по методике GTIP (уретропластика тубуляризированной рассеченной уретральной площадкой со вставкой свободного лоскута крайней плоти в зону рассечения). В третью группу были включены 55 больных, в лечении которых использованы методики накладного лоскута на сосудистой ножке (Mathieu и Onlay Island Flap).
Средний возраст детей в первой группе составил 3,76 ± 1,36 лет, во второй группе - 3,69 ± 1,33 лет, в третьей группе - 4,89 ± 2,1 лет. Анализ ANOVA не выявил статистически значимых различий возрастных показателей между группами, однако в третьей группе (операции Mathieu) возраст пациентов был несколько выше, что, вероятно, связано с большей частотой выполнения данной операции в качестве повторного вмешательства. Первичных больных среди пациентов трех групп было 33 (24,4%) пациента, повторное оперативное вмешательство было выполнено у 102 пациентов.
Частота различных форм гипоспадии в изучаемых группах больных представлена в таблице 1. При статистическом анализе по методу Х2, не выявлено статистически значимых различий между группами до операции.
| Форма гипоспадии | Первая группа | Вторая группа | Третья группа | |||
n |
% |
n |
% |
n |
% |
|
| Головчатая форма | 2 | 4,4 | 0 | 0 | 1 | 1,8 |
| Венечная форма | 16 | 35,6 | 12 | 34,2 | 21 | 38,1 |
| Дистально- и среднестволовая форма | 27 | 60 | 23 | 65,8 | 33 | 60,1 |
Таблица 1. Частота различных форм гипоспадии
Всем пациентам на дооперационном этапе выполнялось ультразвуковое исследование почек и мочевого пузыря, общепринятые клинико-лабораторные исследования перед проведением плановой операции (общий анализ крови, общий анализ мочи, иммуноферментный анализ на ВИЧ, Hbs-ar, гепатит С), урофлоуметрия, по показаниям рентгенологические методы исследования почек и мочевых путей, уретроцистоскопия. Цитогенетическое обследование (определение кариотипа, консультация генетика) проводилось больным при сочетании средних и дистальных форм гипоспадии с одно- или двусторонним крипторхизмом. Результаты операции в послеоперационном периоде оценивали по количеству осложнений и параметрам уродинамического исследования, выполненного через 1, 3 и 6 месяцев после операции.
РЕЗУЛЬТАТЫ
В раннем послеоперационном периоде осложнений не было выявлено ни у одного пациента, за исключением раннего случайного удаления катетера у двух больных. Отдаленные результаты одномоментной коррекции гипоспадии прослежены в сроки от 6 месяцев до 2 лет, средний период наблюдения составил 12 месяцев. Основными осложнениями, возникшими в послеоперационном периоде, были свищи уретры, стеноз уретры и наружного отверстия уретры, несостоятельность головки, снижение уродинамических параметров.
В общей группе осложнения после операции возникли у 19 (14,7%) пациентов, у 16 из них осложнения возникли в течение шести месяцев после операции. Осложнения в виде свищей уретры в сочетании со стенозом уретры были отмечены у 7 (36,8%) пациентов, в основном это были пациенты первой группы.
В первой группе детей, оперированных по стандартной методике TIP, осложнения наблюдались у 8 (17,8%) больных, у одного из них возник свищ без подтвержденного стеноза уретры, у 7 больных отмечено сочетание свища и стеноза уретры, при этом у 6 больных сужение мочеиспускательного канала было в области головки. В основном это были больные исходно с малыми размерами головки (менее 2,5 SD) и без выраженной ладьевидной ямки. Из них 5 пациентов (62,5%) были ранее оперированы и имели рубцовые изменения уретральной площадки.
Во второй группе больных, оперированных по методу GTIP c имплантацией свободного лоскута крайней плоти в область рассеченной уретральной площадки, осложнения виде свища уретры наблюдали у 5 детей (14,3%), двое из них ранее были уже оперированы. Сужение мочеиспускательного канала в области головки диагностировали только у одного мальчика, имеющего склонность к повышенному образованию рубцов. Все осложнения наблюдали у детей со среднестволовыми формами гипоспадии.
В третьей группе больных, оперированных с использованием накладных лоскутов на сосудистой ножке, осложнения в виде мочевых свищей наблюдали у 6 (10,9%) детей. Признаков стеноза уретры в области головки не было выявлено ни у одного ребенка Среди пациентов с осложнениями в виде мочевого свища у 4-х детей была среднестволовая форма гипоспадии. Стеноза уретры в области головки не было выявлено ни у одного больного. Статистический анализ показал значимое различие по частоте возникновения осложнений по сравнению с пациентами, которым выполнялась операция уретропластика TIP (х2-тест, р = 0,023).
Нами изучена частота возникновения осложнений в зависимости от типа пластики уретры и повторного характера вмешательства. В общей группе больных частота осложнений при первичных операциях составила 8,9%, среди пациентов с ранее проведенными оперативными вмешательствами - 30,3%. Частота осложнений при первичном вмешательстве в первой группе составила 8,8%, во второй - 11,1% и в третьей - 7,3%, при повторном вмешательстве этот показатель составил 45,5%, 25% и 21,4% соответственно в 1-й, 2-й и 3-й группах больных (таблица 2). Выявлены статистически значимые различия частоты возникновения осложнений у пациентов первой и третьей групп и пациентов второй и третьей групп при повторных оперативных вмешательствах (р = 0,005 и p = 0,034 соответственно, х2-тест).
| Первая группа | вторая группа | третья группа | всего | |||||
n |
% |
n |
% |
n |
% |
n |
% |
|
| Первичные операции | 3 | 8,8 | 3 | 11,1 | 3 | 7,3 | 9 | 8,8 |
| Повторные операции | 5 | 45,5 | 2 | 25 | 3 | 21,4 | 10 | 30,3 |
Таблица 2.Частота осложнений у пациентов после
Необходимо отметить, что при первичных операциях частота осложнений в группах не различалась, поэтому у пациентов с дистальными формами гипоспадии с одинаковой эффективностью можно применять все три операции.
Осложнения в виде свища уретры у 10 пациентов были устранены ушиванием и у 9 пациентов - повторной пластикой уретры с использованием методик GTIP или Mathieu. У одного ребенка стеноз уретры устранен с хорошим эффектом путем дилятации уретры до 1214 Ch и продленной катетеризацией дистального отдела уретры коротким стентом на протяжении одного месяца.
В качестве контроля и возможного раннего предиктора возникновения осложнений после операции использованы показатели урофлоуметрии, несмотря на спорность их применения по данным литературы. В начале выполнения работы уродинамические исследования выполнялись сразу после удаления уретрального катетера, но большая разнородность полученных результатов и их несоответствие данным последующих измерений свидетельствовали о неинформативности этого метода в раннем послеоперационном периоде. Уродинамическое исследование до операции было проведено у всех пациентов, имеющих навыки опрятности; через 1 месяц после операции - у 81 пациента; через 6 месяцев - у 76 мальчиков и через 12 месяцев - у 41 пациента. Было установлено, что через месяц после операции максимальная скорость мочеиспускания в зависимости от возраста была ниже нормы у 12 (26,7%) детей первой группы, у 4 (11,4%) детей второй группы, у 3 (10,7%) пациентов третьей группы. У 8 из 12 пациентов первой группы со сниженной скоростью мочеиспускания по сравнению с возрастной нормой возникли послеоперационные осложнения и в дальнейшем эти пациенты были исключены из анализа уродинамических показателей. Кроме того, у 17 (90%) из 19 пациентов со сниженной скоростью мочеиспускания кривая мочеиспускания имела форму «плато», тогда как у большей части пациентов с нормальными показателями мочеиспускания кривая имела вид колокола. Через 6 месяцев уродинамическое исследование удалось провести у 30 пациентов первой группы, у 19 - второй и у 27 - третьей группы, признаки снижения максимальной скорости мочеиспускания были отмечены у 23,3%, 10,5% и 11,1% пациентов соответственно первой, второй и третьей групп. Статистически значимые различия были выявлены между значением Qmax в первой и третьей группах (р = 0,0023) и в первой и второй группе (р = 0,0012). Через 12 месяцев в первой группе нормальная скорость мочеиспускания была отмечена у 12 (80%) пациентов, обструктивное мочеиспускание было у 3 (20%) пациентов. В отношении формы кривой мочеиспускания нормальная кривая в виде колокола была у 13 (86,6%) детей, у двух детей кривая имела форму плато. У всех пациентов, за исключением одного с кривой мочеиспускания в виде колокола, Qmax соответствовала норме.У детей с Qmax ниже нормы кривая мочеиспускания имела форму плато и у них отмечался асимптоматический меатостеноз.
Во второй группе через 12 месяцев нормальная скорость мочеиспускания была отмечена у 10 (90,9%) пациентов, обструктивное мочеиспускание было у одного (9,1%) пациента. Однако, форма кривой мочеиспускания у всех пациентов была в виде колокола.
В третьей группе у 13 пациентов через 12 месяцев после операции была нормальная скорость мочеиспускания, у двух (13,3%) сохранялось снижение скорости, но показатели были ближе к норме, чем через 6 месяцев после операции (рисунок 1).
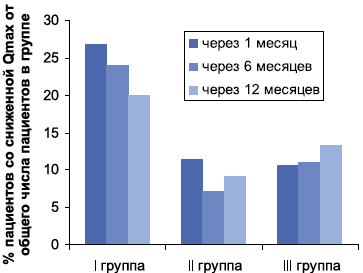
Рисунок 1. Количество пациентов (%) со сниженной Qmax в каждой группе через 1, 6 и 12 месяцев соответственно
ОБСУЖДЕНИЕ
Исторически, при недостаточно широкой уретральной площадке выполнялись такие операции, как операция Mathieu или уретропластика васкуляризированным перемещенным лоскутом [7]. По данным литературы осложнения после этой операции встречаются у 1,5% - 22% пациентов [8, 9]. Одним из ограничивающих факторов использования этой методики является неудовлетворительный внешний вид меатуса. Поэтому в 1996 г. Снодграсс предложил рассекать уретральную площадку и выполнять тубуляризацию последней, при этом заживление раны происходило вторичным натяжением, что изменило подходы к оперативному лечению гипоспадии и позволило улучшить косметические результаты лечения. Краткосрочные результаты были оптимистичными и метод получил большое распространение [6]. Затем этот метод стали применять и при лечении проксимальных форм гипоспадии [10]. Однако появились данные о том, что в результате этой операции из-за рубцевания развивается стеноз меатуса, приводящий к возникновению стриктур уретры и, в последующем, свищей уретры. Стенозы возникают у 0,216,6% пациентов после операции TIP [11-15], возможно, их причиной является тип рассечения уретральной площадки, при котором также рассекается слизистая головки. Это необходимо для расположения меатуса на верхушке головки для получения хороших косметических результатов [8]. Вышеописанные результаты являются следствием того, что выполнение обычного разреза уретральной площадки во время выполнения стандартной операции TIP недостаточно для увеличения ширины вновь созданной уретры, особенно у детей с малыми размерами головки. Несмотря на длительную катетеризацию, в некоторых случаях рубцевание в области уретральной площадки приводит к сужению просвета уретры и образованию свищей (рисунок 2: 2-3). Наилучшие результаты применения TIP отмечают у пациентов с нормальными размерами головки полового члена, широкой и глубокой уретральной площадкой и хорошо развитым спонгиозным телом. При гипопластической головке и недостаточно глубокой уретральной площадке или склонности пациента к рубцеванию возникают трудности выполнения TIP уретропластики. В таких случаях предложено выполнение уретропластики по методике GTIP. Основанием для этого считаем возможность более глубокого рассечения головки и увеличения уретральной площадки в ширину за счет мобилизации в стороны разреза (рисунок 2: 5-6). Отличное кровоснабжение головки обеспечивает успешное приживление свободного лоскута крайней плоти (dorsal inlay graft). Имплантация свободного лоскута снижает рубцевание в области рассечения уретральной площадки, что позволяет уменьшить частоту возникновения свищей и стенозов уретры В настоящее время в литературе описаны результаты применения GTIP в исследованиях с максимальным количеством пациентов 62 и сроками наблюдения 10 лет [16-19]. Однако у пациентов с выраженной склонностью к рубцеванию GTIP уретропластика также бывает неэффективной. При выполнении операции Mathieu используется широкий кровоснабжаемый лоскут (рисунок 2: 8-9), процессы рубцевания менее выражены и, соответственно, нет предпосылок для формирования свищей. Проводились сравнительные исследования по оценке частоты осложнений после операции TIP и операции Mathieu, TIP и GTIP Так, Imamoglu M.A. показал, что эффективность выполнения TIP и GTIP не различается, но косметические результаты лучше после операции TIP [20]. К такому же выводу пришел Oswald J. [21]. Ferro [22] показал, что GTIP уретропластика более успешна при повторных операциях.
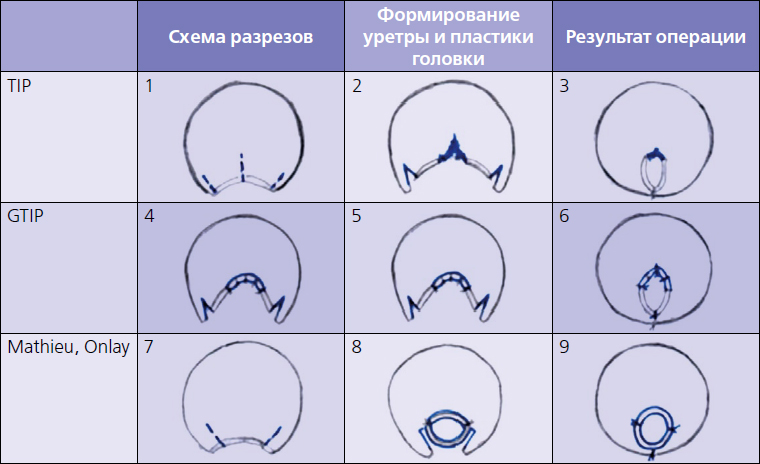
Рисунок 2. Схема уретропластики у больных со среднестволовой и дистальной формой гипоспадии
(1-3) TIP, 3 - в отдаленные сроки просвет уретры в зоне рассечения уретральной площадки может уменьшаться. (4-6) GTIP, 5,6 - свободный лоскут, вшитый в зону рассечения, препятствует уменьшению просвета уретры. (7-9) Операция Mathieu. 8,9-использование кровоснабжаемого лоскута и смещение линии швов уменьшают опасность сужения дистального отдела уретры
Как показывает наш опыт, наибольшее число осложнений возникло у детей с малыми размерами головки во всех группах. У больных 1-й группы число образования мочевых свищей было наибольшим. Основной причиной осложнений считаем рубцевание зоны рассеченной уретральной площадки в области головки полового члена, с последующим сужением уретры. Обычного рассечения уретральной площадки бывает недостаточно для значимого увеличения ее ширины. Отек тканей головки, особенно после раннего удаления катетера на 5 сутки нарушает поток мочи. Несмотря на длительную катетеризацию уретры до 10-14 дней, у части больных в результате рубцевания отмечается прогрессивное снижение скорости мочеиспускания за 3-5 дней.
Безусловно, методика TIP есть и остается наиболее распространенной среди детских урологов, она очень проста в техническом исполнении и имеет отличные косметические результаты. По нашему мнению, метод не целесообразно использовать при малых размерах головки, особенно при повторных операциях (рубцовые изменения уретральной площадки) и склонности больных к рубцеванию. Способ GTIP как модификация TIP позволяет расширить возможности метода за счет дополнительной мобилизации головки полового члена и эпителизации раневой поверхности. Однако, по нашим данным, у больных склонных к рубцеванию, этот метод может быть так же не эффективен.
Методики Mathieu и Onlay Island Flap позволяют увеличить диаметр уретры в области головки за счет кровоснабжаемого лоскута без угрозы стеноза уретры. Еще одним преимуществом методики считаем смещение линии швов сформированной уретры и послеоперационной раны. Противопоказанием для выполнения операции Mathieu являются среднестволовые формы гипоспадии, когда особенно сложно выделять длинный лоскут кожи ствола члена на узком основании и сохранить его кровоснабжение. Этим больным мы рекомендуем применять методику onlay. Методики Mathieu и Onlay Island Flap (варианты накладного кровоснабжаемого лоскута) несколько более сложны и имеют некоторые косметические недостатки, но значительно меньше сопровождаются рубцеванием головки полового члена и по данным урофлоуметрии сопровождаются минимальным снижением ср. скорости мочеиспускания.
ВЫВОДЫ
TIP уретропластика является широко применяемой операцией, которая имеет хорошие функциональные и косметические результаты. Но у некоторых пациентов с малыми размерами головки и при повторных вмешательствах рубцевание в области разреза уретральной площадки может приводить к нарушению уродинамики и образованию свищей. Операция GTIP уретропластика с имплантацией свободного лоскута крайней плоти позволяет выполнять одноэтапные операции на уретре даже у пациентов с малыми размерами головки полового члена. Этот метод позволяет уменьшить рубцевание в области уретральной площадки и, соответственно, снизить частоту осложнений. Мы выявили, что после операции Mathieu возникают осложнения только в виде свищей, но не стенозов, что говорит об эффективности повторных операций.
Мы считаем, что наиболее важным результатом нашего исследования является то, что операция Снодграсса может быть выполнена как в качестве первичной, так и вторичной при нормальных размерах головки и уретральной площадки. Однако, при изменениях уретральной площадки, рубцевании и малых размерах головки более целесообразно выполнять операцию Mathieu.
Ключевые слова: гипоспадия, дети, хирургическое лечение, уретропластика TIP, уретропластика GTIP, операция Mathieu и Onlay Island Flap, результаты, уродинамические исследования.
Keywords: hypospadias, children, surgery treatment, TIP method, GTIP method, Mathieu и Onlay Island Flap method, urodynamics.
ЛИТЕРАТУРА
- Baskin L . S . , Duckett J .W., Ueoka K . , Seibold J . , Snyder H . M . 3rd . Changing concepts of hypospadias curvature lead to more onlay island flap procedures //J Urol . 1994. Vol. 151. № 1. P. 191-196.
- Duckett J .W. The current hype in hypospadiology // Br J Urol . 1995 . Vol . 76, Suppl 3 . P. 1-7 .
- Belman A . B .Hypospadias update // Urology 1997.Vol .49 .№ 2 .P. 166-172.
- Baskin LS . , Ebbers M.B . Hypospadias: anatomy, etiology, and technique // J Pediatr Surgery 2006 41 463-472
- Duckett J .W., Snyder H . M . 3rd . Meatal advancement and glanuloplasty hypospadias repair after 1,000 cases: avoidance of meatal stenosis and regression // J Urol. 1992 . Vol . 147 . № 3
P. 665-669. - Snodgrass W., Koyle M . , Manzoni G . , Hurwitz R . , Caldamone A . , Ehrlich R . Tubularized incised plate hypospadias repair: results of a multicenter experience // J Urol . 1996. Vol. 156. № 2 .Pt 2 .P. 839-841.
- Mathieu P. Traitement en un temps de l’hypospadias balanique et juxtabalanique // J . Chir. 1932.Vol. 39 .P. 481 .
- Acimi S Comparative study of two techniques used in distal hypospadias repair: tubular- ized incised plate (Snodgrass) and tubularized urethral plate (Duplay) // Scand J Urol Nephrol 2011 Vol 45 P 68-71
- Hayes M .C . , Malone P.S . The use of a dorsal buccal mucosal graft with urethral plate incision (Snodgrass) for hypospadias salvage // BJU Int . 1999 . Vol . 83 . P. 508-509.
- Snodgrass W., Koyle M . , Manzoni G . , Hurwitz R . , Caldamone A . , Ehrlich R . Tubularized incised plate hypospadias repair for proximal hypospadias // J Urol 1998 Vol 159 № 6 P. 2129- 2131 .
- Al-Ghorairy B . A . , Elashry O . M . , Al-Housain A . E . , Mattar A . A . Analysis of five-year experience with tubularized incised plate urethroplasty for anterior and midpenile hypospadias //Eur J Pediatr Surg . 2009. Vol. 19 . P. 90-95 .
- Abolyosr A . Snodgrass hypospadias repair with onlay overlapping doublelayereddorsal dartos flap without urethrocutaneous fistula: experience of 156 cases // J Pediatr Urol 2010 Vol 6 P 403-407
- Akbiyik F. , Tiryaki T. , Senel E . , Mambet E . , Livanelioglu Z . , Atayurt H . Clinical experience in hypospadias: results of tubularized incised plate in 496 patients // Urology 2009 Vol. 73 . P. 1255-1257.
- O’Connor K .M., Kiely E. A. Lessons learned using Snodgrass hypospadias repair // Ir J Med Sci 2006 Vol 175 P 37-39
- Elbakry A Tubularized-incised urethral plate urethroplasty Is regular dilatation necessary for success? // BJU Int. 1999. Vol. 84 . P. 683-688.
- Kolon T F , Gonzales E T The dorsal inlay graft for hypospadias repair // J Urol 2000 Vol. 163 . P. 1941-1943 .
- Asanuma H , Satoh H , Shishido S Dorsal inlay graft urethroplasty for primary hypospa- diac repair // Int J Urol . 2006. Vol . 14 . P. 43-47.
- Schwentner S . , Gozzi C . , Lunacek A . , Rehder P., Bartsch G . , Oswald J . , Radmayr C . Interim outcome of the single stage dorsal inlay skin graft for complex hypospadias reoperations // J Urol. 2006. Vol. 175 . P. 1876-1877.
- Snodgrass W T , Lorenzo A Tubularized incised-plate urethroplasty for hypospadias reoperation // BJU Int . 2002 . Vol . 89 . P. 98-100.
- Imamoglu M . A . , Bakirta^ H . Comparison of two methods - Mathieu and Snodgrass - in hypospadias repair // Urol Int. 2003. Vol. 71. № 3 . P. 251-254.
- Oswald J., Korner I ., Riccabona M . Comparison of the perimeatal-based flap (Mathieu) and the tubularized incised-plate urethroplasty (Snodgrass) in primary distal hypospadias // BJU Int . 2000 . Vol . 85, № 6 . P. 725-727.
- Ferro F. , Vallasciani S . , Borsellino A . , Atzori P., Martini L . Snodgrass urethroplasty: grafting the incised plate - 10 years later // J Urol . 2009 . Vol . 182 . P. 1730-1734.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 275.54 кб |















































































