Сравнительный рандомизированный анализ эффективности и безопасности субуретральных петель TVT-O и TVT-Abbrevo при коррекции недержания мочи у женщин
 7571
7571 Недержание мочи при напряжении (НМПН) является одним из наиболее социально значимых заболеваний женщин, распространенность которого стремительно увеличивается с возрастом [1]. Несмотря на то, что данное состояние не представляет угрозы для жизни, НМПН оказывает значительное влияние на физический, психоэмоциональный и социальный статус женщины.
Согласно рекомендациям Международного Комитета по удержанию мочи за 2002 год (International Continence Society – ICS), недержание мочи является «состоянием, при котором непроизвольная потеря мочи представляет собой социальную и гигиеническую проблему» [2]. Недержание мочи может быть расценено как симптом, о котором сообщает сама пациентка, и как признак, который выявляется при объективном обследовании.
Для лечения НМПН был предложен целый ряд оперативных пособий, однако все они были достаточно инвазивны, а их эффективность не достигала приемлемого уровня. В начале 90-х годов XX века U. Ulmsten и соавт. предложили высокоэффективную и достаточно легко выполнимую методику имплантации синтетической петли TVT, размещаемую под среднюю треть уретры, которая завоевала широкую популярность среди урологов, занимающихся лечением НМПН [3]. Однако слепое проведение троакаров через Ретциево пространство приводило к ряду серьезных осложнений. В частности, описаны случаи перфорации мочевого пузыря, а также повреждения сосудисто-нервных пучков и прямой кишки [4-9].
В 2001 году Е. Delorme предложил свою методику имплантации, при которой лента проводилась через запирательные отверстия и выводилась во влагалище (операция TOT, техника "снаружи – внутрь") [10]. J.N. De Leval модифицировал данную операцию, предложив вариант проведения петли из небольшого разреза на передней стенке влагалища через запирательные отверстия на кожу. Данная техника получила название "изнутри-наружу", а сама операция – TVT-O [11].
Однако трансобтураторный доступ сопряжен с риском перфорации сводов влагалища, повреждения приводящих мышц бедра и, что самое главное, запирательных нервов, что может привести к развитию синдрома хронической тазовой боли [12-14].
Необходимо отметить, что послеоперационный болевой синдром может быть вызван рядом причин. Боль в поясничной области, а также в области коленных и тазобедренных суставов может быть вызвана длительным пребыванием пациентки во время операции в литотомическом положении. Боль в паховой области может быть вызвана пенетрацией запирательной мембраны, запирательных и приводящих мыщц ножницами, проводником либо самой петлей. Также причиной боли может быть реакция окружающих тканей на инородное тело – петлю, расположенную в непосредственной близости от периферических ветвей запирательного нерва.
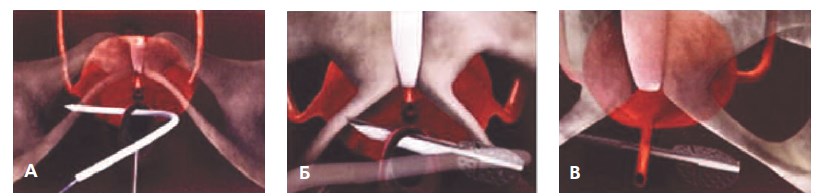
Рис. 1. Этапы выполнения операции TVT-Abbrevo А – этап проведения троакара через правое запирательное отверстие, Б, В – этапы проведения субуретральной синтетической петли
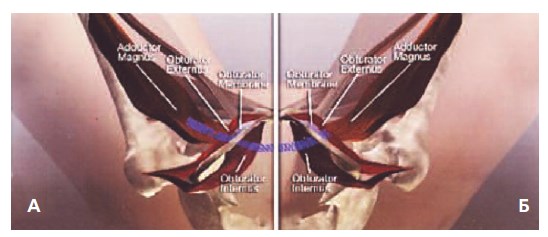
Рис. 2.Схема расположения субуретральных петель TVT-O (А) и TVT-Abbrevo (Б)
В данном контексте становится очевидной необходимость совершенствования оперативной техники с целью минимизации подобных осложнений, значительно снижающих качество жизни пациенток.
В связи с этим была разработана модификация операции TVT-О – операция TVT-Abbrevo. Данная петля имеет меньшие размеры по сравнению с петлей TVT-О, что позволяет минимизировать травматизацию приводящих мышц бедра и запирательных нервов, а также выполнять более щадящее рассечение тканей (рис. 1, 2).
Цель настоящей работы заключается в сравнении результатов лечения недержания мочи с использованием субуретральной синтетической петли TVT-O и TVT-Abbrevo.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике урологии МГМСУ с января 2011 по май 2012 года на базе ГКБ №50 проведено рандомизированное сравнительное проспективное исследование, в котором приняли участие пациентки, страдающие недержанием мочи при напряжении.
Критерием включения в исследование являлось наличие у пациенток стрессовой формы недержания мочи либо смешанной формы с преобладанием стрессового компонента, положительный кашлевой тест, а также максимальная цистометрическая емкость более 300 мл. Использовались следующие критерии исключения: наличии остаточной мочи более 200 мл, преобладание императивного компонента смешанной формы недержания мочи, нейрогенный мочевой пузырь, инфекция нижних мочевых путей, наличие сопутствующего пролапса тазовых органов, требующего хирургического лечения, проведение симультанных оперативных пособий.
Оценка клинической выраженности расстройств мочеиспускания и качества жизни пациенток проводилась с использованием русских версий международных опросников Urogenital Distress Inventory (UDI-6) и Incontinence Impact Questionnaire 7 (IIQ-7) (Приложения 1 и 2).
При выборе методики оперативного лечения применялся метод блоковой рандомизации. Так, всем больным, поступавшим на лечение во 2-ое урологическое отделение клиники урологии МГМСУ в 20112012 годах, удовлетворяющим критериям включения и исключения, согласившимся участвовать в исследовании, выполнялась операция TVT-О. Больным с недержанием мочи, поступавшим в 4-ое урологическое отделение клиники урологии МГМСУ, выполнялась операция TVT-Abbrevo.
В послеоперационном периоде с помощью визуальной аналоговой шкалы боли (Linkert), где 0 баллов – отсутствие боли, а 100 баллов – максимально выраженный болевой синдром, оценивалась выраженность болевого синдрома через 12, 24 часа и спустя один месяц после оперативного вмешательства (Приложение 3). Также оценивалось число введенных инъекций ненаркотических анальгетиков в первые сутки после операции.
Главными критериями эффективности лечения являлись устранение субъективных (согласно данным опросников) и объективных (отрицательный кашлевой тест) признаков НМПН через 1 год после хирургического вмешательства. Критериями безопасности хирургических методик являлись частота интраи постоперационных осложнений. Кроме того, проведена оценка показателей качества жизни и степени выраженности послеоперационного болевого синдрома, локализованного в паховой области.
Статистический анализ данных был произведен с помощью программного пакета R-project путем сравнения выборок с помощью критерия Вилкоксона и Мак-Немара. Значение р менее 0,05 рассматривалось как статистически достоверное.
РЕЗУЛЬТАТЫ
В течение 2011-2012 гг. в исследование было включено 74 пациентки, страдавших НМПН. Все операции выполнялись 4 опытными хирургами клиники урологии МГМСУ. Операция TVT-O была выполнена 36 пациенткам, другим 38 пациенткам – модифицированная операция TVT-Abbrevo. Исходные характеристики (возраст, индекс массы тела, статус менопаузы, количество беременностей и родов, оперативные вмешательства в анамнезе, данные заполненных опросников по выраженности симптомов и качеству жизни) статистически не отличались в обеих группах (р>0,05) (табл. 1). Интраоперационных осложнений в исследуемых группах зарегистрировано не было. У одной пациентки в группе со стандартной методикой после удаления уретрального катетера и возобновления самостоятельного мочеиспускания было отмечено наличие остаточной мочи более 100 мл, что потребовало проведения интермиттирующей катетеризации и детрузорстимулирующей терапии в течение 7 дней с положительным эффектом. Возникшая у двух пациенток той же группы гиперактивность детрузора стабилизирована назначением холинолитиков в послеоперационном периоде (табл. 2). Различия в отношении сравнения выраженности болевого синдрома и количества используемых анальгетиков были статистически не достоверны в обеих группах, хотя в раннем послеоперационном периоде уровень боли после стандартной методики был выше в сравнении с модифицированной методикой (11 против 5%).
В общей сложности кашлевой тест был отрицательный у большинства пациенток через 1 месяц после операции, при этом в группе с модифицированной методикой данный показатель оказался выше в сравнении со стандартной методикой (85% против 92%), однако это не было статистически значимо (р>0,05). В группе с модифицированной методикой в меньшем проценте случаев наблюдался синдром гиперактивного мочевого пузыря (11% против 5,2%), но достоверных различий в отношении поздних послеоперационных осложнений также получено не было (табл. 3). Уровень болевого синдрома не превышал 8% в обеих исследуемых группах.
В последствии оценка состояния пациенток проводилась в течение года с помощью телефонного интервью и повторного визита. Положительный результат хирургического лечения (отрицательная кашлевая проба) отмечался у 84% и 89% в группе со стандартной и модифицированной методикой соответственно. Сравнение данных опросников UDI-6 и IIQ-7, заполненных на этапе послеоперационного наблюдения, показало наличие статистически значимой разницы между выборками после лечения только по результатам опросника IIQ-7, посвященного оценке качества жизни пациенток. При этом худший балл отмечался в группе со стандартной методикой, что возможно объясняется преобладанием синдрома гиперактивного мочевого пузыря в данной группе в сравнении с модифицированной методикой. Различия в отношении сравнения выраженности болевого синдрома были статистически не достоверны в обеих группах (табл. 4).
Таблица 1. Сравнительный анализ данных пациенток до операции
| Параметры | TVT-O | TVT-Abbrevo | p-value |
|---|---|---|---|
| Число пациенток |
36 |
38 |
|
| Возраст, лет (Mean±SD) |
58,42±10,8 |
55,26±9,36 |
>0,05 |
| Роды (Mean±SD) |
1,66±0,68 |
1,87±0,81 |
>0,05 |
| Беременности (Mean±SD) |
3,97±2,23 |
4,37±2,41 |
>0,05 |
| Индекс массы тела (Mean±SD) |
29,03±4,96 |
29,00 ±5,07 |
>0,05 |
| Менопауза, % (95% ДИ) |
77,14%(95% ДИ 62,5-91,78%) |
66% (95%ДИ 50,2-81,8) |
>0,05 |
| UDI-6 (Mean±SD) |
6,83±2,56 |
8,09 ±3,37 |
>0,05 |
| IIQ-7(Mean±SD) |
15,57±5,16 |
13,77 ±6,56 |
>0,05 |
| Смешанное недержание мочи, % |
28% |
26,3% |
>0,05 |
| Операции по коррекции пролапса в анамнезе, % (95% ДИ) | 16% (95% ДИ 0,34-22,52%) | 21% (95% ДИ 7,4-34,6%) | >0,05 |
Таблица 2. Интраоперационные и ранние послеоперационные осложнения
| Параметры | TVT-O | TVT-Abbrevo | p-value |
|---|---|---|---|
| Осложнения интраоперационные,% |
0 | 0 | |
| Осложнения послеоперационные: |
|||
| Гематома, % (95% ДИ) |
0 | 0 | |
| Q max менее 12 мл/сек, % (95% ДИ) |
2,7% (95% ДИ 0-8,42%) | 0 | |
| Остаточная моча более 100 мл, % (95% ДИ) |
2,7% (95% ДИ 0-8,42%) | 0 | >0,05 |
| Болевой синдром в целом, % (95% ДИ) |
11% (95% ДИ 0,33-21,89%) | 5% (95% ДИ 0-12,4%) | |
| ГАМП, % (95% ДИ) |
5,56% (95% ДИ 0-13,42%) | 0 | >0,05 |
| Уровень боли через 12 часов (0-100 баллов) (Mean±SD) |
26,32 ±23,62 | 26,47± 21,49 | >0,05 |
Уровень боли через 24 часа (0-100 баллов) (Mean±SD) |
8,95±14,1 | 8,82 ±12,19 | >0,05 |
| Количество инъекций нестероидных противовоспалительных препаратов (Mean±SD) | 0,68±0,75 | 0,76± 0,66 | >0,05 |
Таблица 3. Наблюдение спустя 1 месяц после операции
| Параметры | TVT-O | TVT-Abbrevo | p-value |
|---|---|---|---|
| Кашлевой тест, % |
85% «» 15% «+» (95% ДИ 2,3-28,1%) |
92% «» 8% «+» (95% ДИ 0-16,4%) |
>0,05 |
| Отдаленные осложнения: |
|||
| Q max менее 12 мл/сек, % (95% ДИ) |
2,7% (95% ДИ 0-8,42%) | 2,6% (95% ДИ 0-7.9%) | >0,05 |
| Остаточная моча более 100 мл, % (95% ДИ) |
0 | 0 | |
| Болевой синдром в целом, % (95% ДИ) |
8,33% (95% ДИ 0-17,81%) | 8,0% (95% ДИ 0-16,9%) | >0,05 |
| ГАМП, % (95% ДИ) |
11% (95% ДИ 0,32-21,89%) | 5,2% (95% ДИ 0-12,6%) | |
| Воспалительные заболевания нижних стенок мочевых путей, % (95% ДИ) |
2,7% (95% ДИ 0-8,42%) | 0 | P =>0,05 |
| Эрозия влагалища, % (95% ДИ) |
0 | 0 | |
| Уровень боли через 1 месяц (0-100 баллов) (Mean±SD) | 2,1±7,13 | 2,35± 5,62 | >0,05 |
ОБСУЖДЕНИЕ
Эффективность и безопасность трансобтураторного доступа для проведения петли способствует все большему его применению для лечения стрессового недержания мочи. Выбор метода проведения троакаров диктуется, прежде всего, предпочтением хирурга, так как эффективность и безопасность петлевой субуретральной пластики TVT-O и TOT практически полностью сопоставима [15-16].
В отношении сравнения результатов стандартных и модифицированных хирургических методик трансобтураторным доступом насчитываются единичные публикации. Так J. Leval и соавт. приводят сравнение годичных результатов применения свободной синтетической петли TVT-О в сравнении с ее модификацией TVT-Abbrevo, результаты которого коррелируют с полученными нами данными [17]. Таким образом, можно сделать вывод о том, что модифицированный вариант вмешательства TVT-O обладает такой же безопасностью и эффективностью, как и оригинальная операция TVT-O.
Кроме того, в представленном нами исследовании после применения модифицированной методики отмечены более низкие показатели выраженности болевого синдрома в паховой области в первые сутки после оперативного лечения, но не в последующем. Следовательно, можно сделать предположение, что уменьшение объема диссекции во избежании перфорации запирательных мышц и мембраны снижает выраженность болевого синдрома в раннем послеоперационном периоде. В ряде случаев, уровень болевого порога после хирургического вмешательства зависит от особенностей анатомии малого таза и анестезиологического пособия.
Таблица 4. Отдаленные результаты операции
| Параметры | TVT-O | TVT-Abbrevo | p-value |
|---|---|---|---|
| Время наблюдения после операции (мес.) (Mean±SD) | 13±4,14 | 9,13± 5,38 | |
| Кашлевой тест, % (95% ДИ) | 84% «» 16% «+» (95% ДИ 3,9-29,5%) |
89% «» 11% «+» (95% ДИ 0,78-21,22%) |
>0,05 |
| UDI-6 (Mean±SD) | 2,83 ±3,8 | 2,08± 3,05 | >0,05 |
| IIQ-7 (Mean±SD) | 3,83 ± 7,5 | 0,97± 2,35 | P = 0,0285 |
Согласно анатомическим исследованиям B.M. Ridgeway и соавт. укороченная до 12 см петля TVT-Abbrevo пересекает все критически важные для фиксации структуры – внутреннюю и наружную запирательные мышцы с запирательной мембраной, однако с минимальным прилеганием к приводящей мышце бедра [18].
Учитывая отсутствие значимых различий по частоте осложнений, динамике клинической картины и качества жизни в послеоперационном периоде, можно говорить о том, что модифицированная методика TVT-Abbrevo обеспечивает оптимальную поддержку средней уретры, как и стандартная методика.
В настоящем моноцентровом рандомизированном исследовании ограничением является относительно малая выборка пациентов и отсутствие «ослепления» как пациента, так и исследователя, что затрудняет объективную оценку уровня болевого синдрома после перенесенных операций. Однако наличие контрольной группы и блоковой рандомизации является преимуществом настоящей работы, представляющей собой первый сравнительный опыт применения данной методики в Российской Федерации. Безусловно, очевидна необходимость проведения многоцентровых рандомизированных сравнительных исследований с большей выборкой пациенток (в том числе пациенток с узким тазом) и различными видами анестезиологического пособия для оценки безопасности настоящей модификации в отношении болевого синдрома.
ВЫВОДЫ
Трансобтураторный доступ сопряжен с риском перфорации сводов влагалища, повреждения приводящих мышц бедра и запирательных нервов, что может привести к развитию хронической тазовой боли. Петля TVT-Abbrevo имеет меньшие размеры по сравнению с петлей TVT-О, что позволяет минимизировать травматизацию тканей. Цель настоящей работы заключалась в сравнении результатов лечения недержания мочи с использованием субуретральной синтетической петли TVT-O и TVT-Abbrevo. Кашлевой тест был отрицательный у большинства пациенток через 1 месяц после операции и в отдаленном периоде, при этом в группе с модифицированной методикой данный показатель оказался выше в сравнении со стандартной методикой, однако это не было статистически значимо. Различия в отношении выраженности болевого синдрома и количества используемых анальгетиков также не были статистически достоверны в обеих группах. Таким образом, можно сделать вывод о том, что операция TVT-Abbrevo обладает такой же безопасностью и эффективностью, как и оригинальная операция TVT-O.
ЛИТЕРАТУРА
- Sandvik H, Hunskaar S, Seim A, Hermstad R, Hermstad R, Vanvik A, Bratt H. Validation of a severity index in female urinary incontinence and its implementation in an epidemiologic survey. // J Epidemiol Community Health. 1993. Vol. 47, N 6. P. 497–499.
- Abrams P, Cardozo L, Fall M, Griffiths D, Rosier P, Ulmsten U, van Kerrebroeck P, Victor A, Wein A. The standardisation of terminology in lower urinary tract function. Report from the Standardisation Subcommittee of the International Continence Society. // Neurourol Urodyn. 2002. Vol. 21, N 2. P. 167-178.
- Ulmsten U, Henriksson L, Johnson P, Varhos G: An ambulatory surgical pro-cedure under local anesthesia for treatment of female urinary incontinence. // Int Urogynecol J Pelvic Floor Dysfunct. 1996. Vol. 7, N 2. P. 81-86.
- Latthe PM, Foon R, Toozs-Hobson P. Transobturator and retropubic tape procedures in stress urinary incontinence: a systematic review and meta-analysis of effectiveness and complications. // BJOG. 2007. Vol. 114, N
- P. 522–531. 5. Sergent F, Sebban A, Verspyck E., Sentilhes L, Lemoine JP, Marpeau L. Perand postoperative complications of TVT (tension-free vaginal tape). // Prog Urol. 2003. Vol. 13, N 4. P. 648–655.
- Hermieu JF. Complications of the TVT technique. // Prog Urol. 2003. Vol. 13, N 3. P. 459–465.
- Nilsson CG, Falconer C, Rezapour M. Seven-year followup of the tension-free vaginal tape procedure for treatment of urinary incontinence. // Obstet Gynecol. 2004. Vol. 104, N 6. P. 1259–1262.
- Holmgren C, Nilsson S, Lanner L, Hellberg D. Long-term results with tension-free vaginal tape on mixed and stress urinary incontinence.// Obstet Gynecol. 2005. Vol. 106, N 1. P. 38–43.
- Meschia M, Pifarotti P, Bernasconi F, Guercio E, Maffiolini M, Magatti F, Spreafico L. Tension-Free vaginal tape: analysis of outcomes and complications in 404 stress incontinent women.// Int Urogynecol J Pelvic Floor Dysfunct. 2001. Vol. 12, Suppl. 2. P. 24–27.
- Delorme E. La bandelette trans-obturatrice: un procédé miniinvasif de traitement de I’incontinence urinaire de la femme. // Prog Urol. 2001. Vol. 11. P. 656-659.
- De Leval J. N Novel surgical technique for the treatment of female stress urinary incontinence: transobturator vaginal tape inside-out.. // Eur Urol. 2003. Vol. 44, N 6. P. 724-730.
- Bonnet P, Waltregny D, Reul O, de Leval J. Transobturator vaginal tape inside–out (TVT-O) for the surgical treatment of female stress urinary incontinence: anatomical considerations. // J Urol. 2005. Vol. 173, N 4. P. 1223–1228.
- Reisenauer C, Kirschniak A, Drews U, Wallwiener D. Transobturator vaginal tape inside–out. A minimally invasive treatment of stress urinary incontinence: surgical procedure and anatomical conditions. // Eur J Obstet Gynecol Reprod Biol. 2006. Vol. 127, N 1. P. 123–129.
- Waltregny D, de Leval J. The TVT-obturator surgical procedure for the treatment of female stress urinary incontinence: a clinical update. // Int Urogynecol J. 2009. Vol. 20, N 3. P. 337–348.
- Lee KS, Choo MS, Lee YS, Han JY, Kim JY, Jung BJ, Han DH. Prospective comparison of the ‘inside–out’ and ‘outside–in’ transobturatortape procedures for the treatment of female stress urinary incontinence. // Int Urogynecol J. 2008. Vol. 19, N 4. P. 577–582.
- Al-Singary W, Shergill IS, Allen SE, John JA, Arya M, Patel HR. Trans-obturator tape for incontinence: a 3-year follow-up. // Urol Int. 2007. Vol. 78, N 3. P. 198–201.
- de Leval J, Thomas A, Waltregny D. The original versus a modified inside-out transobturator procedure: 1-year results of a prospective randomized trial. // Int Urogynecol J. 2011. Vol. 22, N 2. P. 145-156.
- Ridgeway BM, Arias BE, Barber MD Variation of the obturator foramen and pubic arch of the female bony pelvis. // Am J Obstet Gynecol. 2008. Vol. 198, N 5. P. 546 e1-546 e4.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 316.32 кб |















































































