Рак предстательной железы (РПЖ) представляет собой актуальную медико-социальную проблему, что обусловлено масштабами заболевания, которые оно приобрело за последние годы. Так, в Российской Федерации в 2008 году заболевание впервые выявлено у 22 129 мужчин, при этом РПЖ в структуре онкологических заболеваний мужского населения занимает третье место и его доля составляет 9,7%, а по темпам прироста заболеваемости (на 110,2%) и смертности (на 37,5%) за период с 1998 по 2008 гг. – первое место (Чиссов В.И. и соавт., 2010) (рисунок 1).
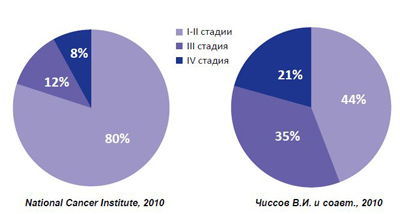
Рисунок 1. Высокая частота распространенных форм РПЖ в России
Хотя улучшение диагностики РПЖ за последние годы за счет внедрения в практику определения уровня простатического специфического антигена (ПСА), мультифокальной биопсии предстательной железы и других диагностических методов привело к небольшому увеличению числа случаев локализованного рака, ситуация в целом по России остается неблагоприятной. Например, если в США доля впервые выявленного локализованного РПЖ составляет 80%, то в России – лишь 44%. Такое состояние приводит к уменьшению эффективности лечения и увеличению роста затрат на него, так как по мере нарастания стадии заболевания пропорционально повышаются и расходы.
Такая закономерность повышения расходов на лечение РПЖ продемонстрирована D.F. Penson et al., которыми отмечено, что затраты в течение первого года после установления диагноза при I-II стадии заболевания составляли в среднем 7320 долларов США, III стадии – 12 580 долларов, IV стадии – 16 033 долларов (Penson D.F. et al., 2001) (рисунок 2).
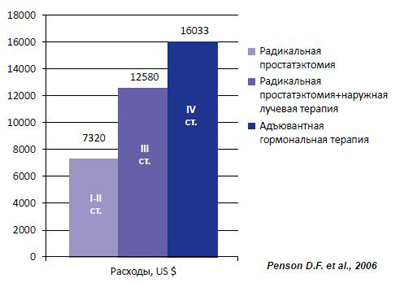
Рисунок 2. Рост затрат по мере нарастания стадии РПЖ
Анализ основных недостатков диагностики и состояния оказания медицинской помощи больным РПЖ позволит выработать рекомендации по совершенствованию системы выявления и лечения РПЖ в России.
Основные недостатки диагностики и лечения РПЖ в России
Важной причиной низкой частоты выявления заболевания на ранних стадиях является состояние материально-технического оснащения медицинских учреждений (в первую очередь амбулаторного звена). В большинстве регионов России отмечается недостаток или отсутствие необходимого медицинского оборудования и методик даже для выполнения обязательных диагностических мероприятий. Это касается широкой возможности определения уровня ПСА, наличия ультразвуковых установок с трансректальными датчиками, биопсийных устройств, ограниченного доступа к КТ и МРТ исследованиям, остеосцинтиграфии, нехватки урофлуометров, уродинамических систем и др. (Сивков А.В. и соавт., 2004). Ситуацию усугубляет недостаток современного электрохирургического оборудования, лапаро и эндоскопических систем. Результатом является высокая распространенность запущенных форм заболевания и рост количества осложнений после проведенного лечения. Об этом свидетельствует выполненный специалистами НИИ урологии анализ состояния оказания медицинской помощи больным РПЖ в регионах на примере пациентов, поступивших на лечение в институт по квотам ВМП. Было выявлено (Аполихин О.И., 2011), что из-за погрешностей системы организации помощи, отсутствия необходимого оборудования и методик:
- недостаточно обследованы – 47% больных;
- требуют повторного обследования из-за низкого качества предыдущего – 30-45% пациентов;
- имеют ошибочный или неполный направительный диагноз – 15-20% пациентов.
Одной из основных причин необоснованного роста расходов на лечение РПЖ является ситуация связанная с оказанием высокотехнологичной медицинской помощи (ВМП). Так как этот вид медицинской помощи является самым затратным вариантом лечения, необоснованное включение в ВМП многих методов привело к диспропорции между числом вмешательств и затратами на них. Например, в ходе реализации Программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи в 2009 г. 36,1% всех расходов пришлись на ВМП, тогда как доля пациентов, получивших ВМП, составила лишь 2,6% от всех пациентов. В соответствии с Приказом Минздравсоцразвития РФ № 1248н от 31 декабря 2010 г. к ВМП отнесены различные методы лечения локализованного РПЖ. Согласно данному Приказу, эти методы лечения существенно различаются между собой по нормативам финансовых затрат (таблица 1), при том, что все они преследуют одну и ту же цель – лечение РПЖ на ранних стадиях. Такой же пример разницы в расходах при различных видах лечения РПЖ, направленных на лечение основного заболевания, представлен в исследовании С. Bolenz et al. (2010). Авторы выявили, что медиана прямых медицинских расходов на лечение 1 больного при открытой радикальной простатэктомии (РПЭ) составляет 4437 долларов США, лапароскопической РПЭ – 5687 долларов и роботизированной РПЭ – 9450 долларов (рисунок 3).
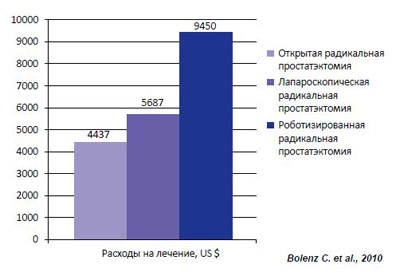
Рисунок 3. Стоимость различных методов оперативного лечения РПЖ
Согласно нашим данным, полученным при анализе материалов пациентов поступивших в НИИ урологии по программе ВМП, частота осложнений после лечения проведенного по месту жительства превышает 20% (Аполихин О.И., 2011). Насколько сильно влияют на рост расходов различного рода осложнения предыдущего этапа лечения РПЖ, можно понять из данных таблицы 2, составленной на основании работы S.A. Grover et al. (1999).
Стандартизация оказания медицинской помощи больным РПЖ
В условиях современной России оптимальная организация медицинской помощи больным РПЖ и ее экономическое обеспечение достижимы только на основе стандартизации диагностических и лечебных подходов. Существенной проблемой является отсутствие документов, регламентирующих единые требования по обследованию и лечению больных, что влечет за собой возникновение существенных различий в уровне оказания уро-логической помощи в центре и регионах. С учетом этого необходимо официально регламентировать этапы оказания медицинской помощи при РПЖ с позиций доказательной медицины.
Таблица 1. Нормативы финансовых затрат на оказание ВМП больным РПЖ
| Метод лечения больных РПЖ | Нормативы финансовых затрат на 1 больного, руб. |
| Открытая радикальная простатэктомия (РПЭ) | 109 800 |
| Лапароскопическая РПЭ | 109 800 |
| Криодеструкция | 109 800 |
| Высокоинтенсивная фокусированная ультразвуковая терапия (HIFU) |
109 800 |
| Робот-ассистированная РПЭ | 200 200 |
| Брахитерапия | 459 000 |
Таблица 2. Госпитальные расходы на РПЭ и лечение осложнений
Вид лечения |
Затраты на 1 больного (долл. США) |
|---|---|
| Первичное лечение – радикальная простатэктомия | 8267 |
| Лечение осложнений: | |
| прямокишечные свищи | 10 788 |
| стриктура уретры | 2842 |
| имплантация сфинктера мочевого пузыря | 5179 |
| фаллопротезирование | 5041 |
| сердечно-легочные осложнения | 5941 |
| сосудистые осложнения | 4396 |
Согласно принципам доказательной медицины существуют 3 вида профилактики. К первичной профилактике относят мероприятия, направленные на предупреждение возникновения болезни, т.е. на устранение факторов риска. При РПЖ к первичной профилактике можно отнести пропаганду здорового образа жизни, выявление факторов риска и борьбу с ними.
Под вторичной профилактикой подразумевают систему раннего обнаружения и лечения заболевания. По отношению к РПЖ вторичная профилактика включает в себя раннее выявление заболевания и его лечение на начальных стадиях, т.е. проведение скрининга, стадирование и радикальное лечение.
Третичная профилактика представляет собой действия, которые осуществляются для предотвращения ухудшения течения заболевания или его осложнений (Флетчер Р. И соавт., 2011). Третичная профилактика РПЖ будет заключаться в выполнении мероприятий по снижению вероятности прогрессии основного заболевания (метаста-зирования или рецидива опухоли) и уменьшению проявлений негативных последствий предыдущего лечения (эректильной дисфункции, недержания мочи, стриктуры уретры и др.). Согласно указанным принципам, все вышеперечисленные методы лечения локализованного РПЖ (лечение основного заболевания) следует рассматривать как мероприятия вторичной профилактики. Это дает основание отнести данные варианты лечения к категории специализированной помощи.
Таким образом, на основе принципов доказательной медицины этапы оказания медицинской помощи больным РПЖ могут быть представлены следующим образом.
I этап: неспециализированная помощь
IА этап. Мероприятия данного этапа относятся к первичной профилактике. Осуществляется фельдшером фельдшерско-акушерского пункта или участковым терапевтом районной (городской) поликлиники (сельским врачом, врачом общей практики, семейным врачом).
Задачи:
- информационное обеспечение;
- учет и контроль мужчин старше 45 лет;
- своевременное направление пациентов с нарушениями мочеиспускания к хирургу или урологу районной (городской) поликлиники.
IБ этап. Мероприятия этапа относятся к начальным действиям вторичной профилактики– скринингу РПЖ Осуществляется хирургом районной (городской) поликлиники.
Задачи:
- профилактические осмотрмужчин старше 45 лет;
- проведение диспансеризации;
- прием пациентов, имеющих повышенный уровень ПСА, нарушения мочеиспускания или онкологический анамнез;
- установление предварительного диагноза РПЖ и направление пациентов к урологу межрайонного урологического центра (МУЦ).
II этап: специализированная урологическая помощь
Главная задача данного этапа - ранняя диагностика – является мерой вторичной профилактики.
IIА этап. Специализированная амбулаторная урологическая помощь.
Осуществляется урологами МУЦ, районной (городской) поликлиники.
Задачи:
- консультации и амбулаторная помощь;
- направление на госпитализацию.
IIБ этап. Специализированная стационарная урологическая помощь.
Осуществляется специалистами урологического отделения районной (городской) больницы.
Задачи:
- диагностика РПЖ, в т.ч. выполнение биопсии простаты;
- ургентная помощь;
- плановые оперативные вмешательства.
III этап: высокоспециализированная урологическая помощь
Все мероприятия данного этапа относятся к вторичной профилактике, главным из них является лечение основного заболевания. Осуществляется на базе областной (республиканской) больницы и/или онкологического диспансера.
IIIA. Высокоспециализированная амбулаторная урологическая помощь.
Задачи:
- дообследование, стадирование;
- определение тактики лечения.
IIIБ. Высокоспециализированная стационарная урологическая помощь.
Задачи:
- лечение основного заболевания (открытая РПЭ, лапароскопичская РПЭ, роботизированная РПЭ, брахитерапия, HIFU, криоабляция, лучевая терапия);
- ранняя реабилитация.
IV этап: высокотехнологичная урологическая помощь
Мероприятия высокотехнологичной помощи относятся к третичной профилактике. Осуществляется на базе центров, имеющих необходимую подготовку и оборудование, специалистов соответствующей аттестационной категории.
Задачи: контроль и анализ специализированной медицинской помощи через систему лечения осложнений, возникших на предыдущем уровне.
Всех пациентов с осложнениями после оказания специализированной помощи необходимо направлять по квотам регионов в федеральные специализированные центры. Например, к вариантам лечения осложнений предшествующего этапа могут быть отнесены имплантация искусственного сфинктера мочевого пузыря или сетчатого протеза при недержании мочи, фаллопротезирование при эректильной дисфункции, внутренняя уретротомия или пластические операции при стриктуре уретры, трансуретральная резекция шейки мочевого пузыря при ее склерозе и различные реконструктивно-пластические операции. Местом оказания такого характера медицинской помощи реально может быть только уровень высокотехнологичной помощи, где будет осуществляться исправление возникших осложнений, что требует наиболее современного оснащения, высокой квалификации специалистов и достаточного финансирования. Только медицинская помощь такого содержания должна быть предоставлена по квотам ВМП. Остальные мероприятия по своевременному выявлению заболеваний и лечению в полном объеме ложатся на специализированную медицинскую помощь на местах.
Этап ВМП – это, в том числе, этап осуществления контроля качества лечения на предыдущих этапах. При этом, частота и характер осложнений играют роль показателя для последующего анализа качества медицинской помощи на местах. В результате появляется возможность осуществления контроля качества лечения в зависимости от числа осложнений по каждому региону. Более того, это позволит дать аналитическую оценку перспективных затрат и будет влиять на систематизацию работы по специализированной помощи. В конечном итоге такая система должна привести к уменьшению затрат на ВМП.
Реализация указанных принципов этапного оказания медицинской помощи позволит коренным образом изменить сложившуюся ситуацию профилактики РПЖ с позиций доказательной медицины. Это приведет к уменьшению доли пациентов, которые будут нуждаться в проведении действий третичной профилактики, т.е. в оказании ВМП, и, следовательно, снижению расходов на лечение РПЖ в целом. Для внедрения этого механизма в практику необходимо создать нормативную базу, регламентирующую стандарты оказания медицинской помощи, с указанием этапов осуществления различных видов медицинской помощи и источников финансирования этих стандартов. Ожидается, что утверждение единых требований по оказанию медицинской помощи больным РПЖ, обязательных для всех учреждений здравоохранения, независимо от их ведомственной подчиненности, формы собственности и места проживания пациентов, позволит повысить качество лечения, приблизить его к лучшим мировым стандартам и добиться существенной экономии финансовых средств.
Заключение
В настоящее время ситуация по оказанию медицинской помощи больным РПЖ в России требует совершенствования. Осуществление изменений возможно на основе принципов доказательной медицины и определения ВМП как индикатора специализированной помощи, стандартизации и этапности оказания медицинской помощи со строгим распределением ролей и участников этого процесса. При этом ВМП должна стать последним этапом оказания медицинской помощи и взять на себя функции решения вопросов диагностики и лечения осложнений, возникших на предыдущих этапах. Реформирование существующей системы оказания медицинской помощи при РПЖ позволит не только снизить затраты на лечение больных данной категории, но и контролировать эффективность работы всей системы здравоохранения.
Ключевые слова: рак предстательной железы, скрининг, экономические затраты, брахитерапия, радикальная
простатэктомия.
Keywords: cancer prostate, scrining, economic costs, brachytherapy, radical prostatectomy.






