ВВЕДЕНИЕ
Реконструкция мочеиспускательного канала продолжает представлять серьезную задачу для оперирующих урологов [1-4]. Доступен широкий спектр методов уретропластики при стриктуре луковичного и пенильного отделов уретры, к ним постоянно добавляются различные модификации. Оперативное лечение стриктур уретры претерпело значительную эволюцию за последние несколько десятков лет [5-8].
На смену использованным ранее кожным лоскутам мошонки, полового члена, различных отделов тонкой и сигмовидной кишки пришли более совершенные пластические материалы [9-12]. Из года в год появляются новые данные, свидетельствующие об эффективности новых подходов уретральной хирургии. Наметившейся тенденцией, которая является наиболее оправданной с точки зрения эффективности и сохранения качества жизни пациентов, является использование лоскута слизистой оболочки внутренней поверхности щеки [13-15].
N. Lumen и соавт. в своем мета-анализе провели сравнение эффективности лечения стриктур мочеиспускательного канала у мужчин с использованием буккального графта и кожи полового члена [16]. В окончательный обзор было включено 18 оригинальных статей, соответствующие критериям отбора и содержащие данные 911 пациентов, перенесших уретропластику. Длина стриктуры в первой группе составила 6,2 против 4,6 см во второй группе (p < 0,0001). Было показано, что при медиане наблюдения в 64,1 и 42,1 месяца (p < 0,0001) успешный исход уретропластики был достигнут у 350 из 428 пациентов (81,8%) в группе кожной пластики, по сравнению с 415 из 483 пациентов (85,9%) в группе буккального лоскута. Эта разница в эффективности (4,1%) была статистически значимой в пользу пластики слизистой щеки (отношение рисков 0,91, p = 0,01). Принимая во внимание вышеуказанные результаты, а также доказанные морфологические преимущества буккального графта и лучшие косметические результаты пластики, авторы делают вывод, что использование слизистой оболочки щеки должно рассматриваться в качестве первой линии при стриктурах уретры.
В свежем мета-анализе индийских коллег G. Sharma, и соавт. также было продемонстрировано преимущество буккального графта в лечении стриктур бульбозной уретры у мужчин [17].
Применение операции анастомоза конец-в-конец с иссечением рубцовых тканей в области стриктуры при протяженном поражении нецелесообразно в связи с риском укорочения и натяжения сопоставленных краев мочеиспускательного канала, что ведет к развитию ишемии зоны анастомоза, укорочению полового члена и развития хорды последнего [18-21].
Согласно мета-анализу P. Yuri и соавт. в сравнении с операцией анастомоза конец-в-конец использование слизистой щеки также можно считать более предпочтительным и обоснованным при коротких стриктурах уретры, так как уретропластика буккальным лоскутом приводит к меньшему числу нарушений сексуальной функции, что было продемонстрировано в обзоре, при равной эффективности обеих методик [22].
Принимая во внимание физиологические характеристики используемого пластического материала, его инертность, биологическую совместимость и высокую эффективность, становится понятным широта использования графта как терапии первой линии у мужчин со стриктурами бульбозного и пенильного отделов уретры более 2 см нетравматического происхождения [23-25]. Участок слизистой может быть уложен с целью аугментации пораженного отдела мочеиспускательного канала по вентральной (VO), дорсальной (DO), дорсо-латеральной (DL) поверхности, исходя из локализации стриктуры, опыта хирурга и проведенного предоперационного клинико-инструментального обследования. Отдельно стоит выделить операцию Кулькарни при панстриктурах уретры, при которой происходит выворачивание полового члена в рану через один промежностный доступ с укладкой нескольких графтов с дорсо-латеральной стороны [26]. Тем не менее стоит отметить, что объем поражения нередко остается недооцененным, интраоперационная картина диктует свои условия, что требует от хирурга навыков владения всеми доступными на данный момент методиками.
Целью данной работы является ретроспективный анализ собственных результатов аугментационной уретропластики стриктур луковичного и пенильного отделов мочеиспускательного канала у мужчин с использованием буккального лоскута.
МАТЕРИАЛЫ И МЕТОДЫ
Начиная с августа 2014 года по июнь 2020 года на базе отдела реконструктивной урологии НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина и урологического отделения ФГБУ Объединенной больницы с поликлиникой Управления делами Президента РФ 136 пациентам со стриктурой уретры выполнена уретропластика с использованием буккального графта (рис. 1). Из них стриктура пенильной уретры диагностирована у 19 пациентов, у 64 пациентов – в проксимальном и у 41 пациента – в дистальном отделе бульбозной уретры. Пануретральное поражение диагностировано у 12 пациентов.
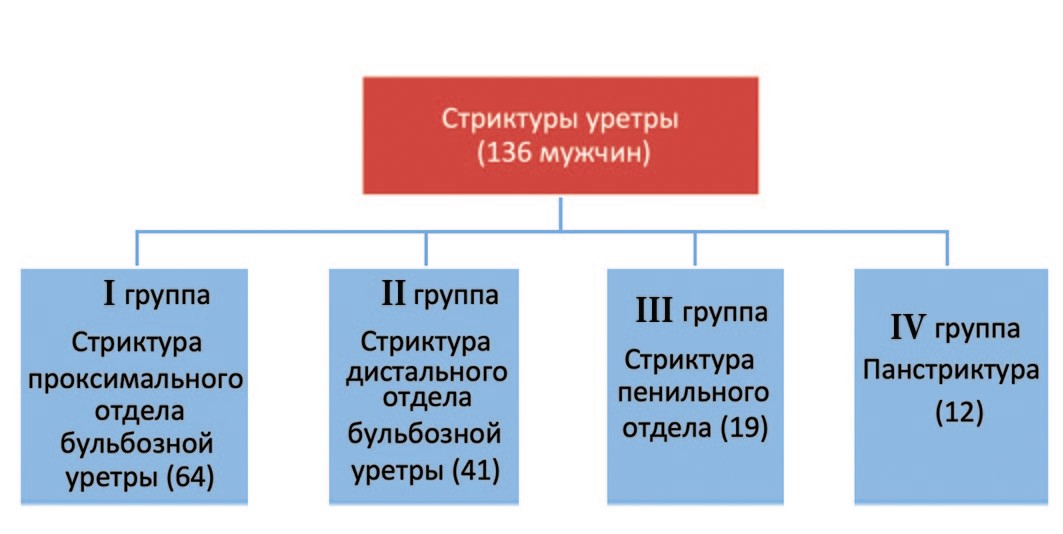
Рис. 1. Группы наблюдения
Fig. 1.Observation groups
Этиологической причиной в 36% случаев (49 пациентов) являлась ятрогенная травма, нанесенная во время эндоурологических вмешательств на предстательной железе и при мочекаменной болезни( рис. 2-4). В 19,8% (27 пациентов) причиной стриктуры было установленное поражение кожи и слизистой Lichen Sclerosis. В остальных случаях этиологический фактор не был установлен, и стриктура считалась идиопатической. Средний возраст пациентов составил 58 ± 11,32 лет (от 19 до 75 лет). Сорока шести пациентам ранее выполнялись внутренние оптические уретротомии/бужирования уретры с временным эффектом.
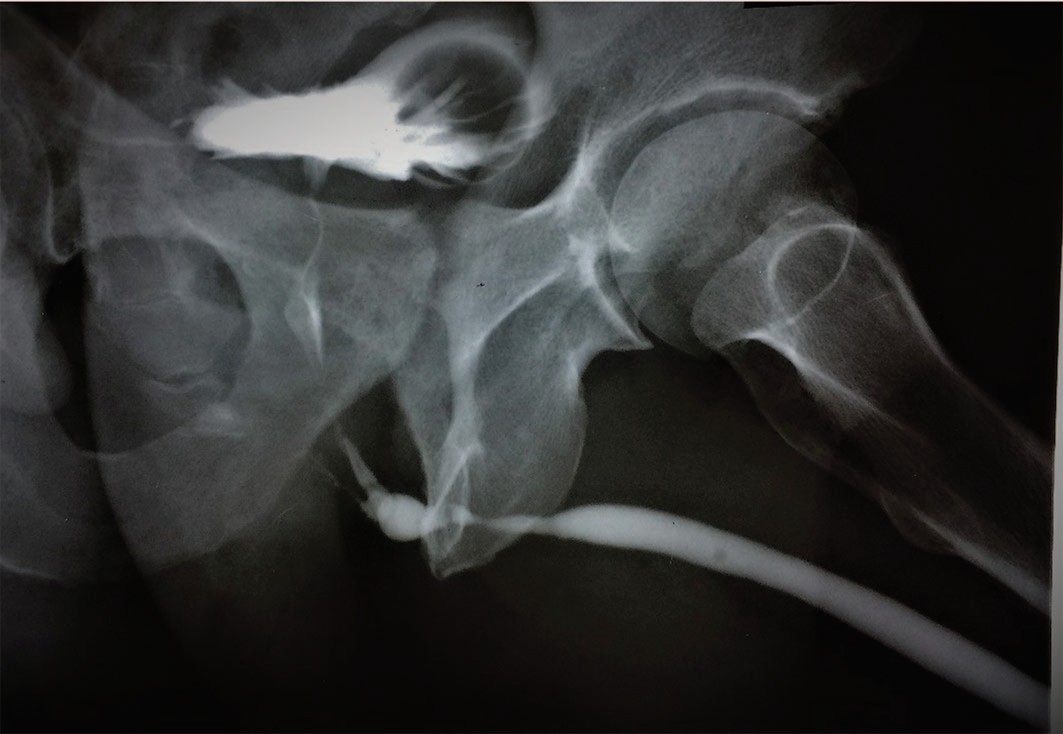
Рис. 2. Пациент Н. 49 лет. Стриктура бульбозного отдела уретры 3 см
Fig. 2. Patient N. 49 years old. Bulbous urethral stricture 3 cm
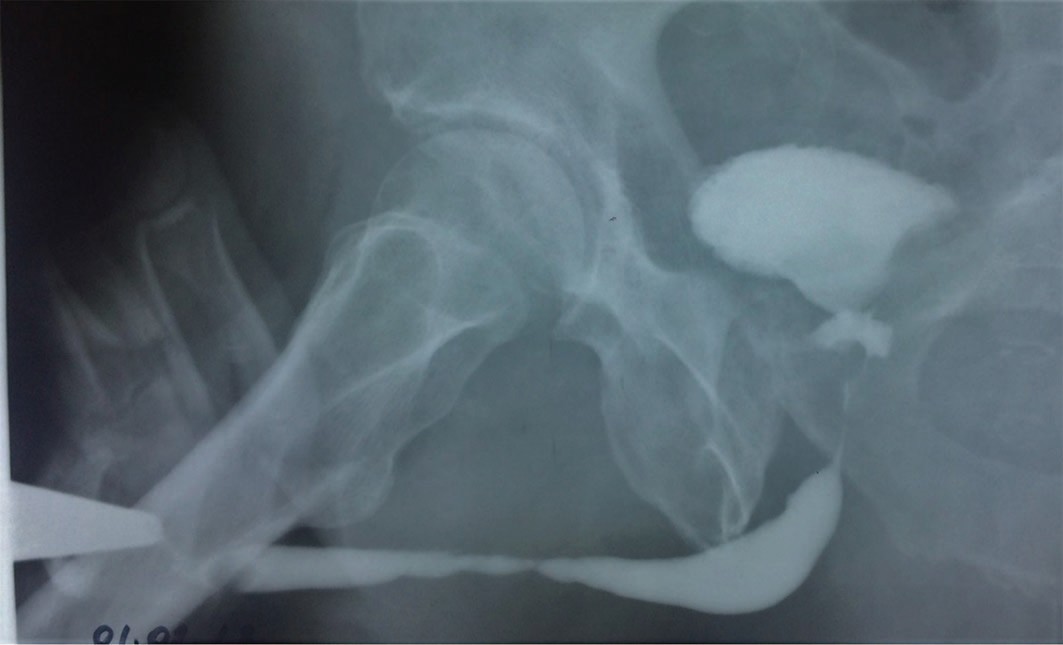
Рис. 3. Пациент Б. 72 г. Стриктура пенильного отдела уретры 5 см
Fig. 3. Patient В. 72 years old. Bulbous urethral stricture 5 cm
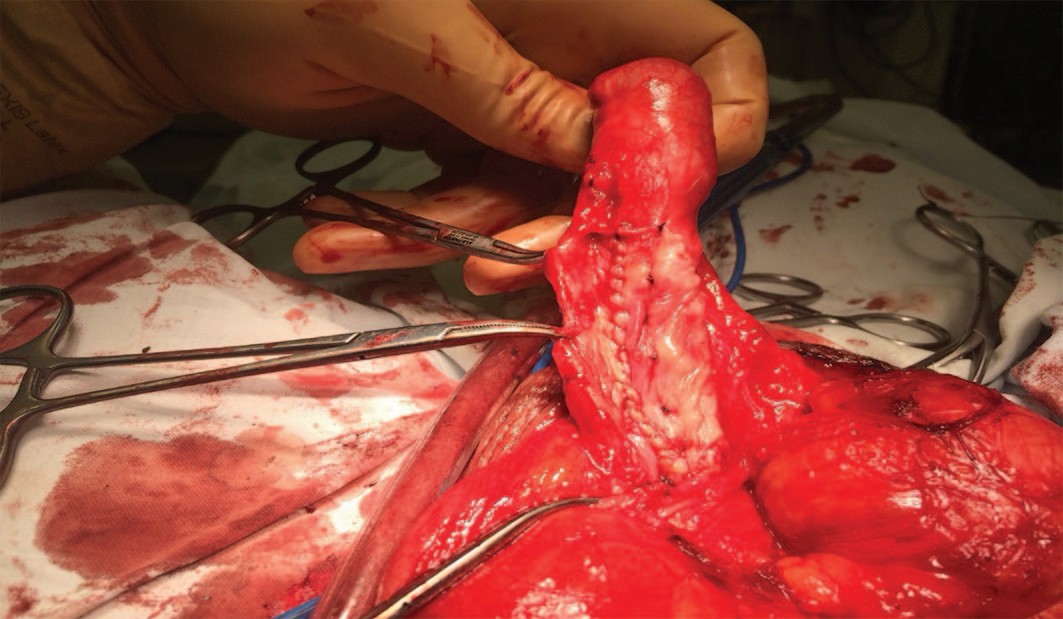
Рис. 4. Интраоперационная картина того же пациента. Операция DLO (Кулькарни)
Fig. 4. Intraoperative picture of the same patient. Operation DLO (Kulkarni)
Пациенты были поделены на группы (рис. 5): в I группе у 64 (47%) пациентов графт фиксировался по вентральной поверхности с учетом расположения стриктуры в проксимальной части луковичного отдела уретры (методика Ventral Onlay); во II – у 41 (30,1%) по дорзальной поверхности (Dorsal Onlay; операция Барбали); в III – с поражением пенильной уретры 19 пациентам (13,9%) выполнялась буккальная пластика через один промежностный доступ (операция Кулькарни); в IV – (9%) были включены пануретральные стриктуры протяженностью от 11 до 16,5 см (в среднем 10,4 ± 1,5 см), потребовавшие забора нескольких трансплантатов. Протяженность же стриктур в первых трех группах составила 3,8 ± 0,6 см (диапазон 2,6-5,5 см).
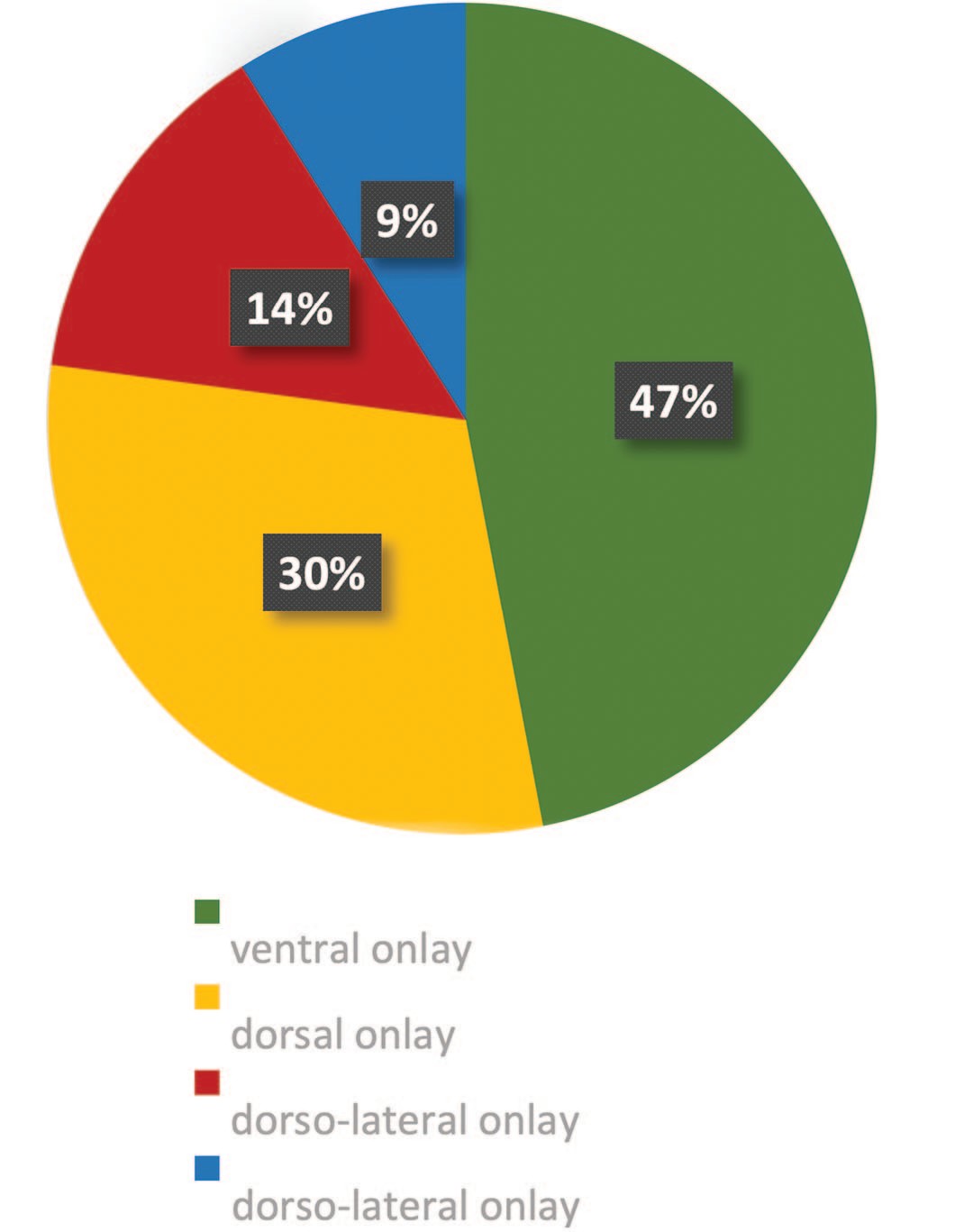
Рис. 5. Методы уретропластики
Fig. 5. Urethroplasty methods
Предоперационное обследование включало сбор анамнеза, клинико-лабораторное обследование по стандартному протоколу, инструментальные обследования, такие как урофлоуметрия, исследование уровня остаточной мочи методом ультразвукового исследования (УЗИ), а также проведение ретроградной, антеградной (при наличии цистостомического дренажа у 28 пациентов), микционной уретрографии, позволяющей судить о локализации, протяженности, калибре сужения. По показаниям выполнялась гибкая уретроцистоскопия. Медиана Qmax для пациентов с сохраненным самостоятельным мочеиспусканием равнялась 3,71 ± 0,86 мл/с.
Операция выполнялась под общей анестезией с интубацией трахеи в литотомическом положении. Предоперационная терапия антибактериальными препаратами проводилась за час до начала разреза с учетом чувствительности по посеву мочи. Забор графта осуществлялся по стандартной методике. Послойно рассекалась кожа, подкожная жировая клетчатка по срединной линии с доступом к бульбокавернозной мышце промежности. При выполнении операции Кулькарни мы выворачивали половой член в рану на промежности, обнажая тем самым уретру для последующей мобилизации. Мышца разделялась по средней линии, чтобы обнажить нижнюю часть бульбарной уретры. Мобилизацию бульбарной уретры по всей окружности проводили тупым и острым путем. Интраоперационно для определения точной протяженности и локализации стриктуры выполнялось проведение уретрального катетера/металлического бужа до препятствия, а также окрашивание слизистой метиленовым синим, введенным в уретру. Графт фиксировался согласно предпринятой методике.
После операции устанавливался силиконовый уретральный катетер длительностью до 14 дней, в индивидуальных случаях на более длительный срок, но не более 4 недель. По прошествии двух недель после предварительно выполненной ретроградной уретрографии и при отсутствии парауретрального затека контрастного вещества катетер удалялся. С целью купирования боли и дискомфорта в ротовой полости в раннем послеоперационном периоде пациенты употребляли мороженое, холодную пищу. Переход к обычному пищевому режиму осуществлялся по прошествии первой недели после операции.
В качестве наблюдения через 1, 3, 12 месяцев выполнялась урофлоуметрия с оценкой остаточной мочи методом УЗИ мочевого пузыря. Через полгода после операции выполнялась ретроградная уретрография для объективизации состояния аугментированного бульбозного отдела мочеиспускательного канала (рис. 6). Гибкая уретроскопия выполнялась пациентам, подозрительным в отношении рецидива стриктуры. Успешный исход операции определялся при акте нормального мочеиспускания, отсутствии сужения уретры по данным уретрографии с адекватными урофлоуметрическими показателями, а именно Qmax более 15 мл/сек и отсутствие подозрений на рецидив по данным рентгенологических исследований.
Рис. 6. Пациент Н. 49 лет. Результат уретропластики DO через 7 месяцев
Fig. 6. Patient N. 49 years old. DO urethroplasty result after 7 months
РЕЗУЛЬТАТЫ
136 пациентов со стриктурой уретры были прооперированы с использованием трансплантата слизистой оболочки щеки, в то время как двое пациентов из I группы выбыли из наблюдения и только 134 пациента вошли в ретроспективный анализ. Ни у одного пациента не отмечено нарушений функции протока околоушной слюнной железы, связанное с местом забора графта. Продолжительность наблюдения в 4-х группах составила 4-20 месяцев (медиана 16,3 ± 3,65 месяца). Длительность операции в среднем составила 115 минут в I группе, 134 минуты во II группе, 151 минуту – в III группе и 211 минут – в IVгруппе панстриктур. Средняя максимальная скорость потока при последующем наблюдении составляла 20,4 мл/с в I группе, 19,4 мл/с – во II группе, 18,1 мл/с и 16,7 мл/с в III и IV группах со средним остаточным объемом мочи равным 46 мл, 37 мл, 19 мл и 35 мл, соответственно.
Эффективность в I группе составила 87,5%, во II группе операция являлась успешной в 90,2% случаев, в III – в 84,2%, при панстриктурах процент эффективности составил 83,3%.
В течение первого года наблюдения у 8 (12,5%) пациентов из I группы, у 4 (9,8%) – из II группы, у 3 (15,8%) – из III группы развился рецидив, из которых 9-ти (60%) была выполнена внутренняя оптическая уретротомия, остальным потребовалась повторная операция. В IV группе рецидивов не наблюдалось. При анализе результатов мы связываем неудачи первичной уретропластики с количеством ранее перенесенных малоинвазивных манипуляций, преимущественно эндоскопических оптических уретротомий (ВОУТ), которые приводили к значительному спонгиофиброзу, что было отмечено интраоперационно. Так, у одного пациента на протяжении 9 месяцев осуществлялись периодические ВОУТ с последующими дилатациями уретры в амбулаторных условиях. В группе панстриктур решающим фактором являлась степень и тяжесть поражения уретры при lichen sclerosis. У пациентов с калибром уретры менее 8 Ch, установленным ранее при уретроскопии, результаты были неудовлетворительными.
Идентичные наблюдения подтверждены в крупных сериях других работ [26-29].
Неудачи при dorso-lateral технике пенильного отдела уретры у 3 пациентов, на наш взгляд, связаны с протяженной стриктурой и необходимостью использования нескольких лоскутов слизистой щеки в 2-х случаях. При этом в обоих случаях рецидивная стриктура располагалась на границе прикрепления дистального графта к уретре. Вероятно, толщина спонгиозного тела в проксимальных отделах обеспечивает лучшее кровоснабжение и приживление трансплантата. Пациентам с рецидивом после операции Кулькарни потребовалось проведение эндоскопического рассечения короткой рецидивной стриктуры (около 0,5 см) с последующим бужированием на протяжении 2-х недель. Все пациенты находятся под наблюдением с удовлетворительным результатом.
У пациентов всех групп не было отмечено формирования послеоперационного дивертикула уретры или саккуляции, но дриблинг после мочеиспускания присутствовал у 45 (33%) пациентов. Ни у одного из пациентов не было импотенции de novo или недержания мочи.
ВЫВОДЫ
Операция иссечения и анастомоз конец-в-конец остается лучшим вариантом для лечения коротких стриктур бульбозного отдела уретры ≤2 см с превосходными и длительными результатами. Эффективность методики остается наиболее высокой из всех вариантов уретропластики [30].
Тем не менее при более длинных сужениях операция Хольцова не показана из-за риска укорочения полового члена и образования хорды. Особенно это актуально при стриктурах более 5 см. Лоскут слизистой оболочки внутренней поверхности щеки зарекомендовал себя как надежный и эффективный пластический материал при лечении стриктур бульбозного и пенильного отдела мочеиспускательного канала у мужчин с высоким профилем безопасности как в месте забора трансплантата, так и в области основного оперативного вмешательства, что также было отражено в нашей серии наблюдений.
Использование слизистой оболочки щеки при данном виде уретропластики должно модулироваться в соответствии с местом расположения стриктуры и ее характеристиками. Трансплантат может быть размещен на вентральной, боковой или дорсальной поверхности уретры, что статистически не отличается по своей эффективности и безопасности. Это продемонстрировано нашими результатами и сопоставимо с общемировым опытом.
Разработка стратегии тактики лечения зависит от конкретного клинического случая. Методики, при которых происходит выделение уретры с одной стороны, позволяют сохранить кровоснабжение по огибающим артериям с другой, положительно сказываются на эректильной функции и репаративных процессах в области операции. Однако проблема дриблинга мочи после завершения акта мочеиспускания остается не решенной. Существует строгая необходимость в формировании и утверждении гайдлайнов как на региональном, так и на международном уровнях для более точного определения показаний к выбору варианта буккальной уретропластики. Таким образом, каждый пациент требует персонализированного подхода для обеспечения лучших условий приживления и функционирования трансплантата, что в итоге влияет на качество жизни, социальную адаптацию и уверенность мужчин, являясь не только медицинской, но и социально-экономической проблемой в целом.
ЛИТЕРАТУРА
- Horiguchi A. Substitution urethroplasty using oral mucosa graft for male anterior urethral stricture disease: Current topics and reviews. Int J Urol 2017 Jul;24(7):493-503. https://doi: 10.1111/iju.13356. Epub 2017 Jun 10. PMID: 28600871.
- Wang K, Miao X, Wang L, Li H. Dorsal onlay versus ventral onlay urethroplasty for anterior urethral stricture: a meta-analysis. Urol Int 2009;83(3):342-8. https://doi.org/10.1159/000241680. Epub 2009 Oct 13. PMID: 19829038.
- Barbagli G, Palminteri E, Guazzoni G, Montorsi F, Turini D, Lazzeri M. Bulbar urethroplasty using buccal mucosa grafts placed on the ventral, dorsal or lateral surface of the urethra: are results affected by the surgical technique? J Urol 2005 Sep;174(3):955-7; discussion 957-8. https://doi.org/10.1097/01.ju.0000169422.46721.d7. PMID: 16094007.
- Fichtner J, Filipas D, Fisch M, Hohenfellner R, Thüroff JW. Long-term outcome of ventral buccal mucosa onlay graft urethroplasty for urethral stricture repair. Urology 2004 Oct;64(4):648-50. https://doi.org/10.1016/j.urology.2004.05.011. PMID: 15491691.
- Dessanti A, Rigamonti W, Merulla V, Falchetti D, Caccia G. Autologous buccal mucosa graft for hypospadias repair: an initial report. J Urol 1992;147(4):1081-3.
- Filipas D, Wahlmann U, Hohenfellner R. History of oral mucosa. Eur urol 1998;34:165-8.
- Bhargava S, Chapple CR. Buccal mucosal urethroplasty: Is it a new gold standard? BJU I ntl 2004;93:1191-3.
- Webster GD, Brown MW, Koefoot RB, Sihelnick S. Suboptimal results in full thickness skin graft urethroplasty using an extra penile skin donor site. J Urol 1984;131:1082-3.
- Blum JA, Feeney MJ, Howe GE, Steel JF. Skin patch urethroplasty: 5-year followup. J Urol 1982;127(5):909. https://doi.org/10.1016/s0022-5347(17)54127-0.
- Wessells H, McAninch JW. Use of free grafts in urethral stricture reconstruction. J Urol 1996;155:1912-5.
- Levy ME, Elliott SP. Graft Use in Bulbar Urethroplasty. Urol Clin North Am 2017;44(1):39-47. https://doi.org/10.1016/j.ucl.2016.08.009.
- Ransley PG, Duffy PG, Van Oesch IL, Van Oyen P, Hoover D. The use of bladder mucosa and combined bladder mucosa/ preputial skin grafts for urethral reconstruction. J Urol 1987;138:1096-13.14.8. https://doi.org/10.1016/s0022-5347(17)43512-9.
- Barbagli G, Balò S, Montorsi F, Sansalone S, Lazzeri M. History and evolution of the use of oral mucosa for urethral reconstruction. Asian J Urol 2017 Apr;4(2):96-101. https://doi.org/10.1016/j.ajur.2016.05.006. Epub 2016 Jun 26. PMID: 29264212; PMCID: PMC5717976.
- Elliott SP, Metro MJ, McAninch JW. Long-term followup of the ventrally placed buccal mucosa onlay graft in bulbar urethral reconstruction. J Urol 2003 May;169(5):1754-7. https://doi.org/10.1097/01.ju.0000057800.61876.9b. PMID: 12686826.
- Soave A, Kluth L, Dahlem R, Rohwer A, Rink M, Reiss P, Fisch M, Engel O. Outcome of buccal mucosa graft urethroplasty: a detailed analysis of success, morbidity and quality of life in a contemporary patient cohort at a referral center. BMC Urol 2019 Mar 18;19(1):18.https://doi.org/10.1186/s12894-019-0449-5. PMID: 30885184; PMCID: PMC6421675.
- Lumen N, Oosterlinck W, Hoebeke P: Urethral Reconstruction Using Buccal Mucosa or Penile Skin Grafts: Systematic Review and Meta-Analysis. Urol Int 2012;89:387-394. https://doi.org/10.1159/000341138.
- Sharma G, Sharma S, Parmar K. Buccal mucosa or penile skin for substitution urethroplasty: A systematic review and meta-analysis. Indian J Urol 2020;36(2):81-88. https://doi.org/10.4103/iju.IJU_298_19.
- Maciejewski CC, Haines T, Rourke KF. Chordee and Penile Shortening Rather Than Voiding Function Are Associated With Patient Dissatisfaction After Urethroplasty. Urology 2017;103:234-239. https://doi.org/10.1016/j.urology.2016.12.047.
- Micheli E, Ranieri A, Peracchia G, Lembo A. End-to-end urethroplasty: long-term results. BJU Int 2002 Jul;90(1):68-71. https://doi.org/10.1046/j.1464-410x.2002.02832 x. PMID: 12081773.
- Ramírez P, Martínez-Salamanca JI, Moncada I, del Portillo L, Linares E, Rodríguez-Izquierdo M, Areche J, Carballido J. Disfunciones sexuales secundarias a la estenosis uretral y a la uretroplastia [Sexual dysfunction secondary to urethral stricture and urethroplasty]. Arch Esp Urol 2014 Jan-Feb;67(1):142-51. Spanish. PMID: 24531683.
- Ekerhult TO, Lindqvist K, Peeker R, Grenabo L. Low risk of sexual dysfunction after transection and nontransection urethroplasty for bulbar urethral stricture. J Urol 2013 Aug;190(2):635- 8. https://doi.org/10.1016/j.juro.2013.02.075. Epub 2013 Feb 26. PMID: 23485502.
- Yuri P, Wahyudi I, Rodjani A. Comparison Between End-to-end Anastomosis and Buccal Mucosa Graft in Short Segment Bulbar Urethral Stricture: a Meta-analysis Study. Acta Med Indones 2016;48(1):17-27.
- Soave A, Steurer S, Dahlem R, Rink M, Reiss P, Fisch M, Engel O. Histopathological characteristics of buccal mucosa transplants in humans after engraftment to the urethra: a prospective study. J Urol 2014 Dec;192(6):1725-9. https://doi.org/10.1016/j.juro.2014.06.089. Epub 2014 Jul 3. PMID: 24998481.
- Souza GF, Calado AA, Delcelo R, Ortiz V, Macedo A Jr. Histopathological evaluation of urethroplasty with dorsal buccal mucosa: an experimental study in rabbits. Int Braz J Urol 2008 MayJun;34(3):345-51; discussion 351-4. https://doi.org/10.1590/s1677-55382008000300012. PMID: 18601765.
- Sharma AK, Chandrashekar R, Keshavamurthy R, Nelvigi GG, Kamath AJ, Sharma S, Venkatesh GK. Lingual versus buccal mucosa graft urethroplasty for anterior urethral stricture: a prospective comparative analysis. Int J Urol 2013 Dec;20(12):1199-203. https://doi.org/10.1111/iju.12158. Epub 2013 Apr 21. PMID: 23601029.
- Kulkarni S, Barbagli G, Sansalone S, Lazzeri M. One-sided anterior urethroplasty: a new dorsal onlay graft technique. BJU Int 2009 Oct;104(8):1150-5. https://doi.org/10.1111/j.1464- 410X.2009.08590.x. Epub 2009 Apr 17. PMID: 19388990.
- Kahokehr AA, Granieri MA, Webster GD, Peterson AC. A Critical Analysis of Bulbar Urethroplasty Stricture Recurrence: Characteristics and Management. J Urol 2018;200(6):1302-1307. https://doi.org/10.1016/j.juro.2018.07.036.
- Andrich DE, Mundy AR. Substituation urethroplsty with buccal mucosal free grafts. J Urol 2001;165:1131-4.
- Vetterlein MW, Stahlberg J, Zumstein V, и соавт. The Impact of Surgical Sequence on Stricture Recurrence after Anterior 1-Stage Buccal Mucosal Graft Urethroplasty: Comparative Effectiveness of Initial, Repeat and Secondary Procedures. J Urol 2018;200(6):1308-1314. https://doi.org/10.1016/j.juro.2018.06.067.
- Santucci RA, Mario LA, Mc Aninch JW. Anastomotic urethroplasty for bulbar urethral stricture: analysis of 168 patients. J Urol 2002;167:1715-9.







