Влагалищный доступ в хирургии мочеточниково-влагалищных свищей: обзор литературы и клинический случай
 9073
9073 Мочеточниково-влагалищные свищи представляют собой патологическое сообщение между мочеточником и влагалищем, являющееся следствием травмы мочеточника преимущественно при гинекологических операциях [1]. Травма мочеточника встречается в 0,5 - 1% случаев всех операций на органах таза, при этом 75% травм мочеточников случаются во время гинекологических операций [2,3]. Наиболее часто мочеточниково-влагалищные свищи образуются после радикальной гистерэктомии, выполняемой по поводу рака шейки матки [1,4-7]. Частота мочеточниково-влагалищных свищей после радикальной гистерэктомии составляет 1,3-2,43% [7-9]. По данным T.H. Brammer и соавт., проанализировавших 5279 гистерэктомий, выполненных по поводу доброкачественной патологии, частота травмы мочеточников составила 0,2% (10 случаев) [10]. Кроме гистерэктомии образование мочеточниково-влагалищных свищей возможно после передней кольпоррафии, операциях на придатках матки [1,11]. Акушерские мочеточниково-влагалищные свищи встречаются редко, причинами формирования свищей могут быть кесарево сечение, гистерэктомия в послеродовом периоде, патологические роды [1,12,13]. Лучевая терапия сама по себе или в сочетании с хирургическим вмешательством может быть потенциально опасна в плане повреждения мочеточника и последующего формирования мочеточниково-влагалищного свища [11, 14].
По данным A. Kiran и соавт., анализировавших травмы мочеточника у 377073 женщин, которым была выполнена гистерэктомия в клиниках Великобритании в период с 2001 по 2010 год, наиболее типичные виды травмы мочеточника в порядке уменьшения частоты следующие: лигирование, перегиб швом, пересечение/отрыв, частичное пересечение, сдавление и деваскуляризация [5].
В последнее время растет количество вмешательств в гинекологии и онкогинекологии, как простых, так и сложных, выполняющихся лапароскопическим доступом или комбинированным с использованием лапароскопии [15]. Эффективный гемостаз является одной из центральных проблем лапароскопической хирургии. Например, такие методы гемостаза, как прошивание и лигирование, которые традиционно используются в открытой хирургии, являются технически сложным и трудоемкими в лапароскопической хирургии. Кроме того, кровотечение может быть трудно контролировать лапароскопически [15]. Поэтому столь распространен в лапароскопической хирургии превентивный гемостаз с использованием различных хирургических энергий. Также внедрение в последние два десятилетия электрохирургии, по мнению ряда авторов, привнесло большой вклад в технику радикальной гистерэктомии и улучшило ее исходы [15,16]. Частота травмы мочеточников при лапароскопических операциях сходна с таковой при традиционных чревосечениях. Тревожная особенность лапароскопических операций состоит в том, что ранения мочеточника распознают интраоперационно менее чем в 7% случаев [17]. Согласно данным проспективного исследования FINHYST, в ходе которого были проанализированы осложнения 5279 гистерэктомий, выполненных в 2006 году в клиниках Финляндии, 9 из 10 повреждений мочеточника были диагностированы в послеоперационном периоде, что указывает на коагуляционный некроз мочеточника [10]. Внедрение различных хирургических энергий, в том числе в гинекологии и онкогинекологии, сделало коагуляционный некроз типичной разновидностью травмы мочеточника. Вследствие этого изменилась и клиническая картина заболевания. Если при неполном или полном пересечении мочеточника у больных с первых суток после операции отмечались боли в поясничной области и уретеропиелокаликоэктазия на стороне повреждения, лихорадка, обусловленные формированием мочевого затека, а в последующем - выделением мочи из влагалища, то в последние десятилетия изменение характера травмы способствовало и изменению клинической картины заболевания. По данным А.А. Попова и соавт. клинические проявления данного осложнения весьма разнообразны и отличаются от таковых при выполнении гистерэктомии открытым доступом [18]. Учитывая, что большинство хирургов не производят перитонизацию при лапароскопической гистерэктомии, это способствует свободному поступлению мочи через перфорационное отверстие в стенке мочеточника в брюшную полость без формирования мочевого затека, развитию мочеточниково-влагалищного свища или мочевого перитонита [19]. При этом не наблюдается нарушения пассажа мочи из почки [18].
Вопрос классификации мочеточниково-влагалищных свищей остается открытым. Д.В. Кан разделял мочеточниково-влагалищные свищи на полные и неполные [1]. N. Rajamaheswari и соавт. опубликовали данные ретроспективного анализа 17 пациенток с мочеточниково-влагалищными свищами, в котором обосновали целесообразность разделения мочеточниково-влагалищных свищей на высокие и низкие, ранние и поздние. Стентирование мочеточника было более эффективно у пациенток с низкими мочеточниково-влагалищными свищами, которые образовались в ранние сроки после перенесенного оперативного вмешательства [20].
Лечение мочеточниково-влагалищных свищей рекомендуется начинать с дренирования почки внутренним мочеточниковым стентом минимум в течение 6 недель (возможно ретроградное и антеградное перкутанное стентирование мочеточника). После удаления внутреннего мочеточникового стента необходимо контрольное обследование. При персистенции мочеточникововлагалищного свища или формировании стриктуры мочеточника рекомендуется выполнение уретероцистоанастомоза. Также уретероцистоанастомоз показан при невозможности стентирования мочеточника [21,22]. В настоящее время в доступной отечественной и зарубежной литературе нет рекомендаций дифференцированного подхода к лечению неполных и полных мочеточниково-влагалищных свищей и указаний на отличительные особенности выполнения уретероцистоанастомоза при разных типах свищей.
В настоящее время традиционно реконструктивные операции на мочеточнике (уретероцистоанастомоз, операция psoas-hitch, операция Боари, кишечная реконструкция мочеточника) выполняют абдоминальным доступом. Хирургическое вмешательство может быть выполнено в лапаротомном, лапароскопическом или робот-ассистированном варианте [11,22]. Влагалищный метод лечения мочеточниково-влагалищных свищей известен давно [23]. Из многочисленных способов зашивания мочеточникововлагалищных свищей, связанных с именами Simon, Parrin, Nicoladoni, Hadra, Shauta, Landau, Bandl, Winckel, Shede, Schatz, Gusserow, Freund, Bumm, Hofmeier, Treub, Mayo, Duhrssen, Mackenrodt, Leopold, Pfannenstiel и Sellheim, наибольшую популярность приобрели методы Mackenrodt и Shede [24]. Mackenrodt в 1894 г. при наличии одного мочеточникововлагалищного свища предложил вшивать в стенку мочевого пузыря не изолированный конец мочеточника, а свищевой ход, окруженный манжеткой соседней ткани [24,25]. В последующем Shede упростил эту операцию, предложив не высепаровывать мочеточник в виде манжетки, а сразу сшивать с мочевым пузырем [24,25]. А.Э. Мандельштам предложил сходную методику при двусторонних мочеточниково-влагалищных свищах. Операция заключается в выполнении овального разреза стенки влагалища окаймляющего свищи, вскрытии мочевого пузыря и перемещении всего пространства, где расположены свищевые ходы, внутрь мочевого пузыря [23,26]. Существенным недостатком этих операций по мнению Д.В. Кана является возможность образования еще и пузырно-влагалищного свища в случае несостоятельности анастомоза [1]. Но основной недостаток этих операций заключается в том, что мочеточниковый свищ не закрывают, а перемещают его из влагалища в мочевой пузырь. По мнению W. Stoеkel, результат после влагалищной операции при мочеточниково-влагалищных свищах никогда не создает уверенности в том, произошло действительно закрытие свищевого отверстия, или моча перестала выделяться вследствие наступившей атрофии почки [27].
Более физиологичной операцией при мочеточниково-влагалищных свищах является уретероцистоанастомоз [1]. Но мобилизация мочеточника из влагалищного доступа представляет значительные трудности [28]. А.В. Шатский об этом писал еще в 1906 г.: «Свищ может оказаться совершенно недоступным для операции через влагалище, потому что лежит слишком высоко и этим путем выделить мочеточник из рубцовой ткани совершенно невозможно. Это бывает при свищах, развившихся после обширных омертвений и окруженных плотным, неподвижным рубцом» [28,29]. В настоящее время показания к трансвагинальной реимплантации мочеточника в мочевой пузырь ограничены случаями травмы мочеточника во время влагалищной гистерэктомии, когда имеются благоприятные условия для идентификации мочеточника [28]. Для лечения мочеточниково-влагалищных свищей влагалищный доступ в настоящее время применяется крайне редко. С 50-х годов XX века по настоящее время в базе данных Pub Med было найдено 2 публикации посвященных использованию влагалищного доступа в лечении мочеточниково-влагалищных.
S.S. Chen и соавт. в 2007 г. опубликовали случай успешной трансвагинальной фистулопластики (высокий кольпоклейзис по Latzko) у 38-летней пациентки с мочеточниково-влагалищным свищом, возникшем после гистерэктомии, выполненной по поводу симптомной лейомиомы матки. Авторы вынужденно прибегли к влагалищному доступу в связи с неэффективностью стентирования мочеточника и наличием у пациентки в анамнезе нескольких оперативных вмешательств, выполненных абдоминальным доступом [29].
A.A. Boateng и соавт. в 2013 г. описали два случая успешного лечения мочеточниково-влагалищных свищей с использованием влагалищного доступа. Методика операции заключалась в следующем. После адекватной экспозиции влагалища свищ визуализировался во влагалищном своде. Выполняли U-образный разрез стенки влагалища, чтобы сформировать лоскут из стенки влагалища, включающий отверстие свища, как это описано для пузырно-влагалищных свищей. Чтобы избежать дальнейшего повреждения мочеточника, не предпринималось никаких попыток иссечь свищевой ход. Со стороны влагалища ушивали свищ и внутритазовую фасцию. В конце укрывали ранее выкроенным лоскутом из стенки влагалища швы на внутритазовой фасции, завершая трехслойную реконструкцию. A.A. Boateng и соавт. считают возможным использование влагалищного доступа в хирургии мочеточниково-влагалищных свищей в отдельных случаях при малом размере свища, доступности со стороны влагалища, наличии у пациентки сопутствующих заболеваний, увеличивающих риск абдоминального доступа [31]. Использование влагалищного доступа в реконструктивной тазовой хирургии хорошо зарекомендовало себя в связи с сокращением длительности пребывания пациентки в стационаре и снижением смертности по сравнению с абдоминальным доступом. Однако место влагалищного доступа в лечении мочеточникововлагалищных свищей не определено. Отдаленные результаты использования влагалищного доступа в лечении мочеточниково-влагалищных свищей не известны.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациентка Л., 42 лет обратилась в НИИ урологии с жалобами на непроизвольное выделение мочи из влагалища. Из анамнеза известно, что 26.11.2014 г. пациентке была выполнена радикальная нервосберегающая гистерэктомия с транспозицией яичников (тип III по Piver). Гистологическое заключение: инвазивный плоскоклеточный рак шейки матки с изъязвлением и ороговением; рост по цервикальному каналу на протяжении 3 см; инвазия в стенку на 1,3 см при толщине стенки 1,5 см; кардинальные связки без особенностей; культя влагалища без опухолевого роста; в 5 из 10 лимфатических узлов клетчатки справа метастазы; в парааортальных лимфоузлах метастазов не обнаружено. В январе и феврале 2015 г. больной выполнено стентирование обоих мочеточников в связи с развитием острого обструктивного пиелонефрита. С 2.03.2015 г. по 20.03.2015 г. больной проведена сочетанная лучевая терапия (ДЛТ - СОД 26 Гр, внутриполостная ЛТ - СОД 12 Гр). С июля 2015 г. больная стала отмечать непроизвольное выделение мочи из влагалища. В октябре 2015 г. пациентка обратилась в нашу клинику, при обследовании был обнаружен неполный мочеточникововлагалищный свищ слева на высоте 3 см от устья мочеточника (рис. 1, 2). 16.03.2016 г. больной была выполнена нижнесрединная лапарото-мия, уретероцистоанастомоз слева, трансвезикальное ушивание устья левого мочеточника. С апреля 2016 г. пациентка повторно стала отмечать непроизвольное выделение мочи из влагалища. Пациентке было выполнено комплексное обследование (цистоскопия, ретроградная уретеропиелография, фистулография), при котором обнаружена реканализация устья левого мочеточника и персистенция мочеточниково-влагалищного свища слева вследствие рефлюкса мочи из мочевого пузыря через устье в культю левого мочеточника. Учитывая доступность свищевого хода со стороны влагалища, нормальное состояние артифициального устья левого мочеточника, в качестве хирургического доступа был выбран влагалищный. 27.07.2016 г. больной была выполнена трансвагинальная фистулопластика, резекция культи левого мочеточника со свищом. Приводим описание хода операции. После выполнения разреза, окаймляющего свищ, произведена мобилизация свищевого хода, культи левого мочеточника, стенки мочевого пузыря и влагалища. При этом обнаружено, что культя левого мочеточника длиной до 6 см, руб-цово изменена. Проксимальный конец культи левого мочеточника фиксирован плотными рубцами к левой боковой стенке таза в проекции запирательной ямки. Произведена резекция У культи левого мочеточника со свищом. Проксимальный конец культи прошит и перевязан. Культя левого мочеточника отсечена от мочевого пузыря на уровне стенки мочевого пузыря. Дефект стенки мочевого пузыря размером 5 мм ушит в поперечном направлении отдельными швами в 2 ряда. Паравагинальные ткани ушиты в продольном направлении. Стенка влагалища ушита отдельными швами. Послеоперационный период протекал без особенностей. Уретральный катетер Foley удален на 14-е сутки послеоперационного периода. В течение 3 месяцев наблюдения за пациенткой рецидива свища не отмечено.
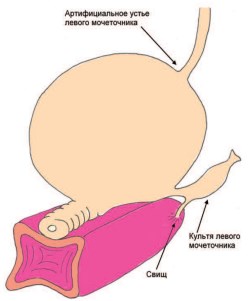
Рис. 1. Неполный мочеточниково-влагалищный свищ слева на высоте 3 см от устья мочеточника
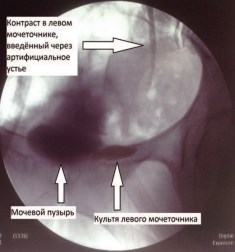
Рис. 2. Фистулография ретроградная уретеропиелография слева через артериальное устье
ОБСУЖДЕНИЕ
Приводя описание данного клинического наблюдения, мы хотели вынести на обсуждение два вопроса: необходимости разработки классификации мочеточниково-влагалищных свищей и дифференцированных лечебных подходов и определения места влагалищного доступа в хирургии мочеточниково-влагалищных свищей. Во-первых, персистенция неполного мочеточниково-влагалищного свища за счет рефлюкса мочи из мочевого пузыря заставляет задуматься о разработке классификации мочеточниково-влагалищных свищей и дифференцированном подходе к лечению полных и неполных мочеточниково-влагалищных свищей. Главная причина этой дискуссии - неконкретность изначального понятия, допускающая произвольное изменение границ обсуждаемой клинической проблемы. Вот почему начинать обсуждение проблем лечения мочеточниково-влагалищных свищей приходится с уточнения классификации и ее стандартизации. И.А. Ерюхин и С.А. Шляпников считают, что клиническая классификация должна быть краткой, удобной в использовании и ориентированной на решение вполне конкретной клинической задачи: обеспечение дифференцированного подхода к лечебно-диагностической тактике. Пусть не идеальная, но согласованная и общепринятая классификация всегда имеет преимущество перед прочими, не получившими широкого признания классификационными вариантами [32]. Выполняя уретероцистоанастомоз или операцию Боари, необходимо помнить, что выделение травмированного мочеточника по словам Д.В. Кана имеет свои естественные пределы, поскольку ближайший к свищу отрезок настолько изменен, что анастомозирование его с мочевым пузырем не обеспечит нормальной функции соустья, а нарушенная васкуляризация может привести к образованию стриктуры анастомоза [1]. Учитывая это положение, мочеточник отсекают над инфильтратом и выполняют реимплантацию в мочевой пузырь. При этом разобщение мочеточниково-влагалищного свища как такового не происходит. Если мочеточниково-влагалищный свищ полный, то это не имеет практического значения, а если неполный, то возможна персистенция свища за счет рефлюкса в культю мочеточника и тогда уретероцистоанастомоз перестает быть «операцией выбора» и «золотым стандартом». В качестве профилактики возникновения такой ситуации, в качестве обязательного этапа при выполнении интравезикального уретероцистоанастомоза при неполных мочеточниково-влагалищных свищах, возможно следует выполнять трансвезикальную резекцию мочеточникового устья и интрамутального отдела пораженного мочеточника.
Таким образом, практическая деятельность говорит о необходимости стандартизации классификации мочеточниково-влагалищных свищей и разработки на этой основе рекомендаций по тактике лечения. Дополнительным доводом являются публикации, в которых на основании серии наблюдений обосновывается необходимость выделения новых классификационных категорий («высокие» и «низкие», «ранние» и «поздние») мочеточниково-влагалищных свищей [20].
В настоящее время мочеточниково-влагалищные свищи, формирующиеся после радикальной гистерэктомии, лучевой терапии, операций по поводу инфильтративного эндометриоза, сопровождаются выраженным перифокальным рубцово-спаечным процессом. Протяженный уретеролизис, электрохирургическая травма мочеточника, использование лучевой терапии приводит к значительным нарушениям кровообращения в стенке мочеточника. Использование абдоминального доступа позволяет отсечь мочеточник над инфильтратом, выделить неизмененный мочеточник и часто интраоперационно заставляет определять вид реконструкции тазового отдела мочеточника (уретероцистоанастомоз, операция psoashitch или операция Боари). С учетом изменившегося характера травмы мочеточников в XXI веке, выполнить данные этапы операции влагалищным доступом на глубине узкого операционного поля с достоверной эффективностью крайне затруднительно. В связи с этим, рассуждая о месте влагалищного доступа в хирургии мочеточниково-влагалищных свищей, мы полностью поддерживает слова К.К. Гейна, который еще в 1906 г. писал: «Нам кажется сомнительным, можно ли вообще говорить о влагалищных методах оперирования свищей мочеточника, так как мы имеем дело с оперативными попытками, лишенными типичного характера».
Публикуя данный клинический случай, мы хотели призвать не к тиражированию данной методики, а продемонстрировать методику операции и тактику ведения пациентки, которые помогли выйти из сложной клинической ситуации.
Все пациентки с генитальными свищами, включая и мочеточниково-влагалищными, являются уникальными с клинической точки зрения. Эта область тазовой хирургии требует разумного сочетания стандартизации и персонификации в вопросах хирургического лечения, не должно быть как стандартного «клише», так и увеличения «уникальных» методик операций. Сложившаяся ситуация диктует необходимость разработки и внедрения клинических рекомендаций по лечению больных с мочеточниково-влагалищными свищами на основе доказательной медицины. Клинические рекомендации должны помогать делать выбор в пользу наиболее эффективных и безопасных методов лечения, должны являться для врачей поддержкой в принятии решений в различных клинических ситуациях. Следование клиническим рекомендациям позволяет оказывать пациентам идентичный объем медицинской помощи, вне зависимости от того, где и кем они лечатся [33].
ЛИТЕРАТУРА
1. Кан Д.В. Руководство по акушерской и гинекологической урологии. М.: Медицина, 1986. 488 с.
2. Mattingly RF, Borkowf HI. Acute operative injury to the lower urinary tract. Clin Obstet Gynaecol 1978; 5(1):123-49.
3. Gorchev G, Kornovski IA. Anatomical and surgical meaning of the ureters during the performance of radical hysterectomy. Akush Ginekol 2006;45:28-32
4. Symmonds RE. Ureteral injuries associated with gynecologic surgery: prevention and management. Clin Obstet Gynecol 1976; 19(3): 623-44.
5. Kiran A, Hilton P, Cromwel DA. The risk of ureteric injury associated with hysterectomy: a 10-year retrospective cohort study. BJOG 2016; 123(7):1184-91. doi: 10.1111/147-0528.13576
6. Hwang JH, Lim MC, Joung JY, Seo SS, Kang S, Seo HK, Chung J, Park SY. Uro-logic complications of laparoscopic radical hysterectomy and lymphadenectomy. Int Urogynecol J 2012; 23(11):1605-11. doi: 10.1007/s00192-012-1767-2
7. Likic IS, Kadija S, Ladjevic NG, Stefanovic A, Jeremic K, Petkovic S, Dzamic Z. Analysis of urologic complications after radical hysterectomy. Am J Obstet Gynecol 2008; 199(6):644.e1-3. doi: 10.1016/j.ajog2008.06.034
8. Torres-Lobaton A, Rueda-Mesias M, Roman-Bassaure E, Guadaluperojo-Her-rera, Barra-Martinez R. Complications of radical hysterectomy during management of stage Ib and Ila cervix uteri cancer. Experience with 145 patients. Ginecol Obstet Mex 1996; 64:265-71.
9. Hatch KD, Parham G, Shingleton HM, Orr JW Jr, Austin JM Jr. Ureteral strictures and fistulae following radical hysterectomy. Gynecol Oncol 1984 ; 19(1):17-23.
10. Brummer TH, Jalkanen J, Fraser J, Heikkinen AM, Kauko M, Makinen J, Seppala T, Sjoberg J, Tomas E, Harkki P. FINHYST, a prospective study of 5279 hysterectomies: complications and their risk factors. Hum Reprod 2011; 26(7): 1741-51. doi: 10.1093/humrep/der116
11. Ginsberg D. (2008) Ureterovaginal fistula. In: Raz S, Rodriguez LV (ed) Female Urology, 3rd ed. W. B.Saunders, Philadelphia, Pa., p.821-24.
12. Meirow D, Moriel EZ, Zilberman M, Farkas A. Evaluation and treatment of iatrogenic ureteral injuries during obstetric and gynecologic operations for non-malignant conditions. J Am Coll Surg 1994; 178(2):144-8.
13. Hosseini SY, Roshan YM, Safarinejad MR. Ureterovaginal fistula after vaginal delivery. J Urol 1998; 160 (3 Pt 1):829.
14. Goodwin WE, Scardino PT. Vesicovaginal and ureterovaginal fistulas: a summary of 25 years of experience. J Urol 1980; 123(3):370-4.
15. Fagotti A, Vizzielli G, Fanfani F, Gallotta V, Rossitto C, Costantini B, Gueli-Alletti S, Avenia N, Iodice R, Scambia G. Randomized study comparing use of THUNDERBEAT technology vs standardelectrosurgery during laparoscopic radical hysterectomy and pelvic lymphadenectomy for gynecologic cancer. J Minim Invasive Gynecol 2014; 21(3):447-53. doi: 10.1016/j/jmig 2013.12.001
16. Kimio Ushijima, Shuji Takemoto, Kouichiro Kawano, Shin Nishio, At-sumu Terada, Naotake Tsuda, Gonosuke Sonoda, Syun-ichiro Ota, Toshi-haru Kamura. Controversies surrounding type III radical abdominal hysterectomy and its procedure using new instruments. Korean J Obstet Gynecol 2012; 55 (4):225-229.
17. Федоров И.В., Дубровин В.Н. Урологические осложнения лапароскопической хирургии: учебное пособие. Казанский гос. мед. академия. Казань, 2010. 24 с.
18. Попов А.А., Шагинян Г.Г., Мананникова Т.Н., Мачанските О.В., Рамазанов М.Р. Урогенитальные осложнения при лапароскопической гистерэктомии. Материалы сборника «Актуальные проблемы акушерства и гинекологии и перспективы их решения в Московской области». - М.: МЕДпресс-информ, 2003. С. 203-207
19. Selli C1, Turri FM, Gabellieri C, Manassero F, De Maria M, Mogorovich A. Delayed-onset ureteral lesions due to thermal energy: An emerging condition. Arch Ital Urol Androl 2014; 86(2):152-3. doi: 10.4081/ aiua.2014.2.152. doi: 10.408/j/aiua 2014.2.152
20. Rajamaheswari N, Chhikara AB, Seethalakshmi K. Management of ureterovaginal fistulae: an audit. Int Urogynecol J 2013; 24(6):959-62. doi: 10.1007/500192-012-1959-9
21. Ridder D, Abrams P, Vries C, et al. Fistula. In: Abrams P, Cardozo L. Khouy S, Wein A, eds: Incontinence, 5th ed. 2013. Committee 4, 1527-1580.
22. Lucas MG , Bedretdinova D., Bosch JLHR, Burkhard F, Cruz F, Nambiar AK, Nilsson CG, de Ridder DJMK, Tubaro A, Pickard RS. Guidelines on Urinary Incontinence. European Association of Urology 2014. 126 p. Available from: https://uroweb.org/wp-content/uploads/20-Urinary-Incontinence_LR.pdf
23. Атабеков Д.Н. Очерки по урогинекологии. М.: Медгиз, 1963. 144 с.
24. Липман В. Курс гинекологических операций. Л.: Практическая медицина, 1929. 495 с.
25. Мажбиц А.М. Оперативная урогинекология. Л.: Медицина, 1964. с. 416
26. Мандельштам А.Э. О влагалищном методе зашивания мочеточникововлагалищных свищей. Акушерство и гинекология, 1956;(4):58 - 60.
27. Stoekel W. Gynakologische Urologie. Munchen, 1938.
28. Кан Д.В. Восстановительная хирургия мочеточника. М.: Медицина, 1973. 199 с.
29. Шатский А.В. К казуистике мочеточниковых свищей и их лечение. Акушерство и женские болезни, 1906; 20(7):670 - 687.
30. Chen SS, Yang SH, Yang JM, Huang WC. Transvaginal repair of ureterovaginal fistula by Latzko technique. Int Urogynecol J Pelvic Floor Dysfunct 2007; 18(11):1381-3.
31. Boateng AA, Eltahawy EA, Mahdy A. Vaginal repair of ureterovaginal fistula may be suitable forselected cases. Int Urogynecol J 2013; 24(6):921-4.
32. Руководство по неотложной хирургии органов брюшной полости [под ред. Савельева В.С.].М.; «Триада-Х».2004.640 с. doi:10.1007/500192-013-2070-4
33. Найговзина Н.Б., Филатов В.Б., Бороздина О.А., Николаева Н.А. Стандартизация в здравоохранении. Преодоление противоречий законодательства, практики, идей. - М.: ГЭОТАР-Медиа, 2015. 208 с.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 353.93 кб |















































































