Хирургическое лечение недержания мочи претерпело существенные изменения за последние два десятилетия. Развитие теории патогенеза недержания мочи и последующее появление операции TVT стало поистине революционным событием в урологии [1]. Ни один из представленных сегодня методов оперативного лечения не может сравниться с петлевыми операциями в степени хирургической агрессии и эффективности операции.
Однако уже ставшие традиционными современные методики не лишены некоторых недостатков. Главным недостатком операции TVT является необходимость выполнения «слепое» проведение и, следовательно, высокий риск перфорации мочевого пузыря [2]. Выполнение операций TVT-O и TOT, где используется трансобтураторный доступ, порой осложняется повреждением запирательного нерва с последующим развитием синдрома хронической паховой боли [3].
Процесс дальнейшего совершенствования хирургической техники петлевых операций привел к появлению нового поколения синтетических петель. Речь идет, о так называемых, «мини-петлях» или как их часто называют в зарубежной литературе «мини-петлях одного разреза» (single-incision mini-sling).
Мини-петли во многом являются производными от уже существующих синтетических петель. Они также состоят из полипропилена и имплантируются под среднюю часть мочеиспускательного канала. Главным отличием от полноразмерных петель является методика их размещения соответственно, особенности конструкции. Мини-петли не выводятся на кожу, а заканчиваются в толще мягких тканей, где они надежно фиксируются специальными креплениями.
Впервые мини-петля была предложена компанией Johnson&Johnson в 2006 г. под названием «TVT-Secure». Фиксирующий механизм представлен так называемым «сэндвичем» из рассасывающихся материалов. Последние, вызывая асептическое воспаление в процессе резорбции, должны впоследствии покрыться соединительнотканной капсулой и тем самым обеспечить фиксацию петли. В дальнейшем на рынок пришли и другие минипетли, выпускаемые крупными компаниями. Принципиальными отличиями современных имплантов от TVT-Secur является строение фиксирующего механизма, методика операции и, самое главное, эффективность.
За относительно короткий промежуток времени мини-петли сумели занять определенную нишу среди методов оперативного лечения стрессового недержания мочи. Данное исследование посвящено оценке эффективности наиболее часто используемой в нашей практике мини-петли Ophira.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике урологии Московского государственного медико-стоматологического университета им. А.И. Евдокимова операция Ophira выполняется с 2010 года. В настоящее исследование включены пациентки, перенесшие данное хирургическое вмешательство в период с февраля 2010 года по июль 2012 года. Всего в исследовании приняло участие 68 больных.
Средний возраст пациенток составил 58.7 лет (31-85 лет), большинство из них было старше 45 лет, только 3 пациентки (4.4%) были моложе указанного возраста. У всех пациенток в анамнезе было не менее 1 родов.
У всех пациенток тщательно проводился сбор анамнестических данных, осмотр с обязательным проведением «кашлевого» теста. При наличии у больных жалоб на императивные позывы на мочеиспускание, ноктурию, эпизоды ургентного недержания мочи выполнялось комбинированное уродинамическое исследование. При наличии императивной симптоматики мы исключали инфекцию мочевыводящих путей путем бактериологического исследования мочи. В исследование были включены пациентки, у которых отсутствовал пролапс тазовых органов или степень пролапса была минимальной.
У 60 пациенток (88,4%) была диагностирована стрессовая форма недержания мочи. У 8 женщин (11,6%) наблюдалась смешанная форма недержания мочи с преобладанием стрессового компонента. У 10 больных (14,7%) стрессовое недержание мочи возникло после предшествующего оперативного лечения пролапса тазовых органов, у 3 (4,4%) – присутствовала рецидивная форма недержания мочи, возникшая после предыдущих петлевых операций, у 1 пациентки (1,5%) в анамнезе был перелом костей таза с нарушением целостности тазового кольца.
Операция Ophira выполнялась согласно стандартной методике. В состав хирургического набора входит минислинг «Офира», изготовленный из полипропилена 1 типа, с двумя фиксирующими наконечниками. В центре петли имеется маркировка и 2 голубые нити по краям. Также имеется съемный проводник для имплантации петли. Весь набор является одноразовым и поставляется в стерильной упаковке.
В положении больной для влагалищных операций производится дренирование мочевого пузыря уретральным катетером (16-18Ch). Линейный разрез в области средней части мочеиспускательного канала. Начиная от разреза, выполняется парауретральная диссекция до восходящей ветви лобковой кости по направлению к плечу пациентки. При выполнении этого этапа следует помнить о том, что внутритазовая фасция не должна быть перфорирована. Также необходимо минимизировать диссекцию парауретральных тканей так, чтобы образовался канал, достаточный для введения проводника. Затем петля размещается на проводнике таким образом, чтобы его кончик входил в отверстие на конце мини-слинга. Через разрез стенки влагалища в сформированный парауретральный канал вводится проводник с петлей. Направление задается пальцем хирурга, предварительно введенным в свод влагалища для предотвращения его перфорации. При контакте проводника с нисходящей ветвью лобковой кости он проводится за кость, перфорируя внутритазовую фасцию. Анатомическими ориентирами для проведения является пересечение горизонтальной линии, проведенной посередине между наружным отверстием уретры и клитором и бедренной складки. Фиксирующие наконечники располагаются во внутренней запирательной мышце на уровне, близком к сухожильной дуге. Требуемая глубина введения для первого крепления определяется визуально, когда маркировка, нанесенная на центр петли, располагается в зоне средней уретры. После введения петли в разрез до центральной отметки, кнопка проводника переводится в заднее положение, чтобы освободить имплант. Такие же действия повторяются на другой стороне. Глубина ввода второго фиксирующего наконечника должна быть такой, чтобы не вызвать обструкцию мочеиспускательного канала. Если требуется ослабить или снять излишнюю компрессию уретры можно использовать проленовые нити, прикрепленные к концам петли. После окончательной регулировки нити необходимо срезать. Целостность стенки влагалища восстанавливается узловыми швами из синтетического рассасывающегося материала. Основные этапы операции представлены на рисунке 1.
У 55 пациенток (80,9%) операция Ophira была выполнена под спинальной анестезией, у 13 (19,1%) – данная операция выполнялась под местной анестезией.
Дренирование уретральным катетером проводилось в течение суток после операции. У пациенток, перенесших операцию под местной анестезией, дренирование мочевого пузыря не проводилось.
Всем больным после операции определялся объем остаточной мочи с помощью ультразвукового метода исследования (УЗИ). Максимально допустимым объемом остаточной мочи считался 100 мл.
Все пациентки были приглашены на повторный осмотр спустя 1 месяц и 1 год после операции. Во всех случаях проводился осмотр с проведением «кашлевого» теста, урофлоуметрия, а также измерение остаточной мочи. Критерием эффективности выполненной операции была принята отрицательная «кашлевая» проба, отсутствие или наличие менее 100 мл остаточной мочи.
Все пациентки были анкетированы на предмет удовлетворенности выполненной операцией. Использовалась 5-вариантная аналоговая шкала, где 1 – ужасно, 2 – плохо, 3 – удовлетворительно, 4 – хорошо, 5 – отлично.
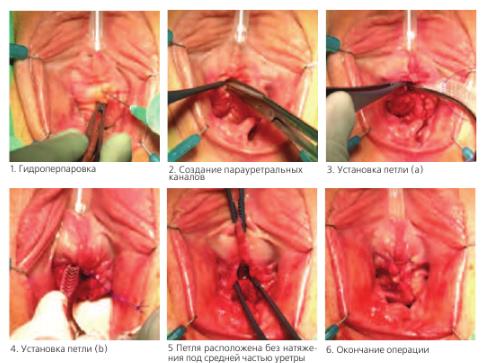
Рис. 1. Техника операции – установка субуретральной синтетической петли Ophira
РЕЗУЛЬТАТЫ
Мы не столкнулись с какими-либо серьезными интраоперационными осложнениями. Лишь в одном случае наблюдалась кровопотеря более 100 мл. После удаления катетера у 4-х пациентов, (5,9%) отмечено наличие затрудненного мочеиспускания и остаточной мочи более 100 мл. Однако на фоне стимулирующей терапии (назначение ко-ферментов, сеансы физиотерапии, направленной на стимулирование сократительной активности мочевого пузыря) в 3-х случаях удалось добиться клинически значимого эффекта. У одной пациентки, несмотря на проводимое лечение, сохранялся значительный объем остаточной мочи, что потребовало рассечения петли.
Все 68 пациенток были обследованы спустя 1 месяц после операции. Отрицательный «кашлевой» тест зафиксирован у 58 больных, (85,3%), положительная «кашлевая» проба – у 10 (14,7%). У 59 женщин (86,8%) не было остаточной мочи, у 5 (7,4%) – определялась остаточная моча, однако ее объем во всех случаях был менее 100 мл. Три пациентки (4.4%) после операции отмечали наличие у них болевых ощущений. У 5 больных, (7.4%) зафиксировано появление признаков гиперактивности мочевого пузыря.
Если обратиться к субъективной оценке операции, то довольны результатом операции (показатели «4-хорошо» и «5-отлично» визуальной аналоговой шкалы) 49 пациенток (72,1%), 13 (19,1%) – удовлетворены результатами операции (показатель «3-удовлетворительно»). Недовольны результатами лечения (показатель «2-плохо» и «1-ужасно») 6 больных (8,8%).
Через 12 месяцев после операции обследованы 63 пациентки (92,6%). 5 женщин (7,4%) в силу разных причин более нами не наблюдались. Отрицательный «кашлевой» тест отмечен у 55 больных (87,3%), у 8 (12,3%) – «кашлевой тест» был положительным. Рецидива недержания мочи нами не зафиксировано. У 2 пациенток (3.2%) была остаточная моча объемом менее 100 мл. У двух пациенток (3,2%) отмечались признаки гиперактивности мочевого пузыря. У одной больной (1,6%) по-прежнему сохранялись болевые ощущения. 50 женщин (79.4%) довольны результатом операции, 9 – удовлетворены результатами лечения (14,3%), 4 (6,3%) – были недовольны результатами лечения.
ОБСУЖДЕНИЕ
Одной из особенностей мини-петли Офира является конструкция фиксирующих наконечников. Они устроены по типу «гарпуна» или «рыбьей кости», но в отличие от других мини-петель имеют несколько точек фиксации, что обеспечивает более надежное крепление в мышечной ткани. Имплантация петли производится с помощью специального троакара-направителя, что позволяет контролировать процесс проведение импланта и его натяжения. Также конструкция петли позволяет уменьшить излишнюю компрессию уретры на любом этапе операции.
Несмотря на то, что мини-петли применяются в клинической практике с 2006 года, количество публикаций по данной теме остается достаточно низким.
В настоящий момент имеется всего две публикации, посвященные мини-петле Ophira. В одной из них оценивается степень фиксации различных петель в тканях в опытах на мышах [4]. Как показали результаты исследования, именно петля Ophira обладает наилучшей фиксацией в тканях.
В другой работе, выполненной тем же автором, представлен опыт применения мини-петли Ophira у 124 больных [5]. Через 12 месяцев после операции полностью удерживали мочу 81 пациентка (85,3%), при этом улучшение наблюдалось у 6 (6,3%). Рецидив недержания мочи был отмечен у 8 женщин (8,4%).
В 2011 году Abdel-Fattah MF et al. опубликовали мета-анализ исследований, посвященных оценке эффективности мини-слингов [6]. Суммарно в обзор исследования было включено 758 пациенток. Средняя продолжительность наблюдения составила 9,5 месяцев. Авторами обзора было показано, что субъективная и объективная эффективность мини-петель ниже, чем стандартных петлевых операций (RR: 0,83; 95% CI, 0,70–0.99, и RR: 0,85; 95% CI, 0,74–0,97, соответственно). Достоверных различий в частоте интраи послеоперационных осложнений обнаружено не было.
При обсуждении результатов использования любой мини-петли, необходимо ответить на вопрос о месте данной группы петель в клинической практике.
Вообще же вопрос о том, какая конкретная петля показана конкретной пациентке является наиболее сложным в современной урогинекологии. К настоящему времени в современной литературе отсутствуют четкие показания для выполнения операции с использованием мини-слинга. В наше исследование были включены пациентки с различными формами недержания мочи, в том числе и рецидивной.
ют четкие показания для выполнения операции с использованием мини-слинга. В наше исследование были включены пациентки с различными формами недержания мочи, в том числе и рецидивной.
Большое значение следует придавать опыту хирурга. Безусловно, методика имплантации мини-петли Ophira отличается от операций с использованием позадилонного или трансобтураторного доступа. Однако, как показывает наш опыт, у минипетель также существует кривая обучения. В таблице 1 представлены сведения о количестве осложнений, наблюдаемых нами за все время выполнения данной операции. Мы разделили всю группу больных на 4 подгруппы, расставив их в хронологическом порядке (с 1 по 14, с 15 по 30, с 31 по 45, с 46 по 68 пациентку). Как можно видеть, основное количество осложнений произошло на начальных этапах освоения методики. При этом следует отметить, что на момент начала использования мини-петель в своей практике, мы уже обладали довольно значительным опытом выполнения слинговых операций. Тем не менее, данное обстоятельство не избавило нас от этапа освоения новой методики.
Таблица 1. Тенденция изменений результатов хирургического лечения на этапах освоения методики
| Этап освоения | I этап (1-14 операции) |
II этап (15-30 операции) |
III этап (31-45 операции) |
IV этап (46-68 операции) 0 |
|---|---|---|---|---|
| Количество осложнений | 4 | 2 | 1 | 0 |
| Успешный результат операции (отрицательная «кашлевая проба») |
71,4% | 85,7% | 92,8% | 93,7% |
На наш взгляд, основные ошибки, приводящие к отрицательному результату – неправильное позиционирование петли (например, размещение ее под проксимальной третью уретры) и чрезмерное натяжение. Поэтому специалистам, желающим овладеть данным видом операций, следует пройти обучение в специализированных учебных центрах.
Важную роль играет выбор анестезии, которая будет использоваться во время операции. Мы считаем, что минипетля Ophira может имплантироваться под местной анестезией. Выбор метода обезболивания должен осуществляться согласованно при участии анестезиолога и самой пациентки. В случае выбора местной анестезии, необходимо перед операцией провести разъясняющую беседу с больной, рассказать ей об этапах операции, а также какие ощущения она при этом может испытывать.
Необходимо отметить, что местная анестезия, по нашему мнению, обладает рядом неоспоримых преимуществ. Основная трудность, связанная с установкой любой современной синтетической петли, является контроль степени натяжения. В современной литературе отсутствуют данные об успешном применении какого-либо объективного метода контроля натяжения петли. Большинство специалистов сходятся во мнении, что ключевую роль в этом вопросе играет личный опыт каждого хирурга. «Кашлевая» проба, выполняемая пациенткой, находящейся под действием спинальной анестезии, на наш взгляд, не является достоверной. Однако если операция выполняется под местной анестезией, то достоверность этой пробы значительно возрастает. Кроме того, наличие специальных лигатур на самой петле, позволяет успешно проводить в случае необходимости ее репозицию. Также эти пациентки не нуждаются в дренировании мочевого пузыря в послеоперационном периоде. Следует помнить, что зачастую наличие сопутствующей патологии не позволяет провести операцию общим или регионарным обезболиванием. В этой ситуации решением проблемы является имплантация мини-петли под местной анестезией.
Продолжая тему показаний для выполнения операции Ophira, следует отметить возможность выполнения имплантации данной петли у пациенток с рецидивом недержания мочи после предшествующих петлевых операций, где использовался запирательный или позадилонный доступ. Несмотря на то, что мы располагаем небольшим опытом лечения больных с рецидивной формой недержания мочи именно с помощью мини-петли Ophira, имеющиеся данные говорят о возможности выполнения этой операции у данной группы пациенток.
Следует также отметить, что одним из условий для успешной имплантации позадилонных или трансобтураторных петель является целостность тазового кольца. Соответственно наличие у пациентки в анамнезе перелома костей таза, сопровождающегося нарушением целостности тазового кольца, всегда будет вызывать определенные трудности с выбором тактики лечения. По нашему мнению, в данной ситуации каждый конкретный случай уникален, так как необходимо учитывать множество факторов при выборе оперативного вмешательства. Однако учитывая особенности техники имплантации мини-петли Ophira, ее можно рекомендовать к использованию у этой сложной группы больных.
Негативная оценка результатов операции пациенткой, как правило, обусловразвитием различных послеоперационных осложнений. Симптомы гиперактивного мочевого пузыря, затрудненное мочеиспускание, болевые ощущения могут существенно отразиться на восприятии пациенткой исхода операции. В связи с этим необходимо информировать женщину о вероятности успеха, а также о возможных осложнениях оперативного лечения.
В заключении необходимо отметить, что при правильном выборе пациенток для данной операции, адекватном предоперационном обследовании и подготовке, а также строгом соблюдении этапов операции, мини-петля Ophira обеспечивает достаточно высокую эффективность и незначительное количество осложнений в оперативном лечении стрессовой формы недержания мочи.
ЛИТЕРАТУРА
1. Ulmsten U, Henriksson L, Johnson P, Varhos G. An ambulatory surgical procedure under local anesthesia for treatment of female urinary incontinence. // Int Urogynecol J Pelvic Floor Dysfunct. 1996. Vol. 7, N 2. P. 81-85.
2. Kuuva N, Nilsson CG. A nationwide analysis of complications associated with the tensionfree vaginal tape (tvt) procedure. // Acta Obstet Gynecol Scand. 2002. Vol. 81, N 1. P. 72-77.
3. Ogah J, Cody JD, Rogerson L. Minimally invasive synthetic suburethral sling operations for stress urinary incontinence in women. // Cochrane Database Syst Rev. 2009. N 4. DOI: 10.1002/14651858.CD006375.pub2.
4. Palma P, Siniscalchi RT, Maciel LC, Bigozzi MA, Dal Fabbro I, Riccetto C. Primary fixation of mini slings: a comparative biomechanical study in vivo.// Int Braz J Urol. 2012. Vol. 38, N 2. P. 258-265.
5. Palma P, Riccetto C, Bronzatto E. Efficacy of ophira mini sling system for stress urinary incontinence: mid-term follow up of 124 patients in a multicentre international clinical trial. // 42 –nd annual meeting ICS. abstracts n.591 28. Int Urogynecol J. 2012. Vol. 23, Suppl.2. P. 43-44
6. Abdel-Fattah M, Ford JA, Lim CP, Madhuvrata P. Single-incision mini-slings versus standard midurethral slings in surgical management of female stress urinary incontinence: a meta-analysis of effectiveness and complications.// Eur Urol. 2011. Vol. 60, N 3. P. 468-480







