Свободная синтетическая петля: предварительный анализ Российского опыта 2002-2012гг.
 11821
11821 Cтрессовое недержание мочи является заболеванием, являющимся одной из наиболее значимых проблем женщин, распространенность которого увеличивается с возрастом[1]. Несмотря на то что данное состояние не несет угрозу жизни, недержание мочи оказывает значительное влияние на физический, психо-эмоциональный и социальный статус женщины.
Для лечения стрессового недержания мочи был предложен целый ряд оперативных вмешательств. Впервые описанная Ulmsten U. и Petros P., легко выполнимая и высокоэффективная методика имплантации свободной синтетической петли TVT завоевала широкую популярность [2]. В 2001 году Delorme E. предложил свой вариант этой операции, при которой лента проводилась через запирательные отверстия и выводилась во влагалищный разрез (операция TOT, техника "снаружи - внутрь") [3]. De Leval J. модифицировал данную операцию, предложив вариант проведения петли из небольшого разреза на передней стенке влагалища через запирательные отверстия на кожу. Данная техника получила название "изнутри-наружу", а сама операция - TVT-O [4].
На сегодняшний день во всем мире выполнено более миллиона таких операций. Считается, что первое же хирургическое вмешательство по поводу стрессового недержания мочи должно быть окончательным и наиболее эффективным [5]. В связи с этим важным моментом является наличие положительных стабильных результатов в течение длительного периода наблюдения. В зарубежной литературе уже опубликованы результаты 11-летнего наблюдения описанных методик [6], также изложены результаты мета-анализа многоцентровых рандомизированных контролируемых исследований, включающих более 4000 операций по поводу стрессовой инконтиненции [7, 8, 9].
Однако в отечественной литературе на настоящий момент насчитывается не более 25 публикаций по данному вопросу, причём половина из них представлена клиникой урологии МГМСУ Обращает на себя внимание отсутствие многоцентровых рандомизированных исследований с достаточно большой выборкой пациентов. В тоже время мировой опыт использования данной методики нашел отражение более чем в 2500 статей.
Нами предпринята попытка оценить результаты хирургического лечения стрессовой инконтиненции, а также провести анализ долгосрочных наблюдений за этими пациентками, оперированными в ведущих урологических и гинекологических клиниках, имеющих наибольший опыт выполнения подобных операций в России.
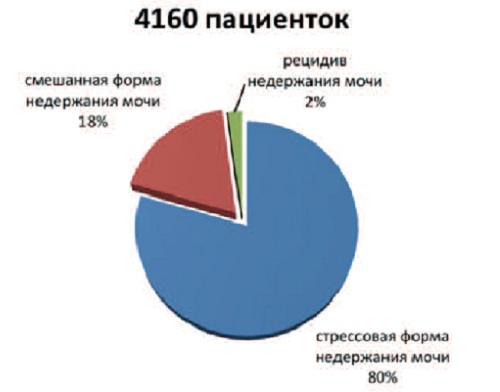 |
| Рис. 1 Типы недержания мочи у наблюдаемых пациенток. |
МАТЕРИАЛЫ И МЕТОДЫ
Пациенты
В настоящем ретроспективном многоцентровом исследовании представлен опыт 40 ведущих урологических и гинекологических стационаров России: Москвы, Санкт-Петербурга, Перми, Архангельска, Салавата, Самары, Тольятти, Краснодара, Туапсе, Пензы, Новосибирска, Омска, Улан- Уде, Томска. В исследование были включены коллективы, выполняющие более 100 операций в год с использованием свободной синтетической петли. С 2001 по февраль 2011 гг. в указанных клиниках было прооперировано 4867 пациенток, страдающих недержанием мочи при напряжении.
У всех пациенток тщательно проводился сбор анамнестических данных, выполнялся осмотр на гинекологическом кресле с проведением "кашлевого" теста и пробы Bonney.
Стрессовая форма недержания мочи была диагностирована у 3308 пациенток (79,5%). У 763 пациенток (18,3%) была выявлена смешанная форма недержания мочи. 89 пациенток (2,1%) составили группу с рецидивом недержания мочи после ранее перенесенного оперативного лечения (рис. 1).
Выбор методики оперативного лечения осуществлялся на основании клинических данных, имеющихся на момент операции технологий, а также выбора пациентки. Операция TVT была выполнена 535 пациенткам (12,8%). 3329 пациенткам была выполнена операция TVT-O (80%) Остальным пациенткам были выполнены другие манипуляции: операции TVT-Secur (87 пациенток, 2,1%) операция TVT-Abbrevo (75 пациенток, 1,8%), TVT-Exact (1 пациентка, 0,02%), другие операции (133 пациентки, 3,2%) (рис. 2).
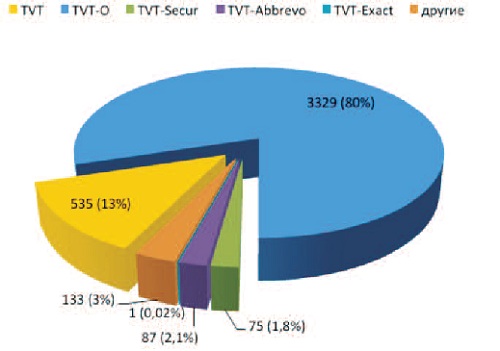 |
| Рис. 2 Виды выполненных операций с использованием свободной синтетической петли. |
За критерий эффективности выполненной операции была принята отрицательная "кашлевая" проба. Субъективное восприятие результата операции пациенткой оценивалась с помощью пятибалльной визуальной аналоговой шкалы. Возникновение осложнений после операции было принято за вторичную конечную точку исследования.
Операции TVT и TVT-O выполнялись по оригинальным методикам, предложенными Ulmsten U. и De Leval J. соответственно. Все операции были выполнены опытными хирургами, как урологами, так и гинекологами, обладавшими разным опытом выполнения влагалищных операций. Большинство операций выполнялись с использованием метода спинальной анестезии. В исследование не включались пациентки, имеющие смешанную форму недержания мочи с преобладанием императивного компонента.
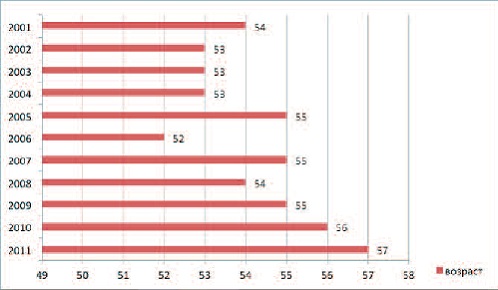 |
| Рис.3 Средний возраст оперируемых больных в зависимости от года операции. |
Обследование при повторном визите
При сборе данных на повторном визите учитывался тип выполненной операции, наличие осложнений в различные сроки послеоперационного периода.
Все пациентки были приглашены на повторные визиты спустя 1 месяц и 1 год после операции. Во всех случаях выполнялось влагалищное исследование с проведением кашле- вой пробы, урофлоуметрия и измерение остаточной мочи. Все пациентки были анкетированы на предмет удовлетворенности выполненной операцией. Использовалась 5-вариантная аналоговая шкала: 1 - ужасно, 2 - плохо, 3 - удовлетворительно, 4 - хорошо, 5 - отлично. Для проведения статистической обработки полученных данных были сформированы 3 группы: неудовлетворенные результатом (1-2), удовлетворены результатом (3), довольны результатом (4-5).
В дальнейшем проводился телефонный опрос пациенток, при наличии жалоб осуществлялся повторный визит в клинику.
Статистический анализ
Для того, чтобы сравнить эффективность и безопасность оперативных вмешательств, необходимо определить минимальный размер выборки, пригодной для проведения статистического анализа. В качестве показателя эффективности операции мы использовали значение равное 90%. Мы приняли, что разница в 20% в показателе эффективности будет считаться статистически значимой. Таким образом, чтобы определить разницу в 20%, при вероятности ошибки первого рода (p) равной 0,05 и коэффициенте мощности 80%, необходимо как минимум 72 пациента в каждой из групп. Критерий Стьюдента использовался для непрерывных переменных. Тест Хи- квадрат и тест Фишера применялся для соблюдения правильности проводимых сравнений.
Таблица 1. Характеристика пациенток
| Показатель |
Значение |
| Возраст | 54,8 (20-87) лет |
| ИМТ | 27,7 (17-54) |
| Число беременностей | 3 |
| Число родов | 2 |
| Наличие менопаузы | 2711/4160 (65,1%) |
РЕЗУЛЬТАТЫ
Общее число пациенток в первый период наблюдения (в течение первого месяца после операции) составило 4160, в дальнейшем анализу подверглись результаты обследования 3567 женщин.
Общие сведения о пациентках представлены в таблице 1. Средний возраст пациенток составил 54,8 (2087) года, при этом с годами отмечена тенденция к увеличению возраста оперируемых женщин (рис. 3). Среднее значение индекса массы тела составило 27,7 (17-54). Обнаружено, что большинство пациенток имели в анамнезе не менее 1 родов и не менее 3 беременностей, при этом 65% (2711 из 4160) женщин находились в менопаузе.
 |
| Рис.3 Средний возраст оперируемых больных в зависимости от года операции |
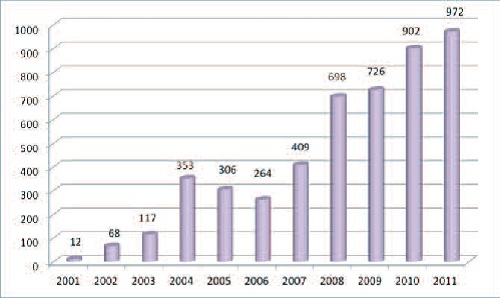 |
| Рис.4 Динамика оперативной активности (n-4864) |
Распределение операций по годам
На рисунке 4 представлено распределение числа выполненных операций по годам с 2001 по 2011, при этом наибольшая хирургическая активность приходится на 2010-2011 год, как и количество наблюдаемых пациенток. Наибольшее число операций операции TVT выполнено в 2004 году (рис. 5), максимум же проведения операции трансобтураторным доступом приходится на 2010-2011 гг., (рис. 6).
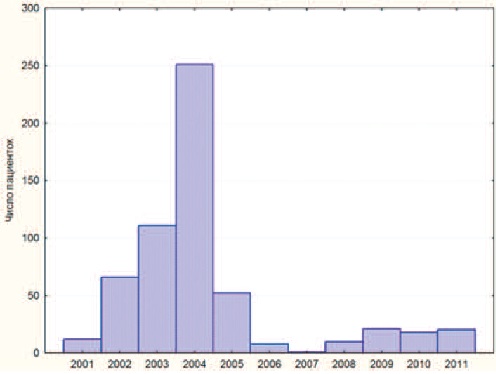 |
| Рис.5 Динамика выполнения операции TVT |
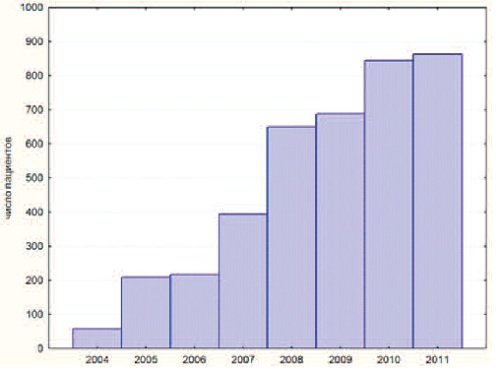 |
| Рис.6 Динамика выполнения операции TVT-O |
Субъективная и объективная оценка результата операции 1 месяц спустя
Спустя 1 месяц после операции кашлевой тест был проведен у 4160 пациенток (100%), при этом у 3955 из них тест был отрицательным (95%). 76% пациенток (3163 из 4155) оценивали результат операции как "хороший" и "отличный" (4-5 баллов), 20,5% пациенток (855 из 4155) - как удовлетворительный и 3,3% не были удовлетворены полученным результатом (137 из 4155).
Субъективная и объективная оценка отдаленных результатов операции
Максимальная продолжительность наблюдений после операции составила 120 месяцев (10 лет), в среднем 27,6 месяцев. На рисунке 7 представлено количество наблюдаемых пациенток по годам. Для анализа отдаленных результатов (минимум 12 месяцев) были выбраны пациентки среди тех, кто был осмотрен спустя 1 месяц после операции. В статистический анализ включались только те пациентки, которым был выполнен кашлевой тест, а также получена субъективная оценка по данным визуальной аналоговой шкалы. Таким образом, было выбрано 3567 пациентов (85,7%). При этом каш- левой тест был отрицательным в 94,5% (3374 из 3567), довольны результатом были 77,7% (2772 из 3567), удовлетворены 18,4% (656 из 3567). В таблице 2 представлены ранние и отдаленные результаты операции.
Таблица 2. Оценка эффективности операции в течение короткого и продолжительного периода наблюдений
| Срок наблюдения | Кашлевой тест отрица- тельный/ положительный |
Неудовлетворены результатом |
Удовлетворены результатом |
Довольны/ очень довольны результатом |
| Короткосрочные результаты (1 месяц) N = 4160 |
3955/205 (95%/5%) |
137/4155 (3,3%) |
855/4155 (20,5%) |
3163/4155 (76%) |
| Долгосрочные результаты (не менее 1 года) N = 3567 |
3374/193 (94,5%/5,4%) |
139/3567 (4%) |
656/3567 (18,4%) |
2772/3567 (77,6%) |
Прогностическое значение кашлевого теста спустя 1 месяц после операции
Кашлевой тест является одним из наиболее распространенных методов оценки эффективности антистрессовой операции. Тем не менее, до сих пор не выработано единого мнения о минимальном сроке наблюдения, по окончании которого данный тест становится достоверным.
Было проведено сравнение результатов кашлевой пробы, полученные спустя 1 месяц после операции и после длительного периода наблюдений (более 12 месяцев). Установлено, что 96,7% пациенток, у которых была отрицательная кашлевая проба спустя 1 месяц после операции, продолжали удерживать мочу и после длительного периода наблюдения. При этом 56,9% пациенток, которые теряли мочу спустя 1 месяц после операции, также имели положительный результат кашлевой пробы в отдаленном периоде. Интересный факт: до 43,1% пациенток, имевших изначально положительную кашлевую пробу, в дальнейшем терять мочу перестали. Статистический анализ показал, что отрицательный результат кашлевого теста спустя 1 месяц после операции с высокой долей вероятности останется аналогичными и после более продолжительного периода наблюдений (табл. 3).
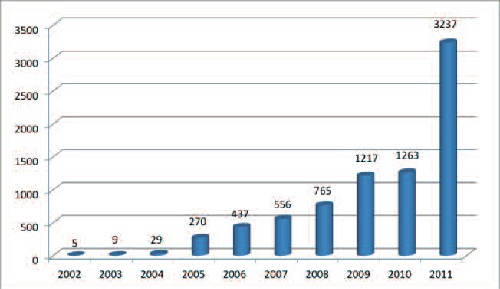 |
| Рис.7 Количество больных, наблюдаемых после операций в 2002-2011 гг. (n=3437) |
Частота осложнений
Отмечена сравнительно низкая частота как интра-, так и послеоперационных осложнений в исследуемой группе. Данные по осложнениям после проведенных операций представлены в таблице 4.
Наиболее частым интраопера- ционным осложнением являлось кровотечение объёмом более 100 мл (82 случая, 2%). Следует отметить, что данное осложнение встречалось только при выполнении операции TVT. Перфорация мочевого пузыря наблюдалась в 28 случаях (0,67%). Все повреждения мочевого пузыря были подтверждены данными цистоскопии. При этом возникала необходимость повторного проведения синтетической петли и контрольного выполнения цистоскопии для исключения повреждения мочевого пузыря. При этом сроки дренирования мочевого пузыря уретральным катетером увеличивались до 5-7 дней.
При проведении петли трансобтураторным доступом травма сводов влагалища отмечалась у 43 пациенток (1%), что требовало ушивания слизистой влагалища.
В послеоперационном периоде у 89 больных отмечались гематомы па- равезикального пространства, лечение которых в большинстве случаев было консервативным, однако при появлении признаков воспаления выполнялось дренирование гематомы под ультразвуковым контролем. О развитии болевого синдрома сообщило 88 пациенток (2,1%), рецидив стрессового недержания мочи (возобновление жалоб на недержание мочи при напряжении) был отмечен у 90 пациенток (2,1%).
Говоря об отдалённых результатах (более 12 месяцев после операции), следует отметить возникновение симптомов гиперактивного мочевого пузыря в 111 случае (3,1%), рецидива недержания мочи при напряжении у 108 пациенток (3%), при этом 41 из них (1,1%) потребовалось проведение повторной антистрессовой операции. Задержка мочеиспускания, которая также потребовала в дальнейшем хирургического лечения была отмечена у 35 пациенток (0,1%).
Таблица 3. Прогностическая ценность кашлевого теста
| Кашлевой тест | Отрицательный кашлевой тест более чем через 12 месяцев после операции |
Положительный кашлевой тест более чем через 12 месяцев после операции |
| Отрицательный кашлевой тест через 1 месяц после операции |
3267 из 3379 (96,69%) |
112 из 3379 (3,31%) |
| Положительный кашлевой тест через 1 месяц после операции | 81 из 188 (43,09%) |
107 из 188 (56,91%) |
ОБСУЖДЕНИЕ
Эффективность
В настоящей работе нами представлены предварительные результаты оперативного лечения недержания мочи с использованием свободной синтетической петли. В дальнейшем планируется исследование различных групп больных в зависимости от характера выполненных операций, типа осложнений и методик их устранения. Полученные данные убедительно свидетельствуют, что подобные операции являются одними из наиболее эффективных методов лечения недержания мочи.
Наши данные были получены при максимальном периоде наблюдения в 120 месяцев после выполнения операции TVT. У 94,5% пациентов отмечалась отрицательная кашлевая проба спустя 1 год после операции. Однако полностью удовлетворены результатом операции только 77%
пациенток!
Результаты одного из наиболее длительных наблюдений за 90 пациенток, перенесших операцию TVT, опубликованы Nilsson C. et al. [10]. Согласно этим данным, эффективность операции TVT не уменьшается со временем и после 11 лет наблюдений составляет 90,2%. Похожие результаты были получены Li B. et al., проводившими 7-летнее наблюдение в Китае [11]. В результате мета-анализа, включающего 31 рандомизированное исследование 5385 пациенток, перенёсших операцию TVT-O, Waltregny D. et al. отметили, что эффективность данной операции в отдаленном периоде (более 3 лет) достигает 88,4% [12].
Сравнительные исследования, в том числе ряд рандомизированныхконтролируемых, изучавших эффективность позадилонного и трансобтураторного доступов установки синтетической петли, выявили приблизительно одинаковую частоту положительного результата [13]. В частности Latthe P. et al. оценивали эффективность и частоту осложнений позадилонных и трансобтураторных петель по данным 31 рандомизированных контролируемых исследований, включавших 4796 пациенток [14]. Авторы обнаружили одинаковые показатели эффективности для обоих видов операций. Мета-анализ исследований субуретральных синтетических петель, выполненный Novara G. et al. подтвердили указанные выше данные [15].
Таблица 4. Характеристика осложнений
| Осложнения |
Число случаев (%) |
| Интраоперационные | |
| Нет | 4003/4160 (96,2%) |
| Кровотечение более 100 мл | 82 (2%) |
| Перфорация мочевого пузыря | 28 (0,67%) |
| Травма уретры | 4 (0,09%) |
| Травма сводов влагалища | 43 (1%) |
| Послеоперационные | |
| Отсутствие осложнений |
3699/4160 (89%) |
| Гематома | 89 (2,1%) |
| Задержка мочи | 59 (1,4%) |
| Наличие остаточной мочи > 100 мл | 65 (1,3%) |
| Боль | 88 (2,1%) |
| Императивное недержание | 56 (1,3%) |
| Эрозия петли | 11 (0,2%) |
| Рецидив недержания мочи | 90 (2,1%) |
| Симптомы цистита | 1 (0,02%) |
| Гематома и задержка мочи | 1 (0,02%) |
| Боль и задержка мочи | 1 (0,02%) |
| Отдаленные осложнения (не менее 12 месяцев после операции) | |
| Отсутствие осложнений |
3104/3555(87,3%) |
| ГАМП | 111 (3,1%) |
| Императивное недержание мочи | 46 (1,3%) |
| Рецидив недержания мочи | 108 (3%) |
| Повторная операция | 41 (1,1%) |
| Эрозия петли | 15 (0,42%) |
| Рассечение петли | 35 (0,1%) |
| Боль | 10 (0,3%) |
| Симптомы цистита | 83 (2,3%) |
| Рецидив и эрозия | 2 (0,05%) |
Объективная оценка эффективности операции и кашлевой тест
Тест с прокладками и кашлевая проба являются одними из наиболее широко применяемых методов оценки эффективности операции по лечению недержания мочи. Хотя оба этих метода до конца не стандартизированы, более широко применяется кашлевой тест, так как он менее трудоемок и может выполняться в ходе рутинного обследования пациентки. Он применяется авторами многих рандомизированных сравнительных исследований позадилонных и трансобтураторных петель [16], а согласно данным исследования, выполненного Price D. et al., именно кашлевой тест является наиболее надёжным критерием для объективной оценки результата лечения при сравнении с тестом с прокладками [17]. Согласно полученным нами данным, отрицательные результаты кашлевого теста, выполненного спустя 1 месяц после операции, с высокой долей вероятности говорят о характере долгосрочного прогноза. Нами получены интересные данные в отношении наличия положительного кашлевого теста в послеоперационном периоде, прогностическая ценность которого снижается спустя некоторое время.
Субъективная оценка эффективности операции
Существует несколько способов оценить субъективное отношение пациентки к результатам операции. Ряд авторов используют специальные опросники, такие как "Urinary Distress Inventory" [18, 19] или "Incontinence Quality of Life" [20]. Laurikainen Е. [21] предложил использовать визуальную аналоговую шкалу для оценки удовлетворенности пациентки результатами операции, которую мы также использовали в нашем исследовании. Как показала наша работа, подавляющее большинство наших пациентов довольны результатами операции и со временем их отношение не меняется. Однако до 24% женщин оценивали своё состояние не более, чем удовлетворительное, что соответствует данным зарубежных авторов [22].
В группу нашего наблюдения также входили пациентки со смешанной формой недержания мочи, однако в задачи данного исследования не входил анализ динамики ургентных симптомов. Учитывая незначительное число рецидивов недержания мочи после проведённого оперативного лечения, всё же важно отметить, что возникновение новых симптомов расстройств мочеиспускания беспокоят пациенток ещё более, чем прежние жалобы [23]. В связи с этим процент полностью не удовлетворённых результатами операции женщин столь высок.
Безусловно, очевидна роль послеоперационных осложнений в снижении удовлетворенности женщины результатами операции: появление симптомов гиперактивного мочевого пузыря, болевых ощущений и задержки мочи. При этом необходимо акцентировать внимание на то, что значимость этих осложнений будет разной у женщин с изначально различными ожиданиями. Большее влияние на качество жизни они будут иметь у пациенток с абстрактными целями и наименьшее - у женщин с конкретными целями, особенно при достижении последних. В связи с чем, необходимо проведение бесед с пациентками на этапе предоперационного консультирования с целью определения задач, которые могут быть решены хирургическим лечением. В случае смешанного недержания мочи начинать лечение представляется целесообразным с той формы недержания, которая в большей степени беспокоит больную.
Интраоперационные и послеоперационные осложнения
По разным данным частота осложнений после операции TVT составляет от 4,3% до 75,1%, а после операции TVT-O - от 10,5% до 31,3% [24]. Рядом авторов [25, 26] после операции TVT отмечаются такие серьезные осложнения как перфорация кишечника, повреждение крупного сосуда и смерть. В данной серии подобных осложнений не наблюдалось. В нашем исследовании частота интра- и послеоперационных осложнений была достаточно низка, составила соответственно 3,8% и 11%, однако следует учесть, что большинство операций было выполнено опытными хирургами, специалистами, имеющими опыт выполнения различных операций влагалищным доступом.
С момента внедрения методики проведения петли трансобтураторным доступом, а именно, с 2004 года, согласно данным нашего исследования, отмечается значительный рост числа операций TVT-O и не менее значительное уменьшение выполнения операций позадилонным доступом. Данная тенденция объясняется меньшим риском опасных интраопе- рационных осложнений и отсутствием необходимости в проведении контрольной цистоскопии во время операции TVT-O [27]. Это подтверждается данными многочисленных мультицентровых рандомизированных исследований [28] и систематических обзоров [29, 30, 31, 32]. В частности систематический обзор Novara G. показал, что перфорация мочевого пузыря и тазовая гематома образуются реже при выполнении операции TVT-O.
Нераспознанная травма сводов влагалища может впоследствии привести к протрузии петли. Хотя данное осложнение наблюдается достаточно редко (1%), тем не менее, оно больше характерно для трансобтураторного доступа проведения петли. Важно отметить, что также возможна эрозия стенки влагалища, однако данное осложнение можно лечить консервативно, используя топические мази с эстрогенами. По результатам нашего исследования данное осложнение встречалось в 0,42% случаев.
Появление обструктивной симптоматики больше характерно для операции TVT, так как эта операция обладает более выраженным эффектом "гамака" по сравнению с операцией TVT-O. По нашим данным наличие остаточной мочи объемом более 100 мл на 2-ые сутки после операции с задержкой мочеиспускания наблюдалось у 1,3% и 1,4% пациентов соответственно, однако только 0,1% потребовалось повторное хирургическое вмешательство с рассечением петли.
Травма влагалища, боль в бедре и паху чаще наблюдается при выполнении операции TVT-O. Согласно Meschia M. et al. паховая боль устраняется самостоятельно спустя 1 месяц после операции [31]. Другие авторы не отмечают какой-либо связи с выполняемой методикой. По данным проведённого исследования болевой синдром регрессировал со временем (2,1% через 3 месяца против 0,3% через год).
Результаты нашего исследования показывают, что императивное недержание мочи и признаки гиперактивного мочевого пузыря наблюдалось у 56 пациенток (1,3%) через 1 месяц после операции и у 4,4% спустя год после оперативного лечения. Возникновение и усиление данных симптомов может служить фактором риска худших результатов субъективного благополучия пациентки, что подтверждается данными других исследований [33].
ЗАКЛЮЧЕНИЕ
В данной статье представлен предварительный анализ крупномасштабного долгосрочного наблюдения за пациентками, перенесшими оперативное лечение недержания мочи с использованием синтетической петли в ведущих урологических и гинекологических клиниках, имеющих наибольший опыт подобных операций в России. Необходимо отметить, что согласно данным проведённого исследования, операция с использованием свободной синтетической петли внедрена в РФ с 2001 года, выполняется как в урологических, так и гинекологических стационарах (50/50) и условно может считаться рутинно выполняемой.
Однако на сегодняшний день всё большее значение приобретает комплексная оценка результатов лечения, как объективных, так и субъективных, в связи с чем в каждом конкретном случае необходим индивидуальный подход к тактике и выбору метода лечения. Для минимизации риска возникновения интра- и послеоперационных осложнений и достижения оптимальных результатов возникает необходимость проведения крупномасштабных сравнительных исследований в отношении эффективности и безопасности различных петлевых операций в лечении стрессового недержания мочи.
На настоящее время в России имеется минимальный опыт оперативного лечения недержания мочи с использованием синтетических материалов по сравнению с Западной Европой и США. Лишь в последние несколько лет отмечен рост числа операций субуретральной петлевой пластики, в частности трансобтураторным доступом, однако преимущественно лишь в нескольких клиниках экспертного уровня. По нашему мнению, это связано с недостаточной подготовкой специалистов из числа урологов и гинекологов для выполнения подобных операций. В связи с чем, целесообразно рассмотрение вопроса о создании центров для подготовки специалистов данного уровня, имеющих опыт выполнения операций влагалищным доступом.
Литература
- Sandvik H, Hunskaar S, Seim A, Hermstad R. Validation of a severity index in female urinary incontinence and its implementation in an epidemiologic surve. // J Epidemiol Community Health. 1993. Vol. 47, N 6. P. 497-499
- Ulmsten U, Henriksson L, Johnson P, Varhos G. An ambulatory surgical procedure under local anesthesia for treatment of female urinary incontinence. //Int Urogynecol J Pelvic Floor Dysfunct. 1996. Vol. 7. P. 81-86.
- Delorme E. La bandelette trans-obturatrice: un procede miniinvasif de traitement de I'incontinence urinaire de la femme.// Prog Urol. 2001. Vol. 11. P. 656-659.
- De Leval J. Novel surgical technique for the treatment of female stress urinary incontinence: transobturator vaginal tape inside-out. //Eur Urol. 2003. Vol. 44, N 6. P. 724-730.
- Jarvis GJ. Surgery for genuine stress incontinence. //Br J Obstet Gynaecol. 1994. Vol. 101. P. 371-374
- Nilsson CG, Palva K, Rezapour M, Falconer C. Eleven years prospective follow-up of the tension-free vaginal tape procedure for treatment of stress urinary incontinence. // Int Urogynecol J Pelvic Floor Dysfunct. 2008. Vol. 19, N 8. P. 1043-1047.
- Novara G, Galfano A, Boscolo-Berto R, Secco S, Cavalleri S, Ficarra V, Artibani W. Complication rates of tension-free midurethral slings in the treatment of female stress urinary incontinence: a systematic review and meta-analysis of randomized controlled trials comparing tension-free midurethral tapes to other surgical procedures and different devices. // Eur Urol. 2008. Vol.53, N 2. P. 288-308.
- Novara G, Artibani W, Barber MD, Chapple CR, Costantini E, Ficarra V, Hilton P, Nilsson CG, Waltregny D. Updated systematic review and meta-analysis of the comparative data on colposuspensions, pubovaginal slings, and midurethral tapes in the surgical treatment of female stress urinary incontinence. // Eur Urol. 2010. Vol. 58, N 2. P. 218-238.
- Deng DY, Rutman M, Raz S, Rodriguez LV. Presentation and management of major complications of midurethral slings: Are complications under-reported? // Neurourol Urodyn. 2007. Vol. 26, N 1. P. 46-52.
- Nilsson CG, Palva K, Rezapour M, Falconer C. Eleven years prospective follow-up of the tension-free vaginal tape procedure for treatment of stress urinary incontinence. //Int Urogynecol J. 2008. Vol. 19. P. 1043-1047
- Li B, Zhu L, Lang JH, Fan R, Xu T. Long-term outcomes of the tension-free vaginal tape procedure for female stress urinary incontinence: 7-year follow-up in China. //J Minim Invasive Gynecol. 2012. Vol. 19, N 2. P. 201-205.
- Waltregny D, Gaspar y, Reul O. TVT-O for the treatment of female stress urinary incontinence: Results of a prospective study after a 3-year minimum follow-up. // Eur Urol. 2008. Vol. 53. P. 401-408.
- Meschia M, Bertozzi R, Pifarotti P, Baccichet R, Bernasconi F, Guercio E, Magatti F, Minini G. Perioperative morbidity and early results of a randomized trial comparing TVT and TVT- O. // Int Urogynecol J Pelvic Floor Dysfunct. 2007. Vol. 18. P. 1257-1261
- Latthe PM, Singh P, Foon R, Toozs-Hobson P. Two routes of transobturator tape procedures in stress urinary incontinence: a meta-analysis with direct and indirect comparison of randomized trials.// BJU Int. 2010. Vol. 106, N 1. P. 68-76.
- Novara G, Ficarra V, Boscolo-Berto R, Secco S, Cavalleri S, Artibani W. Tension-free midurethral slings in the treatment of female stress urinary incontinence: a systematic review and meta-analysis of randomized controlled trials of effectiveness. // Eur Urol.
- Vol. 52. P. 663-779.
- Meschia M, Bertozzi R, Pifarotti P, Baccichet R, Bernasconi F, Guercio E, Magatti F, Minini G. Peri-operative morbidity and early results of a randomized trial comparing TVT and TVT- O. // Int Urogynecol J Pelvic Floor Dysfunct. Vol. 2007, N 18. P. 1257-1261.
- Price DM, Noblett K. Comparison of the cough stress test and 24-h pad test in the assessment of stress urinary incontinence. // Int Urogynecol J. 2012. Vol.23, N 4. P. 429-433.
- Darai E, Frobert J-L, Grisard-Anaf M, et al: Functional results after the suburethral sling procedure for urinary stress incontinence: a prospective randomized multicentre study comparing the retropubic and transobturator routes.// Eur Urol. 2007. Vol. 51. P. 795-802.
- David-Montefiore E, Frobert J-L, Grisard-Anaf M, Lienhart J, Bonnet K, Poncelet C, Darai E. Peri-operative complications and pain after the suburethral sling procedure for urinary stress incontinence: a French prospective randomised multicentre study comparing the retropubic and transobturator routes.// Eur Urol. 2006. Vol. 49. P. 133-138
- Ryu kH, Shin JS, Du Jk, et al: Randomized trial of tension-free vaginal tape (TVT) vs. tension-free vaginal, tape obturator (TVT-O) in the surgical treatment of stress urinary incontinence: comparison of operation related morbidity. //Eur Urol Suppl. 2005. Vol. 4, N 3. P. 15 (abst. 50).
- Laurikainen E, Valpas A, Kivela A, Kalliola T, Rinne K, Takala T, Nilsson CG. Retropubic compared with transobturator tape placement in treatment of urinary incontinence: a randomized controlled trial. // Obstet Gynecol. 2007. Vol. 109, N1. P. 4-11.
- Groutz A, Rosen G, Cohen A, Gold R, Lessing JB, Gordon D. Ten-year subjective outcome results of the retropubic tension-free vaginal tape for treatment of stress urinary incontinence.// J Minim Invasive Gynecol. 2011. Vol.18, N 6. P. 726-729.
- Srikrishna S, Robinson D, Cardozo L. Qualifying a quantitative approach to women’s expectations of continence surgery.// Int Urogynecol J Pelvic Floor Dysfunct. 2009. Vol.20, N 7. P. 859-65.
- Daneshgari F, Kong W, Swartz M. Complications of mid urethral slings: Important outcomes for future clinical trials. // J Urol. 2008. Vol. 180. P. 1890-1897.
- Tamussino k, Hanzal E, Kolle D, Tammaa A, Preyer O, Umek W, Bjelic-Radisic V, Enzelsberger H, Lang PF, Ralph G, Riss P; Austrian Urogynecology Working Group. Transobturator tapes for stress urinary incontinence: Results of the Austrian registry.//Am J Obstet Gynecol. 2007. Vol. 197. P. 634.
- Deng DY, Rutman M, Raz S, Rodriguez LV. Presentation and management of major complications of midurethral slings: Are complications under-reported? // Neurourol Urodyn. 2007. Vol. 26, N 1. P.46-52.
- Davila GW, Johnson JD, Serels S. Multicenter experience with the Monarc transobturator sling system to treat stress urinary incontinence. // Int. Urogynecol. J Pelvic Floor Dysfunct. 2006. Vol. 17. P. 460-465.
- Abdel-Fattah M, Ramsay I, Pringle S. Lower urinary tract injuries after transobturator tape insertion by different routes: A large retrospective study.// Br J Obstet Gynaecol. 2006. Vol. 113. P. 1377-1381.
- Novara G, Galfano A, Boscolo-Berto R, Secco S, Cavalleri S, Ficarra V, Artibani W. Complication rates of tension free midurethral slings in the treatment of female stress urinary incontinence: A systematic review and meta-analysis of randomized controlled trials comparing tension-free midurethral tapes to other surgical procedures and different devices.// Eur Urol. 2008. Vol. 53. P. 288-309
- Barry C, Lim YN, Muller R, Hitchins S, Corstiaans A, Foote A, Greenland H, Frazer M, Rane A. A multi-center, randomized clinical control trial comparing the retropubic (RP) approach versus the transobturator approach (TO) for tension-free, suburethral sling treatment of urodynamic stress incontinence: the TORP study.// Int Urogynecol J Pelvic Floor Dysfunct. 2008. Vol. 19. P. 171-178.
- Meschia M, Bertozzi R, Pifarotti P, Baccichet R, Bernasconi F, Guercio E, Magatti F, Minini G. Peri operative morbidity and early results of a randomized trial comparing TVT and TVT- O. // Int Urogynecol J Pelvic Floor Dysfunct. 2007. Vol. 18. P. 1257-1261.
- Waltregny D, de Leval J. The TVT-obturator surgical procedure for the treatment of female stress urinary incontinence: A clinical update. // Int Urogynecol J. 2009. Vol. 20. P. 337-348.
- Groutz A, Rosen G, Gold R, Lessing JB, Gordon D. Long-term outcome of transobturator tension-free vaginal tape: efficacy and risk factors for surgical failure.// J Womens Health (Larchmt). 2011. Vol. 20, N 10. P.1525-1528.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью в pdf формате | 411.9 кб |















































































