Рак предстательной железы (РПЖ) является одной из актуальных проблем современной онкоурологии. По темпам роста заболеваемости и смертности за последние 10 лет РПЖ занимает 1 место среди всех злокачественных новообразований [1].
Основным методом лечения РПЖ в настоящий момент является радикальная простатэктомия. Одним из критериев оценки эффективности лечения является онкоспецифическая выживаемость после оперативного вмешательства. Одним из факторов, влияющим на выживаемость, служит наличие остаточной опухоли, о чем свидетельствует положительный хирургический край (ПХК) [2-4].
ПХК называют наличие опухолевых клеток в наружном маркированном крае удаленной предстательной железы [5-9].
По данным разных авторов, его частота после выполнения позадилонной радикальной простатэктомии составляет от 6 до 79% и зависит от степени распространенности, объема и локализации опухоли, ее дифференцировки, предоперационного уровня ПСА, современного оснащения операционных комнат, а также от опыта хирурга [6, 7, 10-13]. По данным проведенных исследований, вероятность 5-летнего безрецидивного периода при наличии ПХК составляет от 6,0 до 86,0% и от 47,0 до 94,6% при отрицательном статусе хирургического края [2, 3, 16, 17].
В связи с этим, актуальным является разработка метода интраоперационной диагностики наличия остаточной опухолевой ткани. К такому методу может быть отнесена флуоресцентная диагностика (ФД), которая в настоящее время применяется для диагностики поверхностных опухолей полых органов (полости рта, гортани, бронхов, трахеи, пищевода, желудка, толстой кишки, мочевого пузыря, женских половых органов), опухолей кожи (за исключением меланомы) и ряда кожных заболеваний неопухолевой природы (псориаз, кератозы) [14]. Опубликованных данных в отечественной литературе об использовании метода ФД при раке предстательной железы не имеется. Среди зарубежных исследований найдена только одна работа, посвященная изучению возможностей ФД в интраоперационной диагностике ПХК при РПЖ. Однако данное исследование носило только пилотный характер, базировалось на крайне ограниченных когортах пациентов и не содержало четких рекомендаций [15].
Материалы и методы
В исследование вошли 40 больных РПЖ, которым в НИИ урологии в период с января по декабрь 2010 года проводилось радикальное хирургическое лечение: 24 (60%) лапароскопических (экстраперито-
неоскопических) и 16 (40%) открытых позадилонных простатэктомий. Возраст больных колебался от 53 до 73 лет (60 ± 13,4), уровень ПСА от 2,3 до 50,0 нг/мл (26,15 ± 23,4), сумма баллов по шкале Глисона от 5 до 9. По данным предоперационного обследования в зависимости от стадии заболевания больные распределились следующим образом: Т1с 4, Т2а 12, Т2Ь 10, Т2с 10, Т3а 3, Т3Ь 1. Оперативные вмешательства проводились по стандартным методикам. В качестве фотосенсибилизатора был использован отечественный препарат Аласенс (5-аминолевулиновая кислота) из расчета 20 мг на кг массы тела больного. Препарат вводили за 1 час до оперативного лечения перорально.
В качестве источника оптического излучения для проведения ФД использовалась лазерная электронноспектральная установка ЛЭСА 007 ЗАО «Биоспек». Для возбуждения флуоресценции применяли гелийнеоновый лазер с длиной волны 632,8 нм и мощностью 25 мВт. После удаления предстательной железы и семенных пузырьков визуальную оценку флуоресцентного эффекта проводили в области ложа предстательной железы, шейки мочевого пузыря и задней уретры. Анализ полученных спектров проводили с помощью компьютерной программы LESA-Soft 9.
Результаты и обсуждение
Были получены изображения предстательной железы в белом и синем цвете при выполнении радикальной простатэктомии открытым или лапароскопическим методом.
На рисунке 1 представлены изображения предстательной железы в белом (нативном) свете.
На рисунке 2 в синем свете при ФД визуализируется ткань предстательной железы с участком флуоресценции, где четко видна локализация, размер и границы опухолевой ткани, подтвержденной в последующем морфологически.
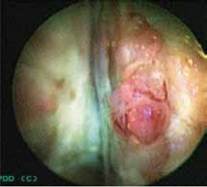
Рисунок 1. Предстательная железа в белом свете (нативное изображение)
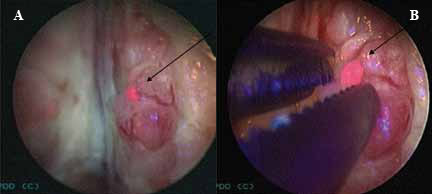
Рисунок 2. Позитивный участок ФД в синем цвете (А, Б)
У 30 пациентов (75% от общего количества) не было обнаружено положительной флуоресценции хирургического края резекции. Из них у 24 (60% от общего количества) пациентов отсутствие опухолевой ткани при ФД было подтверждено гистологическим исследованием, однако у 6 пациентов при отсутствии флуоресценции выявлено наличие опухолевой ткани. Из этих пациентов у 4-х выполнялась открытая РП, а у 2 лапароскопическая РП.
Из общей группы у 10 пациентов (25%) ФД продемонстрировала позитивную флуоресценцию хирургического края, у 9 из них результат был подтвержден морфологически (6 пациентов лапароскопическая РП, 3 открытая РП), у одного пациента после лапароскопической операции имела место ложно-позитивная флуоресценция.
Чувствительность метода ФД в общей группе составила 52%, при лапароскопической РП 73%, при открытой РП 35%. Специфичность метода в этих группах была соответственно равна 90, 86 и 100%. Сравнение результатов ФД при открытой и лапароскопической РП приведено в таблице 1.
Таблица 1. Результаты ФД в зависимости от типа выполненной радикальной простатэктомии
| Общая группа N = 40 (100%) | Лапароскопическая группа N = 24 (60%) | Открытая группа N = 16 (40%) | |
| Флуоресценция | 10 (25%) | 7 (29,2%) | 3 (%) |
| Без флуоресценции | 30 (75%) | 17 (70,8%) | 13 |
| Ложно-позитивный | 1 (2,5%) | 1 (4,2%) | |
| Ложноотрицательный | 6 (15%) | 2 (8,3%) | 4 (25%) |
| Правильно позитивный | 9 (22,5%) | 6 (25%) | 3 (18,7%) |
| Правильно отрицательный | 24 (60%) | 15 (62,5%) | 9 (56,2%) |
| Чувствительность, % | 52 | 73 | 35 |
| Специфичность, % | 90 | 86 | 100 |
Диагностические возможности ФД по оценке хирургического края, полученные в исследовании, практически не отличаются от данных зарубежных авторов [15]. Согласно Christoph Adam и соавт. 39 пациентов (Глисон 6-10, ПСА 2,3-120 нг/мл) получали 5-ALA перорально в дозе 20 мг/кг веса тела, затем подвергались РП: 24 больным выполнена лапароскопическая и 15 открытая РП. Общая чувствительность и специфичность в исследовании составила 56% и 91,6%. Чувствительность метода при лапароскопических операциях составила 75%, при открытых вмешательствах 38%. Однако специфичность была выше в группе открытых операций 100%.
Таким образом, на основании наших исследований мы пришли к выводу, что ФД является информативным методом для определения радикальности операции при выполнении радикальной простатэктомии у больных РПЖ. Однако этот метод оказался более информативным при лапароскопической простатэктомии, чем при открытой операции. Объясняется это тем, что во время лапароскопической операции легче и с меньшими затратами по времени осуществлять переход от белого света к синему, и не выключать свет в операционной комнате, легче держать оптику на резецируемом участке, чем при открытой РП. Это позволяет намного быстрее производить ФД и оценку операционного поля, тем самым уменьшая время операции и интраоперационного кровотечения. Высокий процент ложноотрицательных результатов при открытых вмешательствах по сравнению с лапароскопической группой можно объяснить большим количеством крови, которое резко ухудшает ФД интраоперационно в результате поглощения света. С этой целью применение и оценка различных фотосенсибилизаторов, которые не связывались бы с кровью, могли бы быть полезны в перспективе.
Полученные нами первые результаты говорят о том, что препарат Аласенс в значительной степени накапливается в опухоле, и по сравнению с нормальной тканью интенсивность флуоресценции в опухолевой ткани значительно выше. Из вышеуказанного можно сделать вывод, что метод позволит определить радикальность выполненного оперативного лечения путем визуализации ПХК, что позволит снизить частоту местных рецидивов, повысить показатели безрецидивной выживаемости.
Кроме того, у хирургов имеется тенденция на начальном этапе классифицировать слабо позитивные области свечения в качестве пораженных опухолью тканей, которые могли бы объяснить частоту ложнопозитивных случаев.
Проведение дальнейших клинических исследований с большим числом пациентов будут способствовать дальнейшему развитию метода.
Выводы
Применение ФД для интраоперационного определения статуса хирургического края при выполнении радикальной простатэктомии показало высокую диагностическую точность.
В этом исследовании ФД оказалась более информативной при лапароскопической простатэктомии, чем при открытой операции. Высокий процент ложно-негативных результатов при открытых вмешательствах по сравнению с лапароскопической группой можно объяснить присутствием большего количества крови, которая резко ухудшает интерпретацию картины ФД.
Окончательные заключения по ценности ФД должны быть сделаны после дальнейших клинических исследований с большим числом пациентов и сравнением основной группы больных с контрольной группой без применения ФД через 1 год после РП.
Ключевые слова: рак предстательной железы, радикальная простатэктомия, положительный хирургический край, флуоресцентная диагностика, аласенс.
Keywords: prostate cancer, radical prostatectomy, positive surgical margin, photodynamic diagnosis, alasense.
Литература
- Чиссов В.И., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2007 году (заболеваемость и смертность). М. 2009.
- Cheng L., Darson M.F., Bergstralh E.J., Slezak J., Myers R.P., Bostwick D.G. Correlation of margin status and extraprostatic extension with progression of prostate carcinoma // Cancer. 1999. Vol. 86. № 9. P. 1775-1782.
- Swindle P., Eastham J.A., Ohori M., Kattan M.W., Wheeler T., Maru N., Slawin K., Scardino P.T. Do margins matter? The prognostic significance of positive surgical margins in radical prostatectomy specimens // J. Urol. 2005. Vol. 174. № 3. P. 903-907.
- Wieder J.A., Soloway M.S. Incidence, etiology, location, prevention and treatment of positive surgical margin after radical prostatectomy // J.Urol. 1998. Vol. 160. № 1. P. 299-315.
- Велиев Е.И., Петров С.Б., Лоран О.Б. Частота и локализация позитивного хирургического края и его роль в прогнозировании рецидива рака предстательной железы // Урология. 2004. № 6. С. 19-21.
- Петров С.Б., Ракул С.А. Положительный хирургический край при радикальной позадилонной простатэктомии: частота, прогностические факторы, медикаментозная профилактика // Онкоурология. 2006. № 1. C. 40-44.
- Epstein J.I. Evaluation of radical prostatectomy capsular margins of resection. The significance of margins designated as negative, closely approaching, and positive // Am J. Surg. Pathol. 1990. Vol. 14. № 7. P. 626-632.
- Mazzucchelli R., Santinelli A., Lopez-Beltran A., Scarpelli M., Montironi R. Evaluation of prognostic factors in radical prostatectomy specimens with cancer // Urol. Int. 2002. Vol. 68. № 4. P. 209-209.
- Ojea C.A., Gonzalez P.A., Dominguez F.F. Prognostic implications of positive margins in radical prostatectomy specimens // Actas Urol Esp. 2005. Vol. 29. № 7. P. 641-647.
- Ackerman D.A., Barry J.M., Wicklund R.A., Olson N., Lowe B.A. Analysis of risk factors associated with prostate cancer extension to the surgical margin and pelvic node metastasis at radical prostatectomy // J. Urol. 1993. Vol. 150. № 6. P. 1845-1850.
- Eastham J. A., Kattan M.W., Riedel E., Begg C.B., Wheeler T.M., Gerigk C., Gonen M., Reuter V., Scardino P.T. Variations among individual surgions in the rate of positive surgical margins in radical prostatectomy specimens // J. Urol. 2003. Vol. 170. № 4. P. 22922295.
- Walsh P.C., Donker P. J. Impotance following radical prostatectomy: insight into etiology and prevention // J. Urol. 1982. Vol. 128. № 2. P. 492-497.
- Weldon V.E., Tavel F.R., Neuwirth H., Cohen R. Patterns of positive specimen margins and detectable prostate specific antigen after radical perineal prostatectomy // J. Urol. 1995. Vol. 153. № 5. P. 1565-1569.
- Соколов В.В., Чиссов В.И., Филоненко Е.В., Якубовская Р.И., Лукъянец Е.А., Ворожцов Г.Н., Кузьмин С.Г. Флюоресцентная диагностика и фотодинамическая терапия с препаратами фотосенс и аласенс: опыт 11-летнего клинического применения // Российский биотерапевтический журнал. 2006. Т. 5. № 1. C.32-33.
- Christoph Adam, Georg Salomon, Sebastian Walther, Dirk Zaak Photodynamic Diagnosis Using 5-Aminolevulinic Acid for the Detection of Positive Surgical Margins during Radical Prostatectomy in Patients with Carcinoma of the Prostate: A Multicentre, Prospective, Phase 2 Trial of a Diagnostic Procedure // J. European urology. 2009. Vol. 55. P. 1281-1288.
- Pettus J.A., Weight C.J., Thompson C.J., Middleton R.G., Stephenson R.A. Biochemical failure in men following radical retropubic prostatectomy: impact of surgical margin status and location / J. Urol. 2004. Vol. 171. № 1. P. 129-132.
- Sofer M., Hamilton-Nelson K.L., Cavintos F. et al. Positive surgical margins after radical retropubic prostatectomy: the influence of site and number on progression // J. Urol. 2002. Vol. 167. № 6. P. 2453-2456.






