В 2011г. в России зарегистрировано 19 657 случаев злокачественных новообразований почки. Показатели заболеваемости и смертности составили 13,75 и 5,99 на 100 000 населения соответственно [1].
Наиболее эффективным методом лечения почечно-клеточного рака остается оперативный, причем органосохраняющее вмешательство считается приоритетным [2]. Эволюция лапароскопических технологий в урологии привела к практически полному отказу от традиционных вмешательств при локализованных опухолях почки. Так, лапароскопические нефрэктомия и резекция почки давно признаны Европейской ассоциацией урологов методами выбора в лечении почечно-клеточного рака в стадиях Т1-Т2 [3]. За четверть века, с тех пор, как Ralph V. Clayman выполнил первую лапароскопическую нефрэктомию, техника операции отработана и стандартизирована до мелочей: от укладки больного на операционном столе, до способов эвакуации препарата [4-10].
Алгоритм любой стандартной лапароскопической операции на верхних мочевых путях (ВМП) предусматривает широкую мобилизацию ободочной кишки с целью обнажения забрюшинного пространства [5-10]. Этот этап редко занимает менее трети операционного времени и сопровождается определенным риском ятрогенных интраоперационных осложнений [11, 12]. Последнее заставило искать альтернативные доступы. В случае патологии левых ВПМ, одним из таковых является трансмезентериальный – через «окно» в брыжейке ободочной кишки. При лапароскопической пиелопластике этот подход используется давно и с успехом [7, 11-13]. Этого о нельзя сказать о нефрэктомии и резекции почки. Так, в системе PubMed, удалось обнаружить единственное сообщение о лапароскопической нефрэктомии, выполненной через мезоколон пациенту с удвоением полой вены и отсутствие каких-либо ссылок о трансмезентериальных резекциях почки [14]. Ниже приведены первые впечатления от парциальной нефрэктомии, осуществленной через мезоколон.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Пациентка Х., 38 лет, госпитализирована с жалобами на периодические боли в пояснице слева. При амбулаторном ультразвуковом обследовании выявлена опухоль левой почки. По данным магнитно-резонансной томографии: солидное образование до 3 см расположено на границе нижней и средней трети задне-латеральной поверхности левой почки; данных за патологию регионарных лимфоузлов нет. По результатам обследования сформулирован клинический диагноз «Рак левой почки сT1N0M0». В связи с чем, 24.04.2013г. выполнена лапароскопическая резекция почки.
Техника операции. Положение больной «на спине». Оптический троакар в умбиликальной области. После осмотра брюшной полости операционный стол переведен в положение Trendelenburg (100) и на «здоровую» сторону (300). Рабочие троакары установлены в эпигастрии и по латеральному краю прямой мышцы живота. Сверху и снизу от левых ободочных сосудов рассечена брыжейка нисходящей кишки, осуществлен доступ к сосудистой ножке почки (рис. 1, 2).
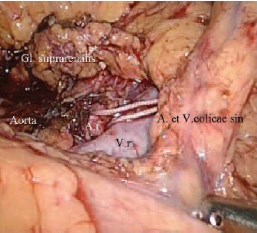
Рис. 1. Брыжейка ободочной кишки рассечена; выделены сосуды левой почки. A.r.почечная артерия, вокруг которой проведена капроновая лигатура; V.r.почечная вена
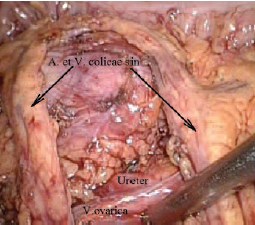
Рис. 2. Брыжейка ободочной кишки рассечена; выделены почка в фисции Герота, гонадная вена и мочеточник
Межфасциально, левая почка мобилизована в фасции Герота. При ревизии, на границе нижней и средней трети по задне-латеральной поверхности, выявлено опухолевое образование, выступающее над поверхностью почки (рис. 3). На фоне тепловой ишемии, продолжавшейся 23 минуты, опухоль иссечена холодными ножницами в пределах здоровых тканей вместе с жировой клетчаткой, ее покрывавшей и большой почечной чашкой (рис. 4). Герметичность чашечно-лоханочной системы восстановлена интракорпоральным швом (рис. 5). Рана почки ушита над гемостатической пластиной Surgicel. По восстановлении почечного кровотока произведен контроль гемостаза. Зона операции дренирована через отдельный прокол в поясничной области.
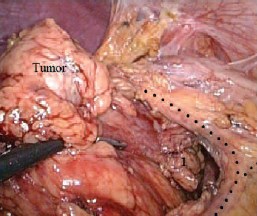
Рис. 3. Пунктиром обозначен ход сосудов брыжейки ободочной кишки. Левая почка мобилизована в фасции Герота, в окно брыжейки выведен нижний полюс с опухолью. 1верхний полюс почки
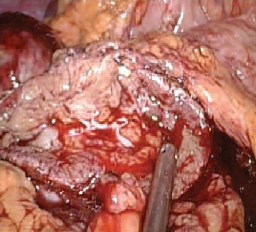
Рис. 4. Опухоль левой почки резецирована холодными ножницами в пределах здоровых тканей вместе с жировой клетчаткой, ее покрывавшей большой почечной чашкой
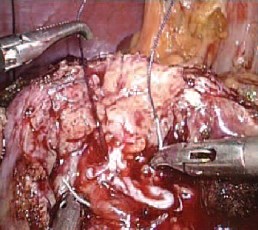
Рис. 5. Чашечно-лоханочная система герметизирована непрерывным швом
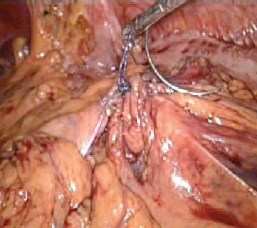
Рис. 6. «Окна» в брыжейке ободочной кишки ушиты
Препарат эвакуирован из брюшной полости в пластиковом контейнере через разрез по «старому» послеоперационному рубцу (в анамнезе нижнесрединная лапаротомия по поводу пельвиоперитонита). «Окна» в брыжейке ободочной кишки ушиты (рис. 6). Десуффляция. Шов ран. Продолжительность операции 125 минут. Объем кровопотери 250 мл.
Послеоперационный период гладкий. Больная активизирована в первые сутки. Проводилась профилактика инфекционных и тромбоэмболических осложнений, симптоматическое лечение. Необходимости в наркотических анальгетиках и гемотрансфузии не было. В удовлетворительном состоянии пациентка выписана под наблюдение уролога поликлиники на пятые сутки после операции. Гистологическое заключение № 5856/59 от 29.04.2013г. – зрелая базофильная аденома сосочкового строения; удаление в пределах здоровых тканей. При контрольном осмотре через полгода самочувствие пациентки хорошее, работает на прежнем месте, ведет обычный образ жизни. По данным контрольного УЗИ зона резекции без патологии, нарушений уродинамики нет. Анализы крови и мочи в пределах нормы.
ОБСУЖДЕНИЕ
Лапароскопическая резекция почки по праву считается сложным оперативным вмешательством, которое требует от хирурга достаточных опыта и мануальных навыков [5-10]. Одним из наиболее важных этапов этой операции является мобилизация сосудистой ножки почки [5, 6, 8]. У пациентов, не страдающих ожирением, за счет минимальной толщины тканей магистральные сосуды просвечивают через брыжейку ободочной кишки. Последнее обеспечивает максимально быструю их идентификацию и возможность безопасной прецизионной диссекции. В нашем наблюдении трансмезентериальный доступ позволил эргономично осуществить быстрый прямой выход на абдоминальную аорту и устье почечной артерии. На это потребовалось гораздо меньше времени, чем обычно и позволило избежать конфликтов с поясничной веной.
Вторым и наиболее ответственным этапом операции является непосредственно иссечение опухоли и ушивание раны почки [5-10]. В своем наблюдении нам без труда удалось выделить через «окно» в брыжейке всю почку в фасции Герота. Широкая мобилизация предоставила возможность адекватного доступа к опухоли, расположенной не в самом «удобном» месте, и осуществить парциальную нефрэктомию с последующим послойным интракорпоральным швом чашечно-лоханочной системы и паренхимы почки. При ретроспективном сравнении с традиционными лапароскопическими резекциями, выполненными в клинике ранее, нами не отмечено отличия в эргономике или сроках тепловой ишемии. Более того, при локализации опухоли на передней поверхности почки, доступ может расцениваться как «метод выбора».
Отсутствие необходимости в мобилизации ободочной кишки и пересечении селезеночно-ободочной связки сводит к минимуму вероятность ятрогенных повреждений кишечной стенки и селезенки, а также является профилактикой послеоперационного пареза [11-13]. Однако выполнение подобных вмешательств у больных ожирением сопряжено с определенными трудностями и, скорее всего, не найдет широкого применения. Другим лимитирующим фактором являются анатомические особенности сосудистой архитектоники ободочной кишки. Так, в случаях, когда размер брыжеечного «окна», ограниченного сосудами кишки, не соответствует размерам хирургического интереса, выбор традиционного доступа наиболее рационален.
ЗАКЛЮЧЕНИЕ
Урологический центр НУЗ «ДКБ на ст. Горький ОАО РЖД» располагает опытом не только трансмезентериальных лапароскопических резекционных пиелои уретеропластик, но и пиелои уретеролитотомий, а так же нефрэктомий и резекций почки. Однако количество операций, выполненных из этого доступа по поводу опухолей, пока не позволяет провести адекватный статистический анализ и сделать определенные выводы. Тем не менее, на наш взгляд, у некоторых больных он имеет ряд бесспорных преимуществ перед стандартным и может рассматриваться в качестве альтернативного доступа при адреналэктомии, нефрэктомии, и резекции почки.
ЛИТЕРАТУРА
1. Аполихин О.И., Сивков А.В., Москалева Н.Г., Солнцева Т.В., Комарова В.А. Анализ уронефрологической заболеваемости и смертности в Российской Федерации в 20102011 годах. // Экспериментальная и клиническая урология. 2013. № 2. С. 10-17.
2. Краткие рекомендации Европейской ассоциации урологов. [Под ред. М.И. Когана]. Ростов-на Дону: ООО «Омега-Принт», 2009. 317с. 3. Клинические рекомендации Европейской ассоциации урологов. [Отв. ред. Т.В. Клюковкина, Н.В. Черножукова, А.Г. Шегай]. М.: ООО «АБВ-пресс», 2010. 1031с.
4. Clayman RV, Kavoussi LR, Soper NJ, Dierks SM, Meretyk S, Darcy MD, Roemer FD, Pingleton ED, Thomson PG, Long SR. Laparoscopic nephrectomy: initial case report. // J Urol. 1991. Vol. 146, N 2. P. 278-282.
5. Попов С.В., Новиков А.И., Скрябин О.Н., Зайцев Э.В.. Эндовидеохирургическое лечение больных с опухолями почек. СПб.: СПбМАПО, 2011. 224с.
6. Пучков К.В., Крапивин А.А., Филимонов В.Б. Лапароскопическая хирургия рака почки. М.: ИД «Медпрактика-М», 2008. 164с.
7. Атлас лапароскопических реконструктивных операций в урологии. [Под ред. М. Рамалингама, В.Р. Патела; пер. с англ. Под ред. В.Л. Медведева, И.И. Абдуллина]. М.: ГЭОТАР-Медиа, 2011. 552 с.
8. Попов С.В., Галлямов Э.А., Луцевич О.Э., Преснов К.С., Новиков А.Б., Орлов И.Н., Забродина Н.Б. Методы гемостаза при эндовидеохирургических нефронсберегающих операциях на почках. // Эндохирургия сегодня. 2012. N 2. С. 11-19.
9. Хасанов Р.Ш., Карпенко Л.Г.. Дмитриев Е.Г., Михайлова Н.В., Кузьмина Ф.М. Лапароскопическая резекция почки: техника операции и современное положение. Обзор зарубежной литературы. // Эндохирургия сегодня. 2012. N 2. С. 53-68.
10. Laparoscopic and robot-assisted surgery in urology. Atlas of standart procedures. [Eds. J-U. Stolzenburg, I.A. Turk, E.N. Liatsikos]. Springer Heidelberg Dordrecht London New York, 2011. 386 p.
11. Shadpour P, Nayyeri RK, Daneshvar R, Salimi H, Radfar H. Prospective clinical trial to compare standard colon-reflecting with transmesocolic laparoscopic pyeloplasty. // BJU Int. 2012. Vol. 110, N 11. Р. 1814–1818.
12. Ramalingam M, Selvarajan K, Senthil K, Pai MG. Transmesocolic approach to laparoscopic pyeloplasty: our 8-year experience. // J Laparoendosc Adv Surg Tech A. 2008.Vol.18, N 2. Р. 194–198.
13. Abraham GP, Siddaiah AT, Das K, Ramaswami K, George DP, Abraham JJ. Laparoscopic dismembered pyeloplasty through transmesocolic approach: point of technique and our experience. // J Endourol Part B, Videourology. 2013. Vol. 27, N 4. P. ……
14. Wang L, Yang Q, Sheng J, Wu Z, Li M, Liu B, Xiao C, Huang J, Sheng H, Sun Y. Left laparoscopic radical nephrectomy in the presence of a duplicated inferior vena cava with complicated anomalous tributaries by a transmesocolic approach. // Urology. 2012. Vol. 80, N 1.Р.е1-2.







