ВВЕДЕНИЕ
Инфекция мочевых путей – одно из наиболее распространенных заболеваний, встречающихся в практике урологов как амбулаторно-поликлинической сети, так и стационаров [1-4]. При этом наиболее распространенной нозологической формой инфекций мочевых путей является острый неосложненный цистит [5].
Каждая вторая женщина в течение жизни переносит хотя бы один эпизод неосложненной инфекции мочевых путей, а у 30 % из них заболевание приобретает рецидивирующее течение [4-6]. При этом одним из наиболее важных факторов риска неосложненной инфекции мочевых путей у женщин является половой акт [7].
История изучения посткоитального цистита как разновидности рецидивирующей инфекции мочевых путей началась в 1959 году, когда R.P. O’Donnell описал взаимосвязь рецидивов посткоитального цистита у женщин с определенными вариантами анатомического строения нижних отделов мочеполовых путей [8]. Он же описал первое хирургическое вмешательство, направленное на устранение гипермобильности наружного отверстия уретры – билатеральную гименэктомию. Вслед за ним R.C. Hirschhorn, S.J. Barr и J.F.Jr. Reed описали свои модификации операций на тканях преддверия влагалища и гименальном кольце [9-12]. Для достижения большего эффекта у пациенток с влагалищной дистопией наружного отверстия уретры в 1968 г. R.P. O’Donnell описал технику перемещения наружного отверстия уретры ближе к клитору (транспозиция наружного отверстия уретры) [13]. Эффективность хирургического лечения гипермобильности наружного отверстия уретры как причины рецидивирующего посткоитального цистита была позже подтверждена в сериях наблюдений A.R. Alexander и соавт. в 1972 г., D. Blackledge в 1979 г., P.J. Smith и соавт. в 1982 г. и S. Reziciner в 1988 г. [14-17]. Но с 80-х годов XX столетия интерес к хирургическому лечению посткоитального цистита у женщин стал спадать в связи с открытием и синтезом антибактериальных препаратов разных групп. И только немногие специалисты продолжили заниматься хирургическим лечением гипермобильности наружного отверстия уретры, преимущественно совершенствуя технику его транспозиции.
В 1992 году L.J. Van Bogaert сообщил о 6 случаях влагалищной дистопии наружного отверстия уретры, успешно излеченных его транспозицией [18]. В 2001 году G. Ronzoni и соавт. сообщили об опыте 32 операций транспозиции наружного отверстия уретры [19]. В 1998 году О.Б. Лоран и соавт., в 2009 году С.Н. Нестеров и соавт., а также Б.К. Комяков и соавт. описали свои модификации методики транспозиции наружного отверстия уретры [20-22].
В 2018 г. K. Gyftopoulos и соавт. опубликовали результаты измерения расстояний между клитором и уретрой, уретрой и влагалищем, уретрой и анусом, а также высоты промежности в группе пациенток, страдающих посткоитальным циститом и в группе контроля из сексуально активных женщин без анамнеза рецидивирующего посткоитального цистита. Результаты этого исследования обнаружили важность расположения наружного отверстия уретры по отношению ко входу во влагалище как предрасполагающего фактора к рецидивирующему посткоитальному циститу. Было обнаружено, что среднее расстояние между уретрой и влагалищем у пациенток, страдающих рецидивирующим посткоитальным циститом, было на 5 мм меньше, чем в контрольной группе. В сочетании с увеличенным расстоянием между клитором и уретрой нередко более низкое расположение наружного отверстия уретры у женщин может быть предрасполагающим фактором к рецидивирующей инфекции мочевых путей. Еще одним интересным открытием K. Gyftopoulos и соавт. в этом исследовании стали различия в строении наружного отверстия уретры: почти у 40% пациенток с рецидивирующими посткоитальными циститами (против 10,7% в контрольной группе) были обнаружены остатки девственной плевы вокруг наружного отверстия уретры, которые они назвали «skin tags». Но эти образования были подвижны и не способствовали смещению наружного отверстия уретры, поэтому важность этого наблюдения осталась не ясна авторам. Тем не менее, данное исследование дало важное дополнительное анатомическое обоснование хирургическому подходу в лечении рецидивирующего посткоитального цистита [23].
В российских клинических рекомендациях «Цистит у женщин», утвержденных в 2021 г., и в рекомендациях Европейского общества урологов (EAU) от 2023 г. отсутствует упоминание о возможных хирургических методах лечения посткоитального цистита [24, 25]. При этом применение клинических рекомендаций на практике сталкивается с невозможностью помочь всем пациенткам с рецидивирующим посткоитальным циститом в силу различных причин: неэффективности консервативного лечения, формирования резистентности микроорганизмов к антибактериальным препаратам, нежелания пациенток постоянно принимать лекарственные препараты, низкой комплаентности пациенток к лечению, появления побочных реакций и осложнений консервативной терапии, желания пациенток решить проблему одномоментно. Такая неудовлетворенность результатами консервативного лечения рецидивирующего посткоитального цистита заставляет специалистов возвращаться к обсуждению с больными хирургического лечения гипермобильности наружного отверстия уретры [26]. И по этому поводу в книге «Урогинекология: клинические диалоги» Д.Ю. Пушкарь ставит важный вопрос: «Это важный момент – когда и кто должен принять такое решение. Если врач общей практики или уролог в поликлинике назначает эту профилактику, а потом понимает, что она не подходит – что ему делать, когда отказаться от дальнейшего продолжения лечения?» [27]. По мнению Д.Ю. Пушкаря и Г.Р. Касяна, транспозиция уретры и пластика дистального отдела уретры боковыми лоскутами, направленная на перемещение наружного отверстия уретры ближе к клитору и снижение мобильности дистального отдела уретры, потенциально могут снизить контаминацию уретры во время полового акта и создать адекватные условия для медикаментозной эрадикации возбудителей рецидивирующей инфекции [26]. В 2000 г. М.Ю. Гвоздев и соавт. сообщили об эффективности транспозиции наружного отверстия уретры у 81,5% пациенток [28]. По данным Ю.М. Стойко и соавт., выполнявших транспозицию наружного отверстия уретры в собственной модификации, эффективность хирургического лечения составила 93,5% [29]. По данным Д.Ю. Пушкаря и соавт., опубликованным в 2010 г., эффективность транспозиции наружного отверстия уретры составила 93% [30]. Но уже в 2013 г. Д.Ю. Пушкарь и соавт. высказали мнение, что только методологически правильное и регулярное, а не от случая к случаю, выполнение транспозиции наружного отверстия уретры дает гарантию положительного результата в пределах 70-75% [31]. В 2013 г. Б.К. Комяков и соавт. сравнили результаты транспозиции наружного отверстия уретры по методике, предложенной R.P. O’Donnell, и по собственной методике эктравагинальной транспозиции уретры, которые были выполнены двум группам пациенток [32]. При этом в первой группе эффективность хирургического лечения составила 82,1%, а во второй – 98,7%. Анализируя результаты экстравагинальной транспозиции наружного отверстия уретры в 2017 г., Б.К. Комяков отметил эффективность этой операции у 94% пациенток [33]. Достаточно сильно контрастирует с приведенными данными об эффективности транспозиции наружного отверстия уретры статья C. Descazeaud и соавт., в которой авторы сообщают о 91% эффективности билатеральной гименэктомии в лечении рецидивирующего посткоитального цистита [34]. Исходя из этого, очень актуален вопрос о том, может ли транспозиция уретры рассматриваться как более эффективный метод лечения посткоитального цистита и насколько оправдано ее тиражирование, если такая небольшая по объему и стандартная операция как билатеральная гименэктомия со значительно меньшими рисками осложнений может обеспечить сравнимые результаты лечения? И в той же книге «Урогинекология: клинические диалоги», продолжая диалог о транспозиции наружного отверстия уретры в лечении посткоитального цистита, М.Ю. Гвоздев заключает: «Сегодня эта методика не может иметь доказательной базы в силу того, что техника не стандартизирована. Невозможно найти такое число больных в различных центрах. Если взять в качестве примера операции при недержании мочи, за ними стояли огромные корпорации, которые были заинтересованы в продажах» [27].
В литературе имеется небольшое количество публикаций об осложнениях хирургического лечения рецидивирующего посткоитального цистита. G. Ronzoni и соавт. сообщили о 6 послеоперационных осложнениях при выполнении 32 операций транспозиции наружного отверстия уретры: 3 стриктуры уретры и 3 уретро-влагалищных свища (зажили в течение 2 месяцев после выполнения надлобковой цистостомии) [19]. По данным Т.И. Деревянко, из 22 оперированных женщин в 9 случаях (40,1%) имело место разрастание соединительной ткани в виде тонких рубцов послеоперационной области, фиксирующих и подтягивающих наружное отверстие уретры к месту исходной атипичной локализации, что привело к рецидиву заболевания у 4 пациенток (18,0%) [35]. Б.К. Комяков описал расхождение швов и обратное смещение уретры у 12 из 228 оперированных пациенток (5,3%). Из них 5 (17,9%) женщинам была выполнена транспозиция наружного отверстия уретры по традиционной методике, а 7 (3,5%) – с использованием предложенной Б.К. Комяковым и соавт. методики экстравагинальной транспозиции наружного отверстия уретры [33]. С.Н. Нестеров и соавт. разделили все осложнения транспозиции наружного отверстия уретры на ранние и поздние [36, 37, 38]. К ранним послеоперационным осложнениям были отнесены такие осложнения, как прорезывание швов, кровотечение из послеоперационной раны и изменения мочеиспускания в виде расщепления, изменения направления и вялой струи мочи вследствие послеоперационного отека дистального отдела уретры, а к поздним – ретракция уретры и рубцовый стеноз наружного отверстия уретры.
МАТЕРИАЛЫ И МЕТОДЫ
При написании статьи были использованы данные о хирургическом лечении рецидивирующего посткоитального цистита у женщин, размещенные в базах PubMed (https://www.ncbi.nlm.nih.gov/pubmed/) и Научной электронной библиотеки еLibrary.ru (https://elibrary.ru/). При поиске в базах данных использовали следующие ключевые слова: «посткоитальный цистит», «транспозиция уретры», «осложнения транспозиции уретры» («postcoital cystitis», «urethral transposition», «complications of urethral transposition»). В результате проведенного поиска не было обнаружено публикаций, посвященных осложнениям транспозиции наружного отверстия уретры.
Представлено описание осложнений транспозиции наружного отверстия уретры на примере 7 клинических случаев.
ОПИСАНИЕ КЛИНИЧЕСКИХ СЛУЧАЕВ
Клинический случай №1
Пациентка А., 36 лет, обратилась в 2021 г. с жалобами на боли при половом контакте. С 30 лет после начала половой жизни стала отмечать рецидивы цистита через 1-2 суток после полового контакта.
21.01.2021 г. в одной из клиник выполнена экстравагинальная транспозиция наружного отверстия уретры. Через 1,5 месяца после операции возобновила половую жизнь. Рецидивов цистита не было, но стала отмечать боли при половом контакте. В марте 2021 г. консультирована урологом и неврологом в другой клинике, диагностирован миофасциальный болевой синдром мышц тазового дна, в связи с чем выполнено введение ботулотоксина типа А в мышцы тазового дна. Боли при половом контакте сохранились, но стала отмечать незначительное недержание мочи при физической нагрузке. В октябре 2021 г. обратилась в нашу клинику.
При осмотре обнаружено, что наружное отверстие уретры расположено в типичном месте, с явлениями рубцовой деформации. Уретро-гименальные спайки умеренно выражены. Проба Хиршхорна отрицательная, но отмечается наличие плотного рубцового кольца в области интроитуса, болезненного при пальпации и тракциях (рис. 1А). В области задней спайки половых губ определяется высокая кожно-слизистая складка в виде «перепонки» (рис. 1Б).
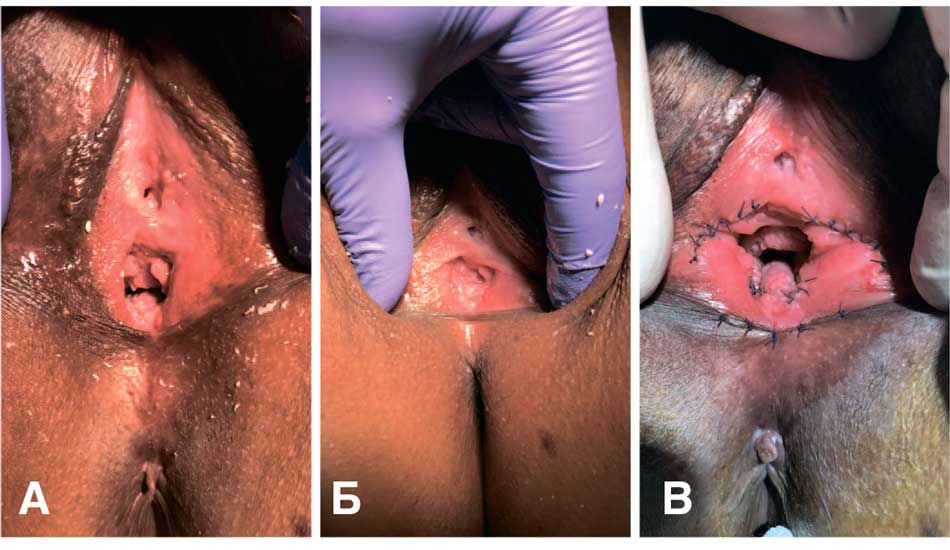
Рис. 1. Клинический случай №1. Пациентка А. А, Б – состояние до операции. Отмечается наличие плотного рубцового кольца в области интроитуса, В – состояние после операции.
Fig. 1. Clinical case No. 1. Patient A. A, Б – condition before surgery. The presence of a dense scar ring in the introitus area is noted, В – condition after surgery
Диагноз: Рубцовая деформация интроитуса. Диспареуния.
17.11.2021 г. больной выполнена операция – интроитопластика (рассечение рубцового кольца в области интроитуса и складки в области задней спайки половых губ), билатеральная гименэктомия (рис. 1В). После операции боли при половой жизни прекратились, рецидивы цистита после половых контактов не отмечает.
Клинический случай №2
Пациентка К., 44 лет, обратилась в 2021 г. с жалобами на рецидивы цистита после полового контакта, дискомфорт во влагалище при половом контакте. Половая жизнь с 19 лет. С 20 лет периодически стала отмечать эпизоды острого цистита, которые с половыми контактами не связывала. С 2018 г. стала отмечать рецидивы цистита через 1-2 суток после каждого полового контакта. 11.03.2020 г. в одной из клиник выполнена экcтравагинальная транспозиция наружного отверстия уретры по Комякову. После операции рецидивы цистита после каждого полового контакта повторялись. Использовала посткоитальную антибактериальную профилактику с положительным эффектом. В августе 2021 г. обратилась в нашу клинику.
При осмотре обнаружено, что наружное отверстие уретры с явлениями послеоперационной деформации. Уретро-клиторальная дистанция 1,5 см. Определяются уретро-гименальные спайки. Проба Хиршхорна положительная. В области передней стенки влагалища в проекции средней трети уретры определяется лоскут передней стенки влагалища в виде поперечной балки (рис. 2А, Б).
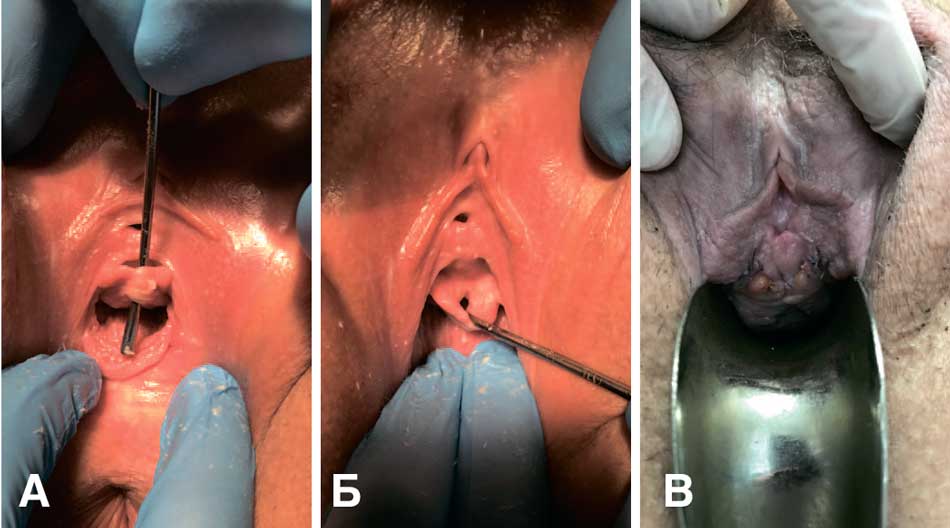
Риc. 2. Клинический случай № 2. Пациентка К. А, Б – Состояние до операции. В области передней стенки влагалища в проекции средней трети уретры определяется лоскут передней стенки влагалища в виде поперечной балки. В – состояние после операции.
Fig. 2. Clinical case No. 2. Patient K. A, Б – Condition before surgery. In the area of the anterior vaginal wall in the projection of the middle third of the urethra, a flap of the anterior vaginal wall in the form of a transverse beam is determined. B – condition after surgery.
Диагноз: Гипермобильность наружного отверстия уретры. Рубцовая деформация наружного отверстия уретры и передней стенки влагалища. Рецидивирующий посткоитальный цистит.
25.08.2021 г. больной выполнена операция – билатеральньная гименэктомия, пластика передней стенки влагалища (рис. 2В). После операции восстановлено нормальное анатомическое строение передней стенки и преддверия влагалища, но рецидивы цистита после полового контакта повторяются. Рассматривает парауретральное введение гиалуроновой кислоты как следующую лечебную опцию.
Клинический случай №3
Пациентка К., 37 лет, обратилась в 2020 г. с жалобами на рецидивы цистита после полового контакта. Считает себя больной с 16 лет, когда после начала половой жизни стала отмечать рецидивы цистита через 1-2 суток после каждого полового контакта. В 2014 г. по месту жительства выполнена транспозиция наружного отверстия уретры. После операции рецидивы цистита сохранились, но незначительно уменьшилась интенсивность обострений. В сентябре 2020 г. обратилась в нашу клинику. При осмотре обнаружено, что наружное отверстие уретры в типичном месте, но на 4 часах условного циферблата определяется дефект задне-боковой стенки уретры с формированием деформации наружного отверстия уретры по типу «замочной скважины» (рис. 3). Уретро-клиторальная дистанция 2,5 см. Определяется формирование поперечной складки слизистой оболочки между уретрой и клитором – «капюшона» уретры. Определяются уретро-гименальные спайки. Проба Хиршхорна положительная. В области задней спайки половых губ определяется высокая кожно-слизистая складка в виде перепонки.
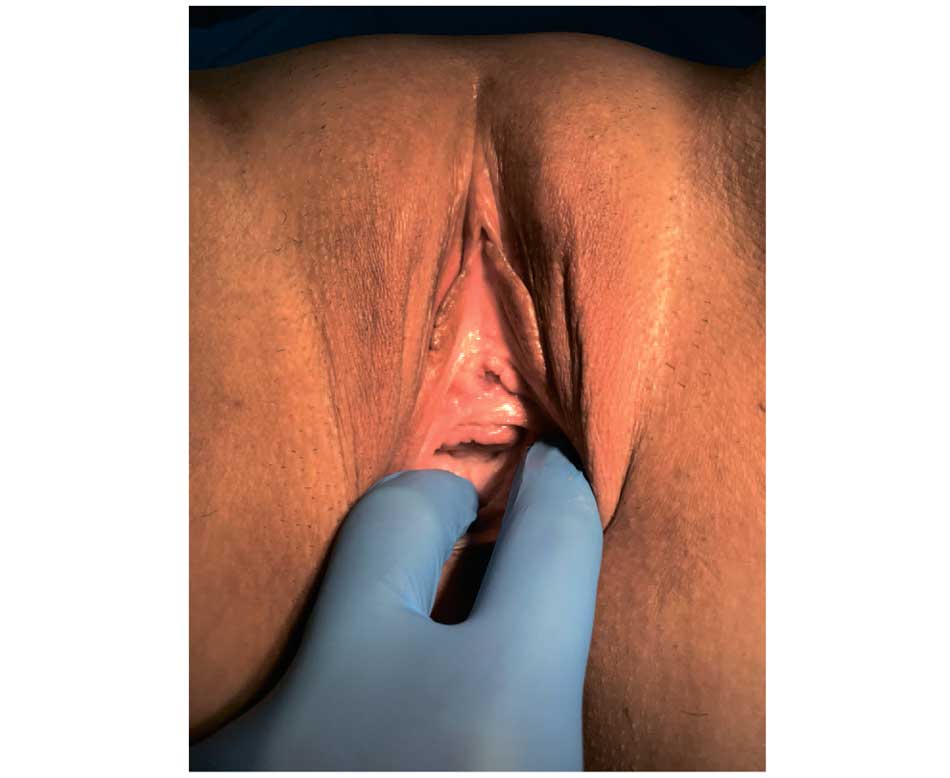
Рис. 3. Клинический случай № 3. Пациентка К. до операции, отмечается деформация наружного отверстия уретры по типу «замочной скважины»
Fig. 3. Clinical case No. 3. Patient K. before surgery, there is a «keyhole» type deformation of the external opening of the urethra
Диагноз: Гипермобильность наружного отверстия уретры. Деструкция дистальной трети уретры I ст. Рецидивирующий посткоитальный цистит.
08.10.2020 г. больной выполнена операция – билатеральная гименэктомия, рассечение капюшона уретры по Риду, дистальная уретропластика по Отту, интроитопластика. После операции восстановлена целостность мочеиспускательного канала, устранена гипермобильность наружного отверстия уретры, но оценить функциональный результат операции не представилось возможным ввиду отсутствия половой жизни у пациентки на период наблюдения.
Клинический случай №4
Пациентка И., 39 лет, обратилась в 2020 г. с жалобами на рецидивы цистита после полового контакта. Считает себя больной с 25 лет, когда после начала регулярной половой жизни стала отмечать рецидивы цистита после полового контакта и переохлаждения. В 2013 г. в одной из клиник выполнена транспозиция наружного отверстия уретры без эффекта. В 2018 г. в другой клинике выполнена лазерная аблация шейки мочевого пузыря без эффекта. В 2019 г. выполнено парауретральное введение филлера (гиалуроновой кислоты) без эффекта, а также инстилляции мочевого пузыря препаратом без эффекта. Сохранялись рецидивы цистита через 1-2 суток после полового контакта. Периодически принимала препараты клюквы и антибактериальные препараты. В октябре 2020 г. обратилась в нашу клинику. При осмотре обнаружено, что наружное отверстие уретры в типичном месте, но на 4 часах условного циферблата определяется дефект задне-боковой стенки уретры с формированием деформации наружного отверстия уретры по типу «замочной скважины». Уретро-клиторальная дистанция 2,5 см. Определяется формирование поперечной складки слизистой оболочки между уретрой и клитором – «капюшона» уретры. Уретро-гименальные спайки не определяются. Проба Хиршхорна положительная (рис. 4).
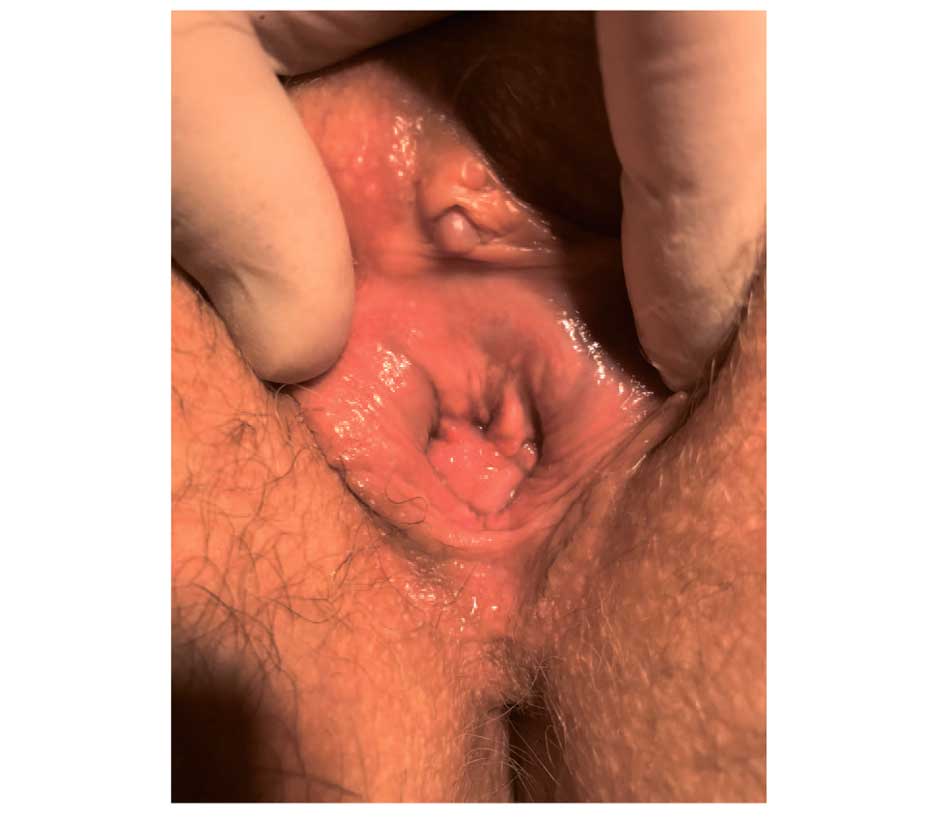
Рис. 4. Клинический случай № 4. Пациентка И. до операции, отмечается деформация наружного отверстия уретры по типу «замочной скважины»
Fig. 4. Clinical case No. 4. Patient I. before surgery, deformation of the external opening of the urethra according to the «keyhole» type is noted
Диагноз: Гипермобильность наружного отверстия уретры. Деструкция дистальной трети уретры I ст. Рецидивирующий посткоитальный цистит.
07.12.2020 г. больной выполнена операция – дистальная уретропластика по Отту. После операции восстановлена целостность мочеиспускательного канала, отмечено улучшение – рецидивы цистита стали возникать реже.
Клинический случай №5
Пациентка Г., 33 лет, обратилась в 2021 г. с жалобами на рецидивы цистита после полового контакта. С детства наблюдалась у детского уролога по поводу нейрогенной дисфункции мочевого пузыря и пузырномочеточникового рефлюкса справа. В 1995 г. выполнена электрорезекция стеноза наружного отверстия уретры. В 1996 г. выполнена операция Коэна справа. Половая жизнь с 16 лет. С 27 лет стала отмечать рецидивы цистита менее чем через сутки после каждого полового контакта. Три раза выполнено парауретральное введение филлера (гиалуроновой кислоты) без эффекта. 15.02.2021 г. в одной из клиник выполнена уретропластика (пластика дистального отдела уретры боковыми лоскутами типу операции Отта). В течение 14 дней после операции проводилось дренирование мочевого пузыря уретральным катетером. После удаления уретрального катетера отмечала затрудненное мочеиспускание, чувство неполного опорожнения мочевого пузыря. После бужирования уретры восстановилось самостоятельное мочеиспускание, но после возобновления половой жизни вновь стала отмечать рецидивы цистита. Обратилась в нашу клинику в апреле 2021 г. При осмотре обнаружено, что сформированное артифициальное наружное отверстие уретры в нетипичном месте, под клитором, пропускает катетер максимальным размером 6 Сh. Между нативной и артифициальной уретрой отмечется Г-образный изгиб. В проекции нативного отверстия уретры определяется уретро-влагалищный свищ 3 мм. В области интроитуса определяется кольцевидный рубец, болезненный при тракции. Определяются остатки уретро-гименальных спаек и «капюшона» уретры. Проба Хиршхорна положительна (рис. 5А, Б). При дополнительном инструментальном обследовании обнаружен нефросклероз справа, хроническая задержка мочеиспускания (остаточная моча более 100 мл).
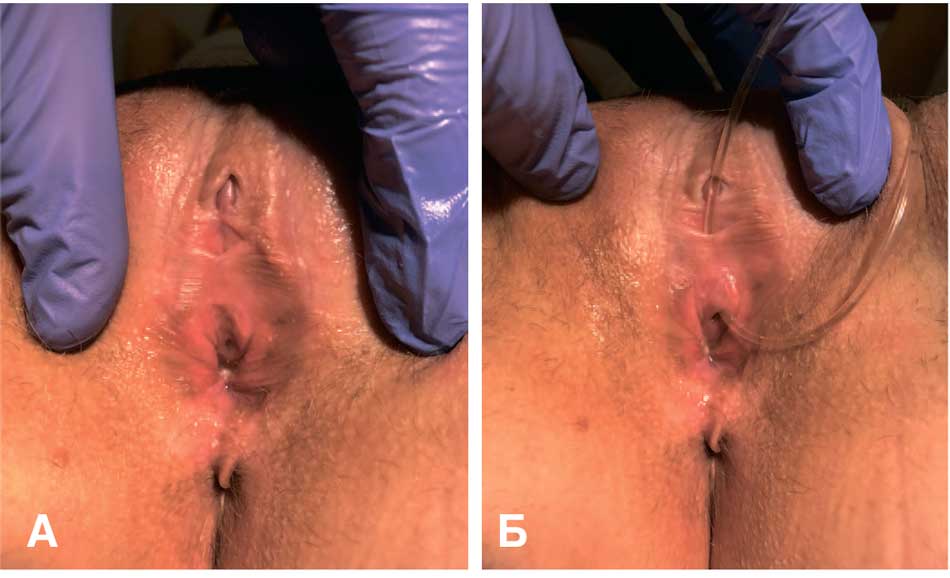
Рис. 5. Клинический случай № 5. Пациентка Г. А – сформированное артифициальное наружное отверстие уретры под клитором, а в проекции нативного отверстия уретры определяется уретро-влагалищный свищ. Б – катетер №6 Сh проведен по артифициальной уретре через уретро-влагалищный свищ
Fig. 5. Clinical case No. 5. Patient G. A – an artificial external opening of the urethra is formed under the clitoris, and in the projection of the native opening of the urethra a urethrovaginal fistula is determined. Б – a No. 6 Ch catheter is inserted through the artificial urethra through the urethrovaginal fistula
Диагноз: Уретро-влагалищный свищ. Нейрогенная дисфункция мочевого пузыря. Дивертикулы мочевого пузыря. Хроническая задержка мочеиспускания. Рецидивирующий посткоитальный цистит. Нефросклероз справа.
От дальнейшего обследования и предложенного хирургического лечения больная временно воздержалась.
Клинический случай №6
Пациентка З., 34 лет, обратилась в 2022 г. с жалобами на рецидивы цистита после полового контакта, разбрызгивание струи мочи. Считает себя больной с 16 лет, когда после начала половой жизни стала отмечать рецидивы цистита в течение суток после полового контакта. В 2017 г. в одной из клиник выполнена трансуретральная резекция шейки мочевого пузыря. В последующем в течение 1,5 лет до 2019 г. рецидивов цистита не было. 20.04.2022 г. в одной из клиник выполнено иссечение стриктуры наружного отверстия уретры, выполнена уретропластика (пластика дистального отдела уретры боковыми лоскутами по типу операции Отта). Согласно выписному эпикризу, послеоперационный период осложнился формированием гематомы правой половой губы. После выписки из стационара 27.04.2022 г. была повторно госпитализирована в экстренном порядке, проводилось дренирование мочевого пузыря уретральным катетером и эвакуация гематомы правой половой губы. После выписки из стационара стала отмечать раздвоение и разбрызгивание струи мочи. 17.05.2022 г. амбулаторно выполнена цистоскопия, диагностирован уретро-влагалищный свищ. 22.06.2022 г. в другой клинике выполнена трансвагинальная фистулопластика. Уретральный катетер удален на 14 сутки после операции, восстановилось самостоятельное мочеиспускание, но сохранилось раздвоение струи мочи. В сентябре 2022 г. обратилась в нашу клинику. При осмотре обнаружено, что наружное отверстие артифициальной уретры расположено в типичном месте.
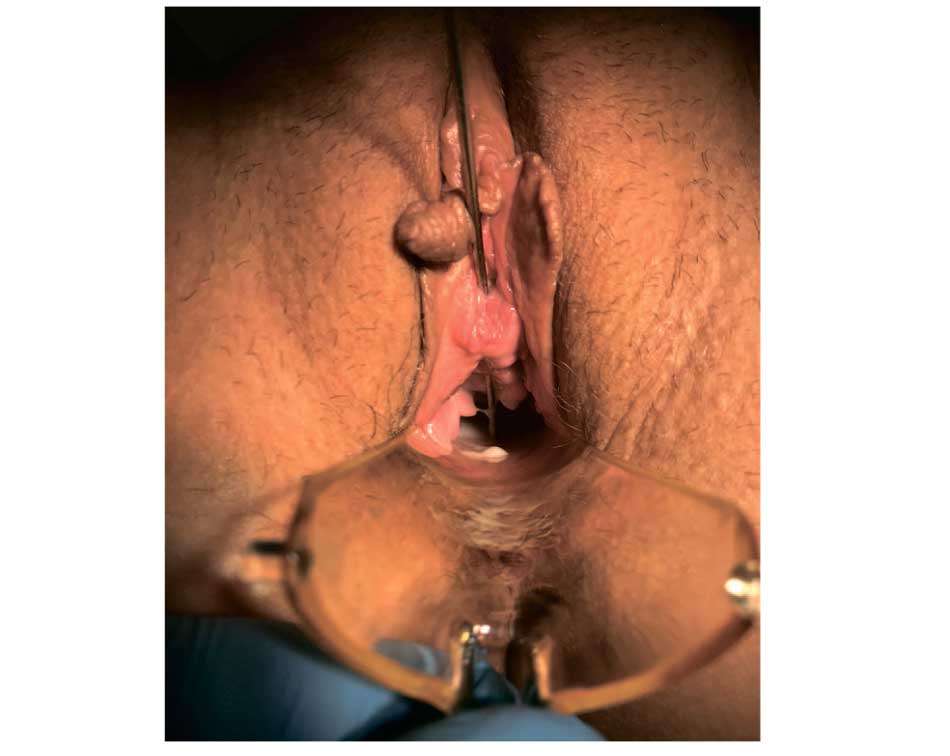
Рис. 6. Клинический случай № 6. Пациентка З. Зонд введен через наружное отверстие уретры в уретро-влагалищный свищ
Fig. 6. Clinical case No. 6. Patient Z. The probe was inserted through the external opening of the urethra into the urethrovaginal fistula
Уретро-клиторальная дистанция 1,5 см. В области задней стенки уретры на расстоянии 1,5 см от наружного отверстия артифициальной уретры определяется уретро-влагалищный свищ до 3 мм (в проекции наружного отверстия нативной уретры). В области задней спайки половых губ определяется кожно-слизистая складка в виде перепонки (рис. 6).
Диагноз: Уретро-влагалищный свищ. Рецидивирующий посткоитальный цистит.
От предложенного хирургического лечения в объеме трансвагинальной фистулопластики (при сохранении артифициальной уретры), интроитопластики или иссечения артифициальной уретры, интроитопластики в сочетании с билатеральной гименэктомией больная временно воздержалась.
Клинический случай №7
Пациентка К., 31 года, обратилась в 2021 г. с жалобами на рецидивы цистита после полового контакта. С начала половой жизни стала отмечать обострение цистита через 1 день после каждого полового контакта. С 2011 до 2017 г. использовала посткоитальную антибактериальную профилактику с положительным эффектом. В 2018 г. выполнена транспозиция уретры по Комякову. После возобновления половой жизни стала отмечать рецидивы цистита. Продолжила посткоитальную антибактериальную профилактику. В июле 2021 г. обратилась в нашу клинику. При осмотре обнаружено, что наружное отверстие артифициальной уретры расположено в типичном месте. Уретро-клиторальная дистанция 1,5 см.
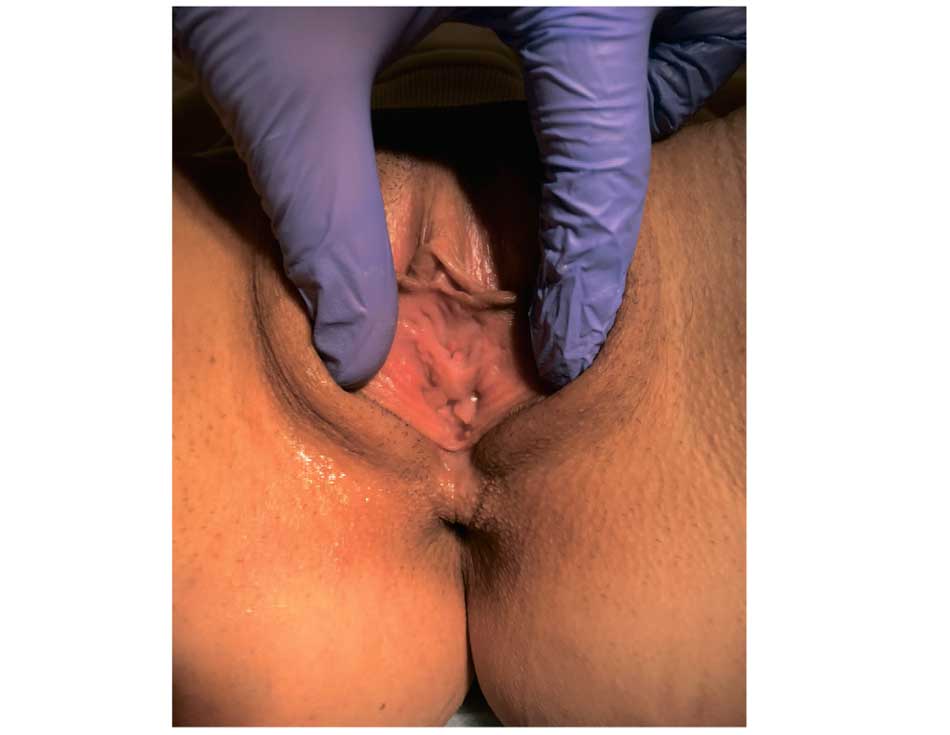
Рис. 7. Клинический случай № 7. Пациентка К. В области отверстия уретры определяются множественные рубцы, веерообразно расходящиеся в сторону клитора
Fig. 7. Clinical case No. 7. Patient K. Multiple scars are detected in the area of the urethral opening,, fan-shaped diverging towards the clitoris
В области передней полуокружности наружного отверстия уретры определяются множественные рубцы, веерообразно расходящиеся в сторону клитора. Определяются остатки уретро-гименальных спаек. Проба Хиршхорна положительная. В области задней спайки половых губ определяется кожно-слизистая складка в виде перепонки (рис. 7).
Диагноз: Гипермобильность наружного отверстия уретры. Рецидивирующий посткоитальный цистит.
От предложенного хирургического лечения в объеме билатеральной гименэктомии и интроитопластики больная временно воздержалась, продолжила использование посткоитальной антибактериальной профилактики.
ОБСУЖДЕНИЕ
Еще в 1972 году Н.И. Блинов и Б.М. Хромов начинали свою книгу «Ошибки, опасности и осложнения в хирургии» словами: «В любом виде деятельности человека возможны те или иные ошибки или упущения. Они могут быть и в работе хирурга при оказании хирургической помощи больным. Однако поскольку врач имеет дело с человеком, то его ошибки, и особенно ошибки врача-хирурга, приобретают особую значимость и в отдельных случаях носят трагический характер. Неудивительно, что врачебные ошибки нередко привлекают внимание широкой общественности. Вот почему тщательный, всесторонний и объективный анализ ошибок в хирургии, изучение их причин и, особенно, изыскание способов их предупреждения имеют огромное значение для дальнейшего улучшения хирургической помощи населению нашей страны» [39]. Поэтому, учитывая, что значимая часть послеоперационных осложнений закладывается еще во время операции, представляется интересным разбор описанных клинических случаев.
В клиническом случае № 1 причиной диспареунии стали плотные парауретральные рубцы в виде плотного рубцового кольца в области интроитуса. Причиной такого осложнения может быть ушивание раны передней стенки влагалища и интроитуса в проекции изначального расположения наружного отверстия уретры в продольном направлении и попытки «сборивания» тканей для получения максимального эффекта элевации вновь сформированного наружного отверстия уретры. Профилактика данного осложнения заключается в тщательном интраоперационном контроле натяжения ушиваемых тканей и размеров формируемого интроитуса.
У пациентки К. из описанного клинического случая № 2, по-видимому, имели место ретракция уретры и расхождение краев операционной раны с формированием описанного перфорированного лоскута влагалища. Основная причина такого осложнения – недостаточная мобилизация уретры и сшивание тканей с натяжением. Данный пример является наглядным подтверждением того, что при наличии натяжения сшиваемых тканей даже методика экстравагинальной транспозиции уретры по Б.К. Комякову с формированием «мостика» тканей под уретрой не всегда гарантирует положительный эффект и отсутствие осложнений.
В клинических случаях № 3 и № 4 возможной причиной неэффективности операции стала деформация наружного отверстия уретры по типу «замочной скважины». Причина такого осложнения – прорезание тканей под узловыми швами, которые фиксируют уретру в новом месте. Наиболее глубоко особенности заживления тканей при использовании различных швов были изучены хирургами в контексте оценки физико-механических аспектов формируемых кишечных анастомозов. В.И. Егоров и соавт. доказали, что применение узлового шва подразумевает отсутствие механических условий для сохранения микроциркуляции под лигатурой. При этом в пространстве между стежками шва такая проблема не возникает. Данные, полученные В.И. Егоровым и соавт, говорят о том, что как бы «нежно» хирург не завязывал нить узлового шва, если достигнуто соприкосновение поверхностей, которое хирург считает адекватным, то давление под нитью всегда будет превышать капиллярное в десятки раз (!). А это значит, что рекомендация затягивать нить «до соприкосновения» не имеет под собой оснований. Большой объем ткани под нитью и незамкнутая конфигурация непрерывного шва – вот условия для сохранения микроциркуляции [40]. Если экстраполировать результаты исследований В.И. Егорова и соавт. на хирургию урогенитальной зоны, то, возможно, использование непрерывного циркулярного шва при фиксации уретры может улучшить репаративные процессы.
Деформация наружного отверстия уретры по типу «замочной скважины» с формированием подрытого края приводит к уменьшению анатомической длины задней стенки уретры и реализации механизма рецидивирования посткоитального цистита, аналогичного таковому при врожденных анатомических предпосылках. Дистальная уретропластика по Отту позволила восстановить нормальную длину уретры у пациенток, форму и расположение наружного отверстия уретры и, таким образом, создать предпосылки для предотвращения рецидивов посткоитального цистита.
У пациенток в клинических случаях № 5 и № 6 после выполнения уретропластики по Отту сформировались уретро-влагалищные свищи в проекции нативного отверстия уретры. Подковообразная уретропластика, разработанная Д.О. Оттом для реконструкции уретры при деструкции ее вентральной стенки, в последние годы стала применяться и для удлинения уретры у пациенток с влагалищной дистопией наружного отверстия уретры, страдающих рецидивирующим посткоитальным циститом. Важной анатомической особенностью формируемой неоуретры в таком случае, помимо ее удлинения, является формирование Г-образного изгиба на стыке нативной уретры и формируемой неоуретры [31-40]. Учитывая, что физическими основами уродинамики являются законы гидродинамики, то формирование уретровлагалищных свищей на стыке нативной уретры и неоуретры объяснимо. А.Я. Милович, изучая особенности гидродинамики на изгибе доказал, что на наружной стенке изгиба вся первоначальная кинетическая энергия продольного движения потока переходит в энергию потенциального давления потока, и у наружной стенки возникает область повышенного давления [41].
У пациентки К. (клинический случай № 7) неэффективность выполненной транспозиции наружного отверстия уретры, по-видимому, обусловлена ретракцией уретры. Об этом свидетельствуют веерообразно расположенные рубцы над верхней полуокружностью наружного отверстия уретры. Как уже говорилось выше при описании клинического случая № 2, основная причина ретракции уретры – недостаточная мобилизация уретры и сшивание тканей с натяжением.
ВЫВОДЫ
В настоящее время ни один из рекомендованных методов лечения и профилактики рецидивирующих инфекций мочевых путей (неантибактериальная профилактика препаратами D-маннозы и клюквы, посткоитальная антибактериальная профилактика, иммунопрофилактика и др.), к которым относится и посткоитальный цистит, не обладает адекватным соотношением эффективности, безопасности и удобства для пациенток. Это заставляет пациенток и врачей искать решения проблемы за переделами клинических рекомендаций.
Хирургические методы лечения рецидивирующего посткоитального цистита не включены в клинические рекомендации, но большой клинический опыт их применения, накопленный отдельными специалистами, должен мотивировать на дальнейшее их изучение для оценки эффективности и безопасности. Стандартизация методов хирургического лечения рецидивирующего посткоитального цистита, основанная на анализе исходов операций, включая рецидивы и осложнения, позволит повысить эффективность лечения этой категории пациенток и не увеличивать «армию» осложненных больных.
ЛИТЕРАТУРА
- Серова Г.А. Инфекция мочевой системы (обзор литературы). Нефрология и диализ 2007;9(1):86-91. [Serova G.A. Urinary tract infection (literature review). Nefrologiya i dializ = Nephrology and dialysis 2007;9(1):86-91. (In Russian)].
- Ali AB, Bagnis CI. Recurrent urinary tract infection. Rev Prat 2014;64(7):969-71.
- Foxman B. The epidemiology of urinary tract infection. Nat Rev Urol 2010;7(12):653-60. https://doi.org/10,1038/nrurol.2010.190.
- Tandogdu Z, Wagenlehner FME. Global epidemiology of urinary tract infections. Curr Opin Infect Diseas 2016;29(1):73-9. https://doi.org/10,1097/QCO.0000000000000228.
- Рафальский В.В., Моисеева Е.М. Эпидемиология неосложненных внебольничных инфекций мочевыводящих путей в Российской Федерации. Вестник урологии 2018;6(2):30-7. [Rafalskii V.V., Moiseeva E.M. Epidemiology of uncomplicated community-acquired urinary tract infections in the Russian Federation. Vestnik Urologii = Urology Herald 2018;6(2):30-7. (In Russian)]. https://doi.org/10.21886/2308-6424-2018-6-2-30-37.
- Зайцев А.В., Перепанова Т.С., Гвоздев М.Ю., Арефьева О.А. Инфекции мочевыводящих путей (часть 1). Методические рекомендации №57. М. 2017. [Zaitsev A.V., Perepanova T.S., Gvozdev M.YU., Arefieva O.A. Urinary tract infection (part 1): guidelines N 57. M. 2017 (In Russian)].
- Stamatiou C, Bovis C, Panagopoulos P, Petrakos G, Economou A, Lycoudt A. Sexinduced cystitis--patient burden and other epidemiological features. Clin Exp Obstet Gynecol 2005;32(3):180-2.
- O'Donnell RP. Relative hypospadias potentiated by inadequate rupture of the hymen: a cause of chronic inflammation of the lower part of the female urinary tract. J Int Coll Surg 1959;32:374-88.
- Hirschhorn RC. Urethral-hymeneal fusion: a surgically correctable cause of recurrent cystitis. Obstet Gynecol 1965;26(6):903-8.
- Hirschhorn RC. Urethral-hymenal fusion. J Urol 1966;96(5):784-9. https://doi.org/10.1016/s0022-5347(17)63350-0.
- Barr SJ. Urethral-hymenal fusion: a cause of postcoital cystitis. Am J Obstet Gynecol 1969;104(4):595-7. https://doi.org/10.1016/s0002-9378(16)34254-5.
- Reed JF Jr. Urethral-hymenal fusion: a cause of chronic adult female cystitis. J Urol 1970;103(4):441-6. https://doi.org/10.1016/s0022-5347(17)61977-3.
- O'Donnell RP. An intrapartum surgical technic for the prevention of chronic honeymoon urethritis. Is there a relationship between obstetric methods and significant asymptomatic bacteriuria? Int Surg 1968;50(5):427-34.
- Alexander AR, Morrisseau PM, Leadbetter GW Jr. Urethral-hymenal adhesions and recurrent post-coital cystitis: treatment by hymenoplasty. J Urol 1972;107(4):597-8. https://doi.org/10.1016/s0022-5347(17)61087-5.
- Blackledge D. A simple operation for postcoital urethrotrigonitis in women. Aust N Z J Obstet Gynaecol 1979;19(2):123-5. https://doi.org/10.1111/j.1479-828x.1979.tb01370.x.
- Smith PJ, Roberts JB, Ball AJ. "Honeymoon" cystitis: a simple surgical cure. Br J Urol 1982;54(6):708-10. https://doi.org/10.1111/j.1464-410x.1982.tb13630.x.
- Reziciner S. La prévention des cystites post-coïtales récidivantes par l'hyménéoplastie [Prevention of recurrent post-coital cystitis using hymenoplasty]. Ann Urol (Paris) 1988;22(6):446-51.
- Van Bogaert LJ. Surgical repair of hypospadias in women with symptoms of urethral syndrome. J Urol 1992;147(5):1263-4. https://doi.org/10.1016/s0022-5347(17)37536-5.
- Ronzoni G, De Giovanni L, Weir JM, Pasqui F, Menchinelli P. Transposing the urethral meatus in the treatment of recurrent and postcoital cystitis in women with hypospadias. BJU Int 2001;87(9):894-6. https://doi.org/10.1046/j.1464-410x.2001.01903.x.
- Патент РФ на изобретение №2132652. Опубл. 10.07.1999. Лоран О.Б., Гумин Л.М., Дьяков В.В., Гвоздев М.Ю. Способ транспозиции наружного отверстия мочеиспускательного канала у женщин. [Электронный ресурс]. [RF patent for invention №2132652. Publ. 10.07.1999. Loran O.B., Gumin L.M., Dyakov V.V., Gvozdev M.Yu. The method of transposition of the external opening of the urethra in women. [Electronic resource]. (In Russian)]. URL: https://www.fips.ru/iiss/document.xhtml?faces-redirect=true&id=7a22274053151000962c84a5c648d892.
- Нестеров С.Н., Рогачиков В.В., Аскаров М.С., Кисамеденов Н.Г. Реконструкция уретры в лечении посткоитального цистита. Медицинский журнал Западного Казахстана 2009(2):82-6. [Nesterov S.N., Rogachikov V.V., Askarov M.S., Kisamedenov N.G. Reconstruction of the urethra in treatment of postcoital cystitis. Meditsinskiy zhurnal Zapadnogo Kazakhstana = Western Kazakhstan Medical Journal 2009(2):82-6 (In Russian)].
- Патент на изобретение № 2408296. Опубл. 10.01.2011. Комяков Б.К., Родыгин Л.М., Эль Атта Талат. Способ хирургического лечения гипермобильности и влагалищной эктопии уретры. [Электронный ресурс]. [Patent for invention No. 2408296. Publ. 10.01.2011. Komyakov B.K., Rodygin L.M., El Atta Talat. A method for the surgical treatment of hypermobility and vaginal ectopia of the urethra. [Electronic resource]. (In Russian)]. URL: https://www.fips.ru/iiss/document.xhtml?faces-redirect=true&id=9b4f5cbeb894f1d2d204fca6b6622c98.
- Gyftopoulos K, Matkaris M, Vourda A, Sakellaropoulos G. Clinical implications of the anatomical position of the urethra meatus in women with recurrent post-coital cystitis: a case-control study. Int Urogynecol J 2019;30(8):1351-7. https://doi.org/10.1007/s00192-018-3710-7.
- Перепанова Т.С., Синякова Л.А., Локшин К.Л. Цистит у женщин. Клинические рекомендации Министерства здравоохранения Российской Федерации 2021;35. [Perepanova T.S., Sinyakova L.A., Lokshin K.L. Cystitis in women. Clinical recommendations of the Ministry of Health of the Russian Federation 2021;35. (In Russian)].
- European Association of Urology. Guidelines on Urological Infections 2019. [Electronic resource]. URL: www.uroweb.org.
- Пушкарь Д.Ю., Касян Г.Р. Ошибки и осложнения в урогинекологии. ГЭОТАР-Медиа 2017;384. [Pushkar D.Yu., Kasyan G.R. Mistakes and complications in urogynecology. GEOTAR-Media 2017;384. (In Russian)].
- Гвоздев М.Ю., Пушкарь Д.Ю. Урогинекология: клинические диалоги. Издательский дом «АБВ-пресс» 2023;132. [Gvozdev M.Yu., Pushkar D.Yu. Urogynecology: clinical dialogues. Publishing house «ABV-press» 2023;132. (In Russian)].
- Гвоздев М.И., Лоран О.Б., Гумин Л.М., Дьяков В.В. Транспозиция дистального отдела уретры в хирургическом лечении рецидивирующей инфекции нижних мочевых путей у женщин. Урология 2000;(3):24-7. [Gvozdev MIu, Loran OB, Gumin LM, D'iakov VV. Transposition of the distal urethra in surgical treatment of recurrent lower urinary tract infection in women. Urologiya = Urologiia 2000;(3):24-7. (In Russian)].
- Стойко Ю.М., Нестеров С.Н., Кисамеденов Н.Г., Рогачиков В.В., Ильченко Д.Н., Брук Ю.Ф. Хирургическое лечение рецидивирующих инфекций нижних мочевых путей у женщин. Вестник Национального медико-хирургического центра им. Н.И. Пирогова 2009;4(2):53-6. [Stoiko Yu.M., Nesterov S.N., Kisamedenov N.G., Rogachikov V.V., Ilchenko D.N., Bruk Yu.F. Surgical treatment of recurrent lower urinary tract infections in women. Vestnik Natsionalnogo mediko-khirurgicheskogo tsentra im. N.I. Pirogova = Bulletin of Pirogov National Medical & Surgical Center 2009;4(2):53-6 (In Russian)].
- Pushkar D, Dyakov V, Gumin L, Matsaev A, Gvozdev M, Sumerova N. Transposition of distal urethra in female patients with recurrent lower urinary tract infections associated with sexual intercourse. Current Urology 2010;4(1):37-41. https://doi.org/10.1159/000253407.
- Пушкарь Д.Ю., Раснер П.И., Гвоздев М.Ю. Транспозиция дистального отдела уретры в лечении хронического цистита. РМЖ 2013;34:14. [Pushkar D.Yu., Rasner P.I., Gvozdev M.Yu. Transposition of the distal urethra in the treatment of chronic cystitis. RMZh = RMJ 2013;34:14 (In Russian)].
- Комяков Б.К. Экстравагинальная транспозиция уретры в лечении посткоитального цистита. Урология 2013;(5):12-5. [Komyakov B.K. Extravaginal transposition of the urethra in the treatment of post-coital cystitis. Urologiya = Urologiia 2013;(5):12-5. (In Russian)].
- Комяков Б.К. Результаты 228 экстравагинальных транспозиций уретры. Урологические ведомости 2017;7(S):54-5. [Komyakov B.K. Results of 228 extravaginal urethral transpositions. Urologicheskie vedomosti = Urology reports 2017;7(S):54-5 (In Russian)].
- Descazeaud C, Cuvelier G, Descazeaud A, Gestin B, Rivet A, Saïdani N. Evaluation of hymenal adhesions resection in the treatment of recurrent post-coital cystitis. Prog Urol 2022;32(17):1490-7. https://doi.org/10.1016/j.purol.2022.09.014.
- Деревянко Т.И. Влагалищная эктопия наружного отверстия уретры как одна из причин хронического рецидивирующего цистита у женщин: диагно-стика и лечение. Андрология и генитальная хирургия 2009;(2):70-3. [Derevyanko T.I. Vaginal ectopia of the external urethral opening as one of the causes of chronic recurrent cystitis in women: diagnosis and treatment. Andrologiya i genital'naya khirurgiya = Andrology and genital surgery 2009;(2):70-3 (In Russian)].
- Нестеров С.Н., Кисамеденов Н.Г. Реконструктивная хирургия мочеиспускательного канала у женщин в лечении посткоитального цистита. Вестник национального медико-хирургического Центра им. Н.И. Пирогова 2009;4(2):29-35. [Nesterov S.N., Kisamedenov N.G. Reconstructive surgery of the urethra in women with postcoital cystitis. Vestnik natsionalnogo mediko-khirurgicheskogo Tsentra im. N.I. Pirogova = Bulletin of Pirogov National Medical & Surgical Center 2009;4(2):29-35 (In Russian)].
- Нестеров С.Н., Кисамеденов Н.Г. Реконструктивная хирургия в лечении посткоитального цистита у женщин. Западно-Казахстанский Медицинский Вестник 2009;(1):18-25. [Nesterov S.N., Kisamedenov N.G. Reconstructive surgery in the postcoital cystitis treatment of women. Zapadno-Kazakhstanskii Meditsinskii Vestnik = Western Kazakhstan Medical Journal 2009;(1):18-25. (In Russian)].
- Нестеров С.Н., Рогачиков В.В., Кисамеденов Н.Г. Реконструкция уретры в лечении посткоитального цистита. Экология и Медицина 2009;(2):41-7. [Nesterov S.N., Rogachikov V.V., Kisamedenov N.G. Reconstruction of the urethra in the postcoital cystitis treatment. Ekologiia i Meditsina = Ecology and Medicine 2009;(2):41-7 (In Russian)].
- Блинов Н.И., Хромов Б.М. Ошибки, опасности и осложнения в хирургии. 2-е изд., доп. и перераб. Ленинград: Медицина 1972;487. [Blinov N.I., Khromova B.M. Errors, dangers and complications in surgery. 2nd ed., add. and processed. Leningrad: Medicine 1972;487. (In Russian)].
- Егоров В.И., Турусов Р.А. Кишечные анастомозы. Физико-механические аспекты. ИД «Видар-М» 2004;304. [Egorov V.I., Turusov R.A. Intestinal anastomoses. Physical and mechanical aspects. PH «Vidar-М» 2004;304. (In Russian)].
- Милович А.Я. Нерабочий изгиб потока жидкости. Бюллетень политехнического общества 1914;(10):485-563. [Milovich A.Ya. Inoperative fluid flow bend. Byulleten politekhnicheskogo obshchestva = Bulletin of the Polytechnic Society 1914;(10):485-563. (In Russian)].







