ВВЕДЕНИЕ
Инфекции нижних мочевыводящих путей (ИНМП) во всем мире являются весьма распространенной проблемой, и наиболее часто с этими заболеваниями сталкиваются женщины [1]. Около 26-36 млн случаев цистита ежегодно регистрируется в России [2, 3]. Помимо имеющихся статистических данных, необходимо учитывать то, что далеко не все пациентки обращаются за медицинской помощью [4]. Кроме частоты первичных эпизодов ИНМП, нужно отметить тенденцию к рецидивирующему течению: у каждой третьей женщины обострение цистита отмечается в течение года после возникновения первичного эпизода [2, 3, 5, 6].
Наиболее часто, как демонстрируют исследования UTIAP I и II, «ДАРМИС», среди патогенов, вызывающих ИНМП, встречаются грамотрицательные бактерии кишечной группы, представители семейства Enterobacteriales [7, 8]. Уропатогенная E. coli является основным возбудителем, она выявляется в 75% случаев [9]. Подобные выводы были сделаны на основании мультицентрового исследования ECO-SENS Project, проведенного в 16 странах Европы и Канады [10].
Для лечения ИМП используют различные средства, но если причиной заболевания является бактериальное воспаление, то в большинстве случаев специалисты не могут обходиться без назначения антибиотиков. В связи с частым и не всегда рациональным применением противомикробных препаратов растет число устойчивых микроорганизмов, что в будущем может стать серьезной проблемой для общественного здравоохранения. По подсчетам, к 2050 году около 10 миллионов смертей по всему миру будут связаны с антибиотикорезистентностью [4]. Все чаще клиницисты сталкиваются с энтеробактериями, которые имеют множественную лекарственную устойчивость, даже среди внебольничных инфекций, что приводит к неудовлетворительным результатам антибактериальной терапии [11]. Таким образом, увеличивается необходимость новых подходов к лечению и профилактике ИНМП. Постоянно растущая резистентность к антибиотикотерапии подчеркивает острую необходимость разработки альтернативных стратегий лечения ИНМП [12, 13].
Профилактике рецидивирующей инфекции мочевых путей у женщин посвящено большое количество исследований, разработаны различные схемы профилактики, однако и по настоящий момент данный вопрос остается актуальным. В Клинических Рекомендациях Европейской ассоциации урологов (2024) для профилактики рецидивов инфекции мочевыводящих путей рекомендованы следующие методы: увеличение потребления жидкости, вагинальное замещение эстрогена у женщин в постменопаузе, иммуноактивная профилактика, местное или пероральное применение пробиотиков, содержащих штаммы с доказанной эффективностью для восстановления флоры влагалища, применение клюквенных продуктов, использование D-маннозы, использование метенамина гиппурата, использование эндовезикальных инстилляций гиалуроновой кислоты или комбинации гиалуроновой кислоты и хондроитина сульфата, постоянная или посткоитальная антимикробная профилактика, если неэффективны неантимикробные вмешательства. Для пациентов с хорошей комплаентностью ЕАУ рекомендует рассмотреть возможность самостоятельного назначения краткосрочной антимикробной терапии [14].
Следует подчеркнуть, что механизм вирулентности уропатогенной кишечной палочки в первую очередь связан с адгезией к слизистой оболочке мочевого пузыря, которая происходит при помощи фимбрий. Основную часть инфекций мочевыводящих путей связывают с тремя типами фимбрий, из которых можно выделить фимбрии 1 типа, играющие основную роль в возникновении цистита. На кончиках фимбрий 1 типа расположены специальные белки – адгезины FimH, при помощи которых уропатогены связываются с рецепторами уропланкина Ia [15, 16]. D-манноза представляет собой простой сахар, который обладает структурным сходством с остатками маннозы на поверхности уротелия или трансмембранными белками, такими как уроплакин 1a. D-манноза способна насыщать FimH-адгезины, что препятствует прикреплению E. coli, опосредованному FimH и фимбриями 1 типа, за счет механизма конкурентного ингибирования, и способствует выведению патогенов с мочой [13, 17, 18]. Проантоцианидины, содержащиеся в экстракте клюквы, также проявляют антиадгезивные свойства (препятствуют прикреплению E. coli к стенкам мочевого пузыря). Помимо этого, проантоцианидины обладают противовоспалительным, мочегонным и противомикробным эффектом. Они создают кислую среду в мочевом пузыре, в результате чего такие микроорганизмы, как E. coli, теряют способность к размножению и погибают.
Многолетний вечнозеленый кустарник Arctostaphylos uva-ursi давно известен в урологии. Листья толокнянки содержат большое количество арбутина, который после приема внутрь высвобождается в мочу, что создает неблагоприятную среду для развития уропатогенных микроорганизмов, таких как E. coli, P. mirabilis, P. aeruginosa S. aureus и др. [19]. При пероральном приеме толокнянки в мочу высвобождается до 90,7% арбутина. Арбутин трансформируется в гидрохинон, который и оказывает основной антибактериальный эффект. Гидрохинон действует специфически на клеточную мембрану и инактивирует ферменты внутри цитоплазмы, образуя нестабильные комплексы. Липофильные молекулы гидрохинона захватываются мембранными фосфолипидами бактерий. Антимикробная активность арбутина также обусловлена тем, что он повышает гидрофобность поверхности микробных клеток и тем самым предотвращает адгезию к клеточным стенкам мочевыводящих путей и вызывает агглютинацию бактерий. Толокнянка также действует как мочегонное средство, помогая избавиться от инфекции из мочевыводящих путей, дополнительно предотвращая бактериальную адгезию и колонизацию.
Подытоживая вступление, хотелось бы подчеркнуть, что эффекты, оказываемые на воспаление в мочевом пузыре описанными выше продуктами, подчеркивают целесообразность их применения в профилактике и метафилактике рецидивирующей инфекции нижних мочевых путей (РИНМП). И, безусловно, для подтверждения их клинической эффективности, требуется доказательная база. В первую очередь это плацебо-контролированные исследования. Именно такое исследование было решено провести.
МАТЕРИАЛЫ И МЕТОДЫ
Было проведено мультицентровое рандомизированное двойное слепое плацебо-контролируемое проспективное клиническое исследование оценки эффективности и безопасности применения биологической добавки к пище, содержащей 2000 мг D-маннозы, 100 мг экстракта клюквы, 80 мг экстракта толокнянки (8 мг арбутина) и 30 мг магния. В дальнейшем, этот состав будет фигурировать в статье под названием «D-манноза Суперкомплекс». Эта биологически-активная добавка (БАД), производимая ЗАО Эвалар в виде порошка в пакетиках-саше по 3,7 г. Состав разработан с учетом возможного достижения эффекта за счет синергизма перечисленных выше компонентов: D-манноза и экстракт клюквы препятствуют прикреплению бактерий, цитрат магния повышает диссоциацию солей мочевой кислоты, снижая количество труднорастворимой недиссоциированной кислоты и дает отчетливый мочегонный эффект, а экстракт толокнянки оказывает противовоспалительное, антибактериальное, мочегонное действие и усиливает действие комплекса за счет противомикробной активности, увеличения диуреза и выведения патогенных микроорганизмов и продуктов их жизнедеятельности с мочой.
Целью данного исследования являлась оценка изменения количества рецидивов за время наблюдения у пациенток, применявших «D-маннозу Суперкомплекс» в качестве метафилактики цистита в сравнении с контрольной группой, получавшей вместо данного продукта плацебо. В исследовании оценивалось время до наступления первого обострения цистита после лечения, длительность безрецидивного периода, время до устранения симптомов во время лечения обострения РИНМП, а также изменение выраженности бактериурии и лейкоцитурии на контрольных визитах.
В исследование было включено 120 пациенток в возрасте от 18 до 60 лет, у которых была подтвержденная РИНМП. Больные включались в исследование при наличии обострения инфекции на момент скринингового визита, а также ранее документально подтвержденных эпизодов ИНМП для обоснования диагноза «рецидивирующий».
Все пациентки после скрининга были рандомизированы в две группы в соотношении 1:1 (по 60 пациенток в каждой группе) при помощи Study Randomizer. Каждая участница, вступившая в исследование, получала антибактериальную терапию и исследуемый продукт либо плацебо, согласно рандомизации.
Статистические методы исследования
Статистическую обработку и визуализацию данных проводили с помощью R версии 4.4.1. Нормальность распределения признаков проверяли тестом Шапиро-Уилка. В качестве средних величин при описании переменных указывали медиану с 0,25 и 0,75 процентилями. Достоверность различий между частотными показателями оценивали двусторонним точным тестом Фишера, между количественными показателями – U тестом Манна-Уитни (тестом Уилкоксона для независимых выборок). Все различия считались статистически значимыми при p<0,05.
Критерии включения:
- наличие подписанного и датированного пациенткой информированного согласия до проведения любых процедур исследования;
- женщины в возрасте от 18 до 60 лет включительно;
- женщины, способные к деторождению, но во время визита скрининга и визита рандомизации тест на беременность отрицательный, и пациентка согласна постоянно и правильно использовать один из приемлемых методов контрацепции (т.е. в соответствии с инструкцией по применению препарата и инструкциями врача в течение исследования, начиная от скрининга и до контакта в периоде последующего наблюдения);
- женщины, не способные к деторождению, включая женщин в постменопаузе или после хирургической стерилизации;
- пациентки, у которых документально подтверждены (включая текущий эпизод) 3 эпизода неосложненной инфекции нижних мочевых путей в течение последних 12 месяцев или 2 эпизода за последние 6 месяцев.
Критерии невключения:
- длительность симптомов рецидива инфекции нижних мочевыводящих путей более 48 часов на момент скрининга;
- необходимость лечения в условиях стационара;
- применение системной антибактериальной терапии в течение 7 дней до визита скрининга;
- инфекции передаваемые половым путем (ИППП);
- осложненная ИНМП;
- беременность, кормление грудью;
- повышенная чувствительность к d-маннозе, клюкве, толокнянке в анамнезе;
- наличие тяжелой сопутствующей патологии любого органа или системы, которая, по мнению исследователя, может существенно повлиять на оценку эффективности или безопасность участия пациентки в исследовании;
- прием любого запрещенного протоколом препарата в течение 28 дней до включения в исследование или 5 периодов полувыведения (в зависимости от того, что дольше);
- участие в любом клиническом исследовании на момент скрининга или в течение 6 месяцев, предшествующих скринингу;
- алкоголизм, прием наркотических препаратов, злоупотребление психоактивными препаратами в настоящее время или в анамнезе.
Критерии исключения:
- желание пациентки прекратить участие в исследовании на любом этапе его проведения;
- решение исследователя, что продолжение участия в исследовании противоречит интересам пациентки;
- для пациенток с РИНМП: бактериурия <103 кое/мл по данным бактериологического исследования мочи, проведенного на скрининге;
- необходимость или проведение дополнительного лечения, которое запрещено условиями настоящего протокола.
Клиническое исследование после его одобрения в ЛЭК, проходило в следующих центрах:
- Клиника урологии имени Р. М. Фронштейна университетской клинической больницы №2 Клинического центра Первого МГМУ имени И.М. Сеченова, Москва, Б. Пироговская ул. д. 2, стр. 1;
- Семейная поликлиника №4, Московская область, г. Королев, мкр. Болшево, ул. Станционная, д. 33;
- Семейная поликлиника №3, Московская область, г. Пушкино, Писаревский проезд, д. 5.
Период проведения исследования:
- скрининг – 1 день;
- период лечебный – 12 недель (84 дня);
- период наблюдения – 24 недели (168 дней с телефонным контактом через 12 недель для регистрации рецидивов).
Максимальная длительность участия пациента в исследовании составляла 36 недель (252 дня) и 1 день.
Краткое описание исследования
После процедур скрининга пациентки были рандомизированы в соотношении 1:1 в две группы терапии. Рандомизация проводилась сразу после окончания всех процедур скрининга (за исключением получения результатов бактериологического исследования мочи), но не позднее, чем через 24 часа от начала скрининга.
Пациентки, рандомизированные в первую группу, принимали «D-манноза Суперкомплекс»: 1 пакетиксаше 1 раз в сутки в течение 12 недель. Пациентки, рандомизированные во вторую группу, принимали плацебо: 1 пакетик-саше 1 раз в сутки в течение 12 недель. Перед употреблением пациенткам рекомендовалось высыпать содержимое пакетика-саше в 200 мл воды комнатной температуры, перемешать и сразу выпить.
После рандомизации одновременно с исследуемым продуктом пациентки получали антибактериальную терапию, согласно клиническим рекомендациям, одобренным Минздрава России, не более 5 дней и с учетом предыдущих курсов лечения обострений цистита [20]. При отсутствии чувствительности возбудителя к назначенному антибактериальному препарату (оценка проводится врачом-исследователем по результатам бактериологического исследования, проведенного на скрининге), проводилась смена антибактериального препарата, при этом выбор антибактериального препарата проводился врачом-исследователем, исходя из спектра чувствительности возбудителя и текущих рекомендаций по лечению инфекций мочевыводящих путей.
В случае возникновения очередного рецидива врач-исследователь регистрировал его в карте и назначал очередной курс антибактериальной терапии.
Во время исследования, с целью исключения влияния на первичные и вторичные конечные точки, был запрещен дополнительный (кроме исследуемого препарата «D-манноза Суперкомплекс») прием следующих активных веществ:
- d-манноза;
- экстракт клюквы;
- экстракт толокнянки или продукты, содержащие арбутин;
- антибактериальные препараты, за исключением препаратов, назначенных по условиям протокола исследования;
- нестероидные противовоспалительные препараты.
Таблица 1. График визитов и процедур
Table 1. Schedule of visits and procedures
| Период Period | Скрининг Screening | Терапия Therapy |
Наблюдение Monitoring |
||
|---|---|---|---|---|---|
| Визит / Visit |
скрининг/рандомизация/ screening/randomization |
2 | 3 | тел phone call |
4 |
| Дни / Days | 0 | 3 мес / 3 months | 6 мес / 6 months | 9 мес / 9 months | |
| Получение информированного согласия / Obtaining informed consent | Х | ||||
| Демографические характеристики / Demographic characteristics | Х | ||||
| Сбор анамнеза, включая урологический анамнез Collection of medical history, including urological |
Х | ||||
| Оценка жизненно-важных показателей (АД, ЧСС, t0) Assessment of vital signs (BP, HR, t0) |
Х | Х | Х | Х | |
| Физикальное обследование / Physical examination | Х | Х | |||
| Регистрация предшествующей терапии Registration of previous therapy |
Х | ||||
| Регистрация сопутствующей терапии / Registration of concomitant therapy | Х | Х | Х | Х | Х |
| УЗИ мочевого пузыря* / Bladder ultrasound* | Х | Х | |||
| Клинический анализ крови* / Clinical blood test* | Х | Х | |||
| Биохимический анализ крови* / Blood biochemistry* | Х | Х | |||
| Общий анализ мочи / Urine analysis | Х | Х | Х | Х | |
| Бактериологическое исследование мочи Bacteriological examination of urine |
Х | Х | Х | Х | |
| Анализ мочи по Нечипоренко* / Urinalysis according to Nechiporenko* | Х | Х | Х | Х | |
| Тест мочи на беременность/ Urine Pregnancy Test | Х | Х | Х | Х | |
| Оценка соответствия критериям включения/невключения Evaluation of compliance with inclusion/exclusion criteria |
Х | ||||
| Рандомизация/ Randomization | Х | ||||
| Выдача исследуемого продукта / плацебо Dispensation of investigational product/placebo |
Х | ||||
| Выдача антибактериального препарата Dispensing of antibacterial drug |
Х | ||||
| Оценка наличия критериев исключения Evaluation of the presence of exclusion criteria |
Х | Х | Х | Х | |
| Изменение антибактериальной терапии (если необходимо) Change of antibacterial therapy (if necessary) |
Х | ||||
| Оценка приверженности терапии Assessment of adherence to therapy |
Х | ||||
| Регистрация рецидивов (за время наблюдения) Registration of relapses (during observation period) |
Х | Х | Х | ||
| Регистрация НЯ/СНЯ / Registration of AE/SAE | Х | Х | Х | Х | Х |
Примечание: * – рутинно не выполняется
Note: * – not routinely performed
Лабораторная диагностика, проводимая в рамках протокола
Общий анализ мочи выполнялся рутинно в каждом лечебном учреждении, а бактериологическое исследование проводилось в лаборатории «НАКФФ». Лаборатория «НАКФФ» спроектирована в соответствии с международным стандартом ISO 15189 «Medical laboratories – Requirements for quality and competence» и аккредитована в немецком органе сертификации Deutsche Akkreditierungsstelle GmbH (DAkkS) на соответствие качества лабораторной диагностики международным стандартам. Всем пациенткам исследовали среднюю порцию мочи на флору и чувствительность к антибиотикам. Культура мочи была определена как положительная, если концентрация микроорганизма составляла ≥103 КОЕ/мл.
В таблице 1 представлен график визитов и процедур исследования.
Основные параметры безопасности
Регистрация нежелательных явлений проводилась у всех пациенток с момента включения в исследование и до его завершения на основании жалоб, физикального обследования, измерения жизненноважных показателей (АД, ЧСС, ЧД, аксиллярная температура), анализа результатов лабораторных и инструментальных исследований.
Критерии безопасности:
- частота возникновения нежелательных явлений;
- частота возникновения нежелательных явлений, связанных с исследуемым продуктом по оценке врачаисследователя;
- частота возникновения нежелательных явлений, приведших к преждевременной отмене исследуемого продукта.
Первичной конечной точкой данного исследования была доля пациентов, с отсутствием рецидивов в обеих группах во время 3-месячного курса терапии исследуемым препаратом или плацебо.
Вторичными конечными точками являлись:
- количество дней до первого рецидива в обеих группах;
- частота рецидивов через 3 и 6 месяцев после окончания терапии в обеих группах;
- выраженность бактериурии и лейкоцитурии в моче (общий анализ мочи и бактериологическое исследование мочи проводились на момент включения пациенток в исследование, на 8, 84 и 168 день участия в исследовании);
- количество дней до устранения симптоматики на фоне антибактериальной терапии.
РЕЗУЛЬТАТЫ
В исследование были включены 106 женщин в возрасте от 18 до 56 лет (медиана=34, Q25-Q75: 27-40) с диагнозом рецидивирующий цистит. В основной группе 6 пациенток не завершило исследование по причинам, не связанным с их участием в нем. Трое пациенток покинули исследование в виду невозможности посещать центры из-за переезда в другое место жительства. При телефонном контакте пациентки сообщили об отсутствии нежелательных явлений. Еще трое пациенток прервали свое участие в исследовании по семейным обстоятельства. Нежелательных явлений также отмечено не было. Из контрольной группы 8 пациенток не завершило исследование. С 4 из них связь установить не удалось (lost for followup), остальные не смогли приезжать в центр на контрольные визиты из-за смены места жительства. Нежелательных явлений у тех женщин, с кем удалось связаться, не было.
Всем пациенткам была проведена антибактериальная терапия. Дополнительно к этиотропной терапии, 54 женщины из основной группы в течение 3 месяцев дополнительно получали «D-маннозу Суперкомплекс», а 52 пациентки в контрольной группе – плацебо. Всем пациенткам было проведено микроскопическое и культуральное исследование мочи перед началом антибактериальной терапии, непосредственно после ее окончания, через 3 (окончание метафилактики) и 9 месяцев после окончания антибактериальной терапии.
Частота развития рецидивов, время до исчезновения симптомов, время до развития рецидива
При оценке доли пациентов с отсутствием рецидивов в обеих группах во время 3-месячного курса терапии исследуемым препаратом или плацебо было показано, что количество пациентов с наличием рецидива заболевания в группе «D-манноза Суперкомплекс» составило 14 (25,9%) человек, тогда как в группе плацебо – 37 (71,2%), различия статистически достоверны (р=0,001).
В целом, продолжительность ремиссии у пациенток в основной группе была в 2 раза больше, по сравнению с пациентками из группы плацебо. Через 6 месяцев после окончания метафилактики частота рецидивов в группах становится сопоставимой. Это подтверждает гипотезу о необходимости проведения длительных курсов метафилактики, предупреждающих обострения. Отсутствие приема комплексного средства для профилактики вновь создавало условия для обострения рецидивирующей инфекции. Частота развития рецидивов представлена в таблице 2.
Таблица 2. Частота развития рецидивов
Table 2. Frequency of relapses
| D-манноза Суперкомплекс D-Mannose Supercomplex |
Плацебо Placebo |
p_value | |
|---|---|---|---|
| Рецидив во время метафилактики Relapse during metaphylaxis |
14 (25,9%) | 37 (71,2%) | < 0,001 |
| Рецидив после окончания метафилактики Relapse after completion of metaphylaxis |
46 (85,2%) | 48 (92,3%) | 0,36 |
Таблица 3. Время до исчезновения симптомов и развития рецидива
Table 3. Time to symptom resolution and relapse
| D-манноза Суперкомплекс D-Mannose Supercomplex |
Плацебо Placebo |
p_value | |
|---|---|---|---|
| Время до исчезновения симптомов, дни Time until symptoms disappear, days |
3-11, Mdn=7 (Q25-Q75: 5,2-8) | 2-11, Mdn=7 (Q25-Q75: 5,8-8) | 0,82 |
| Время до рецидива, дни Time to relapse, days |
49-242, Mdn=116 (Q25-Q75: 79,2-201) | 25-200, Mdn=59,5 (Q25-Q75: 46,2-74,2) | < 0,001 |
Клинические проявления ИНМП в обеих группах пациентов заканчивались в среднем через 7 дней смомента начала терапии. Это свидетельствует об эффективности антибактериальной терапии, назначенной пациенткам обеих групп. Соответственно, главную роль в устранении симптомов играет антибактериальная терапия.
Наиболее интересным был результат по оценке времени до развития рецидива. У пациенток, распределенных в группу плацебо, времени до развития первого обострения было в 2 раза меньше по сравнению с группой пациенток, получавших исследуемый продукт «D-манноза Суперкомплекс» (p=0,001) (табл. 3, рис. 1).
Динамика лабораторных показателей мочи
При сравнении результатов обследования пациенток на скрининге перед началом терапии значимых различий не выявлено: показатели были практически одинаковыми.
Данные по выраженности степени бактериурии, лейкоцитурии и по частоте выделения отдельных микроорганизмов представлены в таблице 4 и на рисунке 2.
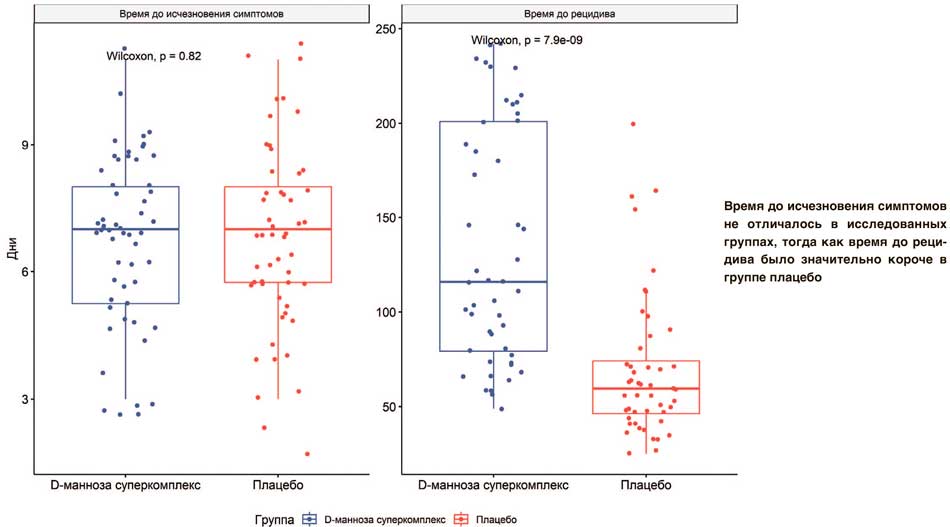
Рис. 1. Продолжительность симптоматики после начала лечения и время до развития рецидивов
Fig. 1. Duration of symptoms after treatment initiation and time to relapse
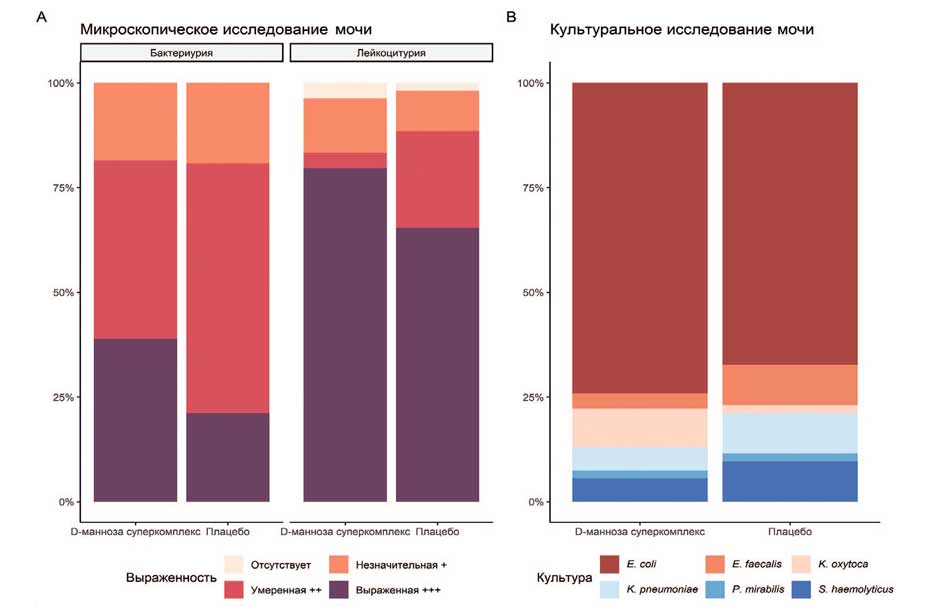
Рис. 2. Сравнение групп пациентов до лечения
Fig. 2. Comparison of patient groups before treatment
Таблица 4. Сравнение групп пациентов до лечения
Table 4. Comparison of patient groups before treatment
| D-манноза Суперкомплекс, n (%) D-Mannose Supercomplex, n (%) |
Плацебо, n (%) Placebo, n (%) |
p_value | |
|---|---|---|---|
| Бактериурия: Незначительная + Bacteriuria: Minor + |
10 (18,5%) | 10 (19,2%) | 1,000 |
| Бактериурия: Умеренная ++ Bacteriuria: Moderate ++ |
23 (42,6%) | 31 (59,6%) | 0,085 |
| Бактериурия: Выраженная +++ Bacteriuria: Severe +++ |
21 (38,9%) | 11 (21,2%) | 0,058 |
| Лейкоцитурия: Отсутствует Leukocyturia: Absent |
2 (3,7%) | 1 (1,9%) | 1,000 |
| Лейкоцитурия: Незначительная + Leukocyturia: Minor + |
7 (13%) | 5 (9,6%) | 0,761 |
| Лейкоцитурия: Умеренная ++ Leukocyturia: Moderate ++ |
2 (3,7%) | 12 (23,1%) | 0,004 |
| Лейкоцитурия: Выраженная +++ Leukocyturia: Severe +++ |
43 (79,6%) | 34 (65,4%) | 0,128 |
| E. coli | 40 (74,1%) | 35 (67,3%) | 0,524 |
| E. faecalis | 2 (3,7%) | 5 (9,6%) | 0,266 |
| K. oxytoca | 5 (9,3%) | 1 (1,9%) | 0,206 |
| K. pneumoniae | 3 (5,6%) | 5 (9,6%) | 0,484 |
| P. mirabilis | 1 (1,9%) | 1 (1,9%) | 1,000 |
| S. haemolyticus | 3 (5,6%) | 5 (9,6%) | 0,484 |
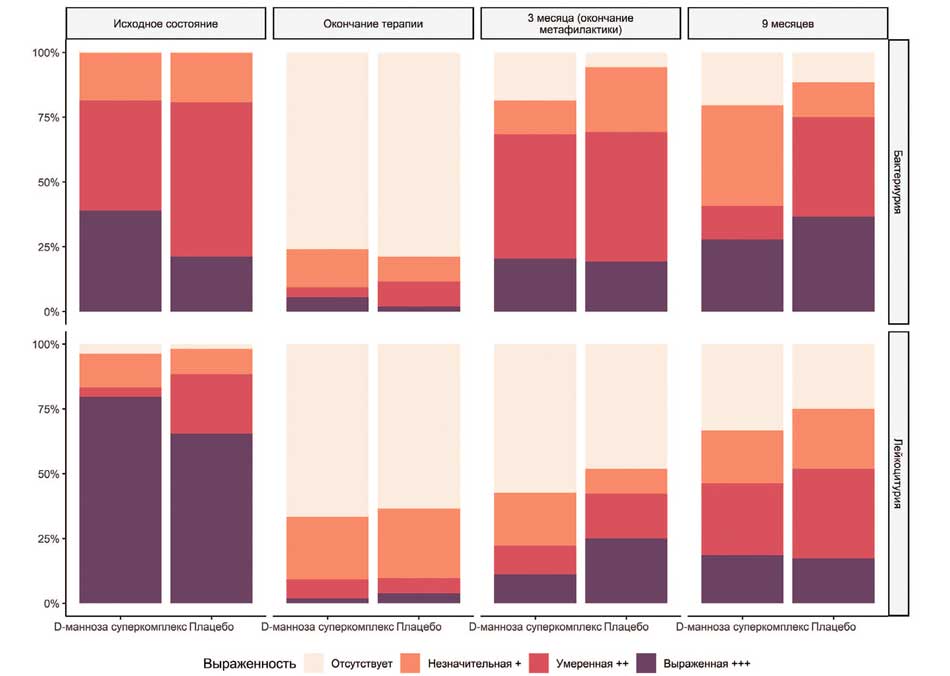
Рис. 3. Динамика показателей бактериурии и лейкоцитурии
Fig. 3. Dynamics of bacteriuria and leukocyturia indicators
Показатели бактериурии и лейкоцитурии представлены в таблице 5 и на рисунке 3.
По лабораторным показателям обе группы сопоставимы, кроме достоверно большей частоты умеренной лейкоцитурии в группе плацебо. Однако с учетом того, что в группе пациенток, принимавших «D-манноза Суперкомплекс», несколько выше частота встречаемости выраженной лейкоцитурии, этим различием можно пренебречь. Этиологическая структура РИНМП между группами не отличается. В подавляющем большинстве случаев причиной РИНМП является кишечная палочка (74,1% и 67,3% соответственно).
У большей части пациенток в обеих группах отмечалась нормализация лабораторных показателей сразу после лечения антибиотиками, однако в дальнейшем происходит ухудшение в большей степени по бактериурии и в меньшей степени по лейкоцитурии в обеих группах пациенток. Вероятно, микробиом мочевого пузыря постепенно возвращается к исходному состоянию, но воспалительный процесс проявляется реже.
При сравнении показателей бактериурии и лейкоцитурии значимые различия между группами получили только в конце наблюдения: через 6 месяцев после окончания метафилактики в группе пациенток, получавших первые 3 месяца «D-маннозу Суперкомплекс», в 3 раза чаще фиксируют незначительную бактериурию и в 3 раза реже – умеренную бактериурию. Иными словами, степень выраженности бактериурии в основной группе ниже, что, вероятно, и объясняет разницу в частоте рецидивов между группами.
На сегодняшний день известно множество схем антибактериальной терапии как для лечения, так и для профилактики РИНМП. Кокрановский метаанализ показал снижение частоты рецидивов рецидивирующей ИМП на 80% при использовании длительных курсов антибиотиков в низких дозах [21]. Было доказано, что непрерывный прием антибиотиков в течение 6-12 месяцев снижает количество рецидивов ИМП по сравнению с плацебо.
Однако, такая терапия приводит и к увеличению частоты нежелательных явлений, нарушению нормальной микрофлоры влагалища и желудочно-кишечного тракта, что, в свою очередь, способствует возникновению новых рецидивов. Кроме этого, нерациональное применение антимикробных препаратов может привести к устойчивости не только уропатогенов, но и комменсальных микроорганизмов [22]. Лекарственная устойчивость микроорганизмов у постменопаузальных женщин с рецидивирующими ИМП достигает 25% и при длительном приеме антибиотиков может увеличиваться до 80%, что чревато клиническим развитием инфекции, трудно поддающейся лечению [23].
Таблица 5. Динамика показателей бактериурии и лейкоцитурии
Table 5. Dynamics of bacteriuria and leukocyturia indicators
| D-манноза Суперкомплекс D-Mannose Supercomplex |
Плацебо Placebo | p_value | |
|---|---|---|---|
| Окончание терапии – бактериурия отсутствует Еnd of therapy – no bacteriuria |
41 (75,9%) | 41 (78,8%) | 0,818 |
| Окончание терапии – бактериурия незначительная + Еnd of therapy – minor bacteriuria + |
8 (14,8%) | 5 (9,6%) | 0,556 |
| Окончание терапии – бактериурия умеренная ++ Еnd of therapy – moderate bacteriuria ++ |
2 (3,7%) | 5 (9,6%) | 0,266 |
| Окончание терапии – бактериурия выраженная +++ Еnd of therapy – severe bacteriuria +++ |
3 (5,6%) | 1 (1,9%) | 0,618 |
| Окончание терапии – лейкоцитурия отсутствует Еnd of therapy – no leukocyturia |
36 (66,7%) | 33 (63,5%) | 0,839 |
| Окончание терапии – лейкоцитурия незначительная + Еnd of therapy – minor leukocyturia + |
13 (24,1%) | 14 (26,9%) | 0,825 |
| Окончание терапии – лейкоцитурия: умеренная ++ Еnd of therapy – leukocyturia: moderate ++ |
4 (7,4%) | 3 (5,8%) | 1,000 |
| Окончание терапии – лейкоцитурия: выраженная +++ Еnd of therapy – leukocyturia: severe +++ |
1 (1,9%) | 2 (3,8%) | 0,614 |
| 3 месяца (окончание метафилактики) – бактериурия: отсутствует 3 months (end of metaphylaxis) – bacteriuria: absent |
10 (18,5%) | 3 (5,8%) | 0,073 |
| 3 месяца (окончание метафилактики) – бактериурия: незначительная + 3 months (end of metaphylaxis) – bacteriuria: absent |
7 (13%) | 13 (25%) | 0,140 |
| 3 месяца (окончание метафилактики) – бактериурия: умеренная ++ 3 months (end of metaphylaxis) – bacteriuria: minor + |
26 (48,1%) | 26 (50%) | 1,000 |
| 3 месяца (окончание метафилактики) – бактериурия: выраженная +++ 3 months (end of metaphylaxis) – bacteriuria: severe +++ |
11 (20,4%) | 10 (19,2%) | 1,000 |
| 3 месяца (окончание метафилактики) – лейкоцитурия: отсутствует 3 months (end of metaphylaxis) – leukocyturia: absent |
31 (57,4%) | 25 (48,1%) | 0,437 |
| 3 месяца (окончание метафилактики) – лейкоцитурия: незначительная + 3 months (end of metaphylaxis) – leukocyturia: minor + |
11 (20,4%) | 5 (9,6%) | 0,175 |
| 3 месяца (окончание метафилактики) – лейкоцитурия: умеренная ++ 3 months (end of metaphylaxis) – leukocyturia: moderate ++ |
6 (11,1%) | 9 (17,3%) | 0,413 |
| 3 месяца (окончание метафилактики) – лейкоцитурия: выраженная +++ 3 months (end of metaphylaxis) – leukocyturia: severe +++ |
6 (11,1%) | 13 (25%) | 0,078 |
| 9 месяцев – бактериурия отсутствует 9 months – no bacteriuria |
11 (20,4%) | 6 (11,5%) | 0,291 |
| 9 месяцев – бактериурия незначительная + 9 months – minor bacteriuria + |
21 (38,9%) | 7 (13,5%) | 0,004 |
| 9 месяцев – бактериурия умеренная ++ 9 months – moderate bacteriuria ++ |
7 (13%) | 20 (38,5%) | 0,004 |
| 9 месяцев – бактериурия выраженная +++ 9 months – severe bacteriuria +++ |
15 (27,8%) | 19 (36,5%) | 0,407 |
| 9 месяцев – лейкоцитурия отсутствует 9 months – no leukocyturia |
18 (33,3%) | 13 (25%) | 0,397 |
| 9 месяцев – лейкоцитурия незначительная + 9 months – minor leukocyturia + |
11 (20,4%) | 12 (23,1%) | 0,816 |
| 9 месяцев – лейкоцитурия: умеренная ++ 9 months – leukocyturia: moderate ++ |
15 (27,8%) | 18 (34,6%) | 0,531 |
| 9 месяцев – лейкоцитурия: выраженная +++ 9 months – leukocyturia: severe +++ |
10 (18,5%) | 9 (17,3%) | 1,000 |
ОБСУЖДЕНИЕ
В силу хронического характера цистита и растущей с каждым годом резистентности к антибиотикам, все большую популярность приобретают альтернативные методы профилактики. Тренды в области популяризации здорового образа жизни демонстрируют сдвиг в сторону использования природных лекарственных средств или БАДов вместо химически синтезированных лекарственных средств. Немаловажным фактором является и более низкая цена природных продуктов по сравнению с антибактериальными препаратами.
Идеальное профилактическое средство должно быть удобным в применении, с высоким комплайнсом, должно выводиться с мочой, оказывать соответствующее действие на наиболее распространенные патогены, хорошо переноситься, быть нетоксичным, подходить для длительного употребления и иметь доступную цену. D-манноза не усваивается клетками организма и выделяется с мочой в неизмененном виде, кроме этого, D-манноза не оказывает влияния на углеводный обмен. Этот углевод участвует в большом количестве биохимических реакций, ежедневно происходящих в организме человека. D-манноза содержится в яблоках, персиках и апельсинах, но в организме главным источником маннозы служит глюкоза. В течение последних лет в литературе широко обсуждается вопрос применения D-маннозы в качестве альтернативы противомикробным средствам в связи с тем, что при местном применении он уменьшает способность E. coli связываться с уротелием. В моделях на животных использование D-маннозы приводило к значительному уменьшению бактериальной нагрузки [24].
Прием D-маннозы при рецидивирующих ИМП рекомендован Национальным институтом здоровья и качества медицинской помощи Великобритании (NICE) [25].
Проантоцианидины, содержащиеся в экстракте клюквы, также активно препятствуют прикреплению E. coli к стенкам мочевого пузыря и обладают противовоспалительным, мочегонным и противомикробным эффектом. Они проявляют антиадгезивные свойства, а так же создают кислую среду в мочевом пузыре, в результате чего микроорганизмы, такие как E. coli, теряют способность к размножению и погибают.
Применение фитопрепаратов на основе экстракта листьев толокнянки связано с эффектами арбутина, который в организме превращается в гидрохинон, а метаболиты последнего экскретируются с мочой [26]. Гидрохинон, попадая в мочу, оказывает прямой антибактериальный эффект. Взаимодействуя с фосфолипидами, расположенными на мембране бактериальной клетки, гидрохинон вызывает необратимые процессы денатурации белков внутри клетки, в результате чего она погибает [27]. Кроме этого, арбутин способен препятствовать адгезии бактериальных клеток к уротелию за счет увеличения гидрофобности микробной клетки [28, 29]. Дополнительный диуретический эффект Толокнянки также уменьшает бактериальную колонизацию мочевых путей.
Данные, полученные в нашем исследовании, позволяют предположить, что комбинация D-маннозы и экстракта толокнянки может быть рассмотрена в качестве безопасного и эффективного варианта профилактики ИНМП, что потенциально должно привести к сокращению использования антибиотиков. Регулярное использование профилактических препаратов способно дать шанс женщинами с РИМП сократить прием противомикробных препаратов, и, как следствие, избежать побочных эффектов от приема антибиотиков.
ВЫВОДЫ
- Комплексное применение антибактериальных средств и препаратов, в состав которых входит D-манноза, экстракт клюквы, толокнянка и магний (например, «D-манноза Суперкомплекс») у пациентов с обострением РИМП достоверно снижает частоту рецидива заболевания в течение времени проведения метафилактики.
- Применение «D-манноза Суперкомплекс» пролонгирует безрецидивный период у пациентов с РИМП после окончания антибактериальной терапии. Длительность безрецидивного периода коррелирует с длительностью приема D-маннозы, что соответствует современным представлениям о механизме действия препарата.
- Препарат «D-манноза Суперкомплекс» хорошо переносится пациентами. Количество НЯ в группе «D-манноза Суперкомплекс» и плацебо было сопоставимо. Нежелательных явлений и аллергических реакций, связанных, по мнению исследователей, с применением исследуемого препарата, во время приема препарата зарегистрировано не было.
- Удобная форма приема в виде пакетика-саше однократно в день позволяет добиться высокой комплаентности со стороны пациенток, в связи с чем комплексы, содержащие D-маннозу, экстракт клюквы, арбутин и магний, могут быть рекомендованы как безопасное и эффективное средство метафилактики РИНМП.
- Представленные данные исследования свидетельствуют о том, что комплексные препараты, в состав которых входит D-манноза, экстракт клюквы, толокнянка и магний (например, «D-манноза Суперкомплекс») могут рассматриваться с позиции доказательной медицины как перспективное средство комплексной этиопатогенетической терапии для пролонгации безрецидивного периода у пациентов с обострением РИМП.
ЛИТЕРАТУРА
- Lenger SM, Bradley MS, Thomas DA, Bertolet MH, Lowder JL, Sutcliffe S. D-mannose vs other agents for recurrent urinary tract infection prevention in adult women: a systematic review and meta-analysis. Am J Obstet Gynecol 2020;223(2):265.e1-265.e13. https://doi.org/10.1016/j.ajog.2020.05.048.
- Казилов Ю.Б., Гаджиева З.К. Распространенность различных нарушений мочеиспускания. Урология 2016;(5):109-14. [Kazilov YB, Gadzhieva ZK. Prevalence of various voiding disorders. Urologiya = Urologiia 2016;(5):109-14. (In Russian)].
- Гаджиева З. К., Казилов Ю. Б. Особенности подхода к профилактике рецидивирующей инфекции нижних мочевыводящих путей. Урология 2016;(3. Приложение 3):65–76. [Gadzhieva Z.K., Kazilov Y.B. The features in preventing recurrent lower urinary tract infection. Urologiya = Urologiia 2016;(3. Suppl. 3):65-76. (In Russian)].
- O’Neill, J. Tackling Drug-Resistant Infections Globally: Final Report and Recommendations. Review on Antimicrobial Resistance. URL: https://amrreview.org/sites/default/files/160518_Final%20paper_with%20cover.pdf
- Синякова Л.А., Косова И.В. Профилактика рецидивов инфекций мочевыводящих путей. Урология 2009;(2):22-25. [Sinyakova L.A., Kosova I.V. Prophylaxis of recurrences of urinary tract infection Urologiya = Urologiia 2009;(2):22-25. (In Russian)].
- Кузьменко А.В., Кузьменко В.В., Гяургиев Т.А. Эффективность применения фосфомицина трометамола при остром неосложненном цистите. Урология 2018;(6):70-75. [Kuzmenko A, Kuzmenko V, Gyaurgiev T. Efficiency of fosfomycin trometamol for treatment of acute uncomplicated cystitis. Urologiya = Urologiia 2018;(6):70-5. (In Russian)].
- Палагин И.С., Сухорукова М.В., Дехнич А.В., Эйдельштейн М.В., Перепанова Т.С., Козлов Р.С., и др. Состояние антибиотикорезистентности возбудителей внебольничных инфекций мочевыводящих путей в России, Беларуси и Казахстане: результаты многоцентрового международного исследования «ДАРМИС-2018». Урология 2020:(1):19-31. [Palagin I.S., Sukhorukova M.V., Dekhnich A.V., Edelstein M.V., Perepanova T.S. Kozlov R.S. et al. Current state of antibiotic resistance of pathogens causing community-acquired urinary tract infections in Russia, Belarus and Kazakhstan: results of the international multicenter study DARMIS-2018. Urologiya = Urologiia 2020;(1):19-31.
- Рафальский В.В., Страчунский Л.С., Кречикова О.И., Эйдельштейн И.А., Ахметова Л.И., Бабкин П.А., и др. Резистентность возбудителей амбулаторных инфекций мочевыводящих путей по данным многоцентровых микробиологических исследований UTIAP-I и UTIAP-H. Урология 2004;(2):13-7. [Rafalsky V.V., Strachunsky L.S., Krechikova O.I., Eidelstein I.A., Akhmetova L.I., Babkin P.A., et al. Resistance of hospital urinary infection pathogens by the data of multicenter microbiological studies UTIAP-I AND UTIAP-II. Urologiya = Urologiia 2004;(2):13-7.(In Russian)].
- Перепанова Т.С., Козлов Р.С., Руднов В.А., Синякова Л.А., Палагин И.С. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов». Федеральные клинические рекомендации. Изд.дом «Уромедиа», Москва, 2020 г, 110 с. [Perepanova T.S., Kozlov R.S., Rudnov V.A., Sinyakova L.A., Palagin I.S. Antimicrobial therapy and prevention of infections of the kidneys, urinary tract and male genital organs. Federal clinical guidelines. Publishing house "Uromedia", Moscow, 2020, 110 p. (In Russian)].
- Kahlmeter G. An international survey of the antimicrobial susceptibility of pathogens from uncomplicated urinary tract infections: the ECO.SENS Project. J Antimicrob Chemother 2003;51(1):69-76. https://doi.org/10.1093/jac/dkg028.
- Miftode E, Dorneanu O, Leca D, Teodor A, Mihalache D, Filip O, Luca V. Antimicrobial resistance profile of E. coli and Klebsiella spp. from urine in the Infectious Diseases Hospital Iaşi. Rev Med Chir Soc Med Nat Iasi 2008;112(2):478-82.
- Negus M, Phillips C, Hindley R. Recurrent urinary tract infections: a critical review of the currently available treatment options. Obstet Gynecol 2020;22(2):115–21.
- Terlizzi ME, Gribaudo G, Maffei ME. UroPathogenic Escherichia coli (UPEC) infections: virulence factors, bladder responses, antibiotic, and non-antibiotic antimicrobial strategies. Front Microbiol 2017;8:1566. https://doi.org/10.3389/fmicb.2017.01566.
- Bonkat G, Bartoletti R, Bruyère F, Cai T, Geerlings SE,. Köves B, et al. EAU guidelines on urological infections.34 p. URL: https://uroweb.org/guidelines/urological-infections
- Sauer MM, Jakob RP, Eras J, Baday S, Eriş D, Navarra G, et al. Catch-bond mechanism of the bacterial adhesin FimH. Nat Commun 2016;7:10738. https://doi.org/10.1038/ncomms10738.
- Zhou G, Mo WJ, Sebbel P, Min G, Neubert TA, Glockshuber R, et al. Uroplakin Ia is the urothelial receptor for uropathogenic Escherichia coli: evidence from in vitro FimH binding. J Cell Sci 2001;114(22):4095-103. https://doi.org/10.1242/jcs.114.22.4095.
- Domenici L, Monti M, Bracchi C, Giorgini M, Colagiovanni V, Muzii L, et al. D-mannose: a promising support for acute urinary tract infections in women. A pilot study. Eur Rev Med Pharmacol Sci 2016;20(13):2920-5.
- Bouckaert J, Berglund J, Schembri M, de Genst E, Cools L, Wuhrer M, et al. Receptor binding studies disclose a novel class of high-affinity inhibitors of the Escherichia coli FimH adhesin. Mol Microbiol 2004;55(2):441-55. https://doi.org/10.1111/j.1365-2958.2004.04415.x.
- Committee on herbal medicinal products (HMPC). Assessment report on Arctostaphylos uva-ursi (L.) Spreng., folium. 2012. URL : https://www.pharmacompass.com/pAssets/pdf/pubchem/arctostaphylos-uva-ursi-l.pdf.
- Перепанова Т.С., Синякова Л.А., Локшин К.Л. Клинические рекомендации. Цистит у женщин. 2021. 35 с. [Perepanova T.S., Sinyakova L.A., Lokshin K.L. Clinical guidelines. Cystitis in women 2021. 35 p. (In Russian)].
- Albert X, Huertas I, Pereiro I, Sanfélix J, Gosalbes V, Perrotta C. Antibiotics for preventing recurrent urinary tract infection in non-pregnant women. Cochrane Database of Systematic Reviews 2004;2004(3):CD001209. https://doi.org/10.1002/14651858.cd001209.pub2.
- Beerepoot MAJ. Lactobacilli vs antibiotics to prevent urinary tract infections. Arch Intern Med 2012;172(9):704. https://doi.org/10.1001/archinternmed.2012.777.
- Foxman B. Epidemiology of urinary tract infections: incidence, morbidity, and economic costs. Am J Med 2002;113(1):5-13. https://doi.org/10.1016/s0002-9343(02)01054-9.
- Michaels EK, Chmiel JS, Plotkin BJ, Schaeffer AJ. Effect of D-mannose and D-glucose on Escherichia coli bacteriuria in rats. Urol Res 1983;11(2). https://doi.org/10.1007/bf00256954.
- Urinary tract infection (recurrent): antimicrobial prescribing. URL: http://tinyurl.com/ya74guo6.
- Quintus J, Kovar KA, Link P, Hamacher H. Urinary excretion of arbutin metabolites after oral administration of bearberry leaf extracts. Planta Med 2005;71(2):147-52. https://doi.org/10.1055/s-2005-837782.
- Maris P. Modes of action of disinfectants. Revue Scientifique et Technique de l’OIE 1995;14(1):47-55. https://doi.org/10.20506/rst.14.1.829.
- Carcia de Arriba S, Stammwitz U, Pickartz S, Coclik V, Bodinet C, Nolte KU. Änderungen des Urin-pH-Werts haben keinen Einfluss auf die Wirksamkeit von Uvae ursi folium. Zeitschrift für Phytotherapie 2010;31(02):95-7.
- Geetha RV, Roy A, Lakshmi T. Nature’s Weapon against urinary tract infection. IJDDR 2011;3(3):85-100.







