В России, как и во всем мире, наблюдается неуклонный рост заболеваемости и распространенности онкологических новообразований. Это связано как c увеличением числа провоцирующих факторов, так и с повышением продолжительности жизни населения. В 2012 г. в Российской Федерации был зарегистрирован 525 931 случай злокачественных новообразований (в том числе около 241 000 случаев у мужчин). Прирост онкологической заболеваемости за прошедшее десятилетие (с 2002 по 2012 г.) составил 18%, а показатель распространенности злокачественных новообразований за указанный период вырос на 37,2% и достиг 2095,4 на 100 000 населения в 2012 г. [1].
Одну из лидирующих позиций в структуре заболеваемости злокачественными новообразованиями мужского населения России по-прежнему занимает рак предстательной железы (РПЖ) (11,9%). При этом в возрастной группе 60 лет и старше у мужчин одна из доминирующих нозологий также представлена злокачественным поражением предстательной железы (ПЖ) (15,7%). Показатель распространенности этого заболевания в 2012 году составил 93,7 на 100 000 населения. В структуре смертности от злокачественных новообразований более 30% составляют лица в возрасте моложе 60 лет, что свидетельствует о чрезвычайно высокой социальной значимости ранней диагностики, профилактики и лечения онкологических заболеваний у данной категории больных [2].
За последние десятилетия достигнуты значительные успехи в совершенствовании технологий диагностики и лечения РПЖ. Однако это заболевание остается одной из сложных и актуальных проблем во всех странах мира. Для России ее решение особенно важно, учитывая негативные демографические процессы – высокую смертность и старение населения [3]. Известно, что с увеличением возраста растет частота возникновения сердечно-сосудистой патологии, что не всегда позволяет проводить таким пациентам радикальное органуносящее оперативное лечение. В этом случае возможно применение альтернативных малоинвазивных методов лечения РПЖ, таких как высокоинтенсивная сфокусированная ультразвуковая (HIFU) аблация ПЖ [4].
В мировой периодической печати имеются публикации, в которых анализируется эффективность и безопасность этого метода [5, 6, 7]. Однако, данные касающиеся показаний и противопоказаний к HIFU аблации ПЖ с учетом оценки и анализа значимых прогностических факторов на дои послеоперационном этапе не представлены. На наш взгляд так и не определены четкие критерии отбора больных к применению этого метода лечения, не предопределена роль морфологических, в том числе иммуногистохимических маркеров в оценке прогноза течения заболевания после HIFU аблации ПЖ. Таким образом, исследование, посвященное комплексному изучению влияния клинических, лабораторных и морфологических маркеров на выбор метода лечения локализованного РПЖ с помощью нового альтернативного малоинвазивного метода, каким является HIFU терапия, крайне актуально.
Цель исследования: изучить значение клинических, лабораторных и морфологических маркеров в оценке прогноза результатов лечения локализованного РПЖ методом HIFU аблации.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Объектом исследования явились 75 пациентов с локализованным, подтвержденным морфологически РПЖ, находившихся на лечении в клинике урологии клинической больницы имени С.Р. Миротворцева СГМУ. Всем больным было проведено первичное оперативное лечение РПЖ методом HIFU аблации на аппарате "Ablatherm Integrated Imaging"® (EDAP TMS, Франция) с предшествующей трансуретральной резекцией ПЖ.
Общая группа больных (n=75) была подразделена на две выборки: 1-я группа – больные с отсутствием рецидива опухоли (n=60) и 2-я группа – пациенты с доказанным путем морфологического исследования биоптатов резидуальной ткани ПЖ после HIFU аблации рецидивом опухоли (n=15). При этом соблюдалось достижение сопоставимости групп по характеристикам, способным влиять на изучаемый результат исследования. Для сравнительной оценки двух групп учитывались данные клинического, инструментального, лабораторного, морфологического обследования. Проводился анализ с учетом следующих показателей: возраст пациента, дои послеоперационный уровень ПСА, результаты морфологического исследования до и после лечения (показатель суммы баллов по Глисону, относительная доля позитивных биопсийных столбиков, наличие периневральной и лимфоваскулярной инвазии).
Гистохимические и иммуногистохимические реакции проводились на серийных парафиновых срезах биоптатов ПЖ, используя стрептавидин-биотиновый метод (Dako) и систему Reveal-biotin-free polyvalent DAB, в качестве хромогена – диаминобензидин (Dako). Для иммуногистохимического исследования были использованы 16 коммерческих моноклональных антител, разделенных на группы по функциональной значимости: маркер пролиферативной активности (PCNA); регулятор клеточного цикла (Р53); маркеры апоптоза (bcl-2, ВАХ); маркер ангиогенеза (VEGF); маркеры гормональной активности (АR, ER); маркер межклеточных взаимодействий (Е-кадгерин); простатический онкомаркер (AMACR). Результаты иммуногистохимического исследования (PCNA, P53, экспрессия на рецепторы андрогенов и эстрогенов – ядерная экспрессия) оценивались полуколичественнм методом при помощи гистосчета по формуле Нs=∑ Р х I (где Iинтенсивность окрашивания, Р – процент окрашенных клеток). При реакции с AMACR, Bcl2, и Е кадгерином, VEGF, ВАХ (цитоплазматическая и мембранная экспрессия) использовалась качественная оценка. Морфометрическое исследование иммуногистохимических препаратов проводилось с использованием системы анализа цифровых изображений медицинского Микровизора µVizo-103.
Статистически данные представлены в виде медианы и интерквартильных рангов. Тест Wilcoxon использовался для сравнения данных до и после лечения. Взаимосвязь исследуемых данных клинического обследования и послеоперационного морфологического исследования с частотой развития рецидива РПЖ после HIFU аблации ПЖ определялась на основании оценки результатов корреляционного анализа. При расчетах с целью перекрестной верификации корреляционной связи нами использовались как параметрический коэффициент корреляции Пирсона, так и непараметрический – Спирмена. Во всех статистических анализах, p< 0.05 использовался для определения статистической значимости.
РЕЗУЛЬТАТЫ
Средний возраст больных составил 63,5±1,0 года и варьировал от 55 до 84 лет. Продолжительность наблюдения результатов после HIFU аблации ПЖ в среднем была равна 24,6±1,7 месяцам и колебалась от 12 до 36 месяца. У всех пациентов 1-й группы изначально была диагностирована различной степени дифференцировки мелкоацинарная аденокарцинома. Суммы балов по градации Глисона распределились в следующем процентном соотношении: в 57,5% случаев – 3+3=6 баллов, в 17,9 % – 3+4=7 баллов, в 12,8% – 2+3=5 баллов, в 11,8% – 4+4=8 баллов. В 59% случаев аденокарцинома сочеталась с доброкачественной гиперплазией и простатической интраэпителиальной неоплазией высокой и низкой степени. Относительный объем злокачественного поражения биоптата составлял 43,1±1,1%. У пациентов 2-й группы также в 98% преобладала мелкоацинарная аденокарцинома, в единичных случаях наблюдалась криброзная форма. Градация по шкале Глисона выглядела следующим образом: в 53,6% случаев – 3+3=6 баллов, в 16,8% – 3+4=7 баллов, в 17,8% – 2+3=5 баллов, в 6,4% – 4+4=8 баллов, в 6,3% – 4+5=9 баллов. Сочетание аденокарциномы с доброкачественной гиперплазией и простатической интраэпителиальной неоплазией высокой и низкой степени отмечено в 15,8% наблюдений. Относительный объем злокачественного поражения биоптата составлял 59,2±1,0%.
1. Взаимосвязь предоперационного уровня сывороточного PSA и его плотности с частотой развития рецидива РПЖ. В группе больных с отсутствием рецидива опухоли в среднем предоперационный уровень PSA был равен 10,69+1,56 нг/мл. В 50% случаев у данной группы этот показатель находился в промежутке 6,2-15,1 нг/мл. В группе больных с рецидивом опухоли в среднем предоперационный уровень PSA был равен 21,9±7,22 нг/мл. Доля рецидивов у больных с предоперационным уровнем сывороточного PSA в диапазоне < 10 нг/мл равна 0,08±0,07, а при уровне PSA > 20 нг/мл прогрессия заболевания наблюдается у большинства больных – 0,56+0,17. Полученные данные демонстрируют взаимосвязь высоких цифр предоперационного уровня PSA и высокой вероятности возникновения рецидива РПЖ после лечения. В группе больных с отсутствием рецидива опухоли в среднем плотность PSA была равна 0,35±0,06 нг/мл/см3. В группе больных с рецидивом опухоли в среднем плотность PSA составляла 1,17±0,52 нг/мл/см3. Данные свидетельствуют об увеличении доли возникновении рецидивов при увеличении плотности PSA. Показатели частоты возникновения рецидива в приведенных интервалах плотности PSA существенно отличаются, при этом различие статистически значимое (р < 0,05).
2. Зависимость частоты развития рецидива РПЖ от доли позитивных биопсийных столбиков. В среднем, показатель относительной доли позитивных биопсийных столбиков в общей группе был равен 0,35±0,05, при минимальном значении равном 0 (отсутствие аденокарциномы при трансректальной мультифокальной биопсии), максимальном – 1 (обнаружение злокачественной опухоли во всех столбиках). Наиболее часто наблюдаемое значение признака было равно 0,5. В 50 % случаев показатель доли позитивных биопсийных столбиков находился в пределах 0,18-0,5. В группе больных с отсутствием рецидива опухоли в среднем показатель доли позитивных биопсийных столбиков был равен 0,25±0,05, при минимальном значении признака равном 0, максимальном — 1. В 50% случаев в данной группе этот показатель находился в промежутке 0,17-0,4. В группе больных с рецидивом опухоли в среднем значение доли позитивных биопсийных столбиков было равно 0,55±0,07, при минимальном значении признака равном 0,07, максимальном — 1. В 50% случаев у данной группы этот показатель находился в промежутке 0,2-0,68. Данные свидетельствуют, что риск возникновения рецидива РПЖ после HIFU аблации существенно возрастает, когда позитивные столбики составляют более половины от общего числа.
3. Значение суммы баллов по шкале Глисона в оценке вероятности возникновения рецидива после HIFU аблации предстательной железы. В группе больных с отсутствием рецидива опухоли в среднем сумма баллов по шкале Глисона была равна 5,1±0,25 балла. В 50% случаев среди данной группы этот показатель находился в промежутке 4-6 баллов. В группе больных с рецидивом опухоли в среднем сумма Глисона была равна 6,20±0,5 баллов. В 50% случаев в данной группе этот показатель находился в промежутке 5-7 баллов. В нашем исследовании доля рецидивов у больных с суммой Глисона 4 балла равна 0,05±0,07, с суммой Глисона 5 баллов равна 0,14±0,08, с суммой Глисона 6 баллов равна 0,40±0,17, с суммой Глисона 7 баллов равна 0,78±0,16, с суммой Глисона 8 баллов равна 1,0±0,18, с суммой Глисона 9 баллов равна 1,5±0,19. Данные свидетельствуют об увеличении доли возникновении рецидивов при увеличении суммы баллов по шкале Глисона.
4. Наличие периневральной инвазии и развитие рецидива опухоли после HIFU аблации предстательной железы. Мы исследовали случаи с периневральной инвазией (ПНИ) в предоперационных патоморфологических образцах ПЖ, полученных при биопсии. Периневральная инвазия определялась как присутствие аденокарциномы в периневральных пространствах в пределах ткани ПЖ. К данному критерию относили все случаи наличия периневральной инвазии: как единичной, так и выраженной. В группе больных с отсутствием рецидива опухоли в 13,9% случаев выявлена периневральная инвазия, в то время как в группе больных с рецидивом опухоли наличие периневральной инвазии отмечалось чаще – 46,1%. У 40% больных ПНИ не обнаружена. Данные свидетельствуют об увеличении доли возникновении рецидивов при наличии периневральной инвазии. При этом различия являются статистически достоверными (р < 0,05).
5. Роль лимфоваскулярной инвазии в прогнозировании исходов HIFU аблации предстательной железы. Лимфоваскулярная инвазия определялась как обнаружение опухолевых клеток в пределах эндотелия лимфатических и/или кровеносных сосудов ПЖ. Именно наличие инвазированного эндотелия было необходимым условием для разграничения лимфоваскулярной инвазии от псевдоэмболов, когда опухолевые массы заполняют просвет ацинусов железы, которые не имеют эндотелия. Этот же критерий применялся и для того, чтобы отличить фокусы периневральной инвазии от лимфоваскулярной инвазии. В группе больных с отсутствием рецидива опухоли после оперативного лечения в подавляющем большинстве случаев (95%) отмечалось отсутствие лимфоваскулярной инвазии. В группе больных с рецидивом опухоли также у большей части было выявлено отсутствие лимфоваскулярной инвазии (58,4%). Однако, в группе больных, у которых выявлена лимфоваскулярная инвазия, случаи развития рецидива значительно преобладают над вариантом заболевания с отсутствием рецидива.
6. Иммуногистохимические маркеры в оценке прогноза лечения локализованного железы методом HIFU аблации. При сравнительном изучении экспрессии иммуногистохимических маркеров в группе с отсутствием рецидива экспрессия ядерного маркера пролиферации PCNA в среднем составляла Hs=97,2 и была в пределах от Hs=70 до Hs=160; в группе с рецидивом в среднем Hs=147,8, минимальный показатель Hs=50, максимальный Hs=270.
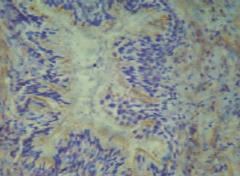
Рис. 1. Слабо выраженная цитоплазматическая экспрессия Amacr в эпителии ПЖ в группе пациентов с отсутствием рецидива. Окраска: иммуногистохимия с антителом Amacr Ув.400
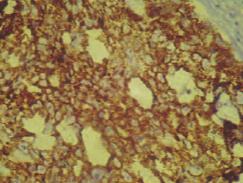
Рис. 2. Выраженная цитоплазматическая экспрессия Amacr в эпителии ПЖ в группе пациентов с последующим рецидивом. Окраска: иммуногистохимия с антителом Amacr Ув.600
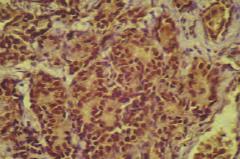
Рис. 3. Выраженная ядерная экспрессия Р53 в эпителии ПЖ в группе пациентов без рецидива. Окраска: иммуногистохимия с антителом Р53. Ув.400
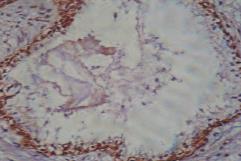
Рис.4. Выраженная экспрессия Bcl2 в резервном эпителии ПЖ в группе пациентов с последующим рецидивом. Окраска: иммуногистохимия с антителом Bcl2. Ув.400
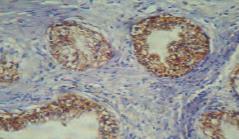
Рис.5. Умеренно выраженная экспрессия Е кадгерина в эпителии ПЖ(мембранная) в группе пациентов без рецидива. Окраска: иммуногистохимия с антителом Е кадгерином. Ув.400
Экспрессия онкомаркера AMACR отмечалась в виде зерен коричневого цвета в цитоплазме эпителия желез и диффузно в строме. В группе без рецидива экспрессия данного маркера чаще была слабая, в единичном случае экспрессия (4%) была умерена, в 30% отсутствовала в цитоплазме эпителия желез (рис. 1). В группе с рецидивом в 38% случаев экспрессия была умеренной, в 4% – выраженной (рис. 2), 30,7% – слабой и в 26,7% – отсутствовала.
Экспрессия маркера супрессии апоптоза bcl2 в группе без рецидива во всех случаях была слабой и отмечалась в виде коричневой окраски цитоплазмы эпителия желез (рис. 3). Во второй группе экспрессия была в 18,7% выраженной, в 56,2% – умеренной, в 25% – слабой (рис. 4).
Мембранная и цитоплазматическая экспрессия маркера клеточной адгезии Е – кадгерина в первой группе была выраженной во всех случаях (рис. 5), во второй группе в 40% случаев экспрессия была умеренной, в 60% – выраженной.
Экспрессия васкулоэндотелиального фактора была примерно одинакова в двух группах, она отмечалась в цитоплазме эпителия желез, стенке сосудов и диффузно в строме. В цитоплазме эпителия желез, и в сосудистой стенке экспрессия данного маркера была умеренной 60-70% случаях в обеих группах, в 3040% – слабой интенсивности. В строме предстательной железы пациентов обеих групп преобладала слабоинтенсивная реакция.
Экспрессия ВАХ в двух группах была практически одинакова (рис. 6). Ядерная экспрессия маркера регулятора клеточного цикла Р53 отмечается в эпителии предстательных желез. В первой группе с благоприятным клиническим исходом гистосчет в среднем составляет 102,5 и колебался в пределах от 80 до 200. Во второй группе величина гистосчета составляла в среднем 65 и колебалась в пределах от 15 до 120. Экспрессия эстрогенов была положительна во всех случаях. В первой группе в 67% отмечалась выраженная цитоплазматическая экспрессия данного маркера, в 33% случаев экспрессия была умеренной (рис. 7). Во 2-й группе в 75% случаев экспрессия данного маркера была выраженной, в 25% случаев – умеренной (рис. 8).
Экспрессия андрогенов была примерно одинакова в двух группах (рис. 9). Средняя величина гистосчета в первой группе составила 129,5, во 2-й группе – 131.
ОБСУЖДЕНИЕ
Результаты проведенного исследования показали, что с увеличением уровня PSA повышается риск развития рецидива рака после HIFU аблации ПЖ. Рост числа случаев рецидива наблюдается также и при увеличении показателя плотности PSA[8]. О взаимосвязи показателя относительной доли позитивных биопсийных столбиков и частоты развития рецидива заболевания свидетельствуют полученные данные, из которых видно, что при показателе доли позитивных биопсийных столбиков < 0,2 случаи рецидива достигали 17%, а при показателе > 0,5 – 59%. Тенденция к явному росту числа рецидивов прослеживается при повышении суммы баллов по шкале Глисона [9, 10]. О влиянии периневральной инвазии на частоту возникновения рецидива указывает то, что в 40% случаев рецидива имеется этот признак против 15% – при отсутствии периневральной инвазии. Также значительно преобладают случаи рецидива у больных с наличием лимфоваскулярной инвазии над случаями рецидива у больных с отсутствием данного признака: 75% против 17% соответственно. Результаты расчетов коэффициентов корреляции показали, что между всеми независимыми признаками и зависимым параметром «рецидив» существует прямая статистически значимая (р < 0,05) корреляционная связь. Наибольшую корреляционную связь с рецидивом имеют следующие признаки: PSA, плотность PSA, сумма Глисона, лимфоваскулярная инвазия, выраженная экспрессия иммуногистохимических маркеров (PCNA, AMACR, bcl2), слабая экспрессия маркера регуляции клеточного цикла (Р53). Между долей положительных биопсийных столбиков и рецидивом корреляционная связь слабая.
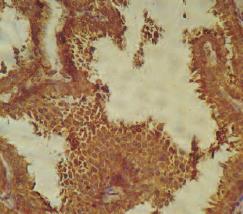
Рис. 6. Выраженная цитоплазматическя экспрессия ВАХ в эпителии ПЖ в группе пациентов без рецидива. Окраска: иммуногистохимия с антителом ВАХ. Ув.400
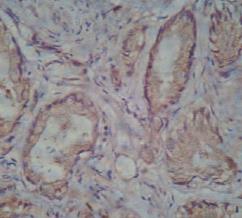
Рис. 7. Слабо выраженная цитоплазматическая экспрессия на рецепторы эстрогенов в эпителии ПЖ в группе пациентов без рецидива. Окраска: иммуногистохимия с антителом ER. Ув.400
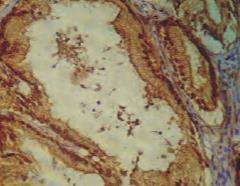
Рис. 8. Выраженная цитоплазматическая экспрессия на рецепторы эстрогенов в эпителии ПЖ в группе пациентов с последующим рецидивом. Окраска: Ув.400
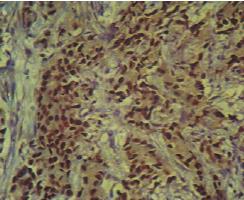
Рис. 9. Выраженная ядерная экспрессия рецепторов андрогенов в эпителии ПЖ в группе пациентов с рецидивом. Окраска: иммуногистохимия с антителом AR. Ув.400
ЗАКЛЮЧЕНИЕ
Проведенное нами исследование свидетельствует о необходимости комплексной оценки факторов риска развития рецидива опухоли на дооперационном этапе. Использованная нами панель молекулярно-биологических маркеров позволяет выявлять пациентов с высоким риском рецидива заболевания после HIFU аблации ПЖ. Таким больным необходимо более тщательное наблюдение в послеоперационном периоде для осуществления адекватных лечебных мероприятий.
ВЫВОДЫ
1. Наиболее высокой прогностической ценностью и информативностью в прогнозировании рецидива РПЖ после HIFU аблации ПЖ обладают следующие факторы: уровень сывороточного PSA и его плотность, сумма баллов по шкале Глисона, лимфоваскулярная и периневральная инвазии.
2. Для оценки дальнейшего прогноза после лечения целесообразно применение иммуногистохимических маркеров с использованием нескольких антител. Наиболее объективными маркерами благоприятного прогноза является: экспрессия PCNA до Hs=160, слабая или отрицательная экспрессия AMACR, слабая цитоплазматическая сия bcl2, ядерная экспрессия Р53 более
3. Пациенты с выраженной экспрессией иммуногистохимических маркеров (PCNA, AMACR, bcl2), слабой экспрессией маркера регуляции клеточного цикла (Р53), сниженной экспрессией Е-кадгерина, несмотря на положительную динамику клинико – лабораторных, инструментальных и объективных данных, могут рассматриваться как группа риска продолженного злокачественного роста либо развития рецидива РПЖ, что предполагает назначение им в послеоперационном периоде дополнительных методов лечения.
4. Показатели пролиферативной активности, блокаторов апоптоза и клеточной адгезии не зависят от срока после проведенного лечения методом HIFU аблации, что позволяет при необходимости делать контрольную биопсию до появления у больного клинических признаков рецидива заболевания.
5. При планировании лечения пациентов до и после HIFU аблации предстательной железы необходима комплексная оценка факторов риска рецидива новообразования.
ЛИТЕРАТУРА
1. Русаков И.Г. Тезис к программе Президента РФ по снижению смертности от онкологических заболеваний к 2018 г.// Онкология сегодня. 2013. №2. С. 10-11.
2. Чиссов В.И. Злокачественные новообразования в России в 2011 году. [Под ред. Чиссова В.И., Старинского В.В., Петровой Г.В.] – М.: ФГБУ «МНИОИ им. П.А. Герцена» Минздрава России. 2013. 289 с.
3. Максимова Т.М. Белов В.Б. Ззаболеваемость злокачественными новообразованиями и смертность от них в России и некоторых зарубежных странах. // Проблемы социальной гигиены, здравоохранения и истории медицины. 2012. №1. С. 9-12.
4. Аполихин О.И., Сивков А.В., Шадеркин И.А. HIFU-терапия рака предстательной железы. // Экспериментальная и клиническая урология. 2011. № 2 – 3. С.48-53.
5. Шосси К. Мировой опыт HIFU-терапии РПЖ. // Экспериментальная и клиническая урология. 2011. № 2 – 3. С.44-47.
6. Blana A, Walter B, Rogenhofer S, Rogenhofer S, Wieland WF. High-intensity focused ultrasound for the treatment of localized prostate cancer: 5-year experience. // Urol. 2004. Vol. 63, № 2. P. 297–300.
7. Chaussy C, Thuroff S. The status of high-intensity focused ultrasound in the treatment of localized prostate cancer and the impact of a combined resection. // Curr Urol Rep. 2003. Vol. 4, № 3. P. 248–252.
8. Попков В.М., Фомкин Р.Н., Блюмберг Б.И. Прогностические факторы в оценке эффективности результатов лечения больных локализованным раком простаты с помощью HIFU аблации. // Саратовский научно – медицинский журнал. 2013. Т. 9, № 1. С.116-121.
9. Попков В.М., Фомкин Р.Н., Блюмберг Б.И. Возможности прогнозирования рецидива рака простаты после HIFU-аблации с помощью математического моделирования. // Саратовский научно-медицинский журнал. 2013. Т. 9, № 2. С. 314–320.
10. Фомкин Р.Н., Воронина Е.С., Попков, В.М., Маслякова Г.Н., Блюмберг Б.И. Патоморфоз рака простаты при лечении высокоинтенсивным сфокусированным ультразвуком (HIFU). // Онкоурология. 2013. № 1. С. 55-62.







