ВВЕДЕНИЕ
Анализ мочи является наиболее доступным и информативным исследованием, позволяющим в совокупности с другими показателями диагностировать заболевания мочеполовой, эндокринной, сердечно-сосудистой и других систем организма. Одним из главных критериев ее оценки является цвет. В условиях сбалансированного питания у здорового человека моча соломенно-желтая, но даже изменения оттенков желтого может говорить о произошедших нарушениях гомеостаза [1, 2].
В клинической практике врача встречаются образцы мочи, соответствующие всем цветам радуги: красный, оранжевый, желтый, зеленый, голубой, синий, фиолетовый [3]. В каждом случае важно знать причину и возможные последствия для своевременного начала лечения. Так, например, красный оттенок бывает при употреблении в пищу продуктов с соответствующими пигментами (ежевика, черная смородина, свекла и др.), а также вследствие приема лекарственных препаратов, например, амидопирина. Но чаще всего такой цвет говорит о наличии в моче большого количества эритроцитов [1, 3, 4]. Оранжевое окрашивание – это не только проявление погрешностей в диете или медикаментозной терапии рифампицином, изониазидом, фурадонином и рядом других медикаментов, но и симптом обезвоживания, инфекции мочевых путей, заболеваний печени и желчевыводящих путей [1, 5]. Инфекции мочевыводящих путей, вызванные синегнойной палочкой, способны придавать моче голубовато-зеленоватый оттенок. Но подобные изменения возможны так же при потреблении соответствующих пищевых красителей и медикаментов, включая пропофол, метоклопрамид, индометацин [1, 5, 6].
У пациентов с протеинурией, пиурией, хилурией, шистосомозом, отравлениях тяжелыми металлами моча становиться серовато-белой.
Таким образом, изменение цвета мочи может быть вызвано многообразием факторов, за исключением случаев ее фиолетового окрашивания. Согласно литературным данным, такое явление, как синдром фиолетового или пурпурного мочеприемника, связано исключительно с инфекцией мочевыводящих путей при наличии постоянного мочевого дренажа [5, 7, 8].
Но остается загадкой, почему среди множества пациентов с урологическими катетерами и перманентно рецидивирующей бактериурией пурпурный оттенок встречается крайне редко. N. Sabanis и соавт. в своем литературном обзоре, анализировавшем открытые литературные источники, представленные в PubMed, показали, что почти за 40-летний период (с 1978 по 2017 годы) описано всего 246 подобных случаев (112 клинических наблюдений и 134 пациента включенных в различные группы исследований) [8].
В настоящей работе представлен случай окрашивания мочи в фиолетовый цвет у пациентки 75 лет с микроцистисом и гидронефротической трансформацией левой почки, дренированной путем нефростомии.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациентка П., 75 лет, семь лет назад установлен диагноз уротелиального рака мочевого пузыря. За этот период она перенесла 5 трансуретральных резекций (ТУР) в различных специализированных учреждениях города. Первая операция осложнилась повреждением устья левого мочеточника, развитием пиелокаликоуретерэктазии, что потребовало установки стента, а спустя 2 года – нефростомического дренажа. Профилактика рецидивов рака проводилась путем интрапузырной химиотерапии и БЦЖ-терапии. Последний рецидив зарегистрирован 3 года назад. В тот же период диагностирован микроцистис, пузырно-мочеточниковый рефлюкс и пиелокаликоэктазия справа.
Хроническая инфекция мочевыводящих путей на фоне нефростомической трубки требовала регулярной санации, согласно результатам бактериологических исследований. Посевы мочи в различные периоды показывали рост Klebsiella aerogenes, Enterococcus, Proteus mirabilis. При этом цвет мочи не изменялся. Окрашивание мочи в фиолетовый цвет проявилось с момента высевания в бактериологических исследованиях Morganella morganii.
На пятый год наблюдений развился синдром фиолетового мочеприемника (рис. 1).
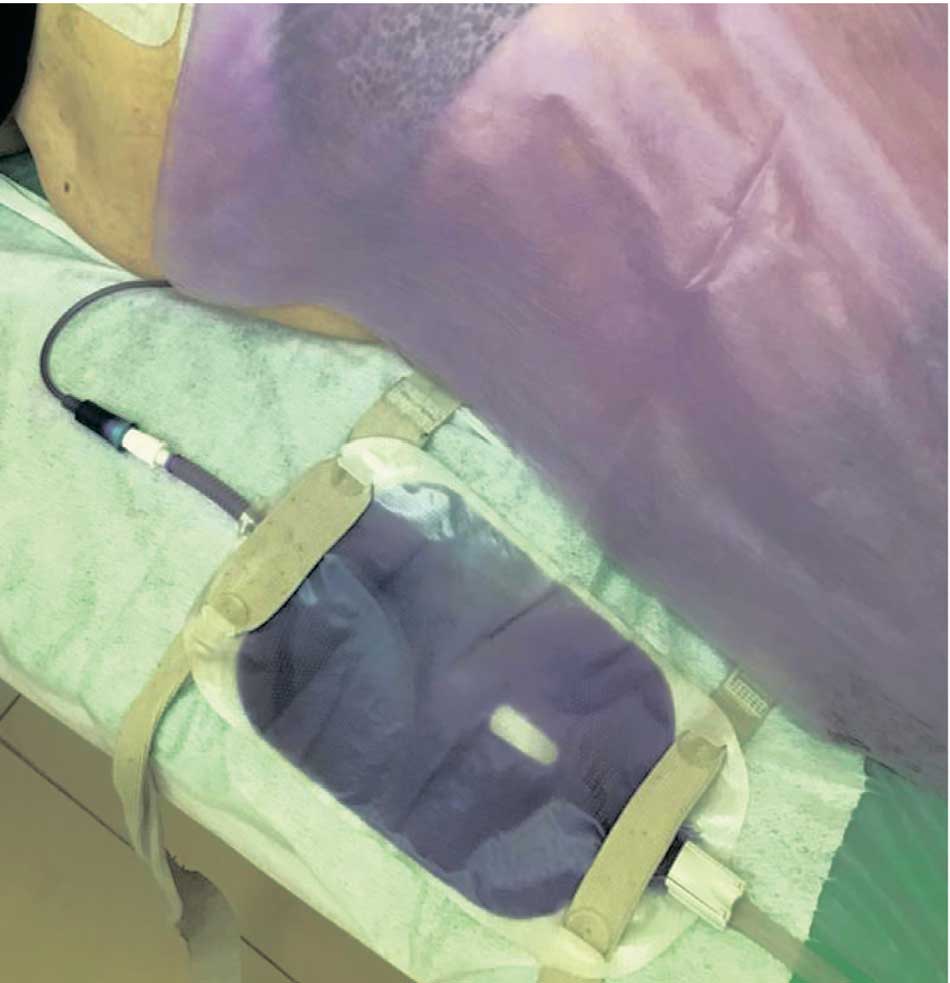
Рис. 1. Фиолетовое окрашивание мочи, выделяемой по нефростомическому дренажу
Fig. 1. Violet coloration of urine excreted through a nephrostomy drainage
В общем анализе мочи определялась перманентная лейкоцитурия до 20-30 в п/зрения, бактериурия и щелочная кислотность (pН 7,5). Проводились регулярные смены нефростомического дренажа и еженедельные замены мочеприемников. Проводимая терапия, показывала временно положительную лабораторную динамику и сохранение пурпурного окрашивания мочи. Общее состояние весь период наблюдения оставалось удовлетворительным, без проявлений интоксикации, с сохранением работоспособности и физической активности.
ОБСУЖДЕНИЕ
Впервые официально синдром фиолетового мочеприемника был описан в 1978 году [9, 10]. Хотя упоминания о подобном окрашивании мочи можно встретить гораздо раньше в различных исторических мемуарах. Например, у короля Георга III была синяя моча во время приступа хронического запора [11]. Современные исследования доказали связь этого явления с инфекцией мочевыводящих путей у пациентов исключительно при наличии постоянного мочевого катетера, преимущественно из поливинилхлорида (ПВХ). Также было определено, что фиолетовое окрашивание мочи в подавляющем большинстве случаев развивается у женщин. Факторами риска являются также повышенное содержание триптофана в пище, щелочная кислотность мочи и запоры [5, 8]. Объяснением этому является изученный патогенез этого синдрома, который связан с расщеплением триптофана до индола. В норме микробиота толстого кишечника приводит к дезаминированию поступающего в организм с пищей триптофана с образованием индола, который поступает в портальный кровоток, достигает печени и где преобразуется до индоксилсульфата. Индоксилсульфат выделяется с мочой, но патогенные бактерии мочи вырабатывая сульфатазу и фосфатазу приводят к его расщеплению в индоксил. Преимущественно в щелочной моче индоксил окисляется до синего пигмента индиго и красного индирубина. Именно они растворяются в пластике и, следовательно, вызывают изменение цвета мочи в мешке мочеприемника [5, 8, 9].
К бактериям ответственным за развитие этого каскада химических реакций относятся Providencia stuartii, Providencia rettgeri, Klebsiella pneumoniae, Proteus mirabilis, Escherichia coli, Morganella morganii или Pseudomonas aeruginosa [7, 8, 10].
Важно отметить, что даже среди одного вида бактерии не всегда приводят к пурпурному окрашиванию мочи, что объясняет редкость патологии.
В представленном нами клиническом наблюдении у пациентки были все факторы риска развития синдрома пурпурного мочеприемника. Лечение антибактериальными препаратами, согласно бактериологическому исследованию, не привело к положительному эффекту. Только продолжительная комплексная коррекция гастроэнтерологических нарушений, кислотности мочи и антибиотикотерапии привели к уменьшению насыщенности окраски.
ВЫВОДЫ
Синдром фиолетового или пурпурного мочеприемника – редко встречающееся проявление каскада химических реакций, спровоцированных инфекцией мочевыводящих путей. Как правило, это состояние не усугубляет течение основного заболевания и не сопровождается дизурией или лихорадкой. В тоже время, изменение окрашивания мочи в фиолетовый оттенок говорит о необходимости санации мочевых путей, а также анализа функционального состояния почек и кишечника.
ЛИТЕРАТУРА
- Севастьянова К.И. Биохимический анализ мочи. Влияние продуктов питания и лекарственных препаратов на цвет мочи. Научный альманах 2016;16(2-3):183-6. [Sevastyanova K.I. Biochemical analysis of urine. The influence of food and drugs on urine color. Nauchnyy al'manakh = Scientific Аlmanac 2016;16(2-3):183-6. (In Russian)]. https://doi.org/10.17117/na.2016.02.03.183.
- Noor Azhar M, Bustam A, Naseem FS, Shuin SS, Md Yusuf MH, Hishamudin NU, Poh K. Improving the reliability of smartphone-based urine colorimetry using a colour card calibration method. Digit Health 2023;9:20552076231154684. https://doi.org/10.1177/20552076231154684.
- Осьмушкина А.В., Ветошкин А.Е. Изменение цвета мочи – норма и патология. Scientist (Russia) 2021;17(3):23. [Osmushkina A.V., Vetoshkin A.E. Change in urine color norm and pathology. Scientist (Russia) 2021;17(3):23. (In Russian)].
- Гуляева О.В. Гематурия у детей: дифференциальный диагноз. Актуальные вопросы педиатрии. Материалы межрегиональной научно-практической конференции с международным участием 2024:44-8. [Gulyaeva O.V. Hematuria in children: differential diagnosis. Current issues in pediatrics. Proceedings of the interregional scientific and practical conference with international participation 2024:44-8. (In Russian)].
- Kalsi DS, Ward J, Lee R, Handa A. Purple urine bag syndrome: a rare spot diagnosis. Dis Markers 2017;2017:9131872. https://doi.org/10.1155/2017/9131872.
- Çöllüoğlu T, Aksu MH, Önalan O, Akın Y. An interesting observation: prolonged green urine can be a combined effect of decreased liver and renal function in a patient with heart failure-a case report. Eur Heart J Case Rep 2023;7(12):ytad570. https://doi.org/10.1093/ehjcr/ytad570.
- Vanumu DS, Mantha SP, Suvvari P, Kodisharapu PK. Prolonged indwelling percutaneous nephrostomy leading to purple urinary bag syndrome in palliative care setting: a case report. Indian J Palliat Care 2023;29(3):324-7. https://doi.org/10.25259/IJPC_162_2022.
- Sabanis N, Paschou E, Papanikolaou P, Zagkotsis G. Purple urine bag syndrome: more than eyes can see. Curr Urol 2019;13(3):125-32. https://doi.org/10.1159/000499281.
- Abe M, Furuichi M, Ishimitsu T, Tojo A. Analysis of purple urine bag syndrome by low vacuum scanning electron microscopy. Med Mol Morphol 2022;55(2):123-30. https://doi.org/10.1007/s00795-022-00313-0.
- Pallath AM, Gopan G, Tm A. Purple urine bag syndrome. Clin Med (Lond) 2023;23(3):270. https://doi.org/10.7861/clinmed.2023-0132.
- Arnold WN. King George III's urine and indigo blue. Lancet 1996;347(9018):1811-3. https://doi.org/10.1016/S0140-6736(96)91622-0.







