ВВЕДЕНИЕ
Трансуретероуретероанастомоз (ТУУА) впервые описал C. Higgins в 1935 году, а в 1963 году C.V. Hodges и соавт. представили первую серию пациентов, которым был проведен ТУУА [1-2]. Тем не менее, ТУУА достаточно редко применяется в урологической практике. Наиболее частым показанием к данной операции является необходимость замещения протяженного участка дистального отдела мочеточника, в таких случаях ТУУА является альтернативой уретероцистоанастомозу или илеоуретеропластике [3]. В детской урологии методика применяется при лечении отдаленных осложнений реимплантации мочеточника и при нейрогенном мочевом пузыре [4, 5]. Различные исследования показали, что ТУУА у детей является безопасной и эффективной процедурой, которая сопряжена с низкой частотой ранних и поздних послеоперационных осложнений [4-6].
В 2007 году A. Piaggio и соавт. впервые сообщили об успешном применении лапароскопического ТУУА у детей [7]. На сегодняшний день это единственная публикация, посвященная лапароскопическому ТУУА, которую мы обнаружили в литературе. Поскольку лапароскопическая хирургия стала нашим предпочтительным подходом для различных реконструктивных операций мы применили малоинвазивный подход и для ТУУА. В данной статье описаны наши результаты лапароскопического ТУУА у детей.
Цель исследования: оценить результаты применения лапароскопического ТУУА у детей.
МАТЕРИАЛЫ И МЕТОДЫ
Проведено ретроспективное мультицентровое исследование в которое были включены 11 пациентов. Возраст детей варьировался от 9 месяцев до 11 лет (медиана 72 месяца), мальчиков было 7 (63,6%), девочек – 4 (36,4%). Всем пациентам был выполнен лапароскопический ТУУА в период с 2013 по 2019 годы.
ТУУА выполнялся в двух клинических ситуациях. У 8 (72,7%) пациентов ТУУА применялся при наличии обструктивного мегауретера или пузырно-мочеточникового рефлюкса после реимплантации мочеточника. Выбор метода операции осуществлялся интраоперационно после оценки анатомических изменений и состояния дистального отдела мочеточника. Показаниями к ТУУА служили выраженные рубцовые изменения в зоне уретеровезикального соустья, дефицит длины мочеточника, а также нейрогенный мочевой пузырь. Эти факторы значительно уменьшали вероятность успеха повторной реимплантации. В 3 (27,3%) случаях показанием к ТУУА служило наличие нейрогенного мочевого пузыря с выраженным снижением емкости, резистентного к антихолинергическим препаратам, отсутствием эффекта от введения ботулотоксина и осложненного мегауретером со значительной дилатацией дистального отдела мочеточника. Выполнение ТУУА позволяло использовать расширенную дистальную часть мочеточника для уретероцистоаугментации.
У всех пациентов при проведении ТУУА «мочеточник-донор» был расширен. «Мочеточник-реципиент» имел нормальный диаметр в 4 (36,4%) случаях, у 7 (63,6%) детей отмечалась его дилатация.
Хирургическая техника. Операции проводились под общим обезболиванием в положении ребенка на спине. Предоперационно выполнялась уретроцистоскопия, после чего мочевой пузырь дренировался уретральным катетером Фолея возрастного диаметра. В брюшную полость устанавливались 3 лапароскопических порта диаметром 3 или 5 мм в зависимости от возраста ребенка. Троакар для лапароскопа вводился в брюшную полость по средней линии выше пупка, троакары для инструментов – на уровне или немного ниже пупка в боковых областях. На уровне подвздошных сосудов рассекалась брюшина и выделялся «мочеточник-донор».
При выполнении повторного вмешательства проводилась мобилизация мочеточника в дистальном направлении, насколько это было возможно, после чего принималось решение о методе операции. В случаях ТУУА мочеточник пересекался максимально дистально, культя его перевязывалась. Следующим этапом было выделение противоположного мочеточника на уровне пересечения с подвздошными сосудами и формирование тоннеля позади сигмовидной кишки, соединяющего оба дефекта брюшины. «Мочеточник-донор» перемещался на противоположную сторону через образованный тоннель, при необходимости применялась его дополнительная мобилизация или укорочение. Выполнялась продольная уретеротомия на медиальной стенке «мочеточника-реципиента», и накладывался уретероуретероанастомоз непрерывным синтетическим рассасывающимся швом нитью 5/0 или 6/0.
При симультанном выполнении ТУУА и уретероцистоаугментации, «мочеточник-донор» пересекался несколько выше подвздошных сосудов. Его проксимальный конец выделялся и удлинялся, в том числе за счет выпрямления изгибов. Дополнительно мобилизовался и противоположный мочеточник, который также был расширенный и извитой, таким образом уменьшалось расстояние между обоими мочеточниками. Дистальный отдел «мочеточника-донора» выделялся до уретеровезикального соустья, после чего полностью детубуляризировался и вшивался в поперечный разрез мочевого пузыря. Необходимо отметить, что мобилизация мочеточников всегда проводилась с максимальной осторожностью и деликатностью с целью сохранения адекватного кровоснабжения.
Дренирование верхних мочевых путей не применялось у 9 (81,8%) пациентов. В 1 (9,1%) случае интраоперационно в дистальный отдел мочеточника-реципиента был установлен внутренний стент, проксимальный конец стента помещен в мочеточник-донор. У 1 (9,1%) ребенка отведение мочи осуществлялось нефростомой, которая была установлена в связи с обструктивным пиелонефритом за один месяц до ТУУА. У всех пациентов в брюшной полости оставлялся дренаж.
Статистический анализ. Для проверки нормальности распределения полученных непрерывных переменных применялся критерий Шапиро-Уилка. Статистическая обработка результатов исследования проводилась с использованием программ MS Excel и STATISTICA 13.
РЕЗУЛЬТАТЫ
Все хирургические вмешательства были выполнены лапароскопическим доступом, без конверсии, средняя длительность операции составила 165,4±28,9 минут при изолированном ТУУА и 326±41,0 минут при симультанном выполнении ТУУА и уретероцистоаугментации. Интраоперационных осложнений не наблюдалось, кровопотеря была незначительной (в пределах 30 мл) у всех пациентов.
В раннем послеоперационном периоде у 1 (9,1%) ребенка отмечено осложнение в виде подтекания мочи по дренажу из брюшной полости в течение 8 дней. У данного пациента с нейрогенным мочевым пузырем ТУУА выполнялся в связи с рецидивом пузырно-мочеточникового рефлюкса после реимплантации мочеточника, при этом дренирование верхних мочевых путей не проводилось. На девятые сутки после операции подтекание мочи прекратилось самостоятельно.
Продолжительность дренирования мочевого пузыря уретральным катетером составляла 2-14 дней (8,0±5,0) в зависимости от первоначального диагноза, выполненной операции и наличия послеоперационных осложнений. У двух пациентов, которым проводилось дренирование верхних мочевых путей, нефростома была удалена на 7 сутки, стент извлечен через 4 недели после операции.
Отдаленный результат прослежен у всех детей, длительность наблюдения составила от 8 месяцев до 5 лет (медиана 12,4 месяцев). При контрольном обследовании отдаленных послеоперационных осложнений не выявлено, у пациентов с ранее имеющимся мегауретером отмечено уменьшение степени дилатации чашечнолоханочной системы и мочеточника (рис. 1).
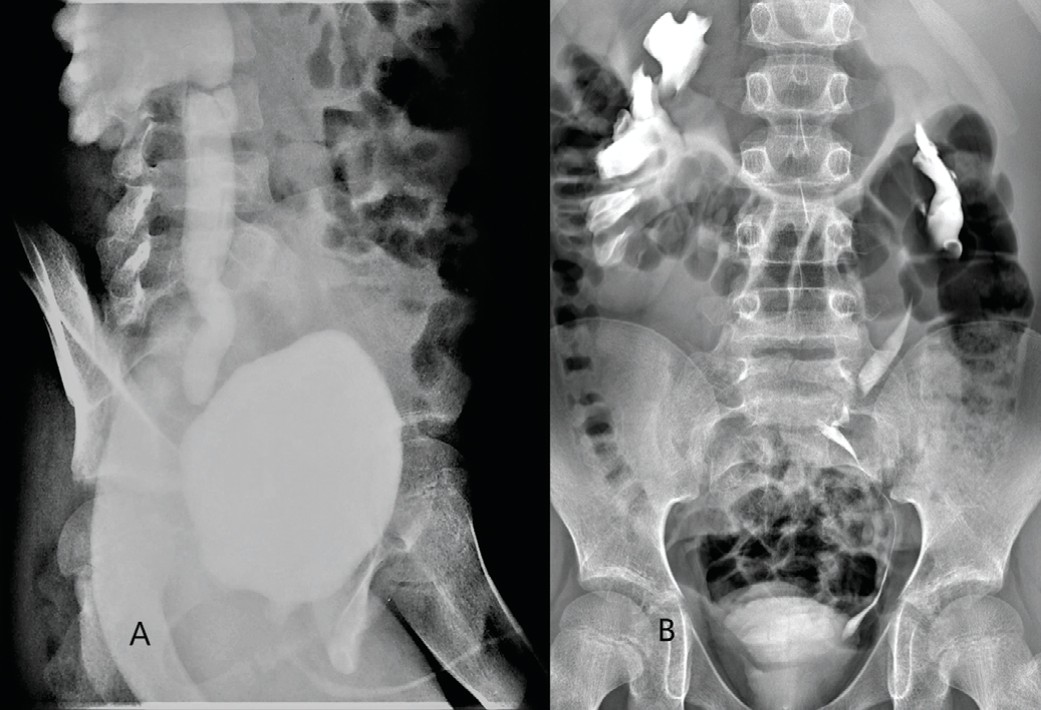
Рис. 1. А – Микционная цистоуретрограмма после реимплантации мочеточника, до ТУУА: определяется пузырно-мочеточниковый рефлюкс справа IV степени, стриктура нижней трети правого мочеточника (указана стрелкой) В – Экскреторная урограмма через 6 месяцев после ТУУА: уменьшение дилатации собирательной системы правой почки, визуализируется зона анастомоза, мочеточники не расширены
Fig. 1. А – Voiding cystourethrogram after ureteral reimplantation, before TUUA: right vesicoureteral reflux grade IV, stricture of the lower third of the right ureter В – Excretory urogram 6 months after TUUA: reduction of dilatation of the collective system of the right kidney, anastomosis zone is visualized, the ureters are not dilated
У 3-х детей с нейрогенным мочевым пузырем после уретероцистоаугментации отсутствовали эпизоды недержания мочи между катетеризациями, по данным уродинамического обследования имелся адаптированный мочевой пузырь без признаков гиперактивности. Емкость мочевого пузыря до операции составляла 50, 80 и 125 мл, после аугментации – 120, 160 и 175 мл соответственно (рис. 2).
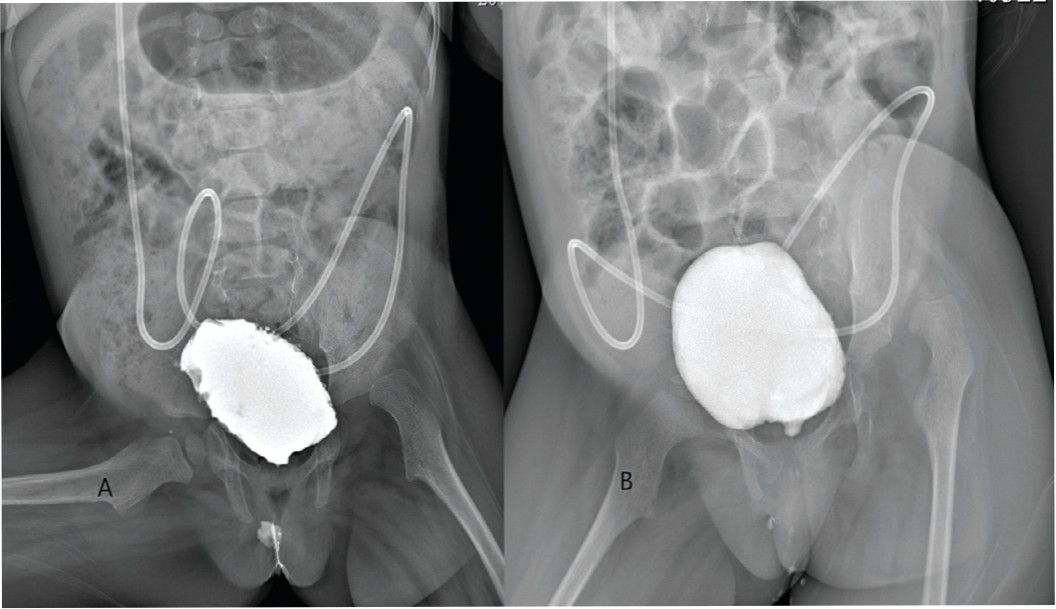
Рис. 2. А – Микционная цистограмма до ТУУА (объем мочевого пузыря 50 мл) В – Микционная цистограмма через 6 месяцев после ТУУА (объем мочевого пузыря 120 мл)
Fig. 2. А – Voiding cystogram before TUUA (bladder volume 50 ml) В – Voiding cystogram 6 months after TUUA (bladder volume 120 ml)
ОБСУЖДЕНИЕ
ТУУА достаточно долго применяется в детской урологии и является хорошо изученным методом хирургического лечения. Основные опасения, связанные с этой операцией, связаны с необходимостью формирования анастомоза между патологически измененным и здоровым мочеточниками, после чего обе почки будут дренироваться в мочевой пузырь общим мочеточником. Потенциальным осложнением является стриктура межмочеточникового анастомоза с нарушением оттока мочи из обеих почек, и необходимостью сложной повторной реконструкции.
Действительно, в ранних публикациях, посвященных ТУУА, частота серьезных осложнений достигала 20%, в некоторых случаях они приводили к летальному исходу [8-10].
В шестидесятых годах прошлого века были описаны единичные случаи применения ТУУА у детей. В 1973 году G.N. Halpern и соавт. опубликовали первое большое исследование, в которое были включены 38 пациентов детского возраста, перенесших ТУУА. Результаты были прослежены у 22 пациентов. Из них в 4 случаях развился мочевой затек, в результате чего один пациент умер, у остальных 3 детей сформировалась стриктура мочеточника, им была выполнена заместительная кишечная пластика [8].
R.M. Ehrlich и D.G. Skinner сообщили о 5 случаях осложнений со стороны мочеточников, которые развились после ТУУА и в последующем потребовали сложных восстановительных операций. По мнению авторов, основными причинами развития осложнений были плохое кровоснабжение и недостаточная длина донорского мочеточника, что привело к ишемии и натяжению анастомоза [9].
В 1977 году I.L. Sandoz и соавт. опубликовали оригинальное исследование, в которое было включено 23 пациента, у 4 (17%) из них наблюдались послеоперационные осложнения. Были описаны основные хирургические приемы и принципы, касающиеся техники наложения анастомоза и дренирования мочевых путей, соблюдение которых позволяло предотвратить развитие осложнений [10].
Более поздние исследования с включением значительного количества пациентов как детского возраста, так и взрослых, демонстрируют, что ТУУА имеет низкий уровень послеоперационных осложнений и обструкция общего мочеточника встречается редко [6,11,12]. Вероятно, это связано с развитием хирургической техники, использованием атравматических инструментов, совершенствованием шовного материала [12].
О применении лапароскопического ТУУА у детей впервые сообщили L.A. Piaggio и R. González в 2006 году. В работе описано 3 случая, показанием к операции служили пузырно-мочеточниковый рефлюкс или обструктивный мегауретер после неудачной реимплантации мочеточника. Осложнений в этой небольшой серии не отмечено [7].
В нашем исследовании лапароскопический ТУУА после осложненной реимплантации мочеточника выполнен у 8 пациентов. Повторная операция на уретеровезикальном сегменте является сложной проблемой [13]. По литературным данным эффективность повторной реимплантации мочеточника составляет от 50 до 80% [14, 15]. При выполнении вмешательства на рубцово-измененных тканях затрудненo выделение мочеточника, мобилизация и тоннелизация стенки мочевого пузыря. Дефицит длины мочеточника является препятствием для формирования адекватной антирефлюксной защиты. Натяжение мочеточника приводит к его выскальзыванию из подслизистого тоннеля с развитием рецидивного пузырно-мочеточникового рефлюкса или к ишемии с образованием стриктуры анастомоза. При недостаточной длине мочеточника применяются такие приемы как широкое выделение мочевого пузыря с его фиксацией к подвздошной мышце, формирование лоскутов из его стенки или их комбинация [16]. Сформированным из стенки мочевого пузыря лоскутом можно заместить протяженный дефект мочеточника, однако таким способом сложно обеспечить надежную антирефлюксную защиту. Методики широко применяются у взрослых пациентов, при этом нет долгосрочных исследований, подтверждающих их безопасность у детей и отсутствие нарушений мочеиспускания в послеоперационном периоде. Еще одним фактором, значительно снижающим вероятность успеха повторной реимплантации мочеточника, является наличие нейрогенного мочевого пузыря с трабекулярной стенкой [12].
Вторым показанием к ТУУА в нашем исследовании была необходимость в выполнении цистоаугментации у 3-х пациентов с нейрогенным мочевым пузырем. Использование мочеточника для увеличения мочевого пузыря впервые описано B.M. Churchill и соавт. в 1993 году [13]. Сегодня этот метод считается более безопасным чем энтероцистоаугментация в связи с отсутствием метаболических нарушений, повышенного слизеобразования и риска развития онкологических заболеваний в послеоперационном периоде. Изначально уретероцистоаугментация применялась только симультанно с нефрэктомией при наличии мегауретера и нефункционирующей почки. Позже были описаны способы с сохранением почки: дистальный, наиболее расширенный отдел мочеточника используется для пластики мочевого пузыря, а проксимальный конец реимплантируется в мочевой пузырь или анастомозируется с контрлатеральным мочеточником [17]. ТУУА является более предпочтительным, так как позволяет гораздо больший сегмент дистального отдела мочеточника применить для увеличения мочевого пузыря.
Спорным вопросом остается необходимость дренирования верхних мочевых путей при ТУУА. В некоторых исследованиях рекомендуется использование внутреннего или наружного мочеточникового стента для предотвращения подтекания мочи через анастомоз [3, 18, 19]. В других работах показано, что частота послеоперационных осложнений при бездренажной операции не выше чем при стентировании мочеточника [4, 12]. В нашем исследовании только у 2 пациентов применялось дренирование стентом или нефростомой. Из 9 детей, которым был выполнен бездренажный ТУУА, длительное подтекание мочи отмечено только в 1 (11,1%) случае, при этом оно прекратилось самостоятельно и не привело к развитию осложнений отдаленном периоде.
На наш взгляд лапароскопический подход для ТУУА имеет ряд преимуществ по сравнению с открытой операцией. Лапароскопия обеспечивает хороший доступ для выполнения мобилизации и транспозиции мочеточника, наложения уретероуретероанастомоза. Применение современного эндоскопического оборудования с хорошей визуализацией и увеличением позволяет сохранить кровоснабжение мочеточников и сформировать прецизионный анастомоз. Низкий межмочеточниковый анастомоз на уровне подвздошных сосудов наиболее удобен для лапароскопического доступа, так как он может быть выполнен с минимальной мобилизацией толстой кишки. В литературе имеются сообщения о сдавлении донорского мочеточника за счет его перегиба в углу между аортой и нижней брыжеечной артерией [2]. В связи с этим некоторые авторы рекомендуют перемещать мочеточник на противоположную сторону выше нижней брыжеечной артерии, особенно при отсутствии избытка мочеточника [3]. У всех пациентов мы применяли низкий анастомоз с транспозицией мочеточника ниже артерии, при этом не наблюдали случаев обструкции. Аналогичные результаты были получены и в других исследованиях [7].
Недостатком лапароскопического ТУУА является необходимость длительного обучения хирургов. В то же время мы не столкнулись с какими-либо трудностями при освоении методики, что вероятно объясняется значительным опытом лапароскопической пиелопластики, реимплантации мочеточника и ипсилатерального уретероуретероанастомоза [20-22].
ВЫВОДЫ
Анализ накопленного нами опыта демонстрирует, что лапароскопический ТУУА является безопасным и эффективным методом хирургического лечения, который может быть применим в сложных клинических ситуациях.
ЛИТЕРАТУРА
- Higgins C. Trans-uretero-ureteral anastomosis. Report of a clinical case. J Urol 1935;34:349.
- Hodges CV, Moore RJ, Lehman TH, Behnam AM. Clinical experiences with transureteroureterostomy. J Urol 1963;90:552-62. doi:10.1016/ s0022-5347(17)64453-7.
- Noble IG, Lee KT, Mundy AR. Transuretero-ureterostomy: a review of 253 cases. Br J Urol 1997;79(1):20-23. doi:10.1046/ j.1464-410x.1997.02794.x.
- Hendren WH, Hensle TW. Transureteroureterostomy: experience with 75 cases. J Urol 1980;123(6):826-33. doi:10.1016/ s0022-5347(17)56151-0.
- Gosalbez R Jr, Kim CO Jr. Ureterocystoplasty with preservation of ipsilateral renal function. J Pediatr Surg 1996;31(7):970-5. doi:10.1016/s0022-3468(96)90425-x.
- Mure PY, Mollard P, Mouriquand P. Transureteroureterostomy in childhood and adolescence: long-term results in 69 cases. J Urol 2000;163(3):946-8. doi:10.1016/s0022-5347(05)67859-7.
- Piaggio LA, González R. Laparoscopic transureteroureterostomy: a novel approach. J Urol 2007;177(6):2311-4. doi:10.1016/ j.juro.2007.02.004.
- Halpern GN, King LR, Belman AB. Transureteroureterostomy in children. J Urol 1973;109(3):504-9. doi:10.1016/s0022-5347(17)60464-6.
- Ehrlich RM, Skinner DG. Complications of transureteroureterostomy. J Urol 1975;113(4):467-73. doi:10.1016/s0022-5347(17)59502-6.
- Sandoz IL, Paull DP, MacFarlane CA. Complications with transureteroureterostomy. J Urol 1977;117(1):39-42. doi:10.1016/ s0022-5347(17)58329-9.
- Rushton HG, Parrott TS, Woodard JR. The expanded role of transureteroureterostomy in pediatric urology. J Urol 1987;138(2):357- 63. doi:10.1016/s0022-5347(17)43145-4.
- Pesce C, Costa L, Campobasso P, Fabbro MA, Musi L. Successful use of transureteroureterostomy in children: a clinical study. Eur J Pediatr Surg 2001;11(6):395-8. doi:10.1055/s-2001-19730.
- Hendren WH. Reoperation for the failed ureteral reimplantation. J Urol 1974;111(3):403-11. doi:10.1016/s0022-5347(17)59976-0.
- Sheth KR, White JT, Stanasel I, Janzen N, Mittal A, Koh CJ, et al. Comparing treatment modalities for transplant kidney vesicoureteral reflux in the pediatric population. J Pediatr Urol 2018;14(6):554.e1-e6. doi:10.1016/j.jpurol.2018.07.006.
- Дубров В.И., Строцкий А.В. Хирургическое лечение пузырномочеточникового рефлюкса после уретероцистонеоанастомоза у детей: сравнение двух методик. Репродуктивное здоровье. Восточная Европа. 2019;9(5):637-45. [Dubrov V.I., Strotsky A.V. Surgical treatment of vesicoureteral reflux after ureterocystoneoanastomosis in children: a comparison of two methods]. Reproduktivnoe zdorov'e. Vostochnaja Evropa=Reproductive health. Eastern Europe. 2019;9(5):637-45. (In Russian)].
- Olsson CA, Norlén LJ. Combined Boari bladder flap-psoas bladder hitch procedure in ureteral replacement. Scand J Urol Nephrol 1986;20(4):279-84. doi:10.3109/00365598609024512.
- Churchill BM, Aliabadi H, Landau EH, McLorie GA, Steckler RE, McKenna PH, et al. Ureteral bladder augmentation. J Urol 1993;150(2Pt2):716-20. doi:10.1016/s0022-5347(17)35596-9.
- Barry JM. Surgical atlas transureteroureterostomy. BJU Int 2005;96(1):195-201. doi:10.1111/j.1464-410X.2005.05552.x.
- Chilton CP, Vordermark JS, Ransley PG. Transuretero-ureterostomy – a review of its use in modern paediatric urology. Br J Urol 1984;56(6):604-8. doi:10.1111/j.1464-410x.1984.tb06127.x.
- Каганцов И.М., Сизонов В.В., Дубров В.И., Бондаренко С.Г., Акрамов Н.Р., Шмыров О.С. и др. Уретероуретероанастомоз (уретеропиелоанастомоз) при удвоении верхних мочевых путей у детей. Урология 2018;(2):83-88. doi: 10.18565/urology.2018.2.83-88. [Kagantsov IM, Sizonov VV, Dubrov VI, Bondarenko SG, Akramov NR, Shmyrov OS, et al. Ureteroureteroanastomosis (ureteropyeloanastomosis) for duplex system of the upper urinary tract in children. Urologija = Urology 2018 May;(2):83-88. (In Russian)]. doi: 10.18565/ urology.2018.2.83-88.
- Каганцов И.М., Минин А.Е., Санников И.А. Лапароскопический доступ при выполнении пиелопластики у детей. Опыт четырехлетнего применения метода. Практическая медицина 2010;7(46):62-63. [Kagantsov IM, Minin A.E., Sannikov I.A. Laparoscopic access for pyeloplasty in children. Experience of four years of application of the method. Prakticheskaja medicina = Practical medicine 2010;7 (46):62-63. (In Russian)].
- Дубров В.И., Бондаренко С.Г. Лапароскопическая реимплантация мочеточника при лечении мегауретера у детей. Медицинский журнал 2018;(2):47-51. [Dubrov VI, Bondarenko SG. Laparoscopic ureteral reimplantation in the treatment of megaureter in children. Medicinskij zhurnal = Medical journal 2018;(2):47-51. (In Russian)].







