ВВЕДЕНИЕ
Замещающий почку липоматоз (ЗПЛ) – осложнение хронического, длительно существующего калькулезного пиелонефрита, проявляющееся экспансивной пролиферацией жировой ткани почечного синуса, распространяющейся на паранефральную клетчатку с увеличением ее массы, а также атрофией почечной паренхимы и резким нарушением функции почки.
Процесс имитирует жирсодержащую опухоль в воротах почки (липому, ангиомиолипому, липосаркому), вовлекающую в процесс саму почку и паранефральную клетчатку [1-5].
Примерно в 80% случаев ЗПЛ развивается у пациентов, длительно страдающих камнями почки с гидронефрозом и хроническим пиелонефритом. Таким образом, в основе развития ЗПЛ лежит хронический калькулезный пиелонефрит.
В русскоязычной литературе ЗПЛ еще не выделяется в отдельную форму вторичного хронического пиелонефрита и сам термин редко употребляется, но урологи во время операций по поводу хронического калькулезного пиелонефрита, диагностированного по результатам клинического обследования и экскреторной урографии, нередко встречаются с избыточным образованием жировой ткани в воротах почки и избыточным образованием жировой ткани, окутывающей почку со всех сторон. Такие морфологические изменения паранефральной клетчатки трактуются как хронический фиброзно-липоматозный педункулит и паранефрит, возникающие вследствие лоханочно-синусных экстравазатов, что обусловливает проникновение мочи и продуктов воспаления в синус почки с последующими изменения в его клетчатке. И только широкое внедрение в практику методов визуализации: ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволило выявить специфические признаки изменений в паренхиме почки, в клетчатке синуса почки и паранефральной клетчатке с увеличением ее массы, указывающие на возможное развитие ЗПЛ. Так, при УЗИ почек признаком ЗПЛ является увеличение центрального эхокомплекса почки с атрофией ее паренхимы, а при КТ и МРТ выявляется избыточное развитие жировой ткани как в синусе почки, так и в паранефральной области [6-10].
КЛИНИЧЕСКИЙ СЛУЧАЙ
С целью подтверждения особенностей клинического течения и результатов специальных методов обследования при ЗПЛ приводим наше наблюдение.
Пациент Х., 70 лет, поступил в клинику с жалобами на боли в поясничной области слева, наличие гнойного свища в области старого послеоперационного рубца в поясничной области слева, эпизоды повышения температуры тела до 38°С.
Из анамнеза: 25 лет назад оперирован по поводу камня лоханки левой почки. После операции периодически отмечал боли в поясничной области слева, эпизоды повышения температуры тела до 38°С. Эти состояния объяснялись обострением хронического пиелонефрита и купировались назначением курсов антибактериальной терапии. В 2005 году при выполнении УЗИ почек в период очередного обострения пиелонефрита был диагностирован рецидивный камень в левой почке. Из сопутствующих заболеваний у пациента выявлен сахарный диабет II типа. Камень увеличивался в размерах, но от предлагавшегося лечения пациент воздерживался. В 2015 году был диагностирован абсцесс в паранефральном пространстве слева. Абсцесс вскрыт и дренирован. После операции образовался свищ в поясничной области слева с умеренным гнойным отделяемым. От предлагавшегося оперативного лечения пациент отказывался.
Объективно: состояние средней тяжести, кожные покровы и видимые слизистые бледные. Лимфатические узлы не увеличены. Пульс 75 в 1 мин. АД 150/70 мм рт. ст. Живот мягкий, умеренно болезненный в левом подреберье, при глубокой пальпации в указанной области нечетко определяется плотное неподвижное образование, уходящее в подреберье. Симптом Пастернацкого положителен слева.
Данные лабораторных исследований. Общий анализ крови: эритроциты – 3,0х1012/л, гемоглобин – 90 г/л, лейкоциты – 16,5х109/л, нейтрофилы палочкоядерные 7%, нейтрофилы сегментоядерные 70%, лимфоциты 13%, моноциты 9%, эозинофилы 1%, СОЭ – 67 мм/ч.
Биохимический анализ крови: общий белок – 75 г/л, мочевина – 7,8 ммоль/л, креатинин – 136 мкмоль/л, билирубин общий – 10,4 мкмоль/л, глюкоза – 8,4 моль/л; натрий – 143 ммоль/л; калий – 5,4 ммоль/л; хлориды – 108 ммоль/л, АсАТ – 20 Ед/л, АлАТ – 23 Ед/л, амилаза – 42 Ед/л; С-реактивный белок – 84,2 мг/л, фибриноген – 10,4 г/л.
Общий анализ мочи: плотность – 1011, белок – 0,142 г/л, лейкоциты – 80 в п/з; бактерии – +++.
В посеве мочи роста микрофлоры не выявлено.
УЗИ почек: правая почка 122х50 мм, толщина паренхимы 14 мм. Эхоструктура паренхимы неоднородная за счет рубцово-склеротических изменений и кист диаметром до 22 мм в верхнем сегменте почки. Верхняя группа чашечек выполнена коралловидным конкрементом 46х42 мм.
Левая почка – 160х72 мм, паренхима истончена (9-11 мм), четко во всех отделах не дифференцируется, контуры почки бугристые, эхогенность паренхимы смешанная. Вся чашечно-лоханочная система выполнена коралловидным конкрементом. Чашечки расширены и заполнены содержимым неоднородной плотности (гной). Позади левой почки неправильной формы образование 130х61 мм с жидкостным содержимым неоднородной плотности (абсцесс).
КТ почек. Правая почка 65х128 мм, резко деформирована за счет истончения паренхимы верхней половины с кистозной трансформацией. Толщина паренхимы в среднем и нижнем сегментах почки до 25 мм, обычной плотности. Верхняя группа чашечек выполнена коралловидным конкрементом (до 50 мм). На 30 минуте нижняя и средняя группы чашечек, лоханка и видимая часть мочеточника контрастированы. Паранефральная клетчатка – без особенностей.
Левая почка 70х133 мм, резко деформирована, с признаками гидронефротической трансформации, паренхима истончена (5-8 мм), чашечно-лоханочная система тотально выполнена коралловидными конкрементами – наибольший непосредственно в лоханке (мах 38 мм). В толще измененной паренхимы и рядом с конкрементами в нижней группе чашечек визуализируются пузырьки газа. В воротах почки имеется массивная жировая структура размером 73х99х153 мм оттесняющая кпереди фасцию Героты, а также почечную вену, «раздвигающая» артериальные сосуды почки. Между задней поверхностью почки и левой поясничной мышцей локализуется образование неправильной формы 40х69х123 мм с жидкостным компонентом неоднородной плотности в центре (гной), а также с наличием пузырьков газа в верхних отделах где отмечается свищевой ход, идущий до кожи поясничной области. Диаметр свищевого хода 9 мм (рис. 1).
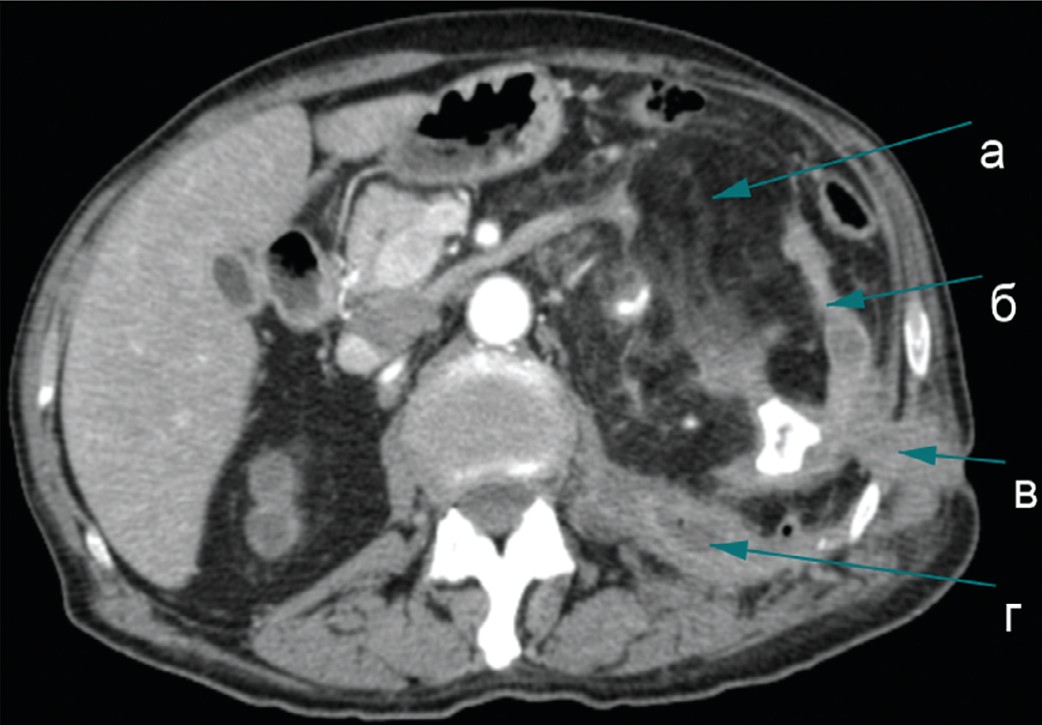
Рис. 1. КТ почек с контрастным усилением: а – жировая ткань, б – паренхима почки, в – свищевой ход, г – полость абсцесса
Fig. 1. CT scan of the kidneys with contrast enhancement: a - adipose tissue, b - kidney parenchyma, c - fistulous passage, d - abscess cavity
Заключение: МКБ, коралловидные камни обеих почек. Кистозная трансформация верхнего сегмента правой почки. Гидронефроз слева III ст., паранефральный абсцесс слева с наружным свищевым ходом; образование жировой плотности в воротах левой почки (подозрительное на ангиомиолипому с большим экстраренальным компонентом).
МРТ почек. Правая почка 95х62х81 мм. Паренхима почки сохранена по толщине в нижнем и среднем сегментах до 18 мм, в верхнем сегменте определяется неравномерное истончение паренхимы до 8-12 мм, с жидкостными скоплениями до 16 мм, с ограничением диффузии (гнойное содержимое). В верхнем сегменте почки камень до 3 см.
Левая почка 132х61х69 мм. Паренхима слева резко истончена, расширена верхняя группа чашечек, с высокобелковым содержимым с ограничением диффузии (гной), в верхней чашке определяется конкремент до 20 мм. В воротах левой почки определяется образование неоднородной структуры, с преимущественным преобладанием жировой ткани, размерами около 94х71х88 мм. В структуре образования прослеживаются ветви почечной артерии, почечная вена оттеснена кпереди. В просвете лоханки коралловидный конкремент. Между левой почкой и поясничной мышцей определяется полое толстостенное образование (99х64х33 мм), содержащее высокобелковую жидкость (гной). Это образование связано свищевым ходом с кожей поясничной области (рис. 2).
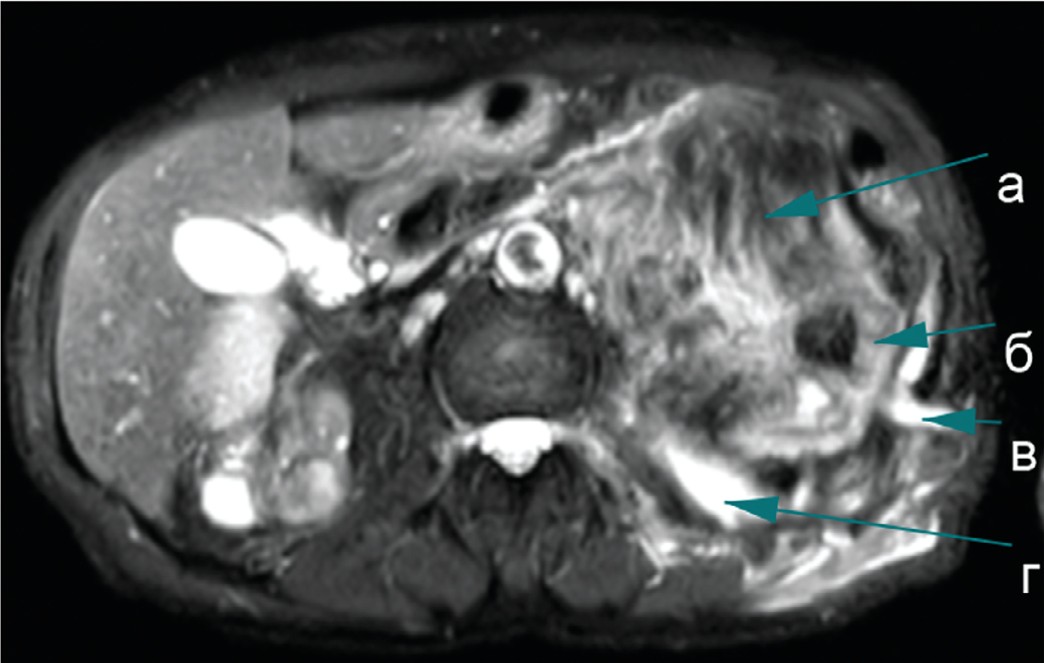
Рис. 2. МРТ, Т2-ВИ, аксиальная плоскость с жироподавлением: а – жировая ткань, б – паренхима почки, в – свищевой ход, г – полость абсцесса
Fig. 2. MRI, T2-WI, axial plane with fat suppression: a - adipose tissue, b - kidney parenchyma, c - fistulous passage, d - abscess cavity
Заключение. МР-картина конкрементов левой почки. Пионефроз слева. Паранефральный абсцесс (свищевая форма). Новообразование левой почки, вероятнее ангиомиолипома. Ограниченное скопление жидкости в верхнем полюсе правой почки (сегментарный гидронефроз) воспалительного характера.
Диагноз: МКБ (коралловидные камни обеих почек). Хронический двусторонний пиелонефрит, пионефроз слева, гнойный паранефрит свищевая форма.
Операция. Люмботомия слева, нефрэктомия, вскрытие паранефрального абсцесса, дренирование забрюшинного пространства.
При ревизии забрюшинного пространства установлено следующее: почка окружена мощной жировой капсулой. Паренхима определяется в полюсах почки, истончена, пальпаторно определяются очаги флюктуации. Средний сегмент представлен плотной жировой тканью, выраженный педункулит. Паранефральная клетчатка в области полюсов почки плотная, толщиной 2-3 см. В ретроренальном пространстве вскрыт абсцесс, выделилось до 60 мл гноя. Выполнена нефрэктомия.
Макропрепарат: левая почка с паранефральной клетчаткой 17х11х7 см, в лоханке коралловидный камень. Паренхима почки серо цвета с очагами некроза. На разрезе левой почки определяется опухолевидное образование желтого цвета до 3-х см с абсцессом в центре (рис. 3).
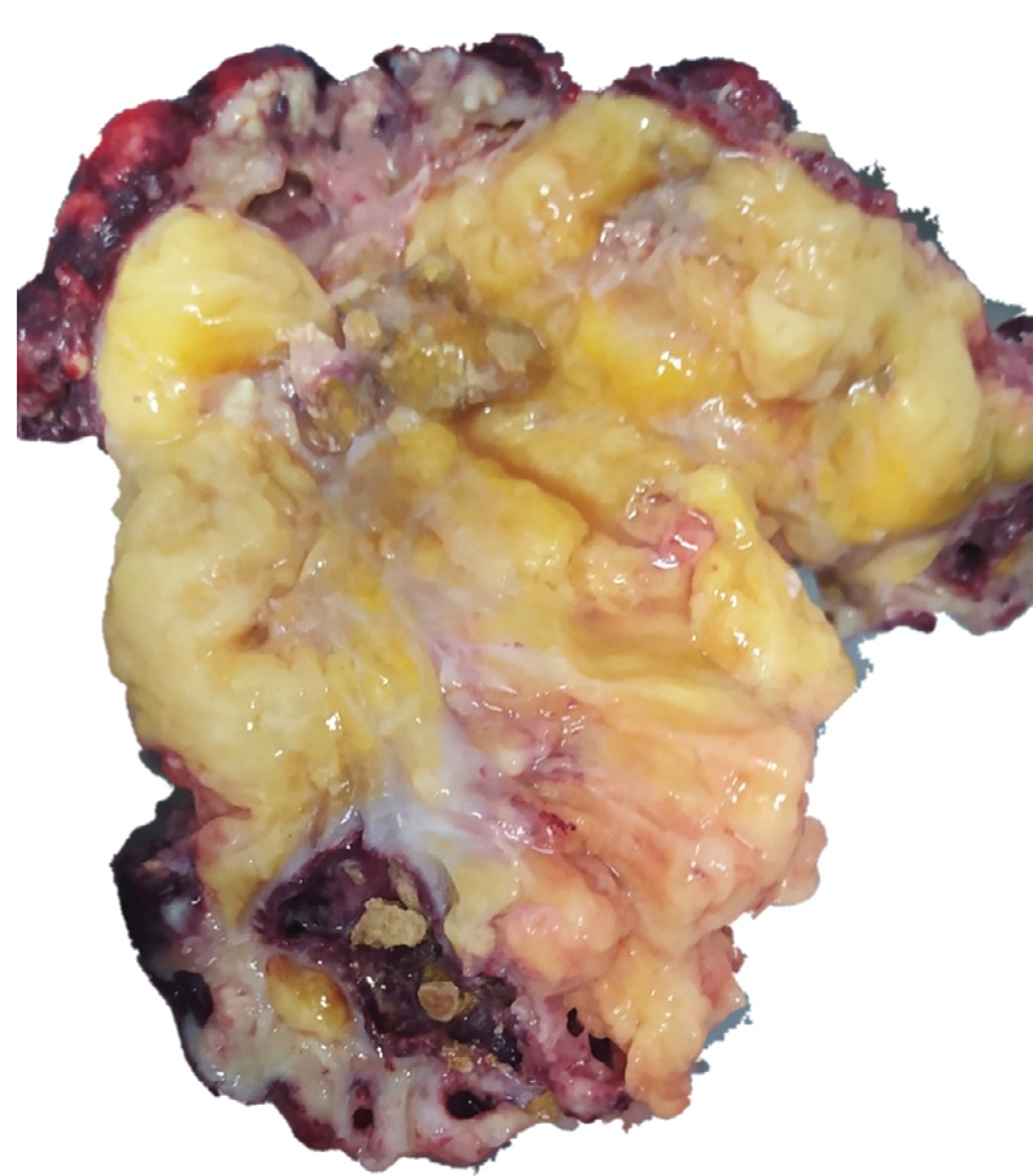
Рис. 3. Удаленная левая почка (макропрепарат). Средний сегмент паренхимы замещен жировой тканью
Fig. 3. The removed left kidney (macrodrug). The middle segment of the parenchyma is replaced by adipose tissue
Микроскопическое заключение: хронический активный пиелонефрит с выраженным нефросклерозом и атрофией паренхимы почки (рис. 4), в области узла жировая ткань с обширными полями фиброза и хроническим воспалением (рис. 5).
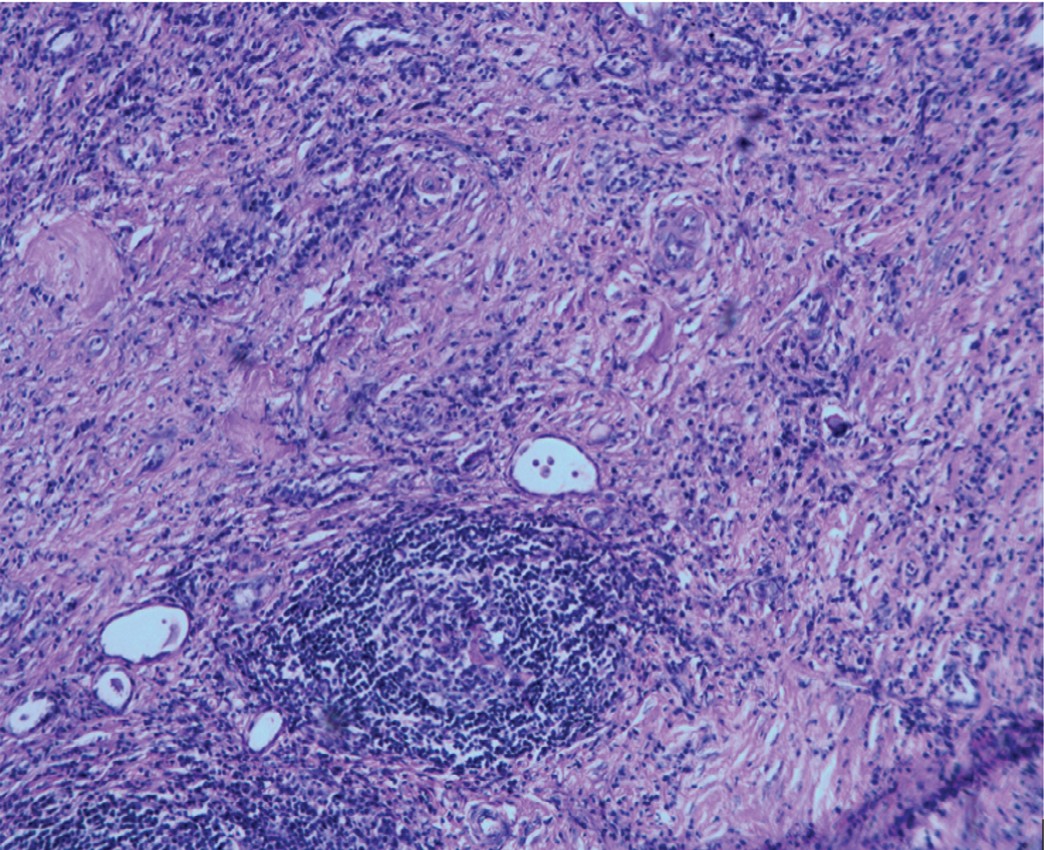
Рис. 4. Хронический пиелонефрит с нефросклерозом и атрофией паренхимы. Окраска гематоксилином и эозином. Увеличение 100
Fig. 4. Chronic pyelonephritis with nephrosclerosis and parenchyma atrophy. Hematoxylin and eosin stain. Magnification 100
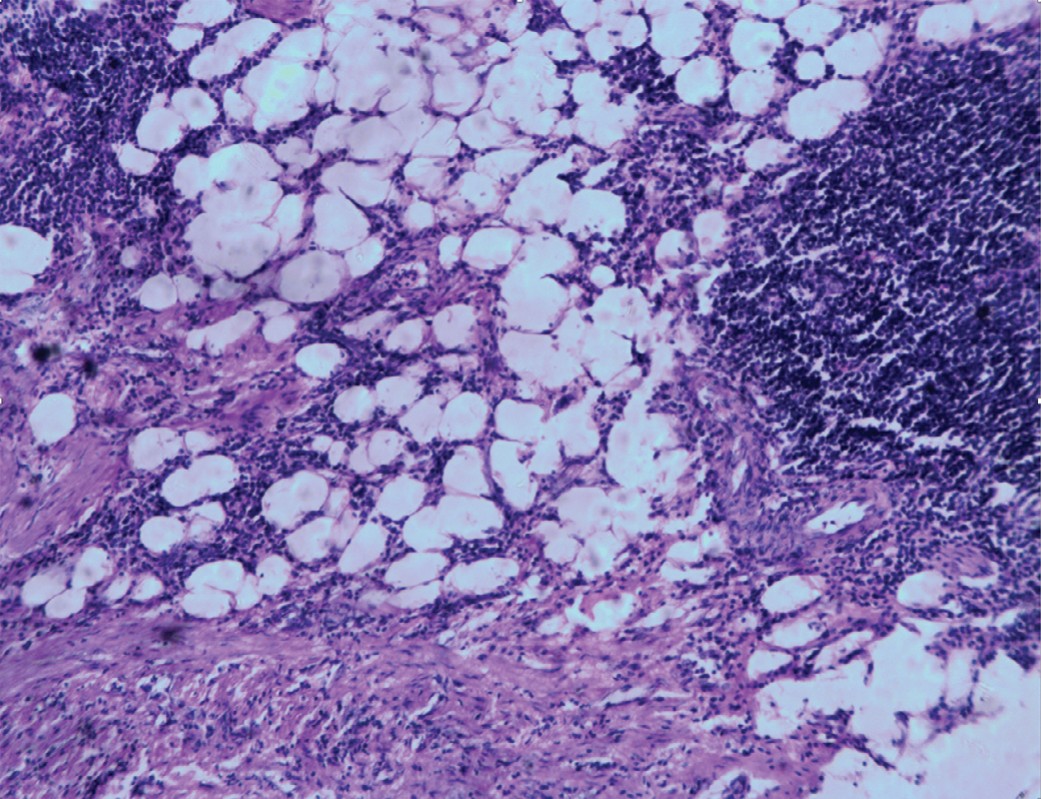
Рис. 5. В области узла хроническое воспаление и фиброз жировой клетчатки. Окраска гематоксилином и эозином. Увеличение 200
Fig. 5. In the area of the node, chronic inflammation and fibrosis of adipose tissue. Hematoxylin and eosin stain. Magnification 200
ОБСУЖДЕНИЕ
Приведенное наблюдение подтверждает трудность в однозначной трактовке полученных результатов УЗИ, КТ и МРТ о состоянии почки и паранефральной клетчатки у пациента с замещающим почку липоматозом.
Большинство авторов описывает единичные случаи ЗПЛ и связывает их с хроническим гнойным пиелонефритом на фоне мочекаменной болезни и терминального гидронефроза. И только использование методов медицинской визуализации со сканированием в аксиальной плоскости позволяет заподозрить ЗПЛ [1, 3-6].
Вместе с тем, ретроспективный анализ этого наблюдения (длительное течение воспалительного процесса в левой почке, коралловидный камень почки, изменения в общем анализе крови (СОЭ 67 мм/час) и результаты КТ и МРТ левой почки (мощное разрастание жировой ткани, окружающей почку и выраженный липоматозный педункулит) позволяли думать и об изменениях в паранефральной клетчатке в виде ЗПЛ.
Основным признаком ЗПЛ по результатам КТ и МРТ является пионефроз с атрофией почечной паренхимы, фрагментарно замещенной жировой пролиферирующей тканью, распространяющейся из синуса почки и захватывающая всю паранефральную клетчатку с увеличением ее массы.
ЗАКЛЮЧЕНИЕ
Увеличение объема жировой ткани в синусе почки и увеличение объема паранефральной клетчатки по данным КТ или МРТ у пациента с калькулезным пионефрозом следует считать признаком замещающего почку липоматоза.
ЛИТЕРАТУРА
- Абович Ю.А., Афукова О.А., Юдин А.Л. Ксантогранулематозный пиелонефрит в сочетании с замещающим липоматозом почки. КТ-диагностика. Случай из практики. Медицинская визуализация 2018;5:65-72. [Abovich Yu.A., Afukova O.A., Yudin A.L. Coexistence xanthogranulomatous pyelonephritis with renal replacement lipomatosis. Computed tomography. Clinical case. Meditsinskaya vizualizatsiya = Medical imaging 2018;5:65-72. (In Russian)].
- Дереш Н.В., Липский В.Н. Замещающий почечный липоматоз (Renal replacement lipomatosis). Радiологiчний вiсник 2013;2(47):35- 36. [Deresh N.V., Lipskiy V.N. Renal replacement lipomatosis. Radiologichniy visnik = Radiological Bulletin 2013;2(47):35-36. (In Russian)].
- Sanjib KD. A rare case of incidentally detected renal replacement lipomatosis. Imaging Med 2017;9(4):77-79.
- Choh, NA, Jehangir M, Choh SA. Renal replacement lipomatosis: A rare type of renal pseudotumor. Indian J Nephrol 2010 Apr;20(2):92-3. doi: 10.4103/0971-4065.65303.
- Shekar PA, Patel H, Shivakumar KS. Renal Replacement LipomatosisA Rare but Often Underdiagnosed Cause of Progressive Renal Damage in Calculus Disease. Urology 2020;S0090-4295(20)30389-7. doi:10.1016/ j.urology.2020.04.010.
- Rao M, Choudhary GR, Yadav T, Nalwa A. Renal replacement lipomatosis: A relatively uncommon and underreported entity. Indian J Pathol Microbiol 2020;63(Supplement):59-60. doi:10.4103/ IJPM.IJPM_583_18.
- Абдуллаев Э.Г., Бойко И.П., Татмышевский К.В. Ультразвуковая диагностика в медицине (Учебное пособие). Владимир: Владимирский государственный университет, 2002 г. 83 с. [Abdullaev E.G., Boyko I.P., Tatmyishevskiy K.V. Ultrasound Diagnostics in Medicine (Study Guide). Vladimir: Vladimirskiy gosudarstvennyiy universitet = Vladimir: Vladimir state University 2002. 83 s. (In Russian)].
- Kocaoglu M, Bozlar U, Sanal HT, Guvenc I. Replacement lipomatosis: CT and MRI findings of a rare renal mass. Br J Radiol 2007;80(959):e287-e289. doi:10.1259/bjr/86054374.
- Ginat DT, Bhatt S, Dogra VS. Replacement lipomatosis of the kidney: sonographic features. J Ultrasound Med 2008;27(9):1393-1395. doi:10.7863/jum.2008.27.9.1393.
- Khan M, Nazir SS, Ahangar S, Farooq Qadri SJ, Salroo NA. Total renal replacement lipomatosis. Int J Surg 2010;8(4):263-265. doi:10.1016/j.ijsu.2010.02.009.







