Новый способ формирования уретровезикального анастомоза при лапароскопической радикальной простатэктомии с помощью рассасывающегося инструмента ушивания раны V-Loc
 12489
12489 Рак предстательной железы - одно из наиболее часто встречающихся новообразований у мужчин среднего и пожилого возраста, когда риск развития этого заболевания увеличивается на 3 - 4% в год, и этот рост прекращается только в связи с увеличением уровня смертности от сердечнососудистых заболеваний [1].
В России рак предстательной железы был выделен в отдельную нозологическую форму только в 1989 году. Выбор метода лечения рака предстательной железы (РПЖ) определяется стадией болезни. На сегодняшний день радикальная простатэктомия (РПЭ) является золотым стандартом лечения локализованного рака предстательной железы. РПЭ может быть выполнена открытым способом или лапароскопи- чески с применением робото-хирургии и без нее.
В нашей стране с каждым годом увеличивается доля лапароскопических операций. Многолетний опыт зарубежных коллег показывает безопасность и эффективность этих операций по сравнению с открытыми [2, 3, 4]. Исследование Grossi FS c соавторами (2010 г.) показало отсутствие разницы по онкологическим и функциональным результатам между открытой и лапароскопической радикальной простатэктомией (ЛРПЭ) [5].
Недостатком лапароскопической радикальной простатэктомии (ЛРПЭ) без применения робота является трудность освоения методики. Самый сложный и длительный этап этой операции - это формирование уретро-ве- зикального анастомоза (УВА), поэтому его оптимизация при ЛРПЭ будет способствовать более широкому внедрению данного метода.
МАТЕРИАЛЫ И МЕТОДЫ
Техника формирования анастомоза
Техника формирования УВА как при экстраперитонеоскопическом, так и при лапароскопическом доступах - идентичная. Во время этого этапа операции хирург работает двумя иглодержателями. Анастомоз может быть сформирован как по узловой, так и по непрерывной методике. Оба метода достаточно сложны в освоении и значительно удлиняют время проведения ЛРПЭ, особенно на этапе освоения видеоэндоскопической методики. Разницы в герметичности и функциональных результатах, согласно исследованиям разных авторов, нет. Количество осложнений в обоих случаях одинаково, и возникают они, как правило, у небольшого процента больных. К тому же некоторые урологи при экстраперитонеоскопическом доступе используют экстракорпоральные узлы при наложении анастомоза.
Техника формирования УВА по узловой методике
Некоторые урологи при создании анастомоза узловыми швами иглу вкалывают снаружи вовнутрь стенки мочевого пузыря и изнутри наружу через стенку уретры на пяти часах, другие, наоборот, - изнутри наружу через стенку уретры на пяти часах и шейку мочевого пузыря прошивают снаружи вовнутрь также на пяти часах условного циферблата в 3 - 4 мм от края разреза. Лигатуру завязывают интракорпорально. При прошивании уретры необходимо захватывать только ее стенку, но не окружающие ткани, так как в этой проекции проходят половые нервы. При прошивании шейки мочевого пузыря необходимо убедиться, что устья мочеточника находятся на достаточном расстоянии от места вкола. Для удобства наложения швов используется игла длиной 26 мм с большой кривизной 5/8, диаметром нити 2/0-3/0 монокрил. Для лучшей идентификации просвета уретры можно использовать уретральный катетер «Фолей» 18 Ch.
Следующие швы накладывают на шести, семи и девяти часах условного циферблата. При наложении 3-часового шва удобнее вкалывать иглу снаружи в просвет мочевого пузыря и из уретры наружу. Перед прошиванием на одном и одиннадцати часах условного циферблата производится замена уретрального катетера на силиконовый катетер «Фолей» 18 Ch. Баллон катетера «Фолея» заполняют 15 мл изотонического раствора NaCl, в мочевой пузырь вводят 100 - 150 мл изотонического раствора NaCl и проверяют герметичность анастомоза. Мочевой пузырь дополнительно отмывают от сгустков.
Техника формирования УВА по непрерывной методике
В случае наложения непрерывного шва необходимо взять две лигатуры 2/0 или 3/0 на атравматичной игле; отступив 11 - 12 см от иглы, нити прочно связывают между собой и пересекают дистальнее узла. Анастомоз начинают формировать с шести часов условного циферблата. Иглы вкалывают поочередно: снаружи мочевого пузыря вовнутрь - из просвета уретры наружу. Для лучшей идентификации просвета уретры можно использовать уретральный катетер «Фолей» 18 Ch. Расстояние между вколами - 3 - 4 мм. Анастомоз формируется на уретральном катетере. По мере продвижения нити подтягивают. На 12 часах правую и левую половины лигатуры связывают между собой и проверяют герметичность анастомоза.
Техника формирования УВА с применением рассасывающегося инструмента ушивания раны V-Loc (V-Loc техника)
Рассасывающийся инструмент ушивания раны V-Loc был успешно запущен в октябре 2009 года компанией Covidien [6]. Удобство при наложении шва заключается в том, что благодаря петле на конце нити нет необходимости делать узлы, а однонаправленные насечки для самофиксации помогают сделать процесс закрытия раны быстрым и надежным, не изменяя стандартных методов зашивания. По данным исследования, с помощью нити V-Loc ушить хирургическую рану можно в полтора раза быстрее. Нить V-Loc содержит в своем составе более быстрый абсорбирующий материал, который основан на технологии Biosyn Covidien’s (ТМ). Это новшество делает нить V-Loc чрезвычайно востребованной в тех областях медицины, где быстрое и качественное заживление играет важную роль, то есть прежде всего в пластической хирургии.
С ноября 2011 года в НИИ урологии внедрена техника формирования УВА с применением рассасывающегося инструмента ушивания раны. Технология V-Loc способствует фиксации шовного материала в тканях, обеспечивая контроль за натяжением нити при формировании непрерывного шва. Рассасывающийся инструмент ушивания раны V-Loc применяется для формирования УВА с помощью двух нитей длиной 15 см, связанных между собой.
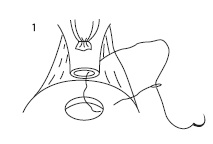
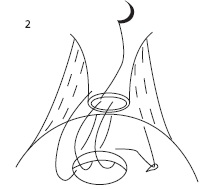
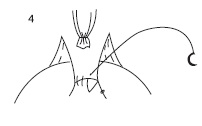
Мы предлагаем новый способ формирования УВА с помощью V-Loc с использованием одной нити. В данном случае необходима игла длиной 26 мм с кривизной 1/2, диаметром нити 3/0 и длиной нити 30 см. Первый вкол проводится на трех часах условного циферблата. Игла вкалывается поочередно снаружи мочевого пузыря внутрь, затем изнутри уретры кнаружи (рис. 1). Для лучшей идентификации просвета уретры можно использовать уретральный катетер «Фолей» 18 Ch. После прошивания уретры игла проводится через петлю на конце нити V-Loc. Следующий вкол - на пяти часах условного циферблата в аналогичной последовательности (рис. 2). После формирования задней стенки анастомоза проводится затягивание нити (рис. 3). На следующем этапе аналогичным образом формируется передняя стенка анастомоза (рис. 4).
Перед прошиванием на одном и одиннадцати часах условного циферблата производится замена уретрального катетера на силиконовый катетер «Фолей» 18 Ch. После полного завершения формирования анастомоза последний стяжок проводится через стенку мочевого пузыря (рис. 5). Баллон катетера «Фолея» заполняют 15 мл изотонического раствора NaCl, в мочевой пузырь вводят 100 - 150 мл изотонического раствора NaCl и проверяют герметичность анастомоза. Мочевой пузырь дополнительно отмывают от сгустков.
Таблица 4. Сравнительные данные по различным методам формирования УВА
| Группа 1 |
Группа 2 |
Группа 2 | |
| Количество пациентов, n |
35 | 18 | 12 |
| Среднее время формирования УВА (мин.) | 82 ± 15 | 74 ± 13 | 32 ± 6 |
| Подтекание мочи по дренажам (n (%) | 6 (17 %) | 3 (16 %) | 0 (%) |
| Удаление страховых дренажей (сутки) | 4,2 ± 1,5 | 3,5 ± 1,3 | 2 ± 0,5 |
| Удаление уретрального катетера (сутки) | 9,8 ± 2,3 | 8,3 ± 2,1 | 5 ± 1,2 |
| Средний койко-день | 10,3 ± 3,0 | 9,6 ± 2,5 | 7 ± 1,8 |
 |
 |
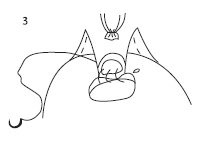 |
| Рис. 1. Первый вкол на 3 часах условного циферблата | Рис. 2. Формирование задней стенки УВА анастомоза | Рис. 3. Затягивание нити после формирования задней стенки УВА |
 |
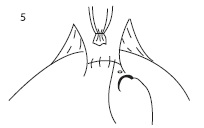 |
| Рис. 4. Формирование передней стенки УВА | Рис. 5. Фиксация нити в стенке мочевого пузыря |
РЕЗУЛЬТАТЫ
Оценка эффективности предложенной новой методики осуществлена при сравнении различных методик формирования УВА. Сравнивались узловой шов, непрерывный и нить V-loc при наложении УВА. Ретроспективно был изучен ранний послеоперационный период у 65 больных, перенесших ЛРПЭ: у 35 пациентов УВА был выполнен по непрерывной методике (группа 1), у 18 - по узловой (группа 2) и у 12 - при помощи V-Loc (группа 3). Сравнению подверглись следующие показатели: время формирования анастомоза, частота подтекания мочи по дренажам, время удаления дренажей, время удаления уретрального катетера, количество койко-дней (табл. 1). Как выяснилось, среднее время формирования УВА значительно ниже в третьей группе больных, чем в первой и во второй; среди больных третьей группы не отмечено ни одного случая подтекания мочи; удаление страховых дренажей производилось на вторые сутки у больных третьей группы и на третьи - четвертые сутки - у больных первой и второй групп соответственно. Также отмечено более раннее удаление уретрального катетера у больных третьей группы. Средний койко-день был значительно ниже при формировании УВА с помощью V-Loc с использованием одной нити, чем в других группах больных.
ВЫВОДЫ
ЛРПЭ - современный, эффективный и безопасный метод лечения локализованного рака простаты. Трудность в его освоении является препятствием более широкому внедрению методики в каждодневную практику, т. к. формирование УВА занимает большую часть операционного времени. Предложенный нами метод формирования УВА с применением V-Loc техники позволяет оптимизировать ЛРПЭ, уменьшить число послеоперационных осложнений, сократить время пребывания пациента в стационаре и в конечном итоге будет способствовать более широкому внедрению ЛРПЭ в лечении локализованного РПЖ.
Литература
- Злокачественные новообразования в России в 2008 году (заболеваемость и смертность)./ Под ред. В.И. Чиссова, В.В. Старинского, Г.В. Петровой. М.: ФГУ «МНИОИ им. П.А. Герцена Росмедтехнологий», 2010. 256 с.
- Лапароскопическая хирургия в онкоурологии / Под ред. проф.Б. Матвеева и д. м. н. Б.Я. Алексеева. - М.: «АБВ-пресс», 2007. 216 c.
- Hu J.C., Gu X., Lipsitz S.R., Barry M.J., D'Amico A.V., Weinberg
A.C., Keating N.L. Comparative effectiveness of minimally invasive vs open radical prostatectomy. //JAMA, 2009. Vol. 302, № 14.P.1557 – 1564. - Djavan B., Eckersberger E., Finkelstein J., Sadri H., Farr A., Apolikhin O., Lepor H. Oncologic, functional, and cost analysis of open, laparoscopic, and robotic radical prostatectomy // Eur. Urol. Suppl., 2010. Vol. 9, № 3. Р. 371-378.
- Grossi F.S., Di Lena S., Barnaba D., Larocca L., Raguso M., Sallustio G., Raguso N. Laparoscopic versus open radical retropubic prostatectomy: a case-control study at a single institution.// Arch Ital Urol Androl., 2010. Vol. 82, № 2. P.109 – 112.
- Nguyen A.T., Ritz M. Body contouring surgery with the V-loc suture. //Plast Reconstr Surg., 2011. Vol. 128 Б, № 1. P. 332 - 333.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью в формате pdf | 160.68 кб |















































































