ВВЕДЕНИЕ
Рак уретры одно из самых редких онкоурологических заболеваний, встречаемость около 1% среди всех опухолей мочевыделительной системы [1].
У женщин эта патология встречается чаще, чем у мужчин. Распространенность варьируется от 0,02 до 0,5% среди всех злокачественных новообразований женской мочеполовой сферы [2].
Обычно опухоль развивается в периоде постменопаузы, 75% пациентов, страдающих раком уретры, старше 50 лет. Пик заболеваемости приходится на возраст 60-75 лет. Пятилетняя относительная выживаемость около 35-40%, мужчины живут несколько дольше, чем женщины: пятилетняя выживаемость у женщин 32%, у мужчин 42%. Наиболее существенным прогностическим фактором является стадия заболевания [3].
К клиническим симптомам рака уретры у женщин относят гнойные и кровянистые выделения из мочеиспускательного канала, наличие объемного образования в области наружного отверстия уретры, затруднения мочеиспускания. На поздних стадиях могут появляться боли в уретре и промежности, обильные кровянистогнойные выделения.
К факторам риска развития заболевания относят рецидивирующие инфекции мочевых путей, в т. ч. после инфекций, передаваемых половым путем (вирус папилломы человека 16-го типа), стриктуры уретры, дивертикулы уретры, рак мочевого пузыря, частую травматизацию уретры [4-9]. При этом известно, что синтетические слинги не повышают риск развития первичного рака уретры [10].
Для стадирования рака уретры используется классификация злокачественных опухолей TNM AJCC/UICC 8-го пересмотра. У мужчин при раке простатического отдела уретры используется отдельная классификация [11].
Наиболее часто встречается переходно-клеточный рак уретры (уротелиальная карцинома) – 54-65% случаев, реже диагностируются плоско-клеточный рак (16-22%) и аденокарцинома (10-16%) уретры [2]. При этом светлоклеточная аденокарцинома относится к врожденной патологии [12, 13].
По характеру жалоб М. И. Гойхберг разделил больных на 4 клинические группы [14]:
I – нарушение акта мочеиспускания, неприятные ощущения во время мочеиспускания, жжение и незначительные боли в мочеиспускательном канале, частичное недержание мочи;
II – жалобы на кровотечение из уретры; при первичном обращении выявляется в 62% случаев [15];
III – жалобы на новообразование в мочеиспускательном канале; при первичном обращении выявляется в 52% [15];
IV – бессимптомное течение.
При прогрессировании заболевания возможно образование уретровагинальных свищей, абсцессов, влагалищных кровотечений.
Неспецифичность симптомов может приводить к поздней диагностике данного заболевания. Под маской инфравезикальной обструкции опухоль иногда не выявляют в течение 12-18 месяцев [3].
При наличии характерных клинических симптомов, таких как затруднения при микции, выделения из уретры, другие дизурические явления, стойкие к консервативному лечению, необходимо проведение стандартных диагностических процедур. К таковым относятся: тщательный сбор анамнеза, физикальное обследование на гинекологическом кресле, в том числе пальпация наружных половых органов, на предмет подозрительных уплотнений или новообразований, пальцевое ректальное обследование; тщательная пальпация уретры у женщин, особенно при появлении обструктивного типа мочеиспускания [16]; пальпация зоны паховых лимфоузлов с целью выявления лимфоаденопатии [17]; инструментальные методы: уретроскопия, уретрография, цистоскопия, ультразвуковое исследование, рентгеновская компьютерная томография (РКТ), магнитно-резонансная томография (МРТ), биопсия [16, 17].
Дифференциальная диагностика проводится с полипом уретры, гландуллярным циститом, выпадением слизистой уретры, парауретральной кистой.
Цель: на примере клинического случая продемонстрировать трудности в диагностике рака уретры у женщин в клинической практике.
Клинический случай
В сентябре 2018 года пациентка 68 лет госпитализирована в урологическое отделение с жалобами на затрудненное мочеиспускание и ощущение неполного опорожнения мочевого пузыря.
Анамнез заболевания. Впервые затруднение при мочеиспускании больная отметила 3 года назад. При обращении к урологу амбулаторно был установлен диагноз «хронический цистит». Несколько раз после этого больная лечилась у уролога амбулаторно по поводу «хронического цистита» с незначительным клиническим эффектом. Дважды выполнялась цистоскопия, при которой явных воспалительных изменений слизистой не отмечалось. За год до обращения по инициативе пациентки была выполнена МРТ малого таза. По данным МРТ стенки влагалища обычной толщины и структуры. Мочевой пузырь наполнен, стенки его обычной толщины. В области шейки мочевого пузыря определяется неправильной формы, неоднородная полипоидная масса, пролабирующая в проксимальный отдел уретры, с нечетким неровным контуром, размерами 15х17х17 мм. Мочеточники не расширены. Стенки прямой и сигмовидной кишок обычной толщины и структуры. Регионарные лимфатические узлы не увеличены. В полости малого таза свободной жидкости не определяется. Венозные сплетения малого таза без значимых изменений. Костно-деструктивных изменений в поле зрения не выявлено. При динамическом контрастировании определяется раннее контрастное усиление вышеописанной зоны структурных изменений мочевого пузыря, имеющее неоднородный характер за счет кистозных включений в структуре, что не характерно для новообразования. Заключение: МР-картина гиперваскулярной полипоидной массы в большей степени соответствует гландулярному циститу (рис. 1, 2).
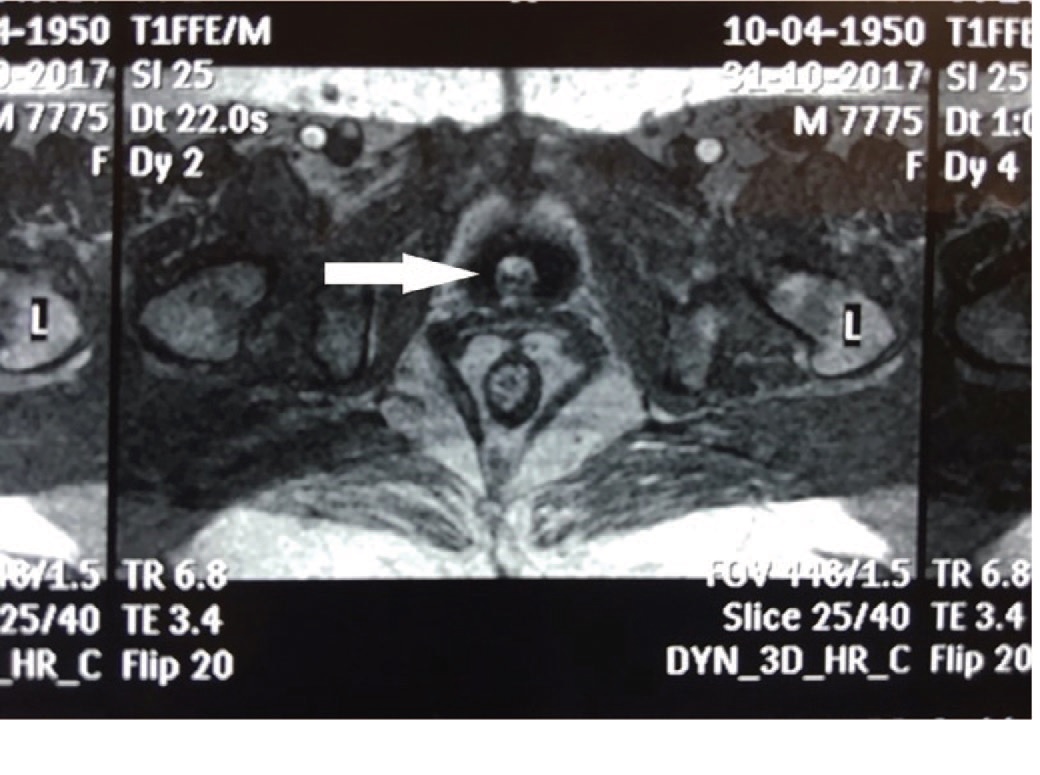
Рис. 1. МРТ малого таза, поперечный срез. Стрелкой показана опухоль уретры
Fig.1. MRI of the pelvis, transverse section. The arrow shows the tumor of the urethra
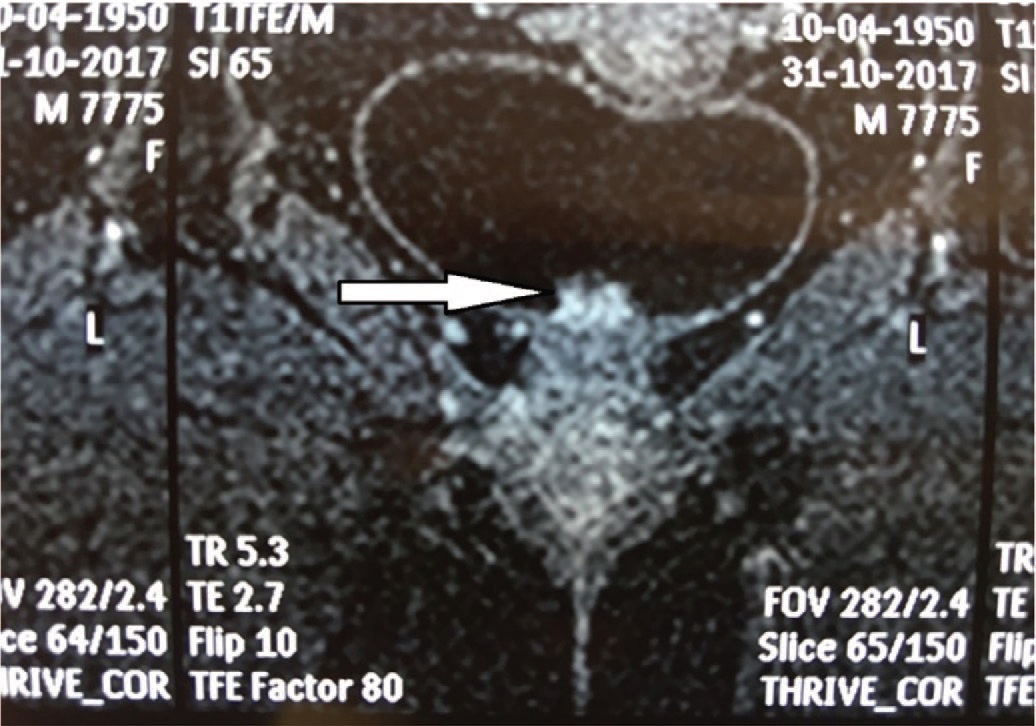
Рис. 2. МРТ малого таза, фронтальный срез. Стрелкой показана опухоль уретры
Fig.2. MRI of the pelvis, frontal section. The arrow shows the tumor of the urethra
При обращении больной с результатами МРТ была проведена цистоскопия, заключение – картина хронического цистита. Больная была направлена на амбулаторное лечение. В связи с отсутствием улучшения в результате проводимого лечения пациентке выполнено трансвагинальное ультразвуковое исследование (УЗИ) мочевого пузыря, при котором в проекции треугольника Льето, шейки мочевого пузыря и верхней трети уретры выявлено слабо гипоэхогенное, неоднородное образование на широком основании с неровными контурами (по типу «цветной капусты») размерами 29х23х26 мм. При обследовании в режиме цветного допплеровского картирования (ЦДК) в образовании виден активный кровоток. Объем остаточной мочи – 100 мл (рис. 3, 4).
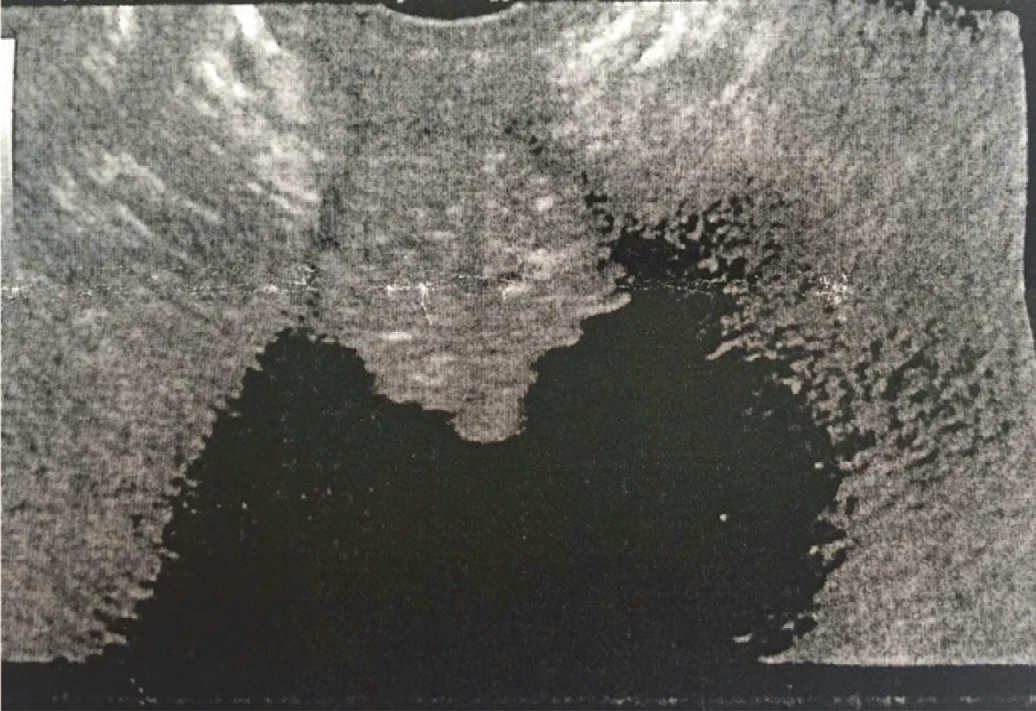
Рис. 3. Ультразвуковая картина объемного образования уретры
Fig.3. Ultrasound of a urethral mass
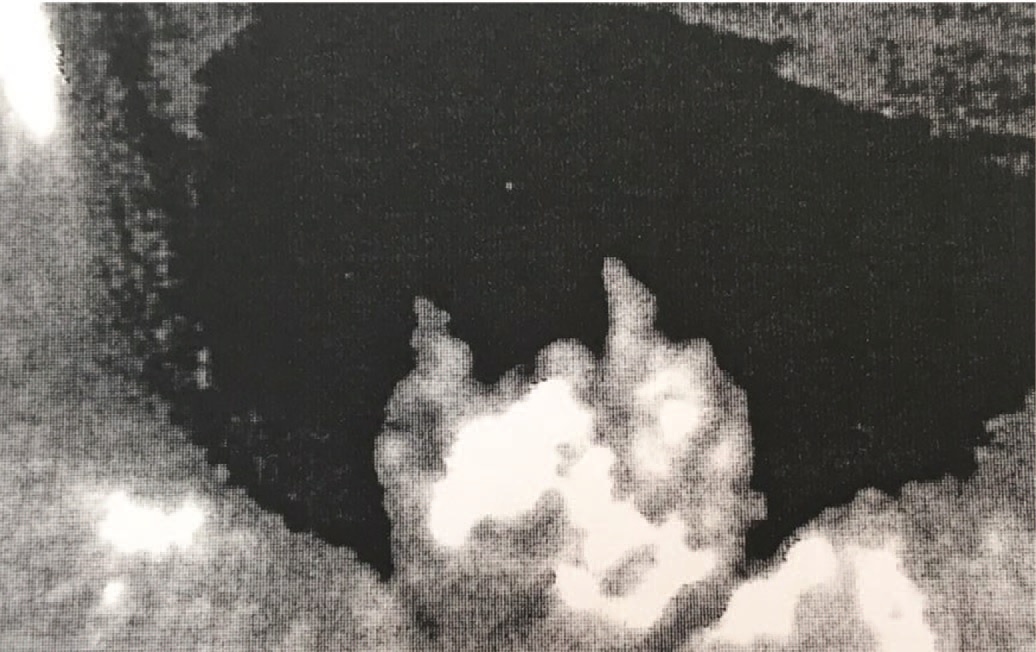
Рис. 4. УЗИ объемного образования уретры в режиме ЦДК: в опухоли определяется активный кровоток
Fig.4. Ultrasound of a volumetric urethral formation in the color flow mapping mode: active blood flow is determined in the tumor
По данным обследования больной был установлен предварительный диагноз: «Объемное образование уретры. Хроническая задержка мочи».
Пациентке выполнена уретроцистоскопия с оптикой 12 градусов. На расстоянии 1 см от наружного отверстия уретры выявлены циркулярные разрастания рыхлой ткани, пролабирующие в шейку мочевого пузыря. Слизистая оболочка мочевого пузыря не изменена (рис. 5). Заключение: рак уретры, гландулярный цистит?
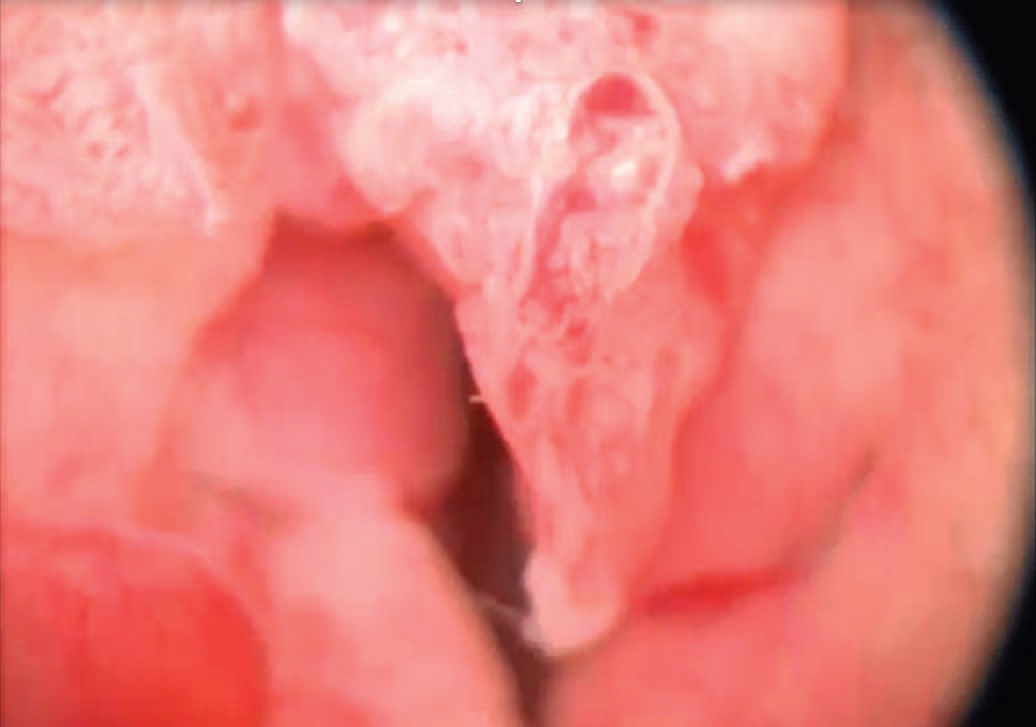
Рис. 5. Уретроскопия. Объемное образование уретры
Fig.5. Urethroscopy. Tumor of the urethra
В процессе исследования произведена биопсия данного образования. При патоморфологическом исследовании биоптатов выявлена уротелиальная папиллярно-тубулярная карцинома (G3), очаговая метаплазия уротелия в многослойный плоский; мышечный слой в материале не обнаружен.
На основании данных проведенного обследования установлен клинический диагноз: «Уротелиальная папиллярно-тубулярная карцинома уретры T1N0M0G3. Хроническая задержка мочи». Тактика ведения пациентки обсуждена на онкологическом консилиуме. Принято решение выполнить больной трансуретральную резекцию уретры в пределах здоровых тканей.
Описание операции
Резектоскоп введен в уретру. На 1 см от наружного отверстия уретры определяется опухолевое образование по всем стенкам, распространяющееся до шейки мочевого пузыря. Произведена электрорезекция опухоли. Гемостаз удовлетворительный. Инструмент извлечен из мочевыводящих путей. Установлен катетер Фолея №22 Ch.
Макропрепарат представлен 35 фрагментами ткани розового и бурого цвета, размерами до 6х10 мм. В отдельных фрагментах макроскопически определяется ткань ворсинчатого вида (рис. 6).
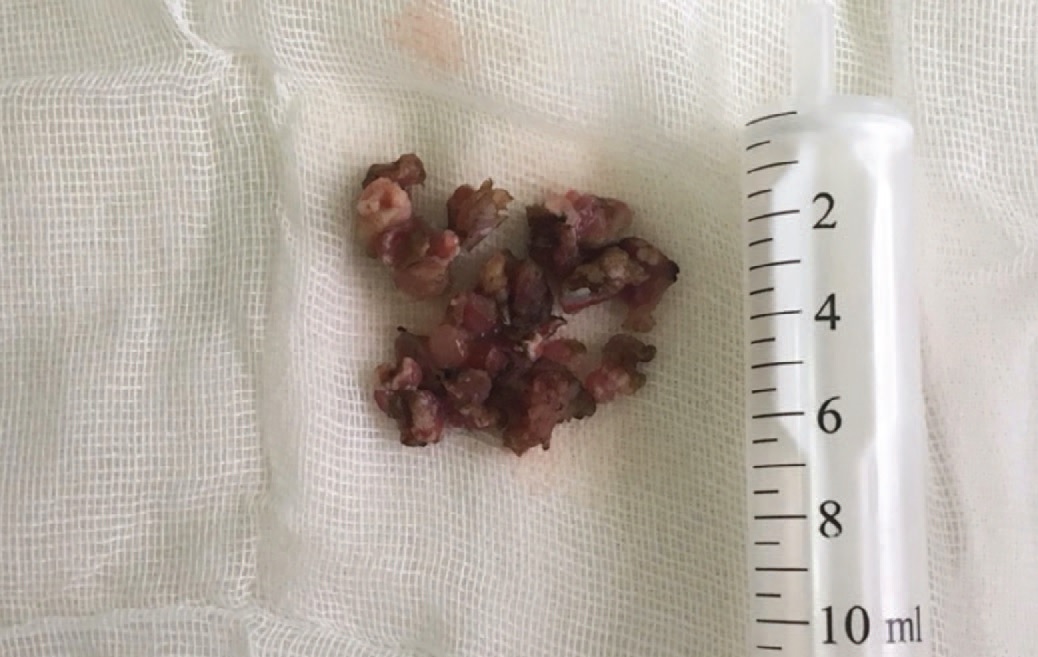
Рис. 6. Резецированная опухоль уретры
Fig.6. Resected tumor of the urethra
Патогистологическое заключение: аденокарцинома слизистой уретры; опухоль в пределах слизистого и подслизистого слоя.
Заключительный основной диагноз: Рак уретры Т1N0M0G3. Состояние после ТУР уретры от 1.11.2018 г. Послеоперационного курса ДЛТ с 22.01 по 11.03.2019. РД 2 ГР. СОД 50 Гр. Сопутствующий диагноз: Стрессовое недержание мочи. ГБ 3-3-4. Ожирение 2 ст. Постлучевой цистит.
Послеоперационный период протекал гладко. Мочеиспускание восстановилось на 3 сутки. В послеоперационном периоде появилось умеренно выраженное стрессовое недержание мочи.
Через 2 месяца после операции больной был проведен курс дистанционной лучевой терапии суммарной очаговой дозы (СОД) 50 Гр в течение 45 дней.
Через 4 месяца после оперативного лечения по данным УЗИ (выполненно трансабдоминальным, трансвагинальным доступом и с использованием 3Dреконструкции) данных за рецидив не получено.
В июне 2019 (через 7 месяцев после операции) при контрольной уретроцистоскопии на расстоянии 1 см от наружного отверстия уретры выявлено сужение просвета ее до 3 мм. Последнее разбужировано тубусом цистоскопа. Дистальные отделы уретры деформированы, шейка смыкается. В просвете мочевого пузыря патологии не выявлено.
По данным мультиспиральной компьютерной томографии (МСКТ) (июнь 2019) мочевой пузырь достаточного наполнения, контур четкий, в просвете патологии не выявлено. Лимфатические лимфоузлы не увеличены.
При МРТ (июнь 2019) мочевой пузырь правильной овальной формы, наполнен до 100 мл, стенки его равномерной толщины. В полости мочевого пузыря конкрементов, патологических образований не выявлено. Шейка мочевого пузыря расширена. Достоверных признаков объемных образований в проекции уретры не выявлено. Лимфоузлы не увеличены. Свободной жидкости в полости малого таза не выявлено.
В июле 2019 повторно выполнено УЗИ мочевого пузыря (трансабдоминальным и трансвагинальным доступом) – форма мочевого пузыря правильная, контуры четкие, ровные. При использовании трансвагинального датчика хорошо визуализирована шейка мочевого пузыря. В ней дополнительных патологических образований не выявлено. Внутренний контур в проекции треугольника Льето ровный.
Экскреторная урография (июнь 2019) – полостные системы почек контрастированы удовлетворительно, чашечно-лоханочная система почек не изменена. Мочеточники прослеживаются на всем протяжении.
При УЗИ органов брюшной полости (июнь 2019) данных за отдаленные метастазы не получено.
Через 13 месяцев после операции, в декабре 2019 года, выполнена контрольная уретроцистоскопия – данных за рецидив опухоли не получено.
В марте 2020 (через 16 месяцев после операции) при УЗИ мочевого пузыря данных за рецидив также не выявлено.
При наблюдении за пациенткой в течение 2-х лет признаков местного рецидива опухоли и прогрессирования заболевания нет. Однако у пациентки сохраняется стрессовое недержание мочи. Продолжается динамическое наблюдение за пациенткой.
ОБСУЖДЕНИЕ
Первичный рак уретры это одно из самых редких онкоурологических заболеваний – около 1 % среди всех опухолей мочевыделительной системы [1]. Пик возникновения рака уретры отмечен в группе больных старше 75 лет [18].
Как правило, при появлении клинических симптомов у большинства (45-57%) пациентов с первичным раком уретры уже имеется местнораспространенный процесс (стадии T3-T4) [15].
В нашем клиническом наблюдении у пациентки с момента появления первых жалоб до установления диагноза прошло около 3 лет. При этом объемное образование в области шейки мочевого пузыря выявлялось при МРТ уже в 2017 году (за год до ТУР-биопсии и резекции уретры), но трактовалось как «гландулярный цистит». Однако, несмотря на долгий путь к постановке диагноза и лечению, у пациентки был выявлен рак уретры в стадии Т1.
Наиболее эффективным подходом к лечению локализованного рака уретры у женщин считается радикальная уретрэктомия с удалением периуретральной ткани от бульбокавернозных мышц с обеих сторон и дистально до лобкового симфиза и шейки мочевого пузыря со всеми прилегающими мягкими тканями [16].
Однако встречаются публикации о результатах лечения пациенток с раком передней уретры, в которых сравниваются результаты органосохраняющих операций или лучевой терапии с первичной уретрэктомией. Риск местного рецидива после резекции передней уретры при отдаленном наблюдении в течение 13- 14 лет составляет 22–60% [19, 20].
При лечении рака уретры стадии сТ1 размерами менее 1 см рекомендуются органосохраняющие методики – трансуретральная резекция или лучевая терапия [3]. Пациенткам с раком дистальной уретры размером от 1 до 4 см рекомендуется внутриполостная/внутритканевая лучевая терапия с последующим хирургическим удалением резидуальной опухоли [21, 22].
Применение хирургического лечения локализованного первичного рака уретры совместно с лучевой терапией увеличивает общую выживаемость и снижает частоту рецидива по сравнению с использованием только одной методики [23, 24].
Учитывая низкую распространенность рака уретры протоколы наблюдения не разработаны. Рекомендуется использовать схемы наблюдения с учетом факторов риска каждого больного [25].
Эффективных методов профилактики рака уретры не существует.
Основной целью наблюдения является максимально раннее выявление местных рецидивов и прогрессирования рака уретры, так как это обеспечивает возможность эффективного лечения [3].
С учетом высокой вероятности рецидива у пациенток после органосохраняющей хирургии при первичном раке уретры наблюдение должно быть интенсивным и регулярным. Рекомендуется проведение цитологического исследования мочи, уретроцистоскопии, а также использование методов медицинской визуализации, несмотря на отсутствие подтверждающих данных в литературе [26].
В соответствии с клиническими рекомендациями Минздрава России по раку уретры данное обследование рекомендуется проводить от 1 до 4 раз в год (в зависимости от клинической необходимости) на протяжении 5 лет, а затем – ежегодно [3].
ЗАКЛЮЧЕНИЕ
Представленный клинический случай демонстрирует сложность своевременной диагностики рака уретры. Необходимо помнить, что у пациенток с обструктивной симптоматикой особый акцент следует делать на обследование уретры, применяя уретроцистоскопию и магнитно-резонансную томографию.
ЛИТЕРАТУРА
1. Aleksic I, Rais-Bahrami S, Daugherty M, Agarwal PK, Vourganti S, Bratslavsky G. Primary urethral carcinoma: a surveillance, epidemiology, and end results data analysis identifying predictors of cancerspecific survival. Urol Ann 2018;10(2):170-4. https://doi.org/10.4103/ UA.UA_136_17.
2. Visser O, Adolfsson J, Rossi S, Verne J, Gatta G, Maffezzini M, et al. Incidence and survival of rare urogenital cancers in Europe. Eur J Cancer 2012;48(4):456–64. https://doi.org/10.1016/j.ejca.2011.10.031.
3. Рак уретры. Клинические рекомендации 2020 [Электронный ресурс]. URL: https://cr.minzdrav.gov.ru/schema/450 (Дата обращения 5 декабря 2021) [Cancer of the urethra. Clinical Guidelines [Electronic resource] 2020 [cited 2021 Dec 05] URL: https://cr.minzdrav.gov.ru/ schema/450 (In Russian)].
4. Libby B., Chao D., Schneider B.F. Non-surgical treatment of primary female urethral cancer Rare Tumors 2010;2(3):e55. https://doi.org/10.4081/ rt.2010.e55.
5. Cupp MR, Malek RS, Goellner JR, Espy MJ, Smith TF. Detection of human papillomavirus DNA in primary squamous cell carcinoma of the male urethra. Urology 1996;48(4):551–5. https://doi.org/10.1016/ S0090-4295(96)00246-4.
6. Wiener JS, Liu ET, Walther PJ. Oncogenic human papillomavirus type 16 is associated with squamous cell cancer of the male urethra. Cancer Res 1992;52(18):5018–23.
7. Thomas AA, Rackley RR, Lee U, Goldman HB, Vasavada SP, Hansel DE. Urethral diverticula in 90 female patients: a study with emphasis on neoplastic alterations. J Urol 2008;180(6):2463–7. https://doi.org/10.1016/ j.juro.2008.08.040.
8. Chung DE, Purohit RS, Girshman J, Blaivas JG. Urethral diverticula in women: discrepancies between magnetic resonance imaging and surgical findings. J Urol 2010;183(6):2265–9. https://doi.org/10.1016/ j.juro.2010.02.016.
9. Ahmed K, Dasgupta R, Vats A, Nagpal K, Ashrafian H, Kaj B, et al. Urethral diverticular carcinoma: an overview of current trends in diagnosis and management. Int Urol Nephrol 2010;42(2):331–41. https://doi.org/10.1007/ s11255-009-9618-x.
10. Altman D, Rogers RG, Yin L, Tamussino K, Ye W, Iglesia CB. Cancer risk after midurethral sling surgery using polypropylene mesh. Obstet Gynecol 2018;131(3):469–74. https://doi.org/10.1097/ AOG.0000000000002496.
11. TNM classification of malignant tumours. Eighth edition / ed. Brierley J, Gospodarowicz MK, Wittekind C. Publisher: Chichester, West Sussex, UK; Hoboken, NJ: John Wiley & Sons, Inc 2017; 241 p.
12. Gandhi JS, Khurana A, Tewari A, Mehta A. Clear cell adenocarcinoma of the male urethral tract. Indian J. Pathol Microbiol 2012;55(2):245–7. https://doi.ort/10.4103/0377-4929.97895.
13. Mehra R, Vats P, Kalyana-Sundaram S, Udager AM, Roh M, Alva A, et al. Primary urethral clear-cell adenocarcinoma: comprehensive analysis by surgical pathology, cytopathology, and next-generation sequencing. Am J Pathol 2014;184(3):584–91. https://doi.org/10.1016/ j.ajpath.2013.11.023.
14. Гойхберг М.И. Опухоли мочеиспускательного канала. В кн.: Клиническая онкоурология. Под ред. Е.Б. Маринбаха. Москва: Медицина, 1975;177-197. [Goikhberg M.I. Tumors of the urethra. In: Clinical oncourology / Ed. E.B. Marinbach. Moscow: Medicine publishing house, 1975;177-197. (In Russian)].
15. Gheiler EL, Tefilli MV, Tiguert R, de Oliveira JG, Pontes JE, Wood DP Jr. Management of primary urethral cancer. Urology 1998;52(3):487–93. https://doi.org/10.1016/s0090-4295(98)00199-x.
16. Karnes RJ, Breau RH, Lightner DJ. Surgery for urethral cancer. Urol Clin North Am 2010;37(3):445–57. https://doi.org/10.1016/j.ucl.2010.04.011.
17. Blaivas JG, Flisser AJ, Bleustein CB, Panagopoulos G. Periurethral masses: etiology and diagnosis in a large series of women. Obstet Gynecol 2004;103(5 Pt 1):842–7. https://doi.org/10.1097/01.AOG.0000124848.63750.e6.
18. Swartz MA, Porter MP, Lin DW, Weiss NS. Incidence of primary urethral carcinoma in the United States. Urology 2006;68(6):1164–8. https://doi.org/10.1016/j.urology.2006.08.1057.
19. Dimarco DS, Dimarco CS, Zincke H, Webb MJ, Bass SE, Slezak JM, et al. Surgical treatment for local control of female urethral carcinoma. Urol Oncol 2004;22(5):404–9. https://doi.org/10.1016/S1078-1439(03)00174-1.
20. DiMarco DS, DiMarco CS, Zincke H, Webb MJ, Keeney GL, Bass S, et al. Outcome of surgical treatment for primary malignant melanoma of the female urethra. J Urol 2004;171(2 Pt 1):765–7. https://10.1097/01.ju.0000104671.20863.47.
21. Gakis G, Morgan TM, Efstathiou JA, Keegan KA, Mischinger J, Todenhoefer T, et al. Prognostic factors and outcomes in primary urethral cancer: results from the international collaboration on primary urethral carcinoma. World J Urol 2016;34(1):97–103. https://doi.org/10.1007/ s00345-015-1583-7.
22. Primary urethral carcinoma: EAU guidelines. [Electronic resource] 2022 [cited 2022 Jan 29]. Available from: https://uroweb.org/guideline/primaryurethral-carcinoma/#7_4.
23. Dayyani F, Hoffman K, Eifel P, Guo C, Vikram R, Pagliaro LC, et al. Management of advanced primary urethral carcinomas. BJU Int 2014;114(1):25–31. https://doi.org/10.1111/bju.12630.
24. Janisch F, Abufaraj M, Fajkovic H, Kimura S, Iwata T, Nyirady P, et al. Current disease management of primary urethral carcinoma. Eur Urol Focus 2019;5(5):722–34. https://doi.org/10.1016/j.euf.2019.07.001.
25. Champ CE, Hegarty SE, Shen X, Mishra MV, Dicker AP, Trabulsi EJ, et al. Prognostic factors and outcomes after definitive treatment of female urethral cancer: a population-based analysis. Urology 2012;80(2):374–81. https://doi.org/10.1016/j.urology.2012.02.058.
26. Клинические рекомендации по первичному раку уретры [Электронный ресурс]. URL: https://lib.medvestnik.ru/articles/Klinicheskie-rekomendacii-po-pervichnomu-raku-uretry.html (Дата обращения 30 января 2022). [Clinical recommendations for primary urethral cancer [Electronic resource] 2022 [cited 2022 Jan 30]. Available from: https://lib.medvestnik.ru/articles/Klinicheskie-rekomendacii-po-pervichnomu-raku-uretry.html. (In Russian)].







