ВВЕДЕНИЕ
В течение последних нескольких лет в зарубежной онкоурологической практике лучевые методы лечения рака предстательной железы (РПЖ) по уровню рекомендованности вышли на первое место [1].
Стереотаксическая лучевая терапия (СТЛТ) – один из наиболее перспективных и высокотехнологичных методов дистанционного облучения РПЖ. Она проводится на линейных ускорителях электронов (ЛУЭ) в виде модулированной по интенсивности (intensity-modulated radiation therapy – IMRT) или объему (volumetric-modulated arc therapy – VMAT) лучевой терапии с большой разовой очаговой дозой (РОД) (более 6 Гр) и коротким (в среднем 5 фракций) курсом. Спектр клинического применения СТЛТ при РПЖ чрезвычайно широк: от радикального лечения у пациентов групп низкого, промежуточного и локализованных форм высокого риска рецидива в монорежиме [2, 3] до «спасительной» терапии по поводу местной прогрессии после первичного хирургического [4] или лучевого лечения [5]; от использования в качестве дозной «добавки» (стереотаксический boost) на область предстательной железы к конформной дистанционной лучевой терапии у пациентов групп высокого и крайне высокого риска рецидива [6] до аблативного воздействия на олигометастатические очаги различной локализации [7].
Тенденции по смещению приоритетов радикального лечения РПЖ в сторону органосохраняющих методик, обеспечивающих наряду с высоким уровнем онкологического контроля превосходные функциональные результаты, прослеживаются и в рамках самой лучевой терапии. На протяжении ряда последних лет удельный вес наиболее инвазивного варианта облучения РПЖ – брахитерапии неуклонно снижается [8]. СТЛТ в противоположность внутритканевой лучевой терапии демонстрирует иную статистику. Так, по данным американского ракового регистра, доля больных РПЖ, получивших стереотаксическое лечение, возросла с 0,9% в 2004 году до 19,5% в 2015 году, то есть более чем в 20 раз [9]. Высказывается предположение, что в обозримом будущем СТЛТ может оказать существенное влияние на подходы в лечении РПЖ, сократив число пациентов, находящихся под активным наблюдением. Высокая эффективность и низкие профили лучевой токсичности, а также короткие сроки лечения в амбулаторных условиях послужили тому, что в 2020 году в условиях пандемии COVID-19 именно этот метод лечения был рекомендован в качестве основного относительно других вариантов радиотерапевтической помощи пациентам РПЖ различных групп риска [10].
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К СТЕРЕОТАКСИЧЕСКОЙ ЛУЧЕВОЙ ТЕРАПИИ РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Проведение СТЛТ предписано в рекомендациях ведущих онкологических ассоциаций, включая отечественные (клинические рекомендации Минздрава России (2021-2023)) [11].
Критерии отбора для СТЛТ:
- верифицированный РПЖ групп низкого и промежуточного риска благоприятного, неблагоприятного прогноза по классификации NCCN (National Comprehensive Cancer Network USAНациональная комплексная онкологическая сеть США) (в режиме монотерапии);
- верифицированный РПЖ групп высокого и крайне высокого риска рецидива по классификации NCCN (boost в сочетании с конформной дистанционной лучевой терапией (ДЛТ) области малого таза) [12]. В отличие от брахитерапии источниками низкой мощности дозы, объем ПЖ не является противопоказанием к СТЛТ. Трансуретральная резекция предстательной железы (ТУРПЖ) в анамнезе традиционно рассматривалась в качестве фактора риска развития лучевых осложнений. Однако последние исследования указывают на удовлетворительный постлучевой статус континенции и низкую частоту ургентности de novo у этой категории больных [13, 14]. Кроме того, выраженный ТУРПЖ-дефект затрудняет установку уретрального катетера, как обязательного компонента процедуры брахитерапии, равно как и адекватную имплантацию игл-интрастатов, ограничивая возможности лучевого лечения этих больных исключительно дистанционными методиками.
Стандартные противопоказания включают в себя следующие состояния:
общие радиотерапевтические:
- отягощенный общесоматический статус (шкала оценки общего состояния онкологического больного – ECOG≥3);
- лучевая терапия области таза в анамнезе в дозах и объемах, не гарантирующих безопасность повторного облучения;
- воспалительный процесс в зоне облучения, наличие свищей и др.
урологические:
- клинически значимая инфравезикальная обструкция (максимальная скорость мочеиспускания по данным урофлоуметрии менее 10 мл/с, объем остаточной мочи более 50 мл);
- хирургические вмешательства (ТУРПЖ, аденомэктомия и др.) в пределах менее 6 месяцев;
- наличие стриктуры уретры в зоне облучения.
Невозможность выполнения МРТ (имплантация постоянных или временных водителей ритма), равно как и эндопротезы одного или даже двух тазобедренных суставов, не является противопоказанием к планированию и проведению СТЛТ РПЖ.
ПРОТОКОЛ СТЕРЕОТАКСИЧЕСКОЙ ЛУЧЕВОЙ ТЕРАПИИ РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Протокол СТЛТ, разработанный на отделении радиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, включает следующие этапы, из которых первые пять объединены в единый процесс предлучевой подготовки:
- установка рентгеноконтрастных маркеров;
- имплантация парапростатического спейсера;
- выполнение предлучевых топометрических КТ и МР-исследований;
- совмещение (фьюжирование) полученных КТ и МР-изображений на планирующей станции с последующим оконтуриванием облучаемых структур и критических органов;
- дозиметрический расчет плана лечения;
- реализация плана лечения.
Первый этап – установка рентгеноконтрастных маркеров, играет важную роль как в процессе первичного планирования СТЛТ, так и контроля последующего лечения за счет реализаций технологий on-line и off-line визуализации (image guided radiation therapy (IGRT)). Маркеры изготовлены из золота (Gold AncorTM Швеция), полностью биоинертны и не требуют последующего удаления. В настоящее время на территории Российской Федерации зарегистрированы и активно входят в клиническую практику отечественные маркеры, по своим характеристикам не уступающие зарубежным аналогам. Установка осуществляется в стандартной литотомической позиции, промежностным доступом под ультразвуковым контролем. Процедура хорошо переносится и, как правило, не требует обезболивания. Обычно устанавливаются три маркера в различные отделы предстательной железы с условием, что расстояние между ними будет более 1 см. Это гарантирует точное 6D-позиционирование предстательной железы (рис. 1).
При наличии в предстательной железе нескольких контрастных кальцинатов (простатолитиаз), диффузно расположенных в органе, процедуру СТЛТ можно осуществлять без установки маркеров, используя в качестве ориентиров простатические конкременты.
Впервые в отечественной радиотерапевтической практике к стандартному протоколу СТЛТ добавлен этап промежностной имплантации парапростатического спейсера, позволяющий решать ряд важнейших проблем лучевого лечения РПЖ [15]. Этому предшествовал длительный период экспериментальных исследований по применению различных биодеградирующих субстанций (баллоны, карбоксиметильцеллюлеза, гиалоурановая кислота, коллаген) с целью создания временного расстояния между облучаемой железой и прямой кишкой [16]. Накопленный опыт позволил определить в качестве первого отечественного аналога относительно уже применяющихся, но не имеющих регистрации в России зарубежных биополимеров, изделие медицинского назначения «Сферогель», представленное гидрогелем на основе сшитого коллагена животного происхождения.
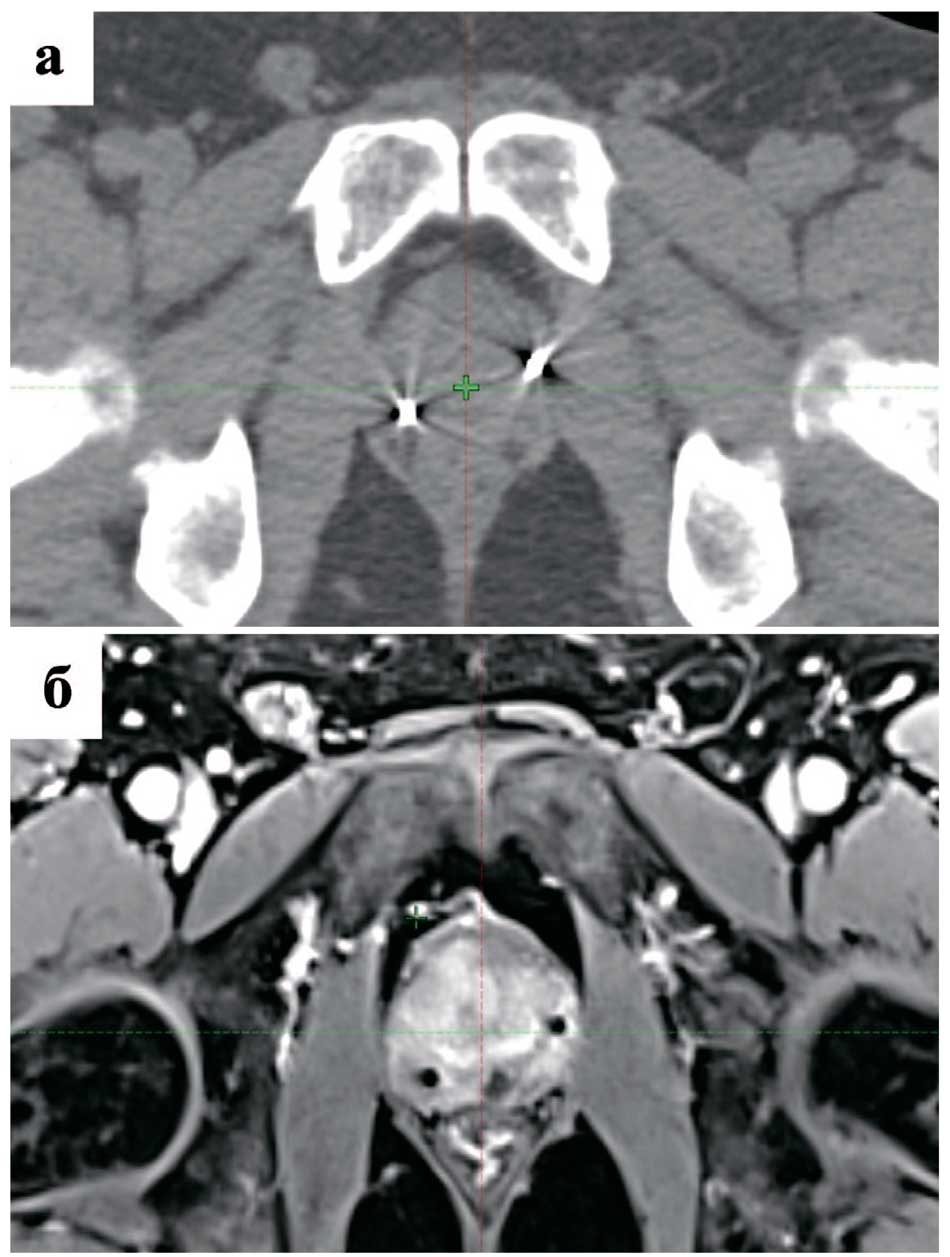
Рис. 1. Рентгеноконтрастные маркеры в предстательной железе: а. КТ-топо- метрическое изображение; б. МР-топометрическое изображение
Fig. 1. Radiopaque markers in the prostate gland: a. CT-topometric image; б. MR- topometric image
Последующие научные изыскания в этом направлении продемонстрировали превосходные результаты использования второго биополимера российского производства – «EsteFILL intim», состоящего из стабилизированной (сшитой) 2,4% гиалуроновой кислоты. Данное изделие имеет регистрационное разрешение (решение на использование медицинского изделия для инъекционного введения № РЗН 2019/8924) и применяется для коррекции объемов мягких тканей в урогенитальной зоне. «EsteFILL intim» в качестве парапрстатического спейсера по ряду параметров превосходит зарубежные аналоги (Barrigel, SpaceOAR).
Помимо этого была разработана и апробирована канюльная методика имплантации, позволяющая существенно снизить риски осложнений процедуры. Введение спейсера осуществляется непосредственно после установки рентгеноконтрастных маркеров через кожу промежности в литотомической позиции (рис. 2).
Современные методики лучевой терапии РПЖ характеризуются низкими показателями ранней и поздней лучевой токсичности со стороны нижних отделов желудочно-кишечного тракта. Суммарные данные длительных (около 10 лет) наблюдений за пациентами после СТЛТ РПЖ демонстрируют весьма приемлемые уровни выраженных осложнений со стороны прямой кишки, которые по данным разных авторов составляют менее 3%, а умеренных (2 степени) не более 15% [2, 17]. Вместе с тем, СТЛТ РПЖ с одновременным использованием спейсеров позволяет практически полностью нивелировать эти осложнения, за счет смещения стенки прямой кишки минимум на 1 см, обеспечивая тем самым 25-50% редукцию дозы [15]. Эффективность такого подхода доказана в целом ряде рандомизированных исследований [18-21], что послужило основанием рассматривать возможность применения спейсеров при лучевом лечении РПЖ в рамках последних рекомендаций Европейской ассоциации урологов (EAU guidelines 2023).
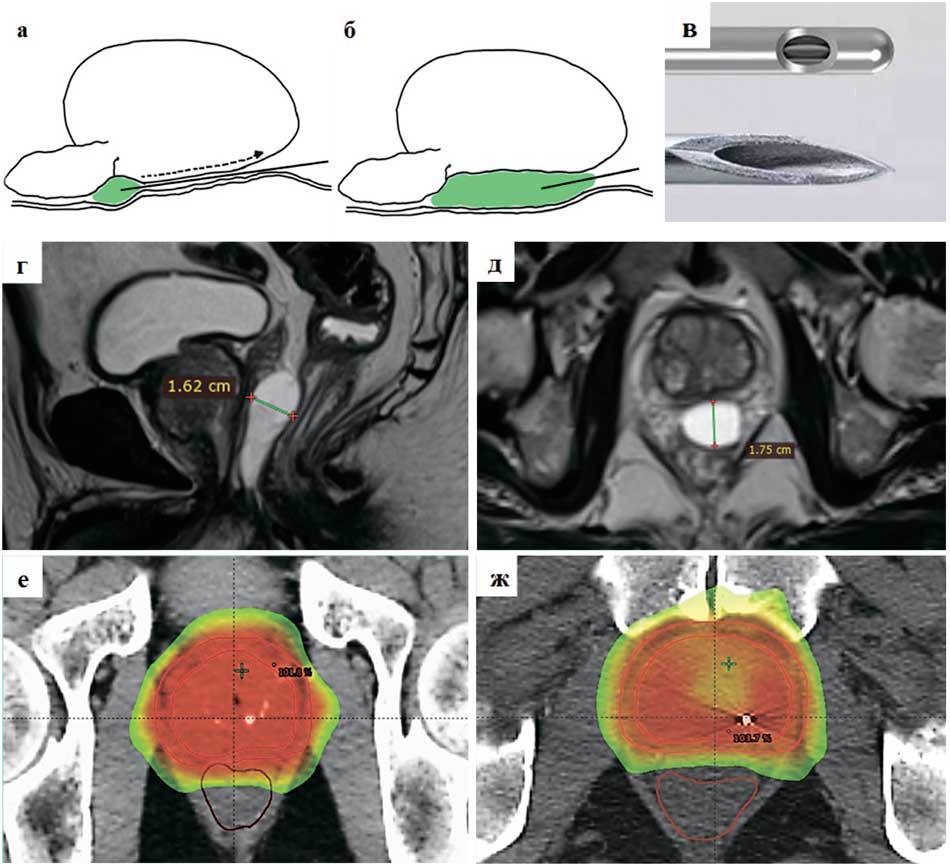
Рис. 2. Антеградная методика промежностной имплантации спейсера:
а. точка начала введения биополимера, б. финальный результат; в. иглы, используемые при имплантации спейсеров: канюльная игла, раздвигающая и минимально травмирующая мягкие ткани (сверху), стандартная острая игла (снизу); г. результат имплантации 6 мл «EsteFILL intim» (сагиттальный скан); д. тот же пациент (аксиальный скан); е. стандартное изодозное распределение без использования спейсера (70% от предписанной дозы (90 Гр экв) включает 1/3 стенки прямой кишки; ж. пример изодозного распределения после предварительного введения спейсера (70% от предписанной дозы (90 Гр экв) не доходит до передней стенки прямой кишки)
Fig. 2. Antegrade technique of perineal spacer implantation:
a. the point of administration of the biopolymer, б. the final result; в. needles used in spacer implantation: cannula needle that spreads and minimally traumatizes soft tissues (top), standard sharp needle (bottom); г. the result of implantation of 6 ml «EsteFILL intim» (sagittal scan); д. the same patient (axial scan); e. standard isodose distribution without the use of a spacer (70% of the prescribed dose (90 Gy Eq) includes 1/3 of the rectal wall; ж. example of isodose distribution after prior administration of the spacer (70% of the prescribed dose (90 Gy Eq) does not reach the anterior wall of the rectum)
Помимо существенной и очевидной роли спейсеров в снижении прямокишечной лучевой токсичности, исследователи обратили внимание на их благоприятное влияние на сохранность эректильнорй функции [19].
K. Saigal и соавт. первыми сформулировали гипотезу о вероятном влиянии введения спейсера на финальное распределение дозы в области сосудисто-нервного пучка (СНП), как причину снижения частоты развития радиационно-индуцированной эректильной дисфункции (РИЭД) [22]. В последние годы, в рамках разработки технологий лучевой терапии, направленной на максимальное сохранение эректильной функции («sexualsparing» radiation therapy), набирает популярность идея редукции лучевой нагрузки на область СНП, то есть нервосберегающего облучения [23]. Представляет несомненный интерес недавнее исследование M.E. Hwang и соавт., в котором было показано, что введение спейсера вызывает смещение СНП от капсулы железы, в среднем, на 3,1±3,4 мм [24]. Дозиметрические расчеты продемонстрировали 10%-снижение дозы на область СНП по показателю V34,4 (объем, получающий 34,4 Гр) в группе пациентов, получавших лучевое лечение после введения спейсера (р<0,01).
Следующий этап проведения СТЛТ – получение топометрических КТ и МР-изображений. КТ необходима для получения анатомических данных пациента (оконтуривание) и плотности облучаемых структур (расчет дозиметрического плана). Аксиальные и сагиттальные МР-последовательности (Т2-ВИ) используются для более точной идентификации границ предстательной железы и мягко-тканных критических структур (прямая кишка, мочевой пузырь, СНП). Точное программное совмещение (фьюжирование) КТ и МР-последовательностей достигается за счет ранее установленных рентгеноконтрастных маркеров (рис. 1). Современные планирующие системы ведущих производителей радиотерапевтического оборудования (Varian, Elekta) имеют возможность фьюжирования дополнительных диагностических модальностей, в частности ПЭТ/КТ, что может иметь большое значение для персонификации СТЛТ. Стандартные топометрические исследования выполняются на следующие сутки после установки маркеров и спейсера. Это время необходимо для достижения зоной интереса стабильной анатомии за счет достижения спейсером финального объема имплантации и разрешения посттравматического отека предстательной железы.
В рамках разработки «идеального» протокола СТЛТ РПЖ уделено особое внимание двум аспектам, связанным с этапом получения топометрических изображений – визуализация уретры и половых сосудов.
Уретро-сберегающая СТЛТ РПЖ
Визуализация хода уретры, ее оконтуривание и выделение в качестве дополнительной критической структуры с последующим снижением величины дозной нагрузки получило название «уретро-сберегающей» лучевой терапии. Такой подход позволяет минимизировать дизурические явления и, фактически полностью, исключить самое тяжелое позднее осложнение со стороны нижних мочевыводящих путей – формирование радиационно-индуцированной структуры. Анализ результатов 23 проспективных исследований показал, что расчетное значение дозы по показателю Dmax(urethra) (максимальная доза, подводимая на уретру) значимо ассоциировано выраженностью уретральной токсичности, включая как ранние (р<0,001), так и поздние (р<0,0001) осложнения [25]. В радиационной онкологии общепринятый порог допустимых осложнений равняется 5%, что соответствует Dmax(urethra) ≤ 37,7 Гр (табл. 1).
Таблица 1. Риски развития значимых поздних лучевых осложнений со стороны уретры в зависимости от величины подводимой дозы [25]
Table 1. Risks of significant late radiation complications from the urethra depending on the dose [25]
| Риск поздних лучевых осложнений (G 2≥), % Risk of late radiation complications (G2≥%), % |
Dmax(urethra), Гр Dmax(urethra), Gr |
|---|---|
| 2,5 | 34,2 |
| 5 | 37,7 |
| 10 | 43,9 |
| 15 | 49,4 |
Оптимизация дозной нагрузки при «уретро-сберегающей» СТЛТ РПЖ возможна двумя способами: создание «тоннеля низкой дозы», включающего в себя простатический отдел уретры и исключение случаев наложения так называемых «горячек точек» или «пережогов» на проекцию уретры (рис. 3 а,б).
Новейшие ЛУЭ, имеющие многолепестковые коллиматоры с минимальной шириной лепестка, а также современные компьютерные алгоритмы расчета и оптимизации дозной нагрузки позволяют на практике осуществлять оба варианта «уретро-сберегающей» СТЛТ у подавляющего числа больных РПЖ.
Основная сложность реализации протоколов «уретро-сберегающей» СТЛТ РПЖ – точное определение топографии уретры, так как ход мочеиспускательного канала на КТ-изображениях не виден. Эта проблема может быть решена предварительной установкой уретрального катетера Foley (12 СН). Однако существует целый ряд негативных моментов, обусловленных катетеризацией:
- смещение уретры [26, 27];
- дискомфорт для пациента (болезненность и другие дизурические расстройства);
- риски инфицирования мочеполовых путей (уретриты, эпидидимиты)
- риски травматизации уретры, ведущие к отсроченному формированию стриктуры;
- дополнительная нагрузка на персонал и увеличение времени лечения;
- дополнительные экономические расходы.
Важность учета влияния смещений уретры на реальное распределение дозы диктует необходимость введения уретрального катетера не только при планировании СТЛТ, но и перед каждым сеансом облучения. Поэтому исследователи продолжают разрабатывать алгоритмы нативной визуализации уретры при МР-томографии, входящей в стандартный протокол предлучевой подготовки [28-30]. Наиболее оптимальные результаты были получены при так называемом «гибридном» подходе, заключающемся в программном совмещении двух МР-последовательностей, полученных до и после введения контраста (рис. 3в-д). К сожалению, качественная визуализация простатического и мембранозного отделов уретры на всем их протяжении возможна только у ограниченного числа пациентов, не имеющих выраженных аденоматозных узлов. Оптимальное решение заключается в использовании удлиненной версии педиатрического уретрального катетера Foley (6 СН) (длина вместе с павильоном превышает 28 см) (рис. 3 е, ж). За счет минимальных размеров (диаметр 2 мм) катетер не оказывает какого-либо влияния на топографию уретры, что позволяет устанавливать его однократно при планировании СТЛТ, а также значительно снижает другие (травматизация, дискомфорт и инфекционные осложнения) негативные стороны катетеризации. Катетеризация стандартным по длине катетером (28 см) в ряде случаев не позволяет визуализовать уретру на всем протяжении.
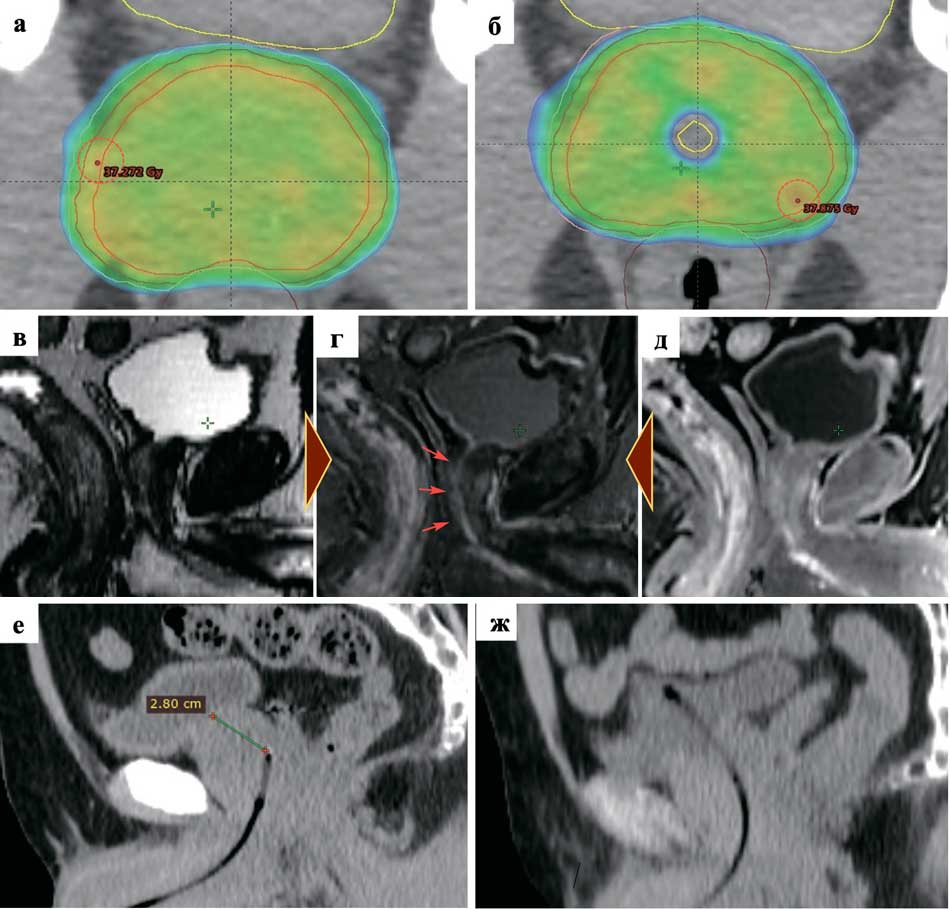
Рис. 3. Методологические аспекты «уретро-сберегающей» СТЛТ РПЖ:
а. стандартный дозиметрический план, «горячая точка» (выделена красным пунктиром) расположена в периферической зоне справа вдали от уретры; б. дозиметирический план с формированием «тоннеля низкой дозы» (Dmax(urethra) – 32,5 Гр); в-д. «гибридный» метод визуализации: без контрастное МР-изображение (слева), пост контрастное МР-изображение (справа), итоговое совмещенное изображение, на котором отчетливо виден ход уретры, отмеченный красными стрелками (в центре); е. стандартный педиатрический катетер Foley (6 СН), не достигающий полости мочевого пузыря (КТ-топометрия); ж. удлиненный педиатрический катетер Foley (6 СН), достигающий полости мочевого пузыря (КТ-топометрия)
Fig. 3. Methodological aspects of «urethro-sparing» SRT PCa:
a. standard dosimetric plan, the «hot spot» (highlighted in red dotted line) is located in the peripheral zone to the right from the urethra; б. dosimetric plan with the formation of a «low-dose tunnel» (Dmax (urethra) – 32.5 Gy); в-д. «hybrid» imaging method: non-contrast MR image (left), post-contrast MR image (right), final combined image, on which the course of the urethra is clearly visible, marked with red arrows (in the center); е. standard pediatric Foley catheter (6 CH) that does not reach the bladder cavity (CT topometry); ж. an elongated pediatric Foley catheter (6 CH) reaching the bladder cavity (CT topometry)
Сосудосберегающая СТЛТ РПЖ
Стандартные варианты внутритканевой и дистанционной лучевой терапии, включая СТЛТ, характеризуются приблизительно одинаковым уровнем РИЭД, достигающим 50-55% к исходу пятилетнего срока наблюдения [31]. Это существенно превосходит аналогичные показатели радикальной простатэктомии, включая нервосберегающие техники. Оптимизация облучения, заключающаяся в минимальном воздействии на критические структуры, ответственные за эрекцию, может существенно повысить ее сохранность. Современные представления о патогенезе РИЭД, в отличие от пост хирургических нарушений, дают основание применять не один, а два способа сохранения исходного статуса эректильной функции: нервои сосудосберегающее облучение [32].
Снижение величины дозы на область СНП технически осуществимо [24, 33]. Однако реализация нервосберегающего протокола затруднена анатомией кавернозных нервов (парапростатическое нервное сплетение) и их недостаточной визуализацией при МРТ [34, 35]. Кроме того, роль радиационно-индуцированных изменений в кавернозных нервах в качестве основной причины постлучевой эректильной дисфункции отчетливо не доказана в клинических исследованиях и основывается на хирургическом опыте, а также результатах небольшого числа экспериментальных работ [32]. Технологии нерво-сберегающей лучевой терапии РПЖ продолжают развиваться, что подтверждается разработкой новых алгоритмов визуализации СНП на основе искусственного интеллекта и внедрением адаптивной лучевой терапии под МР-контролем [36-38].
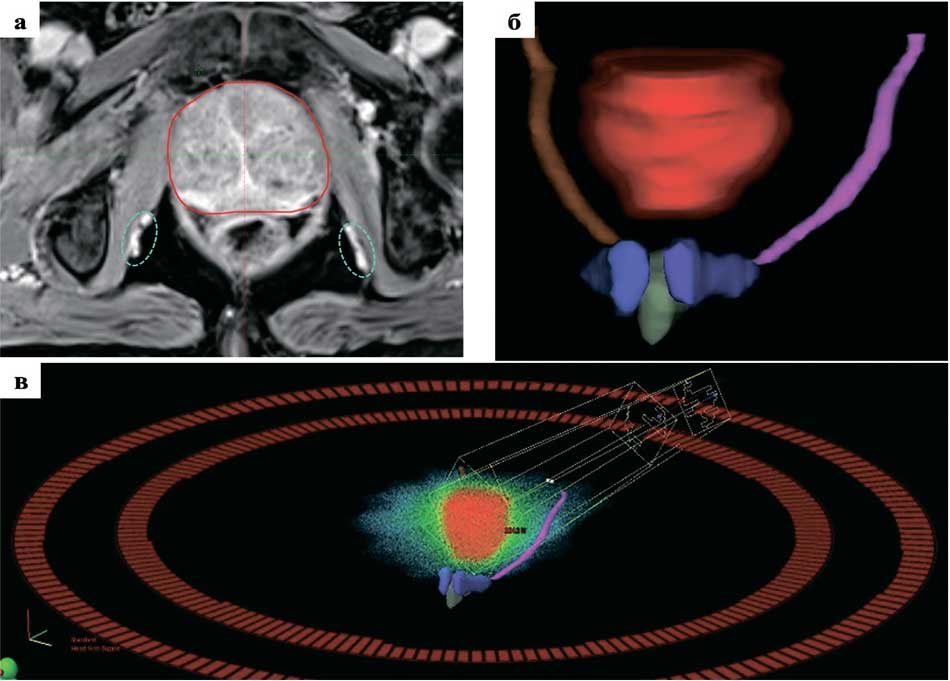
Рис. 4. Методологические аспекты «сосудосберегающей» СТЛТ РПЖ:
а. правая и левая внутренние половые артерии (выделены голубым цветом) на медиальной поверхности m. obturatorius internus в канале Alock´s (аксиальный скан (МРТ с контрастным усилением)); б. 3D-модель облучаемых и критических сосудистых структур; в. пример дозиметрического плана в режиме 3D-визуализации с максимальным снижением дозы на окружающие критические сосудистые структуры (подведение дозы осуществляется посредством двух динамических арок (технология RapidArc))
Fig. 4. Methodological aspects of «vessel-sparing» SRT PCa:
a. right and left internal pudendal arteries (highlighted in blue) on the medial surface of m. obturatorius internus in the Alock ś canal (axial scan (contrast-enhanced MRI)); б. 3D model of irradiated and critical vascular structures; в. an example of a dosimetry plan in 3D visualization mode with maximum dose reduction on the surrounding critical vascular structures (dose delivery is carried out by means of two dynamic arches (RapidArc technology))
Широко применяется второй подход сохранения исходного уровня эректильной функции – сосудосберегающая лучевая терапия, которая относительно просто реализуема на практике и чья высокая эффективность подтверждена результатами рандомизированного исследования II фазы [39]. В ее основе лежат представления о главенствующей роли гипоперфузионных нарушений, вызванных радиационным повреждением эндотелиальной выстилки сосудов. Сосудосбережение при СТЛТ РПЖ достигается визуализацией сосудистых эректильных критических структур (ножки кавернозных тел, луковица полового члена и внутренние половые артерии), их оконтуриванием и расчетом дозиметрического плана с минимальной нагрузкой на эти структуры (рис. 4).
Проведенное анатомо-топографическое исследование показало, что сосудосберегающий вариант СТЛТ РПЖ с успехом может быть осуществлен у более чем 80% больных [40]. Центральная роль в реализации этого протокола принадлежит четкой идентификации внутренних половых артерий, особенно их дистальных третей в зоне вхождения сосудов в ткань кавернозных тел. Эта задача была решена разработкой оригинального метода гибридной визуализации (патент № RU 2 756 251 C1, 28.09.2021) [41].
Дозиметрический расчет плана лечения – следующий этап лечебного протокола СТЛТ РПЖ. Современные ЛУЭ оснащены многолепестковыми коллиматорами с минимальной шириной лепестка в области изоцентра равной 2,5 мм (High Definition Collimator), что позволяет достигать высокой степени конформности, то есть максимального совпадения наружной поверхности облучаемого объекта и выбранной изодозы. Современные алгоритмы инверсного планирования обеспечивают резкий градиент падения дозы, который в среднем составляет 7% (5-10%) на один миллиметр расстояния от границ облучаемого объекта. Высокие показатели конформности и градиента обеспечивают возможность подводить большие РОД с миллиметровой точностью.
Наиболее распространенный в отечественной и зарубежной практике режим фракционирования СТЛТ РПЖ – 5 фракций по 7,25 Гр. Суммарная очаговая доза (СОД) составляет 36,25 Гр, что эквивалентно дозе порядка 90 Гр (α/β=1,5 Гр), подведенной посредством стандартного фракционирования (РОД – 1,8-2 Гр). Этот режим безопасен и обеспечивает высокие уровни пятилетнего безрецидивного течения [2].
Существует несоответствие частоты достижения полного локального контроля (гибель 100% клоногенных опухолевых клеток) и признаков рецидива заболевания. По данным постлучевых биопсий, выполненных через два года после СТЛТ с СОД 32,5 Гр, 35 Гр, 36,25 Гр и 40 Гр клетки аденокарциномы были выявлены в 37,5%, 21,4%, 19,8% и 10,9%, соответственно [42]. Многофакторный анализ в группах промежуточного риска неблагоприятного прогноза и высокого риска (локализованные формы) рецидива по классификации NCCN показал, что СОД менее 40 Гр является основным предиктором сохранения жизнеспособности опухоли. Увеличение СОД до 40 Гр у пациентов с исходными неблагоприятными характеристиками патоморфологического биопсийного материала рассматривается в качестве приемлемого варианта проведения СТЛТ [11].
Примечательно, что, независимо от позитивного статуса биопсий, биохимическое и клиническое прогрессирование развивается достаточно редко (менее 5%). В основе этого радиобиологического феномена может лежать утрата облученными клетками возможности полноценного деления.
Эскалация дозы на область предстательной железы, кажущаяся простым и логичным способом достижения надежного контроля над опухолевым процессом, неизбежно ведет к повышению рисков лучевых осложнений. Одним из эффективных способов решения этой проблемы является создание неоднородного изодозного распределения внутри облучаемого объема посредством выделения зон дополнительной радиационной нагрузки – интрапростатический boost, соответствующего локализации доминантного очага поражения (ДОП) c облучением оставшейся части предстательной железы в стандартной или даже сниженной дозе. Подведение boost может быть осуществлено при многих вариантах лучевой терапии. Высокомощностная брахитерапия, обладая целым рядом технических особенностей, является идеальным инструментом для формирования неоднородных дозных распределений практически любой пространственной конфигурации. Достижения последних лет позволили с успехом реализовать этот подход и в рамках СТЛТ, что, фактически, привело к появлению новой технологии лечения, получившей название «виртуальная» или «HDR-like брахитерапия». Оба понятия, дополняя друг друга, характеризуют основную сущность методики: возможность современных планирующих систем и радиотерапевтических аппаратов формировать неоднородное распределение дозной нагрузки в пределах объема облучения по аналогии с брахитерапией источником высокой мощности дозы, а также отсутствие этапа введения радиактивного источника непосредственно в ткань железы, что и определяет «виртуальный» характер процедуры.
Лечение с интрапростатическим boost может быть выполнено последовательно или одновременно (симультанный или интегрированный boost). Учитывая, что последовательный подход требует дополнительных сеансов облучения, интегрированный boost представляется более приемлемым. Для определения границ ДОП и его оконтуривания используются все доступные методы визуализации (МРТ, ПЭТ/КТ).
В зависимости от объема воздействия на ткань предстательной железы можно выделить четыре основные стратегии стереотаксического облучения с интрапростатическим boost:
- воздействие на единственный ДОП в железе – (ультра)фокальный boost;
- воздействие на несколько очагов, характеризующихся одинаковой доминантностью при мультифокальном характере процесса и их локализации в разных долях предстательной железы – мультифокальный boost;
- воздействие на несколько ДОП в пределах одной доли – гемиаблятивный boost;
- воздействие на множественные очаги в обеих долях или отсутствие данных за наличие очаговых изменений (Т1с) – периферический boost (рис. 5).
Отнесение пациентов РПЖ к группам промежуточного риска неблагоприятного прогноза и высокого (крайне высокого) риска рецидива в соответствии с актуальными рекомендациями RUSSCO (Российское общество клинической онкологии) и NCCN определяет необходимость проведения короткого или длительного курса андроген-депривационной терапии в дополнение к СТЛТ [1, 43]. Опыт применения СТЛТ РПЖ на отделении радиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» МЗ РФ при различных клинических сценариях представлен в таблице 2.
Реализация плана лечения
СТЛТ РПЖ проводится в амбулаторном режиме. За 1,5-2 часа перед каждым сеансом облучения назначается очистительная клизма. Рекомендовано комфортное заполнение мочевого пузыря (200-250 мл).
Высокая точность подведения запланированной дозы – важнейшее условие эффективной и безопасной СТЛТ РПЖ. Позиционирование пациента перед каждым сеансом облучения достигается за счет совмещения изображения в конусном пучке (cone beam computer tomography (СВСТ)), полученного при помощи системы визуализации, интегрированной в линейный ускоритель, с исходным КТ-топометрическим исследованием. Контроль качества совмещения обеспечивается за счет имплантированных рентген-контрастных маркеров. Далее информация относительно пространственных координат положения мишени (маркеров) передается в компьютерную систему, которая управляет операционным столом (декой линейного ускорителя), обладающего шестью степенями свободы перемещения.
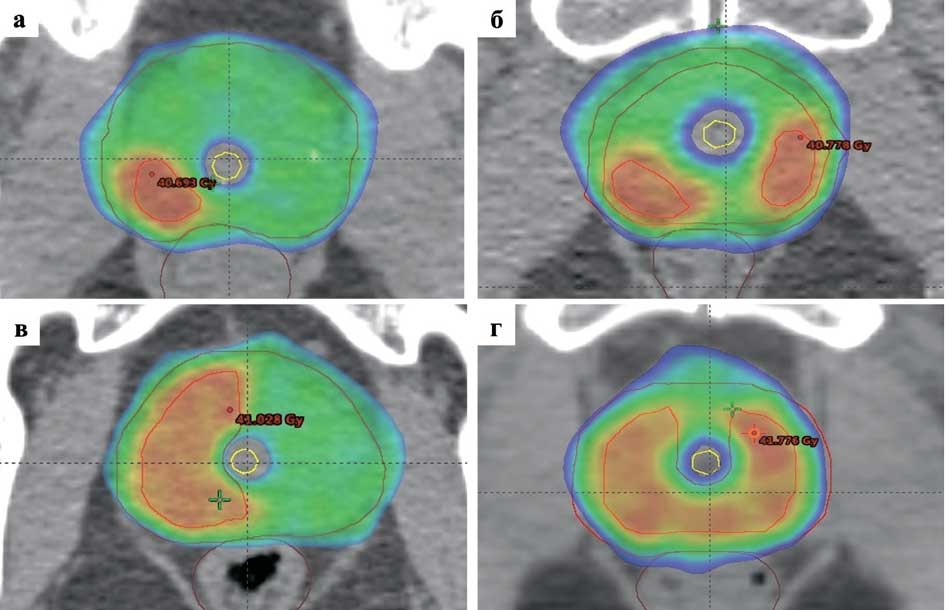
Рис. 5. Изодозное распределение при различных вариантах уретросберегающей СТЛТ с подведением СОД 36,25 Гр на весь объем предстательной железы и интрапростатическим boost на область ДОП (СОД 40 Гр (эквивалентно 108,6 Гр);
а. фокальный boost; б. мультифокальный boost; в. гемиаблативный boost; г. периферический boost
Fig. 5. Isodose distribution in different variants of urethro-sparing SRT with TFD 36.25 Gy for the entire volume of the prostate gland and intraprostatic boost for the DL area (TFD 40 Gy (equivalent to 108.6 Gy);
a. focal boost; б. multifocal boost; в. hemiablative boost; г. peripheral boost
Таблица 2. Рекомендуемые схемы лечения и режимы фракционирования СТЛТ РПЖ в зависимости от группы риска рецидива по NCCN (ФГБУ «НМИЦ онкологии им. Н.Н. Петрова»)
Table 2. Recommended treatment and fractionation regimens for SRT PCa depending on the risk group for recurrence according to NCCN (N.N. Petrov National Medical Research Center of Oncology)
| Риск рецидива по NCCN Risk group NCCN |
очень низкий very low |
низкий low |
промежуточный неблагоприятный intermediate favorable |
промежуточный благоприятный intermediate unfavorable |
**высокий **high |
**очень высокий **very high |
|---|---|---|---|---|---|---|
| Схема лечения Тreatment regimen |
монотерапия monotherapy |
монотерапия monotherapy |
монотерапия monotherapy |
монотерапия monotherapy |
сочетание с ДЛТ combination with EBRT |
сочетание с ДЛТ combination with EBRT |
| Число фракций Number of factions |
5 фракций 5 factions |
5 фракций 5 factions |
5 фракций 5 factions |
5 фракций 5 factions |
3 фракции 3 factions |
3 фракции 3 factions |
| ДЛТ области таза Рelvis EBRT |
– | – | – | – | 44-50 Гр 44-50 Gy |
44-50 Гр 44-50 Gy |
| РОД СТЛТ FSD SRT |
7,25 | 7,25 | 7,25-8 | 8 | 7 | 7 |
| СОД СТЛТ TFD SRT |
36,25 | 36,25 | 36,25-40 | 40 | 21 | 21 |
| *EQD2 СОД СТЛТ *EQD2 TFD SRT |
90,6 | 90,6 | 90,6-108,6 | 108,6 | 51 | 51 |
| СОД за весь курс лечения Сourse TFD |
– | – | – | – | 96-101 | 96-101 |
| Андроген-депривационная терапия Аndrogen deprivation therapy |
– | – | – |
4-6 месяцев 4-6 months |
1,5-3 года 1.5-3 years |
1,5-3 года 1.5-3 years |
Примечание: *изоэффективная доза (equi-effective dose (EQD2)), рассчитанная при значении α/β=1,5 Гр
** у ряда пациентов групп высокого (крайне высокого риска) при отказе от проведения ДЛТ области малого таза или высоких рисках осложнений от облучения больших объемов возможно проведение СТЛТ в режиме монотерапии
Note: *equi-effective dose (EQD2) calculated at α/β=1.5 Gy
** In a number of patients of high (extremely high risk) groups, in case of refusal to perform EBRT of the whole pelvis or high risks of complications from large volume irradiation, it is possible to perform SRT in the monotherapy regimen
Тесный контакт предстательной железы с мочевым пузырем и прямой кишкой, существенно меняющими свой объем и форму, обуславливает значительную подвижность железы. K.M. Langen и соавт. провели исследование по изучению закономерностей смещения предстательной железы при проведении дистанционного облучения у 17 пациентов при выполнении 550 сеансов облучения [44]. В железу были введены миниатюрные электромагнитные транспондеры, положение которых отслеживалось в on-line режиме посредством 4D-навигационной системы Сalypso (Varian, США). Авторы описали три варианта движений предстательной железы: продольное и вертикальное (вследствие перистальтики и изменения тонуса мышц таза (мочеполовой диафрагмы)), а также латеральное (ротация таза из-за изменения тонуса скелетной мускулатуры). Смещения с амплитудой >3 мм и >5 мм отмечались в 13,6% и 3,3%, соответственно. При этом изменение положения транспондеров, превышающее 3 мм в течение первых пяти минут после первичного контроля и начала облучения, зафиксировано у 12% наблюдаемых. К исходу 10 минутного интервала подобные смещения определялись уже у каждого четвертого пациента. Таким образом, для сохранения точности подведения энергии ионизирующего излучения в пределах нескольких миллиметров требуется контроль смещений предстательной железы и их корректировка на протяжении всего сеанса СТЛТ.
Производители современных ЛУЭ имеют собственные системы on-line слежения за положением мишени облучения. В отделении радиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России используются оборудование фирмы Varian, в котором реализована технология ABH (Auto Beam Hold) (рис. 6) [45].
В качестве реперных контрольных точек используются три имплантированных рентген-контрастных маркера. Их положение определяется в ходе сеанса облучения на серии аксиальных рентгеновских снимков, получаемых с произвольно устанавливаемым временным интервалом. При смещении любого из маркеров более установленных допусков (обычно 2-3 мм) система блокирует процесс облучения, автоматически возвращает пациента в исходное положение и только после этого возобновляет процесс облучения.
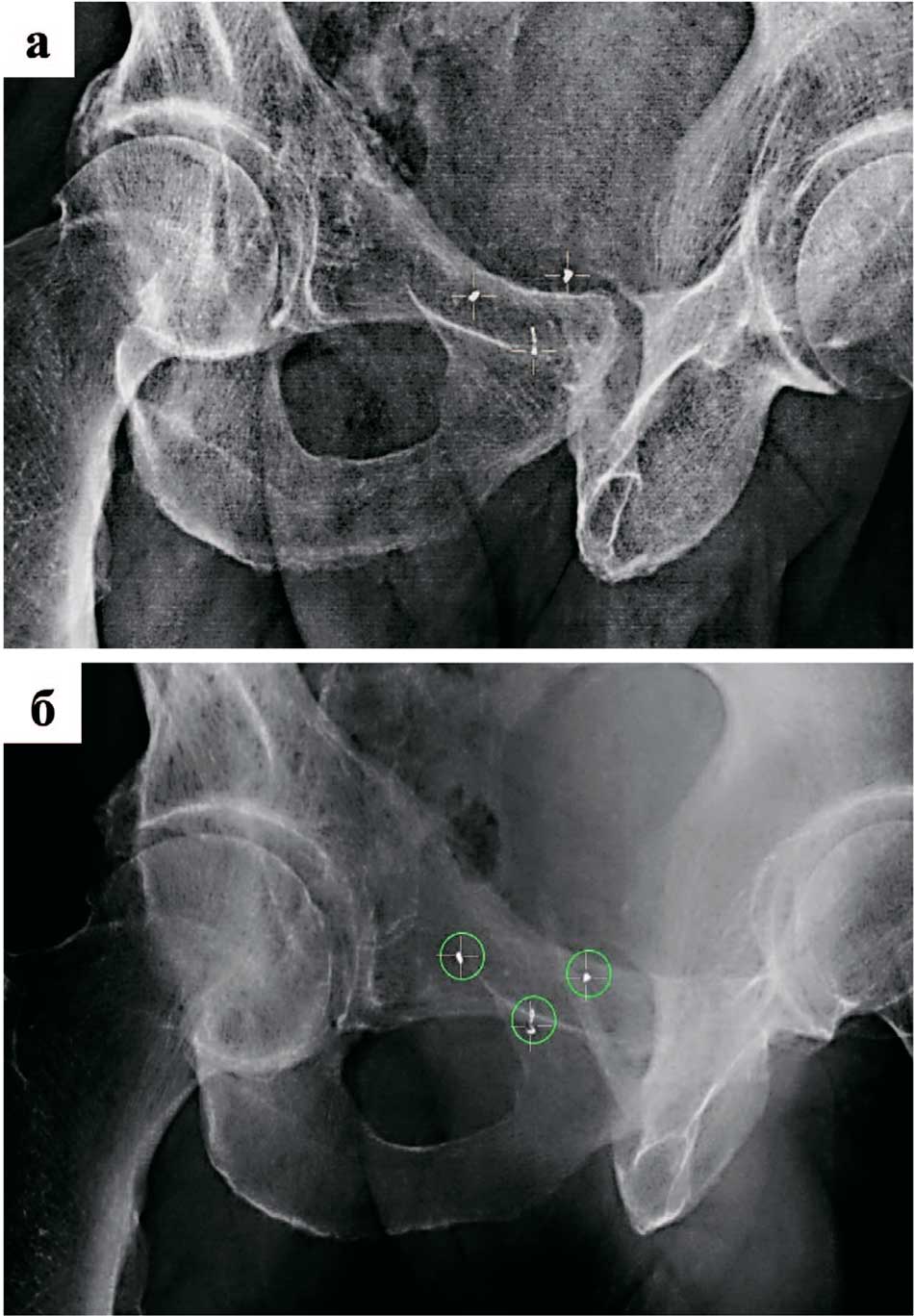
Рис. 6. Система ABH для отслеживания и коррекции интрафракционных смещений предстательной железы: а. рентгеновский снимок, на котором видны три рентген-контрастных маркера (отмечены указателями в виде крестов);
б. рентгеновский снимок того же пациента, на котором видны три рентген-контрастных маркера (отмечены указателями в виде крестов) с границами допусков смещения (круги зеленого цвета)
Fig. 6. ABH system for tracking and correction of intrafractional prostate displacements: a. an X-ray image showing three X-ray contrast markers (marked with cross-shaped markers); b. an X-ray of the same patient showing three X-ray contrast markers (marked with cross-shaped markers) with displacement tolerance boundaries (green circles)
В ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России проведение СТЛТ РПЖ началось в 2014 году. Посредством СТЛТ в режиме монотерапии (без сочетания с другими методами лучевого лечения) пролечено 432 пациентов. Суммарные пятилетние уровни выживаемости без признаков биохимической прогрессии составили свыше 95%, включая подгруппу больных промежуточного риска, неблагоприятного прогноза по NCCN. За весь период наблюдения не зафиксировано значимой поздней лучевой токсичности (3 степени и более) в виде формирования стриктуры уретры или прямокишечного свища.
ВЫВОДЫ
СТЛТ – один из наиболее современных методов радикального лечения РПЖ групп низкого и промежуточного риска рецидива. Возможность прецизионной эскалации дозы (90-100 Гр экв.) обеспечивает близкую к 100% выживаемость без признаков биохимического рецидива, а технологии снижения радиационной нагрузки на основные критические органы (прямая кишка, уретра и половые сосуды) гарантируют низкие уровни постлучевой токсичности и, соответственно, высокое качество жизни пациентов. Большим преимуществом СТЛТ является минимально инвазивный амбулаторный характер лечения, реализуемый в течение короткого промежутка времени.
ЛИТЕРАТУРА
- Schaeffer EM, Srinivas S, Adra N, An Y, Barocas D, Bitting R, et al. Prostate Cancer, Version 4.2023, NCCN Clinical Practice Guidelines in Oncology. J Natl Compr Canc Netw 2023;21(10):1067-96. https://doi.org/10.6004/jnccn.2023.0050.
- Jackson WC, Silva J, Hartman HE, Dess RT, Kishan AU, Beeler WH, et al. Stereotactic Body Radiation Therapy for Localized Prostate Cancer: A Systematic Review and MetaAnalysis of Over 6,000 Patients Treated On Prospective Studies. Int J Radiat Oncol Biol Phys 2019;104(4):778-89. https://doi.org/10.1016/j.ijrobp.2019.03.051.
- Foerster R, Zwahlen DR, Buchali A, Tang H, Schroeder C, Windisch P, et al. Stereotactic Body Radiotherapy for High-Risk Prostate Cancer: A Systematic Review. Cancers (Basel) 2021;13(4):759. https://doi.org/10.3390/cancers13040759.
- Новиков Р.В., Мельник Ю.С., Пономарева О.И., Новиков С.Н. Первый отечественный опыт стереотаксической лучевой терапии на область ложа удаленной предстательной железы. Урологические ведомости 2020;10(2):133-42. [Novikov R.V., Melnik Yu.S., Ponomareva O.I., Novikov S.N. The first Russian experience of stereotactic radiation therapy on the bed area of the removed prostate gland. Urologicheskiye vedomosti = Urological Bulletins 2020;10(2):133-42. (In Russian)]. https://doi.org/10.17816/uroved102133-142.
- Jereczek-Fossa BA, Marvaso G, Zaffaroni M, Gugliandolo SG, Zerini D, Corso F, et al. Salvage stereotactic body radiotherapy (SBRT) for intraprostatic relapse after prostate cancer radiotherapy: An ESTRO ACROP Delphi consensus. Cancer Treat Rev 2021;98:102206. https://doi.org/10.1016/j.ctrv.2021.102206.
- Turna M, Akboru H, Ermis E, Oskeroglu S, Dincer S, Altin S. Stereotactic body radiotherapy as a boost after external beam radiotherapy for high-risk prostate cancer patients. Indian J Cancer 2021;58(4):518-24. https://doi.org/10.4103/ijc.IJC_377_19.
- Lehrer EJ, Singh R, Wang M, Chinchilli VM, Trifiletti DM, Ost P, et al. Safety and survival rates associated with ablative stereotactic radiotherapy for patients with oligometastatic cancer: a systematic review and meta-analysis. JAMA Oncol 2021;7(1):92-106. https://doi.org/10.1001/jamaoncol.2020.6146.
- Mukherjee K, Small WJr, Duszak RJr. Trends and variations in utilization and costs of radiotherapy for prostate cancer: a SEER medicare analysis from 2007 through 2016. Brachytherapy 2021:S1538-4721(21)00448-7. https://doi.org/10.1016/j.brachy.2021.06.148.
- Malouff TD, Stross WC, Seneviratne DS, Waddle MR, May BC, Buskirk SJ, Tzou KS. Current use of stereotactic body radiation therapy for low and intermediate risk prostate cancer: A National Cancer Database Analysis. Prostate Cancer Prostatic Dis 2020;23(2):349-55. https://doi.org/10.1038/s41391-019-0191-9.
- Zaorsky NG, Yu JB, McBride SM, Dess RT, Jackson WC, Mahal BA, et al. Prostate Cancer Radiation Therapy Recommendations in Response to COVID-19. Adv Radiat Oncol 2020;5(4):659-65. https://doi.org/10.1016/j.adro.2020.03.010.
- Клинические рекомендации. Рак предстательной железы 2021. [Электронный ресурс.] [Clinical guidelines. Prostate Cancer 2021. [Electronic resource]. (In Russian)]. URL: https://cr.minzdrav.gov.ru.
- Novikov SN, Novikov RV, Merezhko YO, Gotovchikova MY, Ilin ND, Melnik YS, Kanaev SV. A comparison between high dose rate brachytherapy and stereotactic body radiotherapy boost after elective pelvic irradiation for high and very high-risk prostate cancer. Radiat Oncol J 2022;40(3):200-7. https://doi.org/10.3857/roj.2022.00339.
- Murthy V, Sinha S, Kannan S, Datta D, Das R, Bakshi G, et al. Safety of Prostate Stereotactic Body Radiation Therapy after Transurethral Resection of Prostate (TURP): A Propensity Score Matched Pair Analysis. Pract Radiat Oncol 2019;9(5):347-53. https://doi.org/10.1016/j.prro.2019.04.003.
- Pepin A, Aghdam N, Shah S, Kataria S, Tsou H Jr, Datta S, et al. Urinary Morbidity in Men Treated With Stereotactic Body Radiation Therapy (SBRT) for Localized Prostate Cancer Following Transurethral Resection of the Prostate (TURP). Front Oncol 2020;10:555. https://doi.org/10.3389/fonc.2020.00555.
- Новиков Р.В., Новиков С.Н. Технологии снижения лучевой токсичности у больных раком предстательной железы: спейсеры – простое и эффективное решение. Онкоурология 2021;17(3):64-77. [Novikov R.V., Novikov S.N. Technologies for reducing radiation toxicity in patients with prostate cancer: spacers – a simple and effective solution. Oncourologiya = Oncourology 2021;17(3):64-77. (In Russian)]. https://doi.org/10.17650/1726-9776-2021-17-3-64-77.
- Новиков С.Н., Новиков Р.В., Ильин Н.Д., Мережко Ю.О., Самарцева Е.Е., Арсеньев А.И., и соавт. Первый опыт клинического применения спейсера на основе животного коллагена отечественного производства для оптимизации лучевого лечения рака предстательной железы: показания, методика и осложнения. Вопросы онкологии 2022;68(6):797-804. [Novikov S.N., Novikov R.V., Ilyin N.D., Merezhko Yu.O., Samartseva E.E., Arsenyev A.I., et al. The first experience of clinical use of a spacer based on russian produced animal collagen to optimize radiation treatment of prostate cancer: indications, techniques and complications. Voprosy onkologii = Oncology Issues 2022;68(6):797-804. (In Russian)]. https://doi.org/10.37469/0507-3758-2022-68-6-797-804.
- Wang K, Mavroidis P, Royce TJ, Falchook AD, Collins SP, Sapareto S, et al. Prostate stereotactic body radiation therapy: an overview of toxicity and dose response. Int J Radiat Oncol Biol Phys 2021;110(1):237-48. https://doi.org/10.1016/j.ijrobp.2020.09.054.
- Karsh LI, Gross ET, Pieczonka CM, Aliotta PJ, Skomra CJ, Ponsky LE, et al. Absorbable hydrogel spacer use in prostate radiotherapy: a comprehensive review of phase 3 clinical trial published data. Urology 2018;115(1):39-44. https://doi.org/10.1016/ j.urology.2017.11.016.
- Hamstra DA, Mariados N, Sylvester J, Shah D, Gross E, Hudes R, et al. Sexual quality of life following prostate intensity modulated radiation therapy (IMRT) with a rectal/prostate spacer: secondary analysis of a phase 3 trial. Pract Radiat Oncol 2018;8(1):e7-e15. https://doi.org/10.1016/j.prro.2017.07.008.
- Fischer-Valuck BW, Chundury A, Gay H, Bosch W, Michalski J. Hydrogel spacer distribution within the perirectal space in patients undergoing radiotherapy for prostate cancer: Impact of spacer symmetry on rectal dose reduction and the clinical consequences of hydrogel infiltration into the rectal wall. Pract Radiat Oncol 2017;7(3):195-202. https://doi.org/10.1016/j.prro.2016.10.004.
- Mariados NF, Orio PF 3rd, Schiffman Z, Van TJ, Engelman A, Nurani R, et al. Hyaluronic acid spacer for hypofractionated prostate radiation therapy: a randomized clinical trial. JAMA Oncol 2023;9(4):511-18. https://doi.org/10.1001/jamaoncol.2022.7592.
- Saigal K, Schofield D, Nguyen N, Pham H, Biagioli M. SpaceOAR hydrogel improves neurovascular bundle dosimetry in MRI guided HDR brachytherapy. Brachytherapy 2019;18(3 Suppl):S63-S64. https://doi.org/10.1016/j.brachy.2019.04.134.
- Новиков Р.В., Новиков С.Н., Протощак В.В., Джалилов И.Б. Радиационно-индуцированная эректильная дисфункция у больных раком предстательной железы: современные технологии лучевого лечения. Онкоурология 2020;16(3):143-52. [Novikov R.V., Novikov S.N., Protoshchak V.V., Jalilov I.B. Radiation-induced erectile dysfunction in patients with prostate cancer: modern technologies of radiation treatment. Oncourologiya = Oncourology 2020;16(3):143-52. (In Russian)]. https://doi.org/10.17650/1726-9776-2020-16-3-143-152.
- Hwang ME, Mayeda M, Shaish H, Elliston CD, Spina CS, Wenske S, Deutsch I. Dosimetric feasibility of neurovascular bundle-sparing stereotactic body radiotherapy with periprostatic hydrogel spacer for localized prostate cancer to preserve erectile function. Br J Radiol 2021;94(1119):20200433. https://doi.org/10.1259/bjr.20200433.
- Leeman J, Chen YH, Catalano P, Bredfeldt J, King M, Mouw K, et al. Radiation dose to the intraprostatic urethra correlates strongly with urinary toxicity after prostate stereotactic body radiation therapy: a combined analysis of 23 prospective clinical trials. Int J Radiat Oncol Biol Phys 2022;112(1):75-82. https://doi.org/10.1016/j.ijrobp.2021.06.037.
- Litzenberg DW, Muenz DG, Archer PG, et al. Changes in prostate orientation due to removal of a Foley catheter. Med Phys 2018;45(4):1369-78. https://doi.org/10.1002/mp.12830.
- Dekura Y, Nishioka K, Hashimoto T, Miyamoto N, Suzuki R, Yoshimura T, et al. The urethral position may shift due to urethral catheter placement in the treatment planning for prostate radiation therapy. Radiat Oncol 2019;14(1):226. https://doi.org/10.1186/s13014-019-1424-8.
- Kataria T, Gupta D, Goyal S, Bisht SS, Chaudhary R, Narang K, et al. Simple diagrammatic method to delineate male urethra in prostate cancer radiotherapy: an MRI based approach. Br J Radiol 2016;89(1068):20160348. https://doi.org/10.1259/bjr.20160348.
- Zakian KL, Wibmer A, Vargas HA, Alberts E, Kadbi M, Mychalczak B, et al. Comparison of motion-insensitive t2-weighted mri pulse sequences for visualization of the prostatic urethra during MR simulation. Pract Radiat Oncol 2019;9(6):e534-e540. https://doi.org/10.1016/j.prro.2019.06.009.
- Yoshimura T, Nishioka K, Hashimoto T, Mori T, Kogame S, Seki K, et al. Prostatic urinary tract visualization with super-resolution deep learning models. PLoS One 2023;18(1):e0280076. https://doi.org/10.1371/journal.pone.0280076.
- Gaither TW, Awad MA, Osterberg EC, Murphy GP, Allen IE, Chang A, et al. The natural history of erectile dysfunction after prostatic radiotherapy: a systematic review and meta-analysis. J Sex Med 2017;14(9):1071-8. https://doi.org/10.1016/j.jsxm.2017.07.010.
- Новиков Р.В., Новиков С.В., Протощак В.В., Джалилов И.Б., Литинский С.С. Радиационно-индуцированная эректильная дисфункция у больных раком предстательной железы: современный взгляд на патогенез. Вестник рентгенологии и радиологии 2021;102(1):66-74. [Novikov R.V., Novikov S.N., Protoshchak V.V., Dzhalilov I.B., Litinsky S.S. Radiation-induced erectile dysfunction in patients with prostate cancer: a modern view of pathogenesis. Vestnik rentgenologii i radiologii = Journal of Rentgenology and Radiology 2021;102(1):66-74. (In Russian)]. https://doi.org/10.20862/0042-4676-2021-102-1-66-74.
- Cassidy RJ, Yang X, Liu T, Thomas M, Nour SG, Jani AB. Neurovascular bundle-sparing radiotherapy for prostate cancer using MRI-CT registration: A dosimetric feasibility study. Med Dosim 2016;41(4):339-43. https://doi.org/10.1016/j.meddos.2016.08.003.
- Roach D, Holloway LC, Jameson MG, Dowling JA, Kennedy A, Greer PB, et al. Multiobserver contouring of male pelvic anatomy: Highly variable agreement across conventional and emerging structures of interest. J Med Imaging Radiat Oncol 2019;63(2):264-71. https://doi.org/10.1111/1754-9485.12844.
- Teunissen FR, Wortel RC, Wessels FJ, Claes A, van de Pol SMG, Rasing MJA, et al. Interrater agreement of contouring of the neurovascular bundles and internal pudendal arteries in neurovascular-sparing magnetic resonance-guided radiotherapy for localized prostate cancer. Clin Transl Radiat Oncol 2021;32:29-34. https://doi.org/10.1016/j.ctro.2021.11.005.
- Lei Y, Wang T, Roper J, Tian S, Patel P, Bradley JD, et al. Automatic segmentation of neurovascular bundle on MRI using deep learning based topological modulated network. Med Phys 2023;50(9):5479-88. https://doi.org/10.1002/mp.16378.
- Teunissen FR, Wortel RC, Hes J, Willigenburg T, de Groot-van Breugel EN, de Boer JCJ, et al. Adaptive magnetic resonance-guided neurovascular-sparing radiotherapy for preservation of erectile function in prostate cancer patients. Phys Imaging Radiat Oncol 2021;20:5-10. https://doi.org/10.1016/j.phro.2021.09.002.
- Teunissen FR, van der Voort van Zyp JRN, Verkooijen HM, Wortel RC. Neurovascular-sparing MR-guided adaptive radiotherapy in prostate cancer; defining the potential population for erectile function-sparing treatment. J Sex Med 2022;19(7):1196-200. https://doi.org/10.1016/j.jsxm.2022.04.006.
- Spratt DE, Lee JY, Dess RT, Narayana V, Evans C, Liss A, et al. Vessel-sparing radiotherapy for localized prostate cancer to preserve erectile function: a single-arm phase 2 trial. Eur Urol 2017;72(4):617-24. https://doi.org/10.1016/j.eururo.2017.02.007.
- Новиков Р.В., Пономарева О.И., Литинский С.С., Новиков С.Н. Анатомотопографическое обоснование «сосудосохраняющей» лучевой терапии рака предстательной железы. Экспериментальная и клиническая урология 2020;2:84-91. [Novikov R.V., Ponomareva O.I., Litinskiy S.S., Novikov S.N. Anatomotopographic justification of «vasopreserving» radiation therapy for prostate cancer. Eksperimental'naya i klinicheskaya urologiya = Experimental and Clinical Urology 2020;2:84-91. (In Russian)]. https://doi.org/10.29188/2222-8543-2020-12-2-84-91.
- Новиков Р.В., Новиков С. Н., Ильин Н.Д., Пономарева О.И., Мережко Ю.О., Канаев С.В. Способ визуализации внутренней половой артерии при лучевом лечении рака предстательной железы. Патент на изобретение RU 2 756 251 C1, 28.09.2021. [Novikov R.V., Novikov S.N., Ilyin N.D., Ponomareva O.I., Merezhko Yu.O., Kanaev S.V. Method of visualization of the internal pudendal artery in radiation treatment of prostate cancer. Patent for invention RU 2 756 251 C1, 28.09.2021.]
- Zelefsky MJ, Goldman DA, Hopkins M, Pinitpatcharalert A, McBride S, Gorovets D, et al. Predictors for post-treatment biopsy outcomes after prostate stereotactic body radiotherapy. Radiother Oncol 2021;159(1):33-8. https://doi.org/10.1016/j.radonc.2021.02.008.
- Носов Д.А., Волкова М.И., Гладков О.А., Карабина Е.В., Крылов В.В., Матвеев В.Б., и др. Практические рекомендации по лечению рака предстательной железы. Злокачественные опухоли: Практические рекомендации RUSSCO 2022;12(3S2-1):607-26. [Nosov D.A., Volkova M.I., Gladkov O.A.Б., Karabina E.V., Krylov V.V., Matveev V.B., and others. et al. Practical recommendations for the treatment of prostate cancer. Zlokachestvennyye opukholi: Prakticheskiye rekomendatsii RUSSCO = Malignant Tumors: Practical Guidelines RUSSCO 2022;12(3S2-1):607-626. (In Russian)].
- Langen KM, Willoughby TR, Meeks SL, Santhanam A, Cunningham A, Levine L, Kupelian PA. Observations on real-time prostate gland motion using electromagnetic tracking. Int J Radiat Oncol Biol Phys 2008;71(4):1084-90. https://doi.org/10.1016/j.ijrobp.2007.11.054.
- Kisivan K, Antal G, Gulyban A, Glavak C, Laszlo Z, Kalincsak J, et al. Triggered imaging with Auto Beam Hold and pre-/posttreatment CBCT during prostate SABR: analysis of time efficiency, target coverage, and normal volume changes. Pract Radiat Oncol 2021;11(2):e210-e218. https://doi.org/10.1016/j.prro.2020.04.014.







