ВВЕДЕНИЕ
Повреждения мочеточника наблюдаются редко. Их частота встречаемости составляет 1-3% случаев травм мочевыводящей системы [1-6]. Однако в ряде исследований отмечено, что статистика повреждений мочеточника нередко занижена, что обусловлено неучтенностью ятрогенных травм [7, 8]. Часто травмы мочеточника не выявляются своевременно и диагностируются при развитии осложнений. В ходе хирургического вмешательства интраоперационные повреждения мочеточника распознаются в менее 7% случаев [5, 8-11]. Несвоевременность диагностики и неверно выбранная тактика лечения повреждения мочеточника приводят к развитию посттравматических осложнений, которые повышают уровень инвалидизации пациентов и летальности [1, 4, 12, 13].
МАТЕРИАЛЫ И МЕТОДЫ
Выполнен обзор литературы по лечению повреждений мочеточника на основе данных, опубликованных в базе PubMed, научной электронной библиотеки России eLibrary.ru и поисковой системы Google Scholar. Поиск публикаций проводился по ключевым словам: «травма мочеточника» («ureteral trauma»), «повреждение мочеточника» («ureteral injury»), «лечение» («treatment»), «реконструктивная хирургия» («reconstructive surgery»). Было проанализировано 139 источников. После исключения дублирующихся статей и тезисов конференций, а также научных работ старше 10 лет, для данного обзора были отобраны 44 публикации, на основании которых представлена информация об эпидемиологии, этиологии, классификации и лечении травм мочеточника.
РЕЗУЛЬТАТЫ
Этиология и патогенез
В структуре травм мочеточника преобладают ятрогенные повреждения, которые составляют до 75-80% случаев [5, 6, 8, 14-16]. Наиболее часто ятрогенные травмы мочеточников возникают в ходе акушерско-гинекологических (64-82%), хирургических (15-26%) и урологических (11-30%) оперативных вмешательств [5, 9, 16-19]. На закрытые механические повреждения приходится 18% случаев уретеротравм, а на открытые ранения мочеточников – 7% [2].
Повреждение мочеточника при внешней механической травме происходит редко вследствие его анатомотопографических особенностей: забрюшинное расположение, мобильность и малый диаметр, а также защищенность поясничной мышцей, позвоночником и костями таза [13, 20, 21]. Однако, вышеописанные особенности повышают риск повреждения мочеточника во время операций [3, 5, 6, 12]. Закрытые повреждения мочеточника возникают при воздействии значительной травмирующей силы по типу захлеста, в результате которого происходит отрыв мочеточника от пиелоуретерального сегмента [3, 22-24]. В 90-98% случаев механические закрытые и открытые уретеротравмы являются сочетанными [4, 13, 23, 25].
В настоящее время частота повреждения мочеточника не имеет тенденции к снижению вследствие расширения показаний к проведению оперативных вмешательств на органах забрюшинного пространства, брюшной полости и малого таза [26]. К факторам риска, увеличивающим частоту интраоперационных уретеротравм, относят нарушение топографо-анатомических соотношений при аномалиях развития мочевыводящей системы, онкологических заболеваниях, беременности, сложности обнаружения мочеточника при массивном кровотечении, а также рубцовом процессе, обусловленнoм перенесенными ранее оперативными вмешательствами [6, 8, 26, 27]. Наиболее часто интраоперационные повреждения наблюдаются в нижней трети мочеточника, так как в этом месте он имеет тонкую стенку, узкий просвет и близко расположен к органам малого таза, которые часто подвергаются оперативным вмешательствам [3, 5, 9, 12, 28].
Повреждения мочеточников отличаются разнообразием. Так при внешних закрытых травмах наблюдается частичный разрыв или полный отрыв мочеточника. При открытых ранениях встречается частичное или полное пересечение мочеточника. Интраоперационные уретеротравмы обусловлены лигированием, раздавливанием эндоклипсой, пересечением, отрывом, термическим повреждением и деваскуляризацией мочеточника [2, 5, 12, 26, 29]. Травмы мочеточника вследствие лигирования, клипирования, пересечения могут быть частичными и полными [30]. Деваскуляризация мочеточника происходит в результате перевязки или электрокоагуляции кровоснабжающих сосудов. Непосредственно электротермическое воздействие на мочеточник приводит к развитию коагуляционного некроза, который проявляется в течение 2-5 суток [31].
Классификация
Выделяют различные классификации уретеротравм. Повреждения мочеточников классифицируют по механизму на закрытые, открытые и ятрогенные [3, 4]. В зависимости от наличия механических повреждений других внутренних органов травмы мочеточника разделяют на изолированные, множественные и сочетанные [4]. В зарубежной литературе множественные и сочетанные повреждения объедены в общий термин «политравма» [1, 32]. Травмы мочеточника делятся по локализации на повреждения верхней, средней и нижней трети. По стороне повреждения разделяют на левосторонние, правосторонние и двухсторонние [4].
В настоящее время предложено несколько шкал, определяющих тяжесть повреждений мочеточника. Наиболее распространенной является шкала мериканской ассоциации хирургической травмы (Americal Association for the Surgery of Trauma – AAST) (табл. 1) [2, 3, 5, 6, 18].
Таблица 1. Классификация повреждений мочеточника по шкале AAST
Table 1. AAST ureteral injury grading scale
| Степень Grade |
Характеристика повреждения Description of injury |
|---|---|
| I | Гематома стенки мочеточника Ureteral wall hematoma |
| II | Разрыв менее 50% окружности мочеточника Rupture less than 50% of ureteral circumference |
| III | Разрыв более 50% окружности мочеточника Rupture more than 50% of ureteral circumference |
| IV | Полный разрыв мочеточника с участком деваскуляризации менее 2 см Complete ureteral rupture with devascularization area less than 2 cm |
| V | Полный разрыв мочеточника с участком деваскуля- ризации более 2 см Complete ureteral rupture with devascularization area more than 2 cm |
*При двустороннем повреждении мочеточников тяжесть повышается на 1 степень до 3 степени
*In case of bilateral damage to the ureters, the severity increases by 1 degree to 3 degrees
Увеличение количества эндоскопических вмешательств на верхних мочевыводящих путях привело к росту интраоперационых повреждений мочеточника.
Для оценки тяжести интраоперационных эндоскопических уретеротравм M. Schoenthaler и соавт. создали постуретероскопическую шкалу повреждения мочеточника (Postureteroscopic Lesion Scale – PULS) (табл. 2) [12, 33, 34].
Таблица 2. Постуретероскопическая шкала повреждения мочеточника (PULS)
Table 2. Postureteroscopic Lesion Scale (PULS)
| Степень Grade |
Характеристика повреждения Description of injury |
|---|---|
| 0 | Повреждение мочеточника отсутствует No ureteral injury |
| I | Поверхностное повреждение и/или значительный отек/гематома слизистой оболочки мочеточника Superficial damage and/or significant edema/hematoma of the ureteral mucosa |
| II | Повреждение подслизистого слоя мочеточника Damage to the submucosal layer of the ureter |
| III | Перфорация стенки мочеточника менее 50% Ureteral wall perforation less than 50% |
| IV | Перфорация стенки мочеточника более 50% Ureteral wall perforation more than 50% |
| V | Отрыв мочеточника Ureteral avulsion |
Лечение травм мочеточника
До 96% пациентов с травмами мочеточников нуждаются в проведении оперативного вмешательства [2]. Выбор метода лечения травмы мочеточника зависит от ряда показателей: стабильность гемодинамики, локализация, протяженность и характер повреждения мочеточника, а также наличие сочетанных травм и инфекционно-воспалительных осложнений [12, 18, 19, 35].
Первичной целью лечения уретеротравмы является восстановление пассажа мочи. В случаях, когда определяется минимальное повреждение мочеточника с сохранением его целостности (I степень тяжести по шкале AAST), ограничиваются консервативным лечением с установкой мочеточникового стента на 4-6 недель [5, 9, 14, 15, 24]. При травме мочеточника II степени тяжести по шкале AAST также допускается дренирование верхних мочевыводящих путей стентом и/или пункционной нефростомой [24]. При III степени тяжести AAST проводится некрэктомия, ушивание дефекта или уретероуретероанастомоз [5, 8, 9, 14, 15]. При травме IVV степени тяжести AAST показано проведение реконструктивных операций, направленных на восстановление целостности мочеточника. Объем реконструктивных операций в зависимости от локализации травмы мочеточника указан в таблице 3 [5, 6, 24, 36].
Таблица 3. Реконструктивные оперативные вмешательства при травмах мочеточника различной локализации
Table 3. Reconstructive surgical interventions for ureteral injuries of various localization
| Локализация
повреждений Lesion location |
Вариант реконструктивных операций Type of surgical treatment |
|---|---|
|
Верхняя треть Upper third |
Уретероуретероанастомоз Ureteroureteroanastomosis Трансуреретоуретероанастомоз Transurethoureteroanastomosis Уретерокаликоанастомоз Ureterocalcoanastomosis Уретеропиелоанастомоз Ureteropyeloanastomosis |
|
Средняя треть Middle third |
Уретероуретероанастомоз Ureteroureteroanastomosis Трансуреретоуретероанастомоз Transurethoureteroanastomosis Операция Боари Operation Boari |
|
Нижняя треть Lower third |
Уретероцистоанастомоз с или без Psoas-hitch Ureterocystoanastomosis with or without Psoas-hitch Операция Боари с или без Psoas-hitch Operation Boary with or without Psoas-hitch |
| Протяженные повреждения Extended lision |
Кишечная пластика Intestinal plastic surgery Аутотрансплантация почки Kidney autotransplantation |
Данные операции могут осуществляться открытым, лапароскопическим, робот-ассистированным способами [36]. Открытое оперативное вмешательство в настоящее время является стандартом при лечении проникающих повреждений мочеточника [37].
К основным принципам реконструктивных операций на мочеточнике относят резекцию нежизнеспособной ткани, спатуляцию концов мочеточника и наложение анастомоза без натяжения, его герметичность, экстраперитонизацию, адекватное дренирование брюшной полости и забрюшинного пространства в зависимости от хирургического доступа. При ушивании мочеточника применяется рассасывающийся шовный материал [2, 4, 5, 6, 9]. Во время реконструктивных операций производится установка мочеточниковых стентов с целью предотвращения образования посттравматических стриктур и мочевых затеков [5, 9, 19, 29, 35].
При повреждениях мочеточника в верхней трети используется уретероуретероанастомоз (рис. 1), уретеропиелоанастомоз, уретерокаликоанастомоз [4, 6, 9, 19]. Уретероуретероанастомоз проводится при неполном или непротяженном разрыве мочеточника до 2 см. Уретеропиелоанастомоз применяется при отрыве мочеточника от лоханки. При невозможности выполнить уретеруретероанастомоз или уретеропиелоанастомоз осуществляется уретерокаликоанастомоз [29, 35, 38].
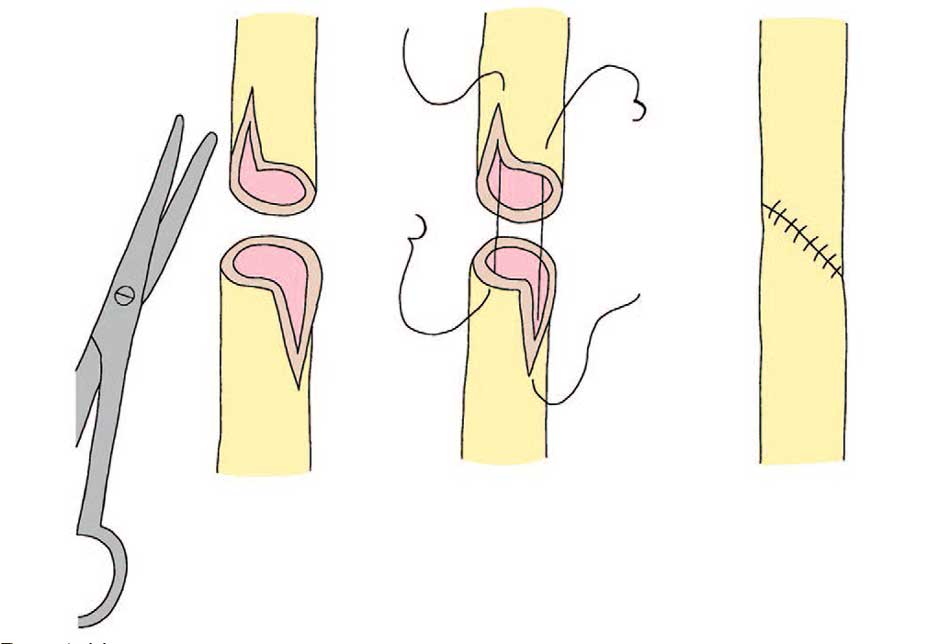
Рис. 1. Уретероуретероанастомоз
Fig. 1. Ureteroureteroanastomosis
Трансуретероуретероанастомоз является возможным методом лечения протяженного повреждения мочеточника в верхней и средней трети [4, 5, 25, 38]. Эта операция применяется в исключительных случаях, так как существует возможность повреждения интактного мочеточника. Также осуществление трансуретероуретероанастомоза имеет ряд противопоказаний, обусловленных мочекаменной болезнью, гидронефрозом, стриктурой контрлатерального мочеточника [5, 9, 19].
При травме мочеточника в средней трети проводится уретероуретероанастомоз, трансуреретоуретероанастомоз, операция Боари [6, 19, 23, 35]. Уретероуретероанастомоз применим при непротяженных дефектах мочеточника в средней трети [18, 23, 39].
При повреждениях мочеточника в нижней трети авторы рекомендуют выполнение уретероцистонеоанастомоза или операцию Боари (рис. 2). Обе операции могут быть выполнены с Psoas-hitch пластикой или без нее [5, 6, 23, 25]. Показаниями к осуществлению уретероцистонеоанастомоза являются полное пересечение стенки мочеточника при локализации повреждения на расстоянии до 5 см от устья мочеточника [23]. При повреждении мочеточника более 5 см от устья и невозможности выполнения уретероцистоанастомоза без натяжения используют Psoas-hitch [9, 29, 39]. Операция Боари проводится при повреждениях в нижней и средней трети мочеточника в тех случаях, когда невозможно осуществить прямую реимплантацию в мочевой пузырь [9, 23, 39]. Также при повреждениях нижней и средней трети мочеточника ряд авторов применяют пластику с использованием аппендикса [21, 40, 41].
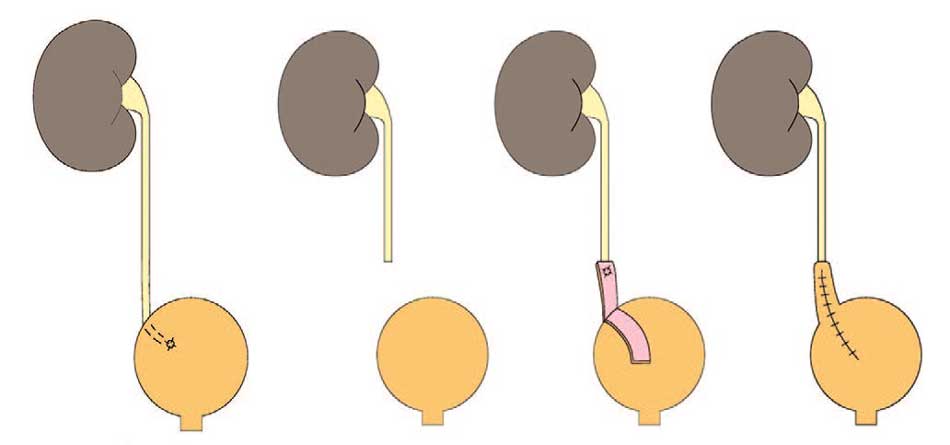
Рис. 2. А) Уретероцистонеоанастомоз; Б) Операция Боари
Fig. 2. А) Ureteroneocystostomy; Б) Boari flap
Кишечная пластика мочеточника выполняется при протяженном или тотальном повреждении мочеточника (рис. 3A) [2, 5, 6]. В качестве кондуита используeтся сегмент тонкой или толстой кишки [4, 21]. Ряд авторов не рекомендует при протяженной травме мочеточника, обусловленной внешним механическим повреждением, использовать кишечную пластику вследствие необходимости предварительной подготовки кишечника [25]. Аутотрансплантация почки применяется в качестве альтернативы кишечной пластике при протяженных повреждениях мочеточника (рис. 3B). При данной операции почку пересаживают в подвздошную область, выполняя анастомоз между почечными и подвздошными сосудами, а мочеточник реимплантируют в мочевой пузырь [5, 6, 42].
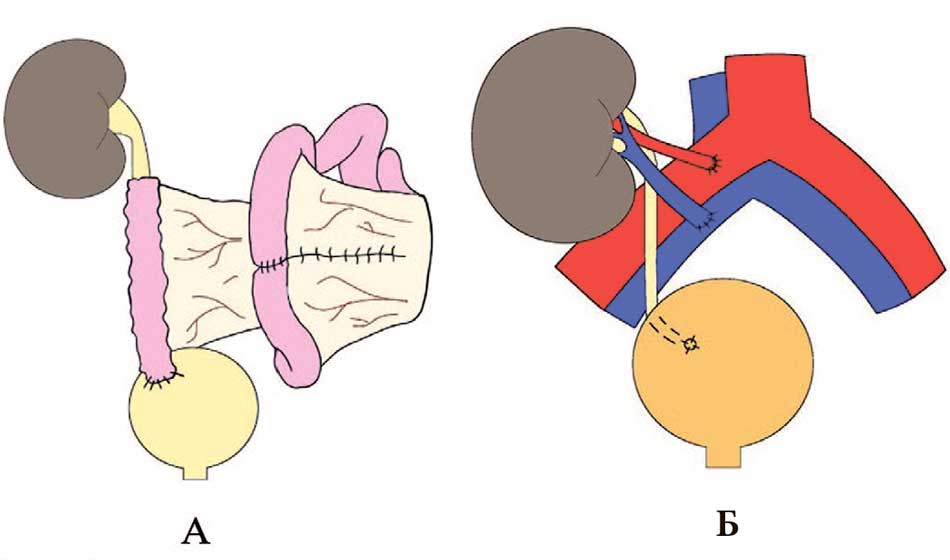
Рис. 3. Реконструктивные операции при протяженных повреждениях мочеточника: А) Кишечная пластика мочеточника; Б) Аутотрансплантация почки
Fig. 3. Reconstructive surgery for extensive injury of the ureter: А) Intestinal interposition; Б) Renal autotransplantation
Во всех случаях реконструктивные операции выполняются у гемодинамически стабильных пациентов и при отсутствии инфекционно-воспалительного процесса [2, 4, 24].
При диагностике уретеротравмы до 72 часов после повреждения мочеточника и отсутствии инфекционновоспалительных осложнений ряд авторов рекомендует выполнять первичную пластику мочеточника [2, 5, 9, 43]. При выявлении повреждения мочеточника позднее 72 часов рекомендуется ограничиться дренированием верхних мочевыводящих путей мочеточниковым стентом или нефростомой. В дальнейшем через 3 месяца после купирования осложнений проводятся вторичные реконструктивные операции [5, 9, 12, 18, 22, 44].
У гемодинамически нестабильных пациентов с сочетанной травмой в остром периоде проводится контроль повреждений (damage control), в ходе которого оперативные вмешательства откладываются до стабилизации общего состояния на 48-72 часа с целью проведения коррекции артериальной гипотонии, коагулопатии и травма-индуцированной гипотермии [25]. После стабилизации состояния пациента принимается решение о проведении реконструктивной или этапной операции, направленной на дренирование верхних мочевыводящих путей [1, 5, 9, 23, 24]. В настоящее время уретерокутанеостомия при травме мочеточника в качестве паллиативной операции проводится крайне редко [8].
Наблюдение
В послеоперационном периоде наблюдение за пациентами включает проведение лабораторных исследований крови и мочи, ультразвукового исследования (УЗИ) почек, мультиспиральной компьютерной томографии (МСКТ-урографии), внутривенной урографии через 3–6 месяцев, а затем через 12 месяцев с целью своевременного выявления стриктур и других осложнений [9]. Не существует специфических рекомендаций по длительности стояния мочеточниковых стентов после реконструктивных операций при уретеротравмах. В большинстве случаев мочеточниковый стент удаляется через 2-6 недель после выполнения МСКТ-урографии с целью определения состоятельности анастомоза [9, 18, 25].
Послеоперационные осложнения
Частота развития осложнений после проведения реконструктивных хирургических вмешательств при травме мочеточника составляет 25-36% [25]. Наиболее частым ранним осложнением является несостоятельность сформированного анастомоза. Это осложнение может манифестировать как мочевой затек, перитонит, абсцесс или флегмона. Развитие этих осложнений предотвращается интраоперационной установкой дренажа в забрюшинное пространство [9]. К остальным осложнениям реконструктивных операций относят стриктуру, гидронефроз, абсцесс, свищи, инфекционные осложнения, образование конкрементов и хроническую болезнь почек [9]. Частота нефрэктомий при возникновении послеоперационных осложнений составляет 4,2% [12]. Уровень летальности при повреждениях мочеточника составляет 7% (0-25%) и в большинстве случаев обусловлен тяжестью политравмы или развитием инфекционновоспалительных осложнений с исходом в сепсис [2, 25]. Уровень летальности и частота нефрэктомий значительно выше у пациентов с несвоевременно выявленными повреждениями мочеточника [11, 12, 20, 25, 30].
ВЫВОДЫ
При своевременном выявлении и лечении повреждений мочеточника отмечается более положительный прогноз на исход заболевания, а также снижение уровня осложнений и потенциальных нефрэктомий. Большинству пациентов с уретеротравмами показано выполнение оперативного вмешательства, выбор которого должен быть сделан с учетом индивидуального подхода, показаний и противопоказаний.
ЛИТЕРАТУРА
- Cassell Iii AK, Manobah B. Management of genitourinary trauma – current evaluation from the Sub-Saharan region: a systematic review. World J Crit Care Med 2021;10(6):377-89. https://doi.org/10.5492/wjccm.v10.i6.377.
- Phillips B, Holzmer S, Turco L, Mirzaie M, Mause E, Mause A, et al. Trauma to the bladder and ureter: a review of diagnosis, management, and prognosis. Eur J Trauma Emerg Surg 2017;43(6):763-73. https://doi.org/10.1007/s00068-017-0817-3.
- Haroon SA, Rahimi H, Merritt A, Baghdanian A, Baghdanian A, LeBedis CA. Computed tomography (CT) in the evaluation of bladder and ureteral trauma: indications, technique, and diagnosis. Abdom Radiol (NY) 2019;44(12):3962-77. https://doi.org/10.1007/s00261-019-02161-6.
- Pereira BM, Ogilvie MP, Gomez-Rodriguez JC, Ryan ML, Peña D, Marttos AC, et al. A review of ureteral injuries after external trauma. Scand J Trauma Resusc Emerg Med 2010;18:6. https://doi.org/10.1186/1757-7241-18-6.
- Ledderose ST, Beck V, Chaloupka M., Kretschmer A, Strittmatter F, Tritschler S. Management von Harnleiterverletzungen. Der Urologe 2019;(58):197-206. https://doi.org/10.1007/s00120-019-0864-y.
- Sahai A, Ali A, Barratt R, Belal M, Biers S, Hamid R, et al. British Association of Urological Surgeons (BAUS) consensus document: management of bladder and ureteric injury. BJU Int 2021;128(5):539-47. https://doi.org/10.1111/bju.15404.
- Lynch TH, Martínez-Piñeiro L, Plas E, Serafetinides E, Türkeri L, Santucci RA, et al. EAU guidelines on urological trauma. Eur Urol 47(1):1-15. https://doi.org/10.1016/j.eururo.2004.07.028.
- Ширшов В.Н., Дорончук Д.Н., Шатиришвили О.К., Константинова И.М., Оболонков В.Ю., Лебедев Ю.И. Опыт лечения ятрогенных повреждений мочеточников. Клиническая практика 2016;(1):3-10. [Shirshov V.N., Doronchuk D.N., Shatirishvili O.K., Konstantinova I.M., Obolonkov V.Yu., Lebedev Yu.I. Experience in the treatment of iatrogenic damage of the ureters. Klinicheskaya praktika = Journal of Clinical Practice 2016;(1):3-10. (In Russian)].
- Smith AP, Bazinet A, Liberman D. Iatrogenic ureteral injury after gynecological surgery. Can Urol Assoc J 2019;13(6 Suppl4):51-55. https://doi.org/10.5489/cuaj.5936.
- Wong JMK, Bortoletto P, Tolentino J, Jung MJ, Milad MP. Urinary tract injury in gynecologic laparoscopy for benign indication: a systematic review. Obstet Gynecol 2018;131(1):100-8. https://doi.org/10.1097/AOG.0000000000002414.
- İnan AH, Budak A, Beyan E, Kanmaz AG. The incidence, causes, and management of lower urinary tract injury during total laparoscopic hysterectomy. J Gynecol Obstet Hum Reprod 2019;48(1):45-9. https://doi.org/10.1016/j.jogoh.2018.10.009.
- Zhang Z, Chen D, Deng L, Li W, Wang X, Zhang Y, et al. Iatrogenic ureteral injury during retroperitoneal laparoscopy for large renal cysts: what we learned and a review of the literature. J Xray Sci Technol 2021;29(1):185-96. https://doi.org/10.3233/XST-200804.
- Orcutt D, Lee Z, Maldonado R, Hwang C, Hagedorn JC, Skokan AJ. Ureteral injuries secondary to blunt abdominal trauma: a 15-year review of presentation, management, and outcomes at a level 1 trauma center. Urology 2022;164:248-53. https://doi.org/10.1016/j.urology.2021.11.051.
- Long JA, Savoie PH, Boissier R. Management of complications of upper urinary tract trauma (kidney and ureter). Prog Urol 2021;31(15):1014-21. https://doi.org/10.1016/j.purol.2021.07.009.
- Kominsky HD, Shah NC, Beecroft NJ, Diab D, Crescenze IM, Posid T, et al. Does timing of diagnosis and management of iatrogenic ureter injuries affect outcomes? Experience from a tertiary center. Urology 2021;149:240-4. https://doi.org/10.1016/j.urology.2020.11.052.
- Воробьев В.А., Белобородов В.А., Вяткина Е.А. Результаты хирургического лечения стриктур мочеточников методом Боари. Сибирское медицинское обозрение 2019;6(120):107-[Vorobev V.A., Beloborodov V.A., Vyatkina E.A. Results of surgical treatment of urine strictures by Boari method. Sibirskoe medicinskoe obozrenie = Siberian Medical Review 2019;6(120):107-11. (In Russian)]. https://doi.org/10.20333/2500136-2019-6-107-111.
- Elawdy MM, Osman Y, Awad B, El-Mekresh M, El-Halwagy S. Iatrogenic ureteral injuries: a case series analysis with an emphasis on the predictors of late ureteral strictures and unfavorable outcome in different surgical specialties. Int Urogynecol J 2021;32(11):3031-6. https://doi.org/10.1007/s00192-020-04578-w.
- Ade-Ojo IP, Tijani O. A review on the etiology, prevention, and management of ureteral injuries during obstetric and gynecologic surgeries. Int J Womens Health 2021;13:895-902. https://doi.org/10.2147/IJWH.S330060.
- Patel KM, Nuttall MC. Genitourinary trauma. Surgery (Oxford) 2019;37(7):404-12. https://doi.org/10.1016/j.mpsur.2019.04.006.
- Sabnis R, Patil A, Jain PS. Trauma of the ureter. In book The Ureter: a comprehensive review. Cham: Springer International Publishing 2024. P. 285-300. https://doi.org/10.1007/978-3-031-36212-5_14.
- Xiong S, Zhu W, Li X, Zhang P, Wang H, Li X. Intestinal interposition for complex ureteral reconstruction: a comprehensive review. Int J Urol 2020;27(5):377-86. https://doi.org/10.1111/iju.14222.
- Arlen AM, Pan S, Colberg JW. Delayed diagnosis of isolated ureteral injury from blunt trauma. Urol Case Rep 2018;19:50-1. https://doi.org/10.1016/j.eucr.2018.04.010.
- Coccolini F, Moore EE, Kluger Y, Biffi W, Leppaniemi A, Matsumura Y, et al. Kidney and urotrauma: WSES-AAST guidelines. World J Emerg Surg 2019;14:54. https://doi.org/10.1186/s13017-019-0274-x.
- Mendonca SJ, Jessica Pan SM, Li G, Brandes SB. Real-world practice patterns favor minimally invasive methods over ureteral reconstruction in the initial treatment of severe blunt ureteral trauma: a national trauma data bank analysis. J Urol 2021;205(2):470-6. https://doi.org/10.1097/JU.0000000000001347.
- Villarreal HG, Hudak SJ. External ureteral trauma. A Clinical Guide to Urologic Emergencies 2021;(6):91-104. https://doi.org/10.1002/9781119021506.ch6.
- Цыганов С.В., Сафазада Р.Р., Соболев А.С. Малоинвазивное лечение ятрогенной травмы мочеточников после гинекологических операций. Экспериментальная и клиническая урология 2020;(5):120-4. [Cyganov S.V., Safazada R.R., Sobolev A.S. Maloinvazivnoe lechenie yatrogennoj travmy mochetochnikov posle ginekologicheskih operacij. [Minimally invasive treatment of iatrogenic ureter injury after gynecological surgery. Eksperimentalnaya i Klinicheskaya urologiya = Experimental and Clinical Urology 2020;(5):120-4. (In Russian)].
- Petrella F, Anidjar M. Postoperative management of ectopic ureter injury after robotic-assisted radical prostatectomy: a case report. Urology 2020;143:e20-e23. https://doi.org/10.1016/j.urology.2020.05.033.
- Маскин С.С., Александров В.В., Матюхин В.В. Сочетанная закрытая травма органов мочевыделительной системы: взгляд общего хирурга. Политравма 2021;(1):106-16. [Maskin S.S., Aleksandrov V.V., Matyuhin V.V. Combined closed injury of the urinary system organs: the view of a general surgeon. Politravma = Polytrauma 2021;(1):106-16. (In Russian)]. https://doi.org/10.24412/1819-1495-2021-1-10014.
- Kaestner L. Management of urological injury at the time of urogynaecology surgery. Best Pract Res Clin Obstet Gynaecol 2019;(54):2-11. https://doi.org/10.1016/j.bpobgyn.2018.06.007.
- Aguilera A, Rivas JG, Quintana Franco LM, Quesada-Olarte J, Carrion DM, et al. Ureteral injury during abdominal and pelvic surgery: immediate versus deferred repair. Cent Eur J Urol 2019;72(3):312-8. https://doi.org/10.5173/ceju.2019.1782.
- Cebeci OÖ. Is endourological intervention a suitable treatment option in the management of iatrogenic thermal ureteral injury? A contemporary case series. BMC Urol 2022;22(1):137. https://doi.org/10.1186/s12894-022-01094-5.
- Berwin JT, Pearce O, Harries L, Kelly M. Managing polytrauma patients. Injury 2020;51(10):2091-6. https://doi.org/10.1016/j.injury.2020.07.051.
- Schoenthaler M, Wilhelm K, Kuehhas FE, Farin E, Bach C, Buchholz N, et al. Postureteroscopic lesion scale: a new management modified organ injury scale-evaluation in 435 ureteroscopic patients. J Endourol 2012;26(11):1425-30. https://doi.org/10.1089/end.2012.0227.
- Котов С.В., Неменов А.А., Перов Р.А., Соколов Н.М. Систематизированный подход в оценке уретероскопических осложнений. Экспериментальная и клиническая урология 2022;15(2)32-7. [Kotov S.V., Nemenov A.A., Perov R.A., Sokolov N.M. Systematic approach in the evaluation of ureteroscopic complications. Eksperimentalnaya i klinicheskaya urologiya = Experimental and Clinical Urology 2022;15(2)32-7. (in Russian)]. https://doi.org/10.29188/2222-8543-2022-15-2-32-37.
- Ding G, Li X, Fang D, Hao H, Li X, Zhou L. Etiology and ureteral reconstruction strategy for iatrogenic ureteral injuries: a retrospective single-center experience. Urol Int 2021;105(5-6):470-6. https://doi.org/10.1159/000511141.
- Мосоян М.С., Шанава Г.Ш., Никулин Р.Е. Робот-ассистированная хирургия при лечении послеоперационных стриктур нижней трети мочеточника. Креативная хирургия и онкология 2023;13(1):21-6. [Mosoyan M.S., Shanava G.Sh., Nikulin R.E. Robot-assisted surgery in treating postoperative strictures of lower third of ureter. Kreativnaya khirurgiya i onkologiya = Creative surgery and oncology 2023;13(1):21-6. (In Russian)]. https://doi.org/10.24060/2076-3093-2023-3.
- Serafetinides E, Kitrey ND, Djakovic N, Kuehhas FE, Lumen N, Sharma DM, et al. Review of the current management of upper urinary tract injuries by the EAU Trauma Guidelines Panel. Eur Urol 2015;67(5):930-6. https://doi.org/10.1016/j.eururo.2014.12.034.
- Ficarra V, Rossanese M, Crestani A, Caloggero S, Alario G, Novara G, et al. A contemporary case series of complex surgical repair of surgical/endoscopic injuries to the abdominal ureter. Eur Urol Focus 2021;7(6):1476-84. https://doi.org/10.1016/j.euf.2020.07.003.
- Ferrara M, Kann BR. Urological Injuries during Colorectal Surgery. Clin Colon Rectal Surg 2019;32(3):196-203. https://doi.org/10.1055/s-0038-1677026.
- Komyakov B, Ochelenko V, Guliev B, Shevnin M. Ureteral substitution with appendix. Int J Urol 2020;27(8):663-9. https://doi.org/10.1111/iju.14268.
- Dal Moro F, Terrosu G, Lorenzin D, Cherchi V, Goffo F, Lissandrello G, et al. Complete substitution of the left ureter with vermicular appendix during hemicolectomy for cancer in an adult patient. Prog Uro 2020;30(10):547-9. https://doi.org/10.1016/j.purol.2020.03.010.
- Han DS, Johnson JP, Schulster ML, Shah O. Indications for and results of renal autotransplantation. Curr Opin Nephrol Hypertens 2023;32(2):183-92. https://doi.org/10.1097/MNH.0000000000000860.
- Drain A, Jun MS, Zhao LC. Robotic ureteral reconstruction. Urol Clin North Am 2021;48(1):91-101. https://doi.org/10.1016/j.ucl.2020.09.001.
- Coppola MJ, Moskovitz J. Emergency diagnosis and management of genitourinary trauma. Emerg Med Clin North Am 2019;37(4):611-35. https://doi.org/10.1016/j.emc.2019.07.003.







