Согласно определению Международного общества континенции (InternationalContinence Society),гиперактивность мочевого пузыря (ГАМП) – это состояние, характеризующееся наличием императивных позывов (ургентности) с неудержанием мочи или без такового, учащенного мочеиспускания и ноктурии [1]. Этим заболеванием страдают более 100 миллионов человек во всем мире [2,3]. По настоящее время отсутствует консенсус в лечении данной патологии. Это связано с недостаточностью знаний о патогенетичеcком механизме формирования ГАМП.
Существует много различных теорий происхождения этого заболевания. Наиболее популярные из них – это нейрогенная и миогенная теории, а также автономная и уротелиальная гипотезы [4-8]. Имеющиеся методы лечения ГАМП несовершенны: они далеко не всегда эффективны и нередко имеют выраженные побочные эффекты [9,10]. В связи с отсутствием «золотого стандарта» в лечении ГАМП требуется поиск новых видов лечения. Особая группа пациентов – это женщины с пролапсом тазовых органов (ПТО) 1 и 2 стадий и симптомами ГАМП.
При подобных анатомических дефектах и отсутствии функциональных расстройств хирургическое лечение не показано. Однако известно, что ПТО часто сопровождается симптомами ГАМП [11-14]. Согласно Интегральной теории P. Petros, такая взаимосвязь объясняется натяжением фасций и связок влагалища при опущении тазовых органов, которое может привести к активации рецепторов растяжения и включению рефлекса мочеиспускания [15]. Существует ряд исследований, сообщающих об уменьшении выраженности симптомов ГАМП после устранения ПТО [16,17].
Это достигается не только путем хирургической реконструкции тазового дна, но также и с помощью применения вагинальных удерживающих устройств (пессариев) [14]. В настоящее время отсутствуют четкие представления о роли хирургии в лечении пациентов, страдающих ГАМП. Целью настоящего исследования являлся анализ функциональных и анатомических результатов хирургической реконструкции крестцово-маточно-кардинального комплекса у пациенток с ПТО 1-2 стадий и симптомами ГАМП.
МАТЕРИАЛЫ И МЕТОДЫ
Настоящее исследование является проспективным, нерандомизированным. В период с мая по декабрь 2016 года 86 женщинам была произведена хирургическая реконструкция тазового дна в виде пликации крестцовоматочных или кардинальных связок. В исследование были включены женщины с симптомным ПТО 1 и 2 стадий по классификации Baden-Walker с сопутствующей ГАМП. ГАМП определялась как наличие учащенного мочеиспускания (более 8 раз в сутки), ноктурии (более 2 раз в течение периода ночного сна), императивных позывов с неудержанием мочи или без такового.
Критериями исключения из исследования были: ПТО 3 и 4 стадий, стрессовое недержание мочи (СНМ), любые реконструктивные операции на тазовом дне в анамнезе, возраст <18 лет, онкологические заболевания любой локализации, психические заболевания. Всем пациенткам была предоставлена информация о методике операции, рисках и возможных осложнениях. Также всеми женщинами было подписано информированное согласие. Исследование зарегистрировано и одобрено локальным этическим комитетом.
Предоперационное обследование включало в себя сбор жалоб, анамнеза жизни и заболевания, осмотр пациента в кресле с определением стадии и вида ПТО, определение кашлевой пробы (для исключения сопутствующего СНМ), а также результаты заполнения валидизированных опросников (UDI-6, PFIQ-7, OAB-q, ICIQ-SF), дневника мочеиспускания (оценивались частота мочеиспусканий в течение дня, количество мочеиспусканий ночью, количество ургентных позывов к мочеиспусканию за сутки).
С целью отбора пациенток на хирургическое лечение за несколько дней до операции производилась предварительная оценка ожидаемого эффекта от лигаментопластики в виде пробы с тампоном. Манипуляция осуществлялась врачом и заключалось в рыхлой тампонаде влагалища стерильной марлевой салфеткой с левомеколем на период от 24 до 36 часов. Результат оценивался пациентками субъективно и объективно в виде заполнения дневника мочеиспускания на время установки тампона.
Таким образом, пациентки, указывающие на уменьшение частоты мочеиспусканий в дневное и ночное время, а также на уменьшение или устранение императивных позывов, допускались к хирургическому этапу лечения. Операция заключалась в пликации кресцово-маточно-кардинального связочного комплекса по средней линии на передней полуокружности шейки матки. Для этого выполнялся доступ через переднюю стенку влагалища, тупым путем осуществлялась диссекция по направлению к связкам.
С помощью нерассасывающейся нити Фторекс 1 накладывались 2-3 шва, соединявшие правые и левые связочные комплексы между собой. Стенка влагалища ушивалась нитью ПГА 2-0 (рис. 1). Контрольные осмотры осуществлялись через 3, 6, 12 и 18 месяцев. Обследование включало в себя те же инструменты оценки, что и до операции. Полученные в процессе выполнения работы клинические результаты обрабатывались c использованием програмнойсистемы STATISTICA for Windows (версия 10 Лиц. BXXR310F964808FA-V).
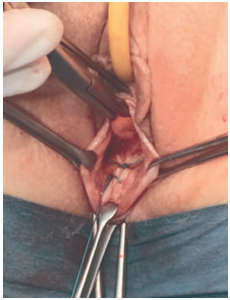
Рис. 1. Этап операции – сведение правого и левого связочных комплексов с помощью нити Фторекс
Для количественных данных выполнялась проверка нормальности данных с помощью критерия Шапиро-Уилка. Количественные переменные описаны через среднее значение и стандартную ошибку среднего, а также при помощи медианы, 25 и 75 квантилей. Для сравнения влияния методов лечения (в группах) по нормально распределенным данным использован критерий t-test. Для данных, распределение которых отличается от нормального, использовался критерий Манна-Уитни.
Динамика для нормально распределенных данных по нескольким временным точкам исследована при помощи критерия АNOVA Repeated, для данных, распределение которых отличается от нормального, применялся непараметрический критерий Вилкоксона (в случае 2-х временных точек) или критерий Фридмана. Динамика исследовалась в каждой группе по-отдельности. РЕЗУЛЬТАТЫ В исследование было включено 88 женщин.
Пациентки были разделены на две группы. Первая группа – женщины пременопаузального возраста. Вторая группа – пациентки в постменопаузе. Характеристики пациенток из каждой группы представлены в таблице 1. На дооперационном этапе всем пациенткам проводилась проба с тампоном, целью которой было определение показаний к хирургическому лечению и прогнозирование предполагаемого результата. Только при положительном эффекте, который подтверждался уменьшением симптомов ГАМП по результатам заполнения дневника мочеиспускания, пациентки допускались к операции.
Таблица 1. Характеристики общих параметров пациенток из 1 и 2 групп, (n=88). Статистический показатель, M±Ϭ Me(Q1;Q3)
|
Параметр |
Группа 1 (25-55 лет) п=49 (55, 6%) |
Группа 2 (56-82 года) п=39 (44, 4%) |
|---|---|---|
|
Средилй возраст |
42,3±1.1 |
63.7±0,9 |
|
Рост |
165,4±0,9 |
162±1 |
|
Вес |
71.4±1.62 |
71.3±1.8 |
|
ИМТ |
26.1 ±0.56 |
27±0,74 |
Результаты пробы с тампоном в обеих группах представлены в таблице 2. Период наблюдения всех 88 пациенток составил 18 месяцев, с контрольными периодами в 3, 6, 12 и 18 месяцев. Эффективность хирургического лечения оценивалась объективно с помощью заполнения дневника мочеиспускания за 48 часов. Стадия пролапса – по классификации Baden-Walker (таблица 3). Субъективная оценка эффективности производилась с помощью заполнения опросников UDI-6, PFIQ-7, OAB-q, ICIQ-SF.
Таблица 2. Результаты пробы с тампонированием
|
Показатель |
Статистика U Манна-Уитни |
Z-критерий |
||
|---|---|---|---|---|
|
До операции |
Проба с тампоном |
До операции |
Проба с тампоном |
|
|
Средний возраст |
13.71 |
12.1 |
14.77 |
12.18 |
|
Рост |
3.6 |
2.45 |
3.97 |
2.7 |
|
Вес |
2.4* |
1.4** |
2.2* |
1.9** |
Примечание: р < 0,05 - *; р < 0,001 - ** - статистически значимые различия
Таблица 3. Динамика анатомической эффективности хирургического лечения на разных сроках наблюдения n (%)
|
Стадия ПТО |
Группа 1 (п=49) |
Группа 2 (п=39) |
||||||||
|---|---|---|---|---|---|---|---|---|---|---|
|
До операции |
3 мес |
6 мес |
12 мес |
18 мес |
До операции |
3 мес |
6 мес |
12 мес |
18 мес |
|
|
0 |
0 |
47 (96%) |
43 (88%) |
39 (80%) |
39 (80%) |
0 |
35 (90%) |
20 (52%) |
8(21%) |
7(17%) |
|
1 |
10(20%) |
2 (4%) |
6(12%) |
8(16%) |
7(14%) |
9 (23%) |
4(10%) |
15(38%) |
14(36%) |
13(34%) |
|
2 |
39 (80%) |
0 |
0 |
2 (4%) |
3 (6%) |
30 (77%) |
0 |
4(10%) |
17(43%) |
19(49%) |
Таблица 4. Динамика объективной эффективности хирургического лечения пациенток обеих групп в зависимости от срока наблюдения. Статистический показатель, M±Ϭ Me(Q1;Q3)
|
Стадия ПТО |
Группа 1 (п=49) |
Группа 2 (п=39) |
||||||||
|---|---|---|---|---|---|---|---|---|---|---|
|
До операции |
3 мес |
6 мес |
12 мес |
18 мес |
До операции |
3 мес |
6 мес |
12 мес |
18 мес |
|
|
Частота |
13,7±0,35 14(12:15) |
8,14±0,2 8(8;9) |
8,47±0,13 9(8;9) |
9,02±0,12 9(9,10) |
9,7±0,1 9(9;10) |
14,7±0,43 15(13;16) |
8,31±1,2 9(8,9) |
9,77±0,2 10(9;11) |
10,6±0,3 11(9;12) |
12,2±0,2 12(11;13) |
|
Ургентность |
2,1 ±0,93 2(2;3) |
0,39±0,1 0(0; 1) |
0,4±0,2 0,4(0,1) |
1±0,1 1(1;1) |
1,5±0,1 1(1;2) |
2,21 ±0,15 2(2;3) |
0.67±0,08 1(0:1) |
1,3±0,12 1(1;2) |
1,6±0,7 2(1:2) |
2±0,13 2(2:3) |
|
Ноктурия |
3,67±0,63 4(3:4) |
0,71±0,68 1(0;1) |
1,1±0,7 1(1;2) |
1.37±0,08 1(1;2) |
1,6±о,1 2(1 ;2) |
3,97±0,16 4(3:5) |
0.56±0,55 1(0:1) |
1,6±0,75 2(1 ;2) |
1,9±0,7 2(1:2) |
3±0,2 3(2;4) |
Таблица 5. Динамика субъективной эффективности хирургического лечения пациенток обеих групп в зависимости от срока наблюдения по данным стандартных урологических опросников по качеству жизни. Статистический показатель, M±Ϭ Me(Q1;Q3)
|
Опросник |
Группа 1 (n=49) |
Группа 2 (n=39) |
||||||||
|---|---|---|---|---|---|---|---|---|---|---|
|
До операции |
3 мес |
6 мес |
12 мес |
18 мес |
До операции |
3 мес |
6 мес |
12 мес |
18 мес |
|
|
UDI-6 |
7,5±0,6 8,3(4,2;8,3) |
1,2±0,3 0(0; 1) |
0,41 ±0,3 1(0:1) |
2,2±0,31 1(1:4) |
3,2±0,4 3(1:5) |
8,23±0,59 9(6;11) |
1,79±0,39 1(1:5) |
2,46±0,39 1(0:5) |
4,7±0,5 5(1:8) |
6,15±0,4 6(5:8) |
|
OAB-q |
21,9±6,5 21(17:28) |
7.63±0,3 7(6;9) |
8,06±0,27 8(6,9) |
9,63±0,5 9(8;11) |
10,8±0,6 9(9;11) |
20,05±1,1 18(14;27) |
8,44±0,48 8(7;9) |
9,41±0,4 9(8;11) |
12±4,8 11(9:12) |
13,6±5,5 11(10:15) |
|
PFIQ-7 |
32,2±12.64 32(32:35) |
4.9±0,28 4(4;6) |
5,4±0,3 5(4:7) |
7,2±0,5 6(5;9) |
7,4±0,5 7(5:9) |
38,4±2 34(31 ;45) |
6,31 ±0,59 8(3,9) |
7,33±0,43 8(6;9) |
9,6±3 9(8;12) |
15,2+6 14(11:17) |
|
ICIQ-SF |
5,08±0,44 6(3;7) |
1,1±0,51 1(1;2) |
1,35±0,1 1(1:2) |
1,9±0,2 1(1:3) |
4±0,2 4(2;4) |
5,87±0,42 6(4;8) |
1,59±0,15 1(1:2) |
2±0,2 2(1:3) |
3,4±2,3 3(2:5) |
6,4±2,4 6(5:8) |
Динамика эффективности в разные периоды наблюдения представлена в таблицах 4 и 5. При проведении исследования ни в одном случае не было зафиксировано интраоперационного повреждения мочевого пузыря и прямой кишки, а также кровотечений, требующих переливания компонентов крови. В послеоперационном периоде только у одной пациентки развился тазовый болевой синдром (спустя 6 месяцев после операции). Боль удалось купировать с помощью двукратно проведенной медикаментозной блокады.
При анализе полученных данных выявлено улучшение субъективных и объективных показателей в обеих группах на периодах наблюдения 3 и 6 месяцев. Объективно замечено, что устранение ПТО прямо коррелирует с устранением симптомов ГАМП. Однако на сроках более 6 месяцев в группе женщин в постменопаузе наблюдается рецидив ПТО и постепенное «возвращение» симптомов гиперактивности. В группе более молодых женщин как анатомическая, так и функциональная эффективность операции выше, и сохраняется на более поздних этапах наблюдения (12-18 месяцев и более).
ОБСУЖДЕНИЕ
Анализ исследований, касающихся связи ГАМП и ПТО, показал, что механизм развития ГАМП у пациенток с данной проблемой до конца так и не изучен. Вероятно, наличие инфравезикальной обструкции при ПТО является одним из провоцирующих факторов. Также нельзя исключить и нейрогенные факторы [18-23]. Результат проведения пробы с тампоном у включенных в исследование 88 пациенток подтверждает положения Интегральной теории P. Petros.
Вероятно, создаваемая салфеткой поддержка пролабирующих стенок влагалища снимает излишнее натяжение с крестцово-маточных и кардинальных связок, тем самым инактивируя рецепторырастяжения. Уменьшение симптомов ГАМП у пациенток с ПТО после хирургической реконструкции тазового дна подтверждают и другие исследования [14,16,17]. Выявлено, что учащенное мочеиспускание и ургентность устраняются после операции чаще, чем ургентное недержание мочи и ноктурия.
Есть данные о появлении ГАМП de novo после устранения ПТО, но не более чем у 5-6 % прооперированных женщин [24]. Полученные в результате настоящего исследования данные отличаются у женщин в пре- и постменопаузе. Предполагается, что в виду уменьшения количества эстрогенов в организме женщин в постменопаузе, в анатомических структурах, обеспечивающих поддержку, происходят необратимые изменения. Связочный аппарат утрачивает необходимый коллаген, эластин и гликопротеины [25].
Поэтому хирургическая реконструкция нативными методиками (в том числе лигаментопластика) в условиях эстрогенного дефицита не обеспечивает длительного эффекта [26-27]. У женщин репродуктивного возраста эффективность лигаментопластики значительно выше и сохраняется на протяжении 18 месяцев и более. Учитывая, что при ПТО начальных стадий реконструктивные операции с использованием сетчатых имплантов не показаны, но при этом симптомы значительно снижают качество жизни, лигаментопластика у женщин в пременопаузе может быть одним из приемлемых вариантов лечения опущения тазовых органов и ГАМП.
ЗАКЛЮЧЕНИЕ
Пликация крестцово-маточнокардинального комплекса у пациенток с ПТО 1-2 стадий, сопровождающимся симптомами ГАМП, обеспечивает высокую анатомическую и функциональную эффективность у пациенток молодого возраста. У женщин в постменопаузе лигаментопластика не показала высоких результатов на сроках наблюдения более 6 месяцев. Данная группа пациентов нуждается в поиске альтернативных методов лечения.
Ключевые слова: гиперактивность мочевого пузыря, пролапс тазовых органов, хирургическая реконструкция тазового дна, лигаментопластика, крестцово-маточно-кардинальный связочный комплекс, интегральная теория
ЛИТЕРАТУРА
- Abrams P, Cardozo L, Fall M, Grifths D, Rosier P, Ulmsten U, et al. The standardisation of terminology in lower urinary tract function: report from the standardisation
subcommittee of the International Continence Society. Urology 2003; 61:37-49. doi.org/10.1016/S0090-4295(02)02243-4 - Milsom I, Abrams P, Cardozo L, Roberts RG, Thüroff J, Wein AJ. How widespread are the symptoms of an overactive bladder and how are they managed? A populationbased prevalence study. BJU Int 2001;87(9):760–766.
- Cardozo L, Coyne KS, Versi E. Validation of the urgency perception scale. BJU Int 2005;95(4):591–596. doi.org/10.1111/j.1464-410X.2005.05345.x
- De Groat WC. A neurologic basis for the overactive bladder. Urology 1997;50(6):36– 52. doi:10.1016/s0090-4295(97)00587-6
- Brading AF. A myogenic basis for the overactive bladder. Urology 1997;50(6):57-67. doi:10.1016/s0090-4295(97)00591-8
- Drake MJ, Mills IW, Gillespie JI. Model of peripheral autonomous modules and a myovesical plexus in normal and overactive bladder function. Lancet 2001; 358:401- 403. doi:10.1016/s0140-6736(01)05549-0
- Gillespie JI: The autonomous bladder: A view of the origin of bladder overactivity and sensory urge. BJU Int 2004; 93:478-483. doi:10.1111/j.1464-410x.2003.04667.x
- Kanai A, Fry C, Ikeda Y, Kullmann FA, Parsons B, Birder L. Implications for bidirectional signaling between afferent nerves and urothelial cells-ICI-RS 2014. Neurourol Urodyn 2016;35:273–277. doi:10.1002/nau.22839
- Wein AJ. Association between anticholinergic medication use and cognition, brain metabolism, and brain atrophy in cognitively normal older adults. J Urol 2016;196(5):1500. doi:10.1016/j.juro.2016.08.070
- Wein AJ. Costs of urinary incontinence and overactive bladder in the United States: a comparative study. J Urol 2004;172(3): 1216. doi:10.1016/s0022-5347(05)61630-8
- Urogynecology. [Ed. Cardozo L.]. Churcill Livingstone, London, 1997. Churcill Livingstone, London, 1997.
- Beck RP, McCormick S, Nordstrom L. A 25-year experience with 519 anterior colporrhaphy procedures. Obstet Gynecol 1991;78(6):1011–1018
- Handa VL, Garrett E, Hendrix S, Gold E, Robbins J. Progression and remissionof pelvic organ prolapse: a longitudinal study of menopausal women. Am J Obstet Gynecol 2004;190(1):27–32. doi:10.1016/j.ajog.2003.07.017
- de Boer TA, Salvatore S, Cardozo L, Chapple C, Kelleher C, van Kerrebroeck P, et al. Pelvic organ prolapse and overactive bladder. Neurourol Urodyn 2010;29(1):30-39. doi:10.1002/nau.20858
- Petros PE, Ulmsten U. An integral theory of female urinary incontinence. Acta Obstet Gynecol Scand 1990;69(153):1-79.
- Fletcher SG, Haverkorn RM, Yan J, Lee JJ, Zimmern PE, Lemack GE. Demographic and urodynamic factors associated with persistent OAB after anterior compartment prolapse repair. Neurourol Urodyn 2010;29(8):1414-8. doi:10.1002/nau.20881
- Miranne JM, Lopes V, Carberry CL, Sung VW. The effect of pelvic organ prolapse severity on improvement in overactive bladder symptoms after pelvic reconstructive surgery. Int Urogynecol J 2013;24(8):1303-8. doi:10.1016/j.juro.2014.08.078
- Basu M, Duckett J. Effect of prolapse repair on voiding and the relationship to overactive bladder and detrusor overactivity. Int Urogynecol J Pelvic Floor Dysfunct 2009;20(5):499-504. doi:10.1007/s00192-009-0807-z
- Coates KW, Harris RL, Cundiff GW, Bump RC. Uroflowmetry in women with urinary incontinence and pelvic organ prolapse. Br J Urol 1997. 80(2):217–221. doi:10.1046/j.1464-410x.1997.00246.x
- Ferguson DR, Kennedy I, Burton TJ. ATP is released from rabbit urinary bladder epithelial cells by hydrostatic pressure changes—a possible sensory mechanism? J Physiol 1997;505(2):503–511. doi:10.1111/j.1469-7793.1997.503bb.x
- Liang CC, Chang YL, Chang SD, Lo TS, Soong YK. Pessary test to predict postoperative urinary incontinence in women undergoing hysterectomy for prolapse. Obstet Gynecol 2004;104(4):795–800. doi:10.1097/01.aog.0000140689.90131.01
- Long CY, Hsu SC, Sun DJ, Chen CC, Tsai EM, Su JH. Abnormal clinical and urodynamic findings in women with severe genitourinary prolapse. Kaohsiung J 2002;Sci 18(12):593-7.
- Rosenzweig BA, Pushkin S, Blumenfeld D, Bhatia NN. Prevalence of abnormal urodynamic test results in continent women with severe genitourinary prolapse. Obstet Gynecol 1992;79(4):539–542.
- de Boer TA, Kluivers KB, Withagen MIJ, Milani AL, Vierhout ME. Predictive factors for overactive bladder symptoms after pelvic organ prolapse surgery. Int Urogynecol J 2010. 21(9): 1143–1149. doi:10.1007/s00192-010-1152-y
- Goepel C. Differential elastin and tenascin immunolabeling in the uterosacral ligaments in postmenopausal women with and without pelvic organ prolapse. Acta Histochem 2008;110(3): 204–209. doi:10.1016/j.acthis.2007.10.014
- Tinelli A, Malvasi A, Rahimi S, Negro R, Vergara D, et al. Age-related pelvic floor modifications and prolapse risk factors in postmenopausal women. Menopause 2010;17(1):204–212. doi:10.1097/gme.0b013e3181b0c2ae
- Kökçü A, Yanik F, Çetinkaya M, Alper T, Kandemir B, Malatyalioglu E. Histopathological evaluation of the connective tissue of the vaginal fascia and the uterine ligaments in women with and without pelvic relaxation. Arch Gynecol Obstet 2002; 266(2):75–78. doi:10.1007/s004040100194







