ВВЕДЕНИЕ
Воспаление парауретральных протоков и желез, согласно исследованиям XX века, являлось частой со- путствующей патологией у женщин с гонококковой и трихомонадной инфекцией и одной из причин неэффективности проводимой консервативной терапии этих заболеваний [1-5]. Распространенность неспецифического воспаления в указанных анатомических структурах, по данным современных работ, варьирует от 4,6 до 50% среди всех причин стойких дизурических явлений и рецидивирующих инфекциях нижних мочевыводящих путей (ИНМП) соответственно [6, 7]. Тем не менее, данное заболевание отсутствует как в учебной и методической литературе для обучающихся врачей, в национальных и зарубежных клинических рекомендациях для специалистов, так и в номенклатуре МКБ-10 [8-16]. Кроме того, в настоящее время нет четких критериев постановки диагноза «скинеит». Жалобы пациентки на боль, жжение в области мочеиспускательного канала, над лоном, диспареунию, повторяющиеся ИНМП являются неспецифическими и могут встречаться при целом ряде других патологических состояний [1, 6, 7]. Лабораторные тесты, в частности общий анализ мочи или ее микробиологическое исследование, также показывают низкую чувствительность.
Основными способами диагностики воспаления желез Скина (ЖС) в настоящее время являются транс- вагинальная пальпация уретры и ее последующий инструментальный осмотр с помощью пинцета. Однако стоит отметить их недостатки. Во-первых, данный физикальный способ пальпации является относительно субъективным и крайне зависимым от опыта методом. Во-вторых, его применение выражено ограничено у тревожных и эмоциональных женщин, а также при наличии миофасциального синдрома, где существует высокая вероятность ложноположительных результатов. В-третьих, инструментальный осмотр мочеиспускательного канала, к сожалению, не всегда обеспечивает достаточную визуализацию стенок уретры и устьев протоков ЖС. Причины этого связаны как с анатомическими особенностями (узкое преддверье влагалища, избыточная складчатость слизистой в области меатуса, болевой синдром), так и с малым размером искомых структур, отсутствием специального оборудования и стандартного протокола описания локального статуса. Стандартные рентгенологические исследования (восходящая уретрография, микционная цистоуретрография, уретрография с применением двухбаллоного катетера) являются хорошими методами оценки мочеиспускательного канала но ограничены в демонстрации патологии смежных структур [17-21].
Уретроскопия у женщин, в связи с анатомическими особенностями, редко бывает информативна, особенно в дистальной ее трети. Однако этот метод в составе цистоскопии входит в стандарт обследования пациенток с доброкачественной патологией уретры и широко применяется в особенности при дивертикулах уретры – для визуализации соустья [22-24].
Диагностическая ценность сонографии в случае катарального воспаления парауретральных желез представляется сомнительной по причине малого размера исследуемых структур, в отличии от результатов ее применения при других объемных заболеваниях этого органа [23-28].
По литературным данным, одним из самых высокоинформативных исследований при визуализации этой анатомической области является магнитно-резонансная томография (МРТ) с контрастированием. МРТ, как и трансвагинальное ультразвуковое исследование (УЗИ), успешно используется при визуализации кист и дивертикулов уретры у женщин, а также при оценке степени спонгиофиброза при стриктурах у мужчин [21, 29-36]. Этот метод позволяет детально визуализировать патологические изменения мочеиспускательного канала и вокруг расположенных тканей, и может быть использован в качестве дополнительной неинвазивной диагностики при указанных заболеваниях. Клинические рекомендации по лечению пациенток с рецидивирующими ИНМП в ряде случаев предполагают его применение для исключения возможной патологии органов малого таза, но в стандартный протокол исследования не входит прицельная визуализация мочеиспускательного канала, и тем более оценка парауретральных желез. Научные работы, касающиеся выполнения томографии при патологии женской уретры, немногочисленны и, в большинстве своем, направлены на оценку доброкачественных образований этого органа (кисты, дивертикулы). Однако сравнительные научные изыскания не показывали значимого преимущества этого метода над сонографией. Таким образом, существующее уже много лет экспертное исследование применительно к женскому мочеиспускательному каналу используется не для поиска возможных скрытых факторов рецидивирующей ИНМП, а для подтверждения подчас «очевидной» патологии, диагностируемой пальпацией и УЗИ. Причинами этого могут служить отсутствие стандартных МР-протоколов осмотра указанной анатомической области и, как следствие, недостаток опыта у лучевых специалистов.
Несмотря на указанные трудности, ряд авторов выполняли МРТ уретры при ее гипермобильности, аденокарциноме и других редких образованиях, а также проводили динамическую томографию пациенткам со стрессовой формой недержания мочи [37-43]. Однако в отечественной и зарубежной литературе мы не нашли работ по применению МРТ при скинеите.
Учитывая частые трудности в дифференциальной диагностике этого заболевания, отсутствие специфичных жалоб, поиск дополнительных, в том числе экспертных методов обследования больных с хроническим воспалением ЖС, в том числе в спорных и неоднозначных случаях, является важной, клинически обусловленной задачей.
Целью данной работы явилось оценка МРТ в диагностике воспалительных заболеваний парауретральных желез у женщин.
МАТЕРИАЛЫ И МЕТОДЫ
Первым этапом осуществлен проспективный анализ результатов МРТ органов малого таза у 16 урологически здоровых женщин без жалоб на дизурию. На данной группе пациенток были выведены и описаны нормальные МР-характеристики женского мочеиспускательного канала и парауретральных структур. Томография выполнялaсь по направлению лечащего врача в связи с различной гинекологической патологией, а именно: у 8 пациенток при УЗИ была выявлена киста яичника, у 4 – полип матки/эндометриоз; у 4 – нарушение менструального цикла. Средний возраст обследуемых составил 33,1 ± 3,9 года ( 26-39).
Вторым этапом томография проведена 14 больным с хроническим воспалением парауретральных желез (проспективное исследование). Диагноз был установлен на основании жалоб, анамнеза, результатов трансвагинальной пальпации и инструментального осмотра уретры с оценкой слизистой мочеиспускательного канала и устьев протоков ЖС. Средний возраст составил 33,8±8,3 года (24-51), средняя длительность заболевания – 8,8±2,9 лет. Все исследования выполнялись по направлению уролога и были сопоставлены с клиническими данными.
Критериями исключения служили воспалительные заболевания органов малого таза (вагинит, кольпит, сальпингоофорит), злокачественные новообразования, кисты и дивертикулы уретры, а также иная патология, способная напрямую или косвенно повлиять на МР-картину тканей в исследуемой области. Обе группы были сопоставимы по возрасту, томография выполнялось на 9-12 день менструального цикла.
Все МРТ органов малого таза проводились с контрастным усилением и с прицельным исследованием периуретральной области в положении пациенток лежа на спине на сканере с напряженностью поля 3T Siemens Magnetom Skyrа и использованием комбинации спинальной и поверхностной 30-канальной катушек. Общее время сканирования составило 45 минут. Выбор в пользу томографа с напряженностью поля 3Т был сделан по причине малых размеров искомых структур и, как следствие, необходимости получения более тонких срезов высокого качества. Кроме того, проведенная нами оценка результатов двух ранее выполненных исследований на аппарате 1,5Т показала, что они не отвечают заявленным требованиям, а именно имеющeеся соотношение сигнал/шум у данного сканера ведет к значимым потерям в качестве изображений при уменьшении толщины срезов.
Были получены сагиттальные T1 и Т2 взвешенные изображения (ВИ) таза с Turbo Spin Echo (быстрой спиновой эхо-эхографией) с подавлением сигнала от жировой ткани с толщиной среза 3 мм; также Т2-взвешенные изображения высокого разрешения (с Turbo Spin Echo) перпендикулярно и параллельно уретре, с толщиной среза 2 мм; диффузионно-взвешенные изображения (ДВИ) с подавлением сигнала от жировой ткани и построением на их основе карт измеряемого коэффициента диффузии (ИКД-карты) в аксиальной проекции с толщиной среза 3 мм.
Стандартный протокол исследования органов малого таза был расширен для получения наиболее детальных изображений мочеиспускательного канала и вокруг расположенных тканей для выявления минимальных скоплений жидкостного содержимого. С этой целью дополнительно были получены Т2 взвешенные изображения Space 3D в сагиттальной проекции с толщиной среза 1 мм, с последующей трехмерной реконструкцией перпендикулярно и параллельно уретре. Поле обзора должно было охватывать основание мочевого пузыря до отверстия уретры краниокаудально и периуретральные мягкие ткани латерально.
Применение внутривенного контрастирования выполнялось по направлению лечащего врача, в качестве постконтрастных серий использовалась Т1 взвешенная импульсная последовательность градиентного эха VIBE DIXON в трех проекциях с подавлением сигнала от жировой ткани, толщина среза 1,2 мм. Постконтрастные серии выставлялись в определенной последовательности: сагиттальной, аксиальной и корональной плоскостях. Именно такая последовательность позволяет наиболее четко выявить усиление интенсивности сигнала от структурных изменений стенки уретры. При необходимости были выполнены серии автоматической субтракции – метод обработки изображения с целью усиления контрастности его отдельных элементов.
Как проведение, так и описание МРТ осуществлялось одним МР-специалистом, имеющими опыт работы более 10 лет в этой анатомической области. Анализ полученных результатов проводился в совокупности с клинической картиной у пациенток и состоял из двух этапов.
Первым этапом при анализе томограмм проводилась обзорная оценка органов малого таза для исключения патологических изменений, которые могли проявляться вторичными изменениями парауретральных желез. У всех пациентов были исключены опухолевые заболевания органов малого таза.
Вторым этапом был проведен детальный анализ уретры и прилегающих тканей для изучения возможной МР-семиотики хронического воспаления ЖС. С этой целью оценивались следующие параметры:
- Диаметр мочеиспускательного канала (измеренный по его наружной стенке), мм;
- Толщина передней и задней его стенок, мм;
- Толщина подслизистого слоя задней стенки, мм;
- Однородность сигнала по Т2 ВИ от подслизистого слоя, да/нет;
- Дифференциация слоев стенок уретры, да/нет;
- Патологические изменения в структуре мочеиспускательного канала, да/нет;
- Иные изменения МР-сигнала на Т2 ВИ, ДВИ и постконтрастных томограммах от стенок уретры, да/нет;
- Симметричность и структура мышц тазового дна, в частности луковично-губчатые мышцы.
Предполагалось, что при воспалении ЖС, которые наиболее часто расположены по дорзальной поверхности уретры, толщина задней ее стенки будет больше, чем передней в связи с воспалительным отеком тканей. Именно с этой целью выполнялись раздельные измерения толщины ее стенок и отдельно, подслизистого слоя. Кроме того, оценивались общепринятые МР-признаки воспаления тканей: четкость контуров на границе слоев и неоднородность сигнала. При оценки локального статуса у всех 16 (100%) пациенток со скинеитом выявлена выраженная болезненность при пальпации луковично-губчатых мышц – признаки миофасциального синдрома, вызванного частыми обострениями и длительным анамнезом заболевания. Поэтому всем респонденткам обеих групп также исследовались мышцы тазового дна и промежности.
Статистический анализ данных проводился с помощью программы STATISTICA версия 10.0. Для количественных признаков с нормальным распределением вычисляли средние арифметические величины (M) и стандартные отклонения (±SD) для каждого исследуемого показателя. Отличия между средними значениями определяли по t-критерию Стьюдента (t) для несвязанных совокупностей. При ненормальном распределении рассчитывалась медиана (Me) и интерквартильный размах (ИКР). При оценке статистической значимости различий в показателях использовали непараметрический U-критерий Манна-Уитни (U). Сравнение качественных признаков, в зависимости от наименьшего значения ожидаемого явления, проводилось с применением точного критерия Фишера или хи-квадрата Пирсона (χ2) с поправкой на непрерывность Йейтса. Различия считали достоверными при уровне значимости р<0,05.
РЕЗУЛЬТАТЫ
У урологически здоровых респонденток первой группы (n=16) были определены следующие показатели:
- Диаметр уретры от 10 до 15 мм (среднее значение – 11,8±1,4 мм);
- Одинаковая толщина передней и задней стенки (медиана 5 мм);
- Толщина подслизистого слоя задней стенки (медиана 4 мм, ИКР 3,5-4,5);
- Однородный сигнал по Т2 ВИ от подслизистого слоя стенок уретры наблюдался в 62,5 % (у 10 пациенток), неоднородный – в 37,5 % случаев (у 6 женщин);
- Границы слоев визуализировались хорошо и четко у 100% респонденток;
- Патологические образования/изменения в структуре стенок мочеиспускательного канала отсутствовали;
- Ни у одной пациентки не было выявлено признаков ограничения диффузии и патологического контрастирования стенок уретры;
- МР-признаки гипертрофии мышц тазового дна в виде их симметричного утолщения и усиления сосудистого рисунка были установлены в 6,3 % случаев (у 1 пациентки).
Таким образом, у респонденток без клинической картины скинеита и жалоб на дизурию была характерна симметричная толщина стенок мочеиспускательного канала с четкими границами слоев уретры без признаков патологических изменений в ее структуре (рис. 1, 2).
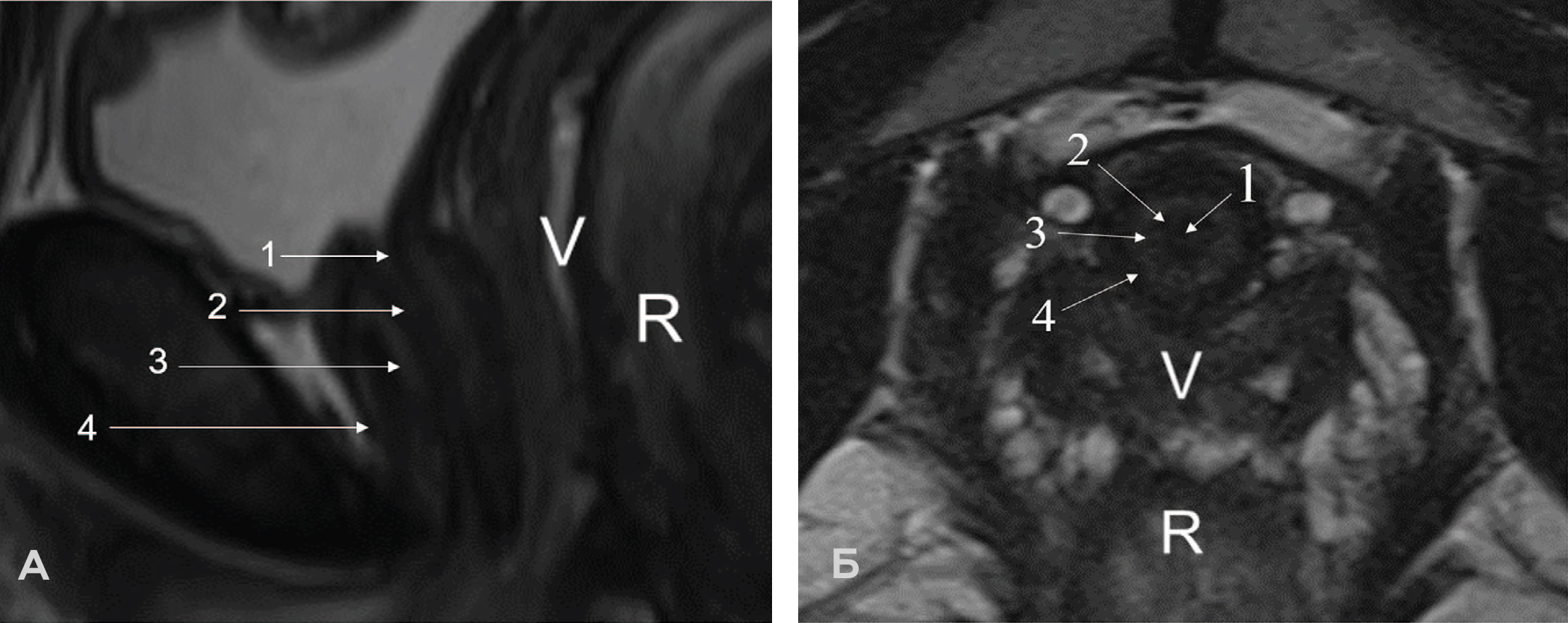
Рис. 1. Зональная анатомия нормальной женской уретры на МРТ: А – T2 ВИ в сагиттальной плоскости и Б – T2 ВИ высокого разрешения в трансверзальной плоскости
1 – просвет уретры с жидкостным содержимым (моча); 2 – слизистая с аинтенсивным МР-сигналом; 3 – подслизистый слой, представляет усиленную васкуляризованную соединительную ткань; 4 – мышечный слой – низкий МР- сигнал представляет гладкую мускулатуру (V – влагалище, R – прямая кишка).
Fig. 1. Zonal anatomy of a normal female urethra on MRI: A – T2 VI in the sagittal plane and Б – T2 high-resolution VI in the transversal plane.
1 – lumen of the urethra with liquid contents (urine); 2 – mucosa with non-intense MR signal; 3 – submucosal layer, represents enhanced vascularized connective tissue; 4 – muscle layer – low MR signal represents smooth muscle (V – vagina, R – rectum)
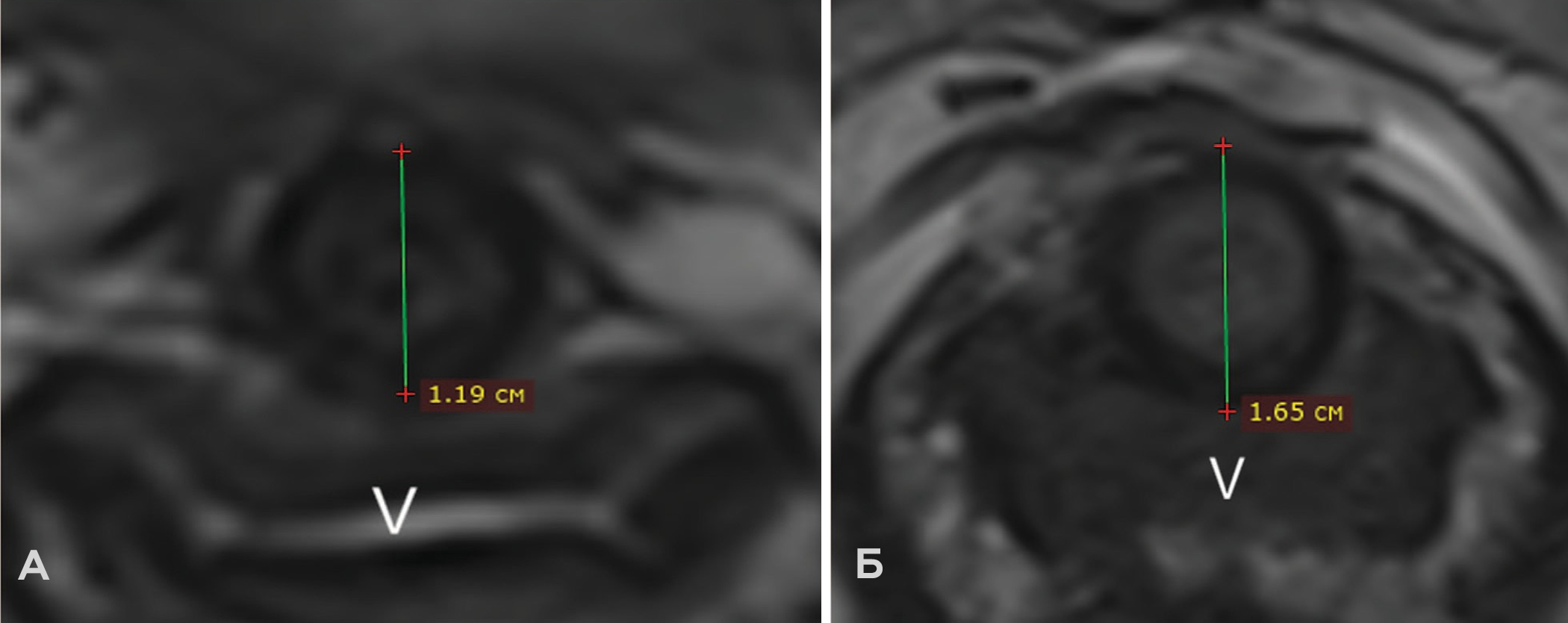
Рис. 2. Сравнение диаметров уретры на Т2 ВИ высокого разрешения в трансверзальной плоскости. А – урологически здоровая респондентка (1,19 см) и Б – пациентка с хроническим скинеитом (1,65 см) (V – влагалище)
Fig. 2. Comparison of urethral diameters on high-resolution T2 WI in the transversal plane. A – urologically healthy respondent (1.19 cm) and Б – patient with chronic skineitis (1.65 cm) (V – vagina)
У пациенток второй группы (n=14) было выявлено следующее:
- Диаметр уретры от 11 до 18 мм (среднее значение: 13,6±2,4 мм);
- Неодинаковая толщина передней и задней стенки уретры – медианы составили 5 и 6,5 мм с интерквартильным размахом 5-6 и 6-9 соответственно;
- Толщина подслизистого слоя задней стенки (медиана 5,5 мм, ИКР 5-6);
- Неоднородный сигнал по Т2 ВИ от подслизистого слоя преимущественно задней стенки уретры наблюдался в 100% случаев (14 пациенток);
- Нечеткость границы между подслизистым и мышечным слоем – в 100% случаев;
- Патологические образования в структуре задней стенки – в 100 %, а именно:
- мелкокистозные изменения в 85,7 % случаев (12 пациенток);
- фрагментарно расширенные протоки до 0,1 см в диаметре – в 14,3 % (2 пациентки);
- Кольцевидное контрастирование по капсуле кистозных изменений – в 85,7 % случаев (12 пациенток);
- МР-признаки гипертрофии мышц тазового дна – в 85,7 % случаев (12 пациенток).
Кроме того, в области выявленных мелкокистозных изменений наблюдалось более выраженное (по сравнению с фрагментарно расширенными протоками) локальное утолщение задней стенки с деформацией контура и стертости границы слоев уретры в этой области. В 35,7% случаев (5 пациенток) были обнаружены признаки псевдорестрикции диффузии за счет повышенного содержания белка в кистах. Мелкокистозные изменение были расположены на расстоянии от 3 до 21 мм проксимальнее меатуса. Их соустье с просветом мочеиспускательного канала выявлено не было (рис. 3).
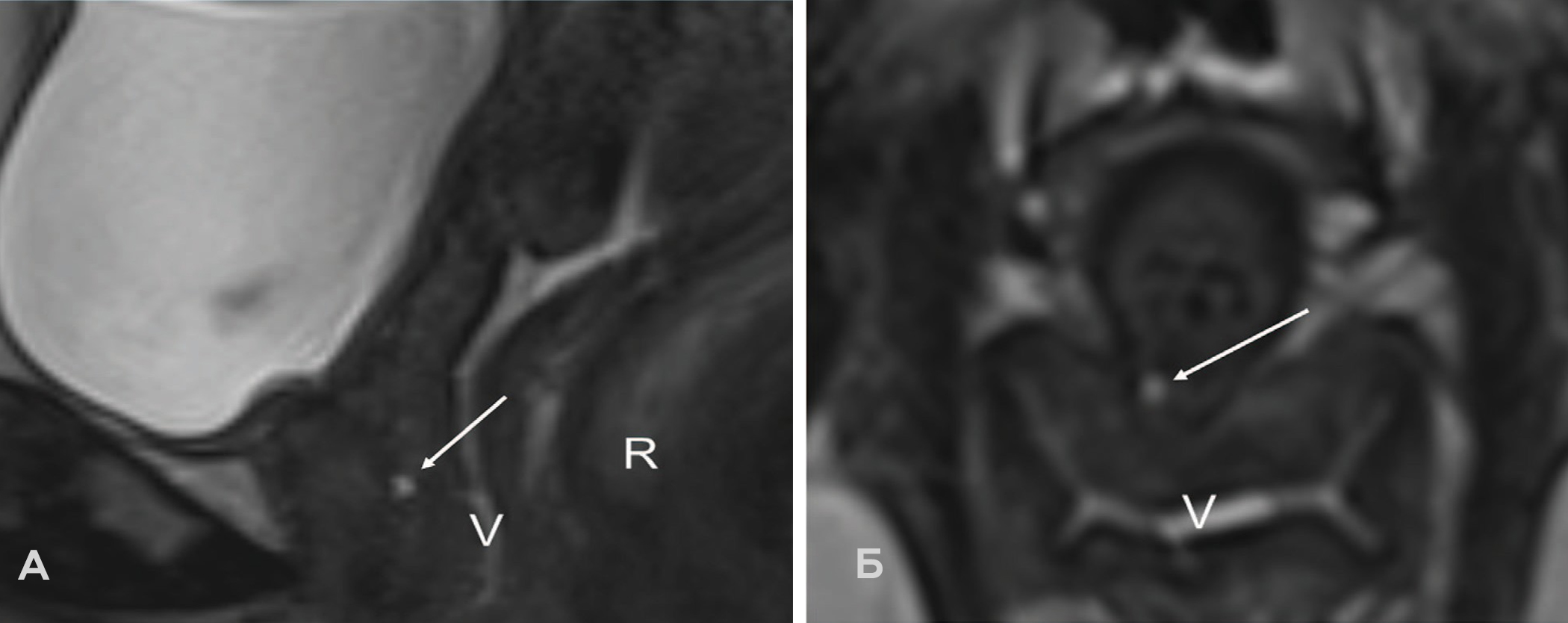
Рис. 3. МР-картина мелкокистозной структуры в подслизистом слое задней стенки уретры. А – T2 ВИ Space 3D в сагиттальной проекции и Б – T2 ВИ Space 3D в трансверзальной проекции (V – влагалище, R – прямая кишка).
Прим.: В средней трети уретры по ее задней стенке на 7 часах условного циферблата в толще подслизистого слоя визуализируется мелкокистозная структура (указана стрелкой), размером 0,2 см в диаметре с четким, ровным контуром, наличием ло- кального утолщения стенки на этом уровне и снижением дифференцировки слоев.
Fig. 3. MRI picture of a small cystic structure in the submucosal layer of the posterior wall of the urethra. A – T2 VI Space 3D in a sagittal projection and Б – T2 VI Space 3D in a transversal projection (V – vagina, R – rectum).
Note: In the middle third of the urethra along its posterior wall at 7 o’clock on the conventional dial, in the thickness of the submucosal layer, a small cystic structure (indicated by an arrow) is visualized, 0.2 cm in diameter with a clear, even contour, the presence of local thickening of the wall at this level and a decrease differentiation of layers
При сравнении обеих групп статистически значимые различия были выявлены в следующих количественных показателях: диаметр уретры (t=2,5; p=0,019; тест Левена 0,052), толщина задней стенки (U=42,5; p=0,004) и подслизистого слоя (U=40; p=0,003). Группы были сопоставимы по толщине передней стенки (U=83,5; p=0,24), где ЖС представлены минимально (табл. 1).
Таблица 1. Сравнение выявленных изменений
Table 1. Comparison of identified changes
| Показатели Indicators |
Группа I Group I (n=16) |
Группа II Group II (n=14) |
p-value |
|---|---|---|---|
| Диаметр уретры (мм), M±SD Urethral diameter (mm), M±SD | 11,8±1,4 | 13,6±2,4 | 0,019 |
| Толщина передней стенки уретры (мм), Me [IQR] Thickness of the anterior wall of the urethra (mm), Me [IQR] |
5 [4,5-5] | 5 [5-6] | 0,24 |
| Толщина задней стенки уретры (мм), Me [IQR] Thickness of the posterior wall of the urethra (mm), Me [IQR] |
5 [4,5-6] | 6,5 [6-9] | 0,004 |
| Толщина подслизистого слоя задней стенки уретры (мм), Me [IQR] Thickness of the submucosal layer of the posterior wall of the urethra (mm), Me [IQR] |
4 [3,5-4,5] | 5,5 [5-6] | 0,003 |
| Неоднородность сигнала от подслизистого слоя (абс., %) Heterogeneity of the signal from the submucosal layer (abs., %) | 6 (37,5 %) | 14 (100 %) | 0,000 |
| Нарушение дифференциации слоев стенок уретры (абс., %) Impaired differentiation of the layers of the urethral walls (abs.,%) | 0 (0 %) | 14 (100 %) | 0,000 |
| Мелкокистозные изменения или расширенные протоки ЖС (абс., %) Small cystic changes or dilated ducts of the gallbladder (abs., %) |
0 (0 %) | 14 (100 %) | 0,000 |
| Гипертрофия мышц тазового дна (абс., %) Hypertrophy of the pelvic floor muscles (abs.,%) | 1 (6,3 %) | 12 (85,7 %) | 0,000 |
Наглядными также оказались и качественные различия среди обследованных пациенток. Так, нарушение дифференциации слоев стенок мочеиспускательного канала и патологические изменения в его структуре были обнаружены у 100% больных с хроническим скинеитом, и ни у одной урологически здоровой женщины (χ2=26,1; p=0,00000). Неоднородность сигнала от подслизистого слоя в первой группе встречалась в 37,5% наблюдений, во второй – в 100% случаев (p=0,0003 по двустороннему критерию Фишера). Признаки гипертрофии луковично-губчатых мышц имелись у 6,3% и 85,7% больных соответственно (χ2=16,1; p=0,00006) (рис. 4).
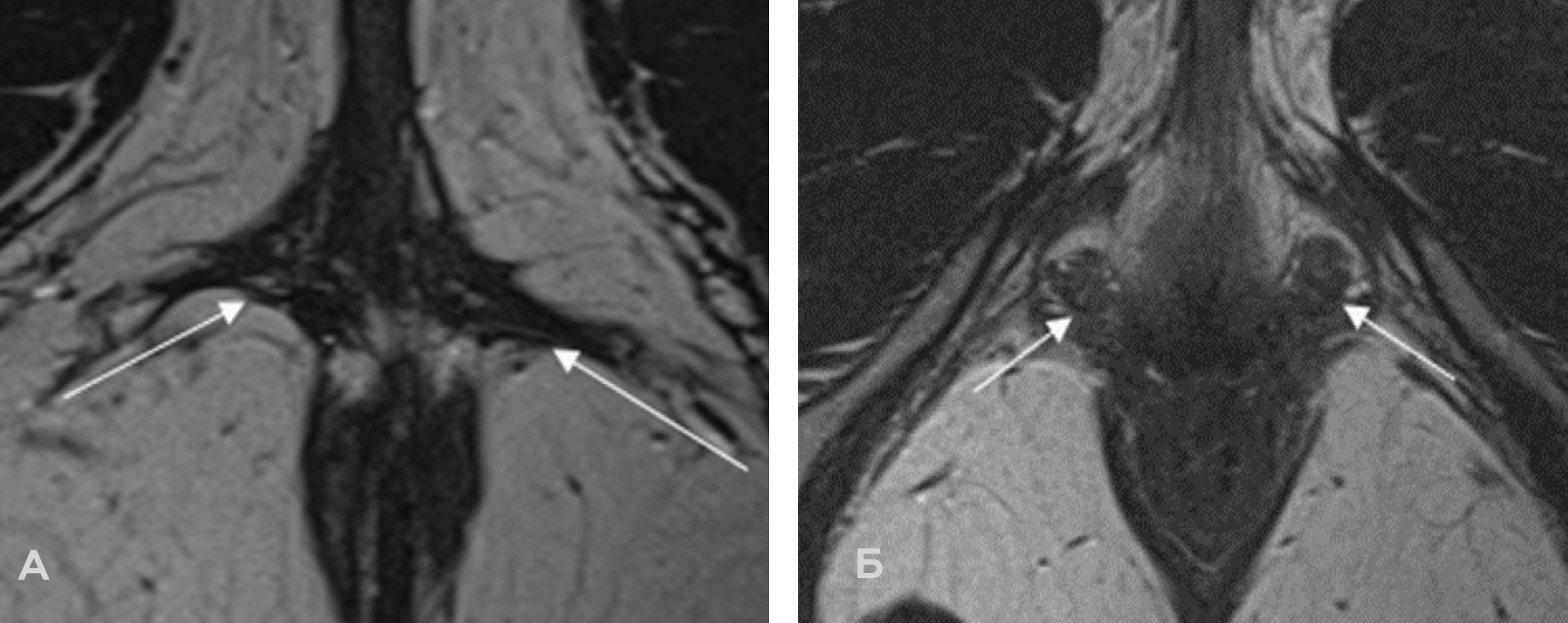
Рис. 4. МР-структура луковично-губчатых мышц на T2 ВИ высокого разрешения в трансверзальной плоскости.
А – у урологически здоровой респондентки и Б – выраженное асимметрич- ное утолщение луковичногубчатых мышц с усилением их сосудистого ри- сунка, вероятно, как проявление миофасциального синдрома у пациентки с хроническим скинеитом.
Fig. 4. MR structure of the bulbospongiosus muscles on high-resolution T2 VI in the transversal plane.
A – in a urologically healthy respondent and Б – pronounced asymmetric thick- ening of the bulbospongiosus muscles with an increase in their vascular pat- tern, probably as a manifestation of myofascial syndrome in a patient with chronic skineitis
Таким образом, из восьми исследуемых параметров изменения в пяти из них относительно нормальных значений, выведенных на «здоровой» группе, были выявлены только у группы пациенток с хроническим воспалением парауретральных желез:
- увеличение диаметра уретры;
- утолщение задней стенки;
- утолщение подслизистого слоя;
- нарушение дифференцировки слоев стенки;
- наличие мелкокистозных изменений или локально расширенных протоков в структуре подслизистого слоя мочеиспускательного канала.
ОБСУЖДЕНИЕ
В последние десятилетия отмечается уменьшение количества публикаций по диагностике воспалительных изменений парауретральных желез у женщин. Причина спада интереса к этой проблеме безусловно кроется в разработке эффективной антибактериальной терапии как гонорейной, так и других инфекций, передающихся половым путем, часто вызывавших специфическое воспаление ЖС. В свою очередь значимое влияние на забвение неспецифического скинеита оказало появление большого количества противомикробных препаратов и нередко их бесконтрольное использование в качестве самолечения острой и хронической ИНМП. Длительные лечебные и профилактические курсы лечения, иногда достигающие 6 месяцев и более, безусловно могут маскировать основное заболевание, сглаживать или стирать исторически описанную яркую клиническую картину заболевания и, как следствие, затруднять диагностику.
Имеющиеся на сегодняшний день методы обследования пациенток с хроническим скинеитом, а именно трансвагинальная пальпация уретры и ее последующий инструментальный осмотр с помощью пинцета, не лишены недостатков и ложноположительных результатов. В таких случаях применение дополнительного, в том числе экспертного способа диагностики, явилось бы серьезным подспорьем для врача. По нашему мнению, МРТ органов малого таза с прицельным исследованием мочеиспускательного канала и периуретральной области, может стать таким методом. Представленные материалы проведенного исследования подтверждают этот тезис.
Использование стандартных обзорных протоколов сканирования органов малого таза позволяет заподозрить патологию парауретральной области, но не может уточнить характер и тип изменений стенок мочеиспускательного канала. Т2 ВИ высокого разрешения перпендикулярно и параллельно уретре, позволяет детально оценить структуру стенок, провести измерения ее диаметра, толщины подслизистого слоя, выявить участки локального утолщения стенки и ее структурную патологию. Выявленное увеличение диаметра мочеиспускательного канала за счет утолщения задней стенки (где в большинстве случаев и находятся ЖС) и нарушение дифференциации его слоев у 100% пациенток с хроническим скинеитом и отсутствие указанных изменений у здоровых респонденток, наглядно показывает важность использования этого протокола. Кроме того, анализ данных МР-исследований показал, что дополнительное применение протоколов Space 3D с толщиной срезов 1 мм позволяет выявить мелкокистозные изменения, локальные расширения протоков в структуре стенки уретры у пациенток с клинической картиной скинеита, а также провести дифференциальную диагностику выявленных изменений с дивертикулами уретры и вагинальными кистами. Повышение сигнала при контрастном усилении по контуру кистозных включений у обследуемых второй группы позволило уточнить их локализацию и свидетельствовало о воспалительных изменениях в тканях. Учитывая, что парауретральные железы являются слизесекретирующими, то расширение протоков или желез с наличием в них жидкостного содержимого, вплоть до микрокист рассматривалось как признак обструкции и застоя секрета. Вероятно, это вызвано сужением просвета протока в дистальной части или его устья вызванного воспалительным отеком тканей.
У 12 (85,7 %) пациенток второй группы по результатам исследования выявлены МР-признаки миофасциального болевого синдрома в виде гипертрофии луковично-губчатых мышц. Отсутствие указанных изменений, вероятно, связано с меньшей длительностью заболевания.
ВЫВОДЫ
МРТ малого таза с прицельным исследованием периуретральной области в стандартных режимах с применением протоколов Т2 ВИ высокого разрешения и Space 3D позволяет детально изучить морфологическую структуру стенок мочеиспускательного канала в сочетании с клинической картиной, выявить патологию ЖС и провести дифференциальную диагностику с другими кистозными изменения этой области.
Патогномоничной МР-картиной при хроническом скинеите можно считать утолщение задней стенки мочеиспускательного канала со снижением дифференцировки слоев, наличие мелкокистозных изменений или расширений протоков ЖС в его структуре. К косвенным признакам можно отнести неоднородность сигнала от подслизистого слоя уретры, встречающуюся у 100% пациенток с воспалением ЖС и у 37,5% урологически здоровых женщин. Гипертрофия луковично-губчатых мышц, выявляемая у 85,7% респонденток второй группы, вероятно, является показателем частых обострений и длительности заболевания и может рассматриваться как дополнительный неспецифичный критерий этого заболевания.
Все вышеизложенное может помочь в проведении дифференциальной диагностики пациенток с подозрением на воспаление парауретральных желез и назначении адекватного лечения. Для определения диагностической ценности МРТ при подозрении на хроническое воспаление ЖС, а также анализа ее чувствительности, специфичности и точности необходима дальнейшая оценка полученных критериев скинеита с большей выборкой пациенток.ЛИТЕРАТУРА
- Кислицын П.О., Протощак В.В., Кукушкин А.В., Синельников Л.М. Воспаление парауретральных протоков и желез у женщин: проблема с 350-летней историей. Экспериментальная и клиническая урология 2023;16(4):143-55. [Kislitsyn P.O., Protoshchak V.V., Kukushkin A.V., Sinelnikov L.M. Inflammation of paraurethral ducts and glands in women:the problem with 350 years history. Eksperimental'naya i klinicheskaya urologiya = Experimental and Clinical Urology 2023;16(4):143-55. (In Russian)].
- Мажбиц А.М. Заболевания скеневых желез. В кн: Акушерско-гинекологическая урология с атласом 1936:116-24. [Mazhbits A.M. Diseases of the skeletal glands. In Obstetric and gynecological urology with atlas 1936:116-124. (In Russian)].
- Мажбиц А.М. Оперативная урогинекология 1964:416. [Mazhbits A.M. Operative urogynecology 1964:416. (In Russian)].
- Eberhart C. The etiology and treatment of urethritis in female patients. J Urol 1958;79(2):293-9. https://doi.org/10.1016/S0022-5347(17)66271-2.
- Eberhart C, Morgan JW. The treatment of urethritis in female patients, II. Obstetrical & Gynecological Survey 1959;14(4):627-8. https://doi.org/10.1016/S0022-5347(17)65980-9.
- Слесаревская М.Н., Игнашов Ю.А., Кузьмин И.В., Аль-Шукри С.Х. Стойкая дизурия у женщин: этиологическая диагностика и лечение. Урологические ведомости 2021;11(3):195-204. [Slesarevskaya M.N., Ignashov Y.A., Kuzmin I.V., Al-Shukri S.K. Persistent dysuria in women: etiological diagnostics and treatment. Urologicheskiye vedomosti = Urology reports 2021;11(3):195-204. (In Russian)]. https://doi.org/10.17816/uroved.
- Глухарев А.Г. Воспаление парауретральных желез у женщин – скинеит. Журнал акушерства и женских болезней 1999;48(2):79-81. [Gluharev A.G. Inflammation of parauretral glanduli in women – scineitis. Zhurnal akusherstva i zhenskikh bolezney = Journal of Obstetrics and Women's Diseases 1999;48(2):79-81. (In Russian)] https://doi.org/10.17816/JOWD88155.
- Гайворонский И. В. Нормальная анатомия человека: учебник для мед. вузов: в 2 т. Санкт-Петербург: СпецЛит, 2020. [Gaivoronsky I.V. Normal human anatomy: a textbook for honey. universities: in 2 volumes. St. Petersburg: SpetsLit, 2020. (In Russian)].
- Привес М.Г., Лысенков Н.К., Бушкович В.И. Анатомия человека. 12-е изд., перераб. и доп. СПб.: Издательский дом СПбМАПО, 2006. 720 c. [Prives M.G., Lysenkov N.K., Bushkovich V.I. Human anatomy. 12th ed., revised. and additional SPb.: Publishing house SPbMAPO, 2006. 720 p.].
- Аляев Ю.Г., Глыбочко П.В., Пушкарь Д.Ю. Урология. Российские клинические рекомендации 2017. 544 c. [Alyaev Yu.G., Glybochko P.V., Pushkar D.Yu. Urology. Russian Clinical Recommendations 2017. 544 p. (In Russian)].
- Аль-Шукри, С. Х. Урология: учебник. Москва: ГЭОТАР-Медиа, 2012. 480 c. [Al-Shukri, S. H. Urology: a textbook. Moscow: GEOTAR-Media, 2012. 480 c. (In Russian)].
- Лопаткин Н.А. Урология: национальное руководство. М. ГЭОТАР-Медиа. 2009. 1024 c. [Lopatkin N.A. Urology: national guidelines. M. GEOTAR-Media. 2009. 1024 p. (In Russian)].
- Комяков Б.К. Урология: учебник. Москва: ГЭОТАР-Медиа 2013. 464 c. [Komyakov B.K. Urology: textbook. Moscow: GEOTAR-Media 2013. 464 c.].
- Пушкарь Д.Ю. Урология: учебник. М.: ГЭОТАР-Медиа, 2017. 472 c. [Pushkar D.Yu. Urology: textbook. M.: GEOTAR-Media, 2017. 472 c. (In Russian)].
- Partin AW, Dmochowski RR, Kavoussi LR, Peters CA, Wein AJ. Campbell-Walsh-Wein Urology, twelfth edition. Elsevier Health Sciences 2020. 824 p.
- Международная классификация болезней 10 пересмотра (МКБ-10). [Электронный ресурс]. [International Classification of Diseases, 10th Revision (ICD-10). [Electronic resource]. (In Russian)]. URL: https://mkb-10.com/index.php?pid=13001.
- Blaivas JG, Flisser AJ, Bleustein CB, Panagopoulos G. Periurethral masses: etiology and diagnosis in a large series of women. Obstet Gynecol 2004;103(5 Pt 1):842-7. https://doi.org/10.1097/01.AOG.0000124848.63750.e6.
- Wang AC, Wang CR. Radiologic diagnosis and surgical treatment of urethral diverticulum in women. A reappraisal of voiding cystourethrography and positive pressure urethrography. J Reprod Med 2000;45(5):377-82.
- Summitt RL Jr, Stovall TG. Urethral diverticula: evaluation by urethral pressure profilometry, cystourethroscopy, and the voiding cystourethrogram. Obstet Gynecol 1992;80(4):695-9.
- Jacoby K, Rowbotham RK. Double balloon positive pressure urethrography is a more sensitive test than voiding cystourethrography for diagnosing urethral diverticulum in women. J Urol 1999;162(6):2066-9. https://doi.org/10.1016/ S0022-5347(05)68102-5.
- Neitlich JD, Foster HE Jr, Glickman MG, Smith RC. Detection of urethral diverticula in women: comparison of a high resolution fast spin echo technique with double balloon urethrography. J Urol 1998;159(2):408-10. https://doi.org/10.1016/s0022-5347(01)63934-x.
- Robertson JR. Gynecologic urethroscopy. Am J Obstet Gynecol 1973;115(7):986-90. https://doi.org/10.1016/0002-9378(73)90679-0
- Redman JF. Female urologic diagnostic techniques. Urol Clin North Am 1990;17(1):5-8.
- Adolphs HD, Weissbach L, Bellmann O. Das weibliche Harnrohrendivertikel [Female urethral diverticulum]. Gynakologe 1982;15(1):45-50.
- Vargas-Serrano B, Cortina-Moreno B, Rodríguez-Romero R, Ferreiro-Argũelles I. Transrectal ultrasonography in the diagnosis of urethral diverticula in women. J Clin Ultrasound 1997;25(1):21-8. https://doi.org/10.1002/(sici)1097-0096(199701)25:1<21::aid-jcu4>3.0.co;2-m.
- Siegel CL, Middleton WD, Teefey SA, Wainstein MA, McDougall EM, Klutke CG. Sonography of the female urethra. AJR Am J Roentgenol 1998;170(5):1269-74. https://doi.org/10.2214/ajr.170.5.9574599.
- Baert L, Willemen P, Oyen R. Endovaginal sonography: new diagnostic approach for urethral diverticula. J Urol 1992;147(2):464-6. https://doi.org/10.1016/s0022-5347(17)37275-0.
- Cross JJ, Fynes M, Berman L, Perera D. Prevalence of cystic paraurethral structures in asymptomatic women at endovaginal and perineal sonography. Clin Radiol 2001;56(7):575-8. https://doi.org/10.1053/crad.2000.0709.
- Frankiewicz M, Markiet K, Krukowski J, Szurowska E, Matuszewski M. MRI in patients with urethral stricture: a systematic review. Diagn Interv Radiol 2021;27:134–46. https://doi.org/10.5152/dir.2020.19515.
- Asfaw TS, Greer JA, Ramchandani P, Schimpf MO. Utility of preoperative examination and magnetic resonance imaging for diagnosis of anterior vaginal wall masses. Int Urogynecol J 2012;23(8):1055-61. https://doi.org/10.1007/s00192-012-1666-6.
- Слесаревская М.Н., Пономарева Ю.А., Созданов П.В., Тюрин А.Г., Сычева А.М., Кузьмин И.В. Диагностика и хирургическое лечение крупной парауретральной кисты. Урологические ведомости 2020;10(1):75–80. [Slesarevskaya MN, Ponomareva YuA, Sozdanov PV, Tyurin A.G., Sycheva A.M., Kuzmin I.V. Surgical treatment of a large paraurethral cyst. Urologicheskiye vedomosti = Urology reports 2020;10(1):75-80. (In Russian)] https://doi.org/10.17816/uroved10175-8.
- Мансур А., Шаплыгин Л.В., Деревянко Т.И., Поспелова О.М. Кабардоков Т.А. Доброкачественные парауретральные образования у женщин. Вестник урологии 2021;9(2):86-91. [Mansur A., Shaplygin L.V., Derevianko T.I., Pospelova O.M. Kabardokov T.А. Benign masses of the female periurethral region. Vestnik urologii = Urology Herald 2021;9(2):86-91. (In Russian)]. https://doi.org/10.21886/2308-6424-2021-9-2-86-91.
- Hahn WY, Israel GM, Lee VS. MRI of female urethral and periurethral disorders. AJR Am J Roentgenol 2004;182(3):677-82. https://doi.org/10.2214/ajr.182.3.1820677.
- Ryu J, Kim B. MR imaging of the male and female urethra. Radiogra- phics 2001;21(5):1169-85. https://doi.org/10.1148/radiographics.21.5.g01se121169.
- Siegelman ES, Banner MP, Ramchandani P, Schnall MD. Multicoil MR imaging of symptomatic female urethral and periurethral disease. Radiogra- phics 1997;17(2):349-65. https://doi.org/10.1148/radiographics.17.2.9084077.
- Nurenberg P, Zimmern PE. Role of MR imaging with transrectal coil in the evaluation of complex urethral abnormalities. Am J Roentgenol 1997;169(5):1335-8. https://doi.org/10.2214/ajr.169.5.9353453.
- Kim B, Hricak H, Tanagho EA. Diagnosis of urethral diverticula in women: value of MR imaging. AJR Am J Roentgenol 1993;161(4):809-15. https://doi.org/10.2214/ajr.161.4.8372765.
- Sekhar A, Eberhardt L 4th, Lee KS. Imaging of the female urethra. Abdom Radiol (NY) 2019;44(12):3950-61. https://doi.org/10.1007/s00261-019-02212-y.
- Bennett GL, Hecht EM, Tanpitukpongse TP, Babb JS, Taouli B, Wong S, et al. MRI of the urethra in women with lower urinary tract symptoms: spectrum of findings at static and dynamic imaging. AJR Am J Roentgenol 2009;193(6):1708-15. https://doi.org/10.2214/AJR.08.1547
- Klutke C, Golomb J, Barbaric Z, Raz S. The anatomy of stress incontinence: magnetic resonance imaging of the female bladder neck and urethra. J Urol 1990;143(3):563-6. https://doi.org/10.1016/s0022-5347(17)40020-6.
- Fisher M, Hricak H, Reinhold C, Proctor E, Williams R. Female urethral carcinoma: MRI staging. AJR Am J Roentgenol 1985;144(3):603-4. https://doi.org/10.2214/ajr.144.3.603.
- Dell'Atti L, Galosi AB. Female Urethra Adenocarcinoma. Clin Genitourin Cancer 2018;16(2):e263-e267. https://doi.org/10.1016/j.clgc.2017.10.006.
- Kaufman ME, Miller DT, Ullah A, et al. Skene's Gland Adenocarcinoma: Borrowing From Prostate Cancer Experience for the Evaluation and Management of a Rare Malignancy. Urology 2021;151:182-7. https://doi.org/10.1016/j.urology.2020.05.032.







