Радикальная простатэктомия считается «золотым стандартом» лечения рака предстательной железы (РПЖ). Специфическая пятилетняя выживаемость по данным разных авторов достигает 97,6%. Безрецидивная пятилетняя выживаемость после РПЭ при локализованном РПЖ составляет 76-95,9%, а при местнораспространенном уменьшается до 45% [1-7]. В последние годы растет число публикаций в пользу более активной хирургической тактики в отношении пациентов с РПЖ стадии T3a. Вследствие этого ожидается увеличение числа больных с местными послеоперационными рецидивами (продолженным ростом) опухоли. В то же время лечебная тактика ведения этой категории пациентов до настоящего времени не определена.
Одним из подходов к решению данной проблемы на ранней стадии выявления рецидива РПЖ является возможность локального применения аблятивных технологий. К ним, среди прочих, относятся системы, использующие высокоинтенсивный фокусированный ультразвук HIFU (High Intensity Focused Ultrasound). HIFU-терапия традиционно применяется как самостоятельный метод лечения локализованного РПЖ, при этом пятилетняя безрецидивная выживаемость составляет 63-87% [8].
В литературе нами найдено лишь две статьи, посвященных лечению местного рецидива после РПЭ методом HIFU [9,10]. В первой из них описано лечение 4-х пациентов с верифицированным при биопсии рецидивом новообразования в области везико-уретрального анастомоза. Средний дооперационный уровень ПСА составил 0,555 нг/мл (0,3180,898), а градация по Глисону 5-7. Всем больным под спинальной анестезией были проведены сеансы HIFU на аппарате «Sonablate-500». Операция в среднем заняла 30 (15-37) мин. Пациенты находились под наблюдением от 7 до 18 мес. Зарегистрировано снижение ПСА у всех наблюдавшихся в среднем до 0,137 нг/мл (0,102-0,290). ПСА надир равнялся 0,054 нг/мл (0,008-0,097). Серьезных осложнений не отмечено [9].
В другой статье также описываются 4 случая гистологически подтвержденного рецидива после РПЭ, причем 3 пациентам была проведена адъювантная дистанционная лучевая терапия. Средний уровень ПСА до операции составлял 4,3 нг/мл, объем очага поражения 4,6 см3. Всем больным в качестве «спасительного лечения» была выполнена HIFUабляция области очага рецидива РПЖ на аппарате «Sonablate-500». Среднее время операции составило 27 мин. После 2-х годичного наблюдения повторная биопсия у всех пациентов показала отсутствие злокачественного роста. Осложнений во время HIFU-терапии и в послеоперационном периоде авторами не зарегистрировано [10].
В настоящей статье мы приводим клиническое наблюдение применения метода HIFU при местном рецидиве РПЖ после простатэктомии.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Пациент А., 64 лет, вес 108 кг, рост 168 см. Находится под наблюдением в НИИ урологии с сентября 2009 г.
Анамнез. В 2002 г. при биопсии предстательной железы, выполненной по поводу макрогематурии и повышения ПСА до 8 нг/мл, выявлено наличие высокодифференцированной аденокарциномы, показатель Глисона 5 (2+3). После проведенного обследования стадия РПЖ расценена как T2bNoMo. В одном из медицинских учреждений г. Москвы 31.10.02 пациенту, согласно выписке, была выполнена радикальная простатэктомия. Послеоперационный период без особенностей. Пациент отмечал сохранение эрекции, отсутствие недержания мочи. В последующие годы наблюдалось постепенное нарастание показателя ПСА, достигшего к февралю 2009 г. 1,96 нг/мл. Больному начато гормональное лечение аналогами ЛГРГ, на фоне которых регистрировалось снижение ПСА. После обращения в НИИ урологии пациент прошел детальное обследование:
Жалобы на появление «приливов», чувства жара, слабости, гинекомастии и отсутствие эрекции на фоне гормональной терапии.
Осмотр. Область почек не изменена, пальпация безболезненная, симптом поколачивания отрицательный с обеих сторон. Определяется послеоперационный рубец по нижней срединной линии живота без признаков воспаления. Пальпация области мочевого пузыря безболезненная. Наружные половые органы развиты по мужскому типу, яички атрофичны. Мочеиспускание самостоятельное, свободное, эпизодов недержания мочи нет. Per rectum: предстательная железа не определяется, рубцов, инфильтратов в ее проекции нет.
Обследование. Выраженность симптомов по шкале IPSS 4, качество жизни Qol 3. Международный индекс эректильной функции (МИЭФ-5) тяжелая степень нарушения 5 баллов. Шкала симптомов гиперактивности мочевого пузыря 0 баллов. Уровень ПСА 0,02 нг/мл (на фоне продолжающейся гормонотерапии). Трансректальное ультразвуковое исследование с допплерографией: в проекции ложа предстательной железы определяется наличие резидуальных семенных пузырьков: правый семенной пузырек в поперечной проекции до 0,9 см, левый до 0,7 см (рисунок 1). В основании левого семенного пузырька выявлено однородное гипоэхогенное образование с неровным контуром и активной васкуляризацией, размерами 2,0 х 1,7 см.
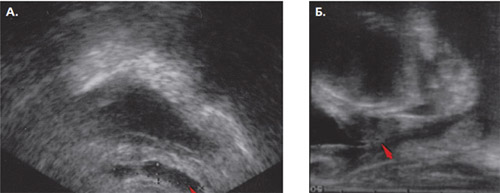
Рисунок 1. Трансректальное ультразвуковое исследование до сеанса HIFU. Резидуальные семенные пузырьки: поперечное (А) и продольное (Б) изображение.
Магнитно-резонансная томография (МРТ) органов малого таза: с обеих сторон определяются семенные пузырьки, справа 0,9 см, слева 1,0 см, неоднородной структуры, с утолщенными стенками. У основания левого семенного пузырька визуализируется гипоинтенсивное неоднородное образование с нечетким контуром, размерами 2,6 х 1,6 см. Клетчатка таза с рубцовыми изменениями. Региональные лимфатические узлы не увеличены (рисунок 2).
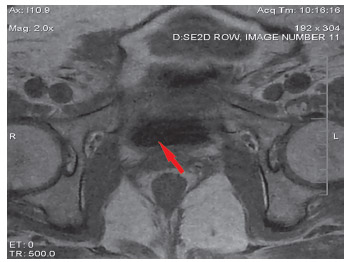
Рисунок 2. МРТ органов малого таза до HIFU (резидуальные семенные пузырьки, очаг рецидива).
Урофлоуметрия: необструктивный тип мочеиспускания c максимальной скоростью (Qmax) 32 мл/ сек. Остаточной мочи нет.
Остеосцинтиграфия: очагов патологического накопления РФП не выявлено.
Биопсия резидуальных семенных пузырьков и основания левого семенного пузырька: в 3-х столбиках из 8, полученных из области основания левого семенного пузырька, выявлена аденокарцинома, показатель Глисона 8 (4+4).
Таким образом, после проведенного обследования клинический диагноз у данного пациента можно представить как: Рак предстательной железы T2bN0M0, состояние после простатэктомии от 31.10.2002, местный рецидив.
ЛЕЧЕНИЕ
Тактика лечения больных с местным рецидивом РПЖ в мировой практике не определена. В данном случае можно рассмотреть несколько потенциальных вариантов лечения: продолжение гормональной терапии, дистанционная лучевая терапия, интерстициальная лучевая терапия (брахитерапия), аблативные методики (криотерапия, HIFU).
Учитывая сравнительно молодой возраст больного (64 года), выраженность побочных эффектов гормонотерапии (приливы, чувство жара, слабость, гинекомастия, эректильная дисфункция), ожидаемую продолжительность жизни более 10 лет и высокую вероятность возникновения гормональной резистентности при длительном лечении, от дальнейшего применения аналогов ЛГРГ на этом клиническом этапе было решено воздержаться.
Дистанционная лучевая терапия, ввиду избыточной массы пациента и, как следствие, увеличения суммарной лучевой нагрузки, возможного развития постлучевых осложнений и недержания мочи, в данной клинической ситуации рассматривалась нами как возможная следующая линия лечения.
Проведение брахитерапии с введением радиоактивных источников в область рецидива опухоли и семенных пузырьков увеличивает риск возникновении стриктуры пузырноуретрального анастомоза или недержания мочи. К тому же близость расположения интрамурального отдела мочеточника к месту локализации опухолевого процесса может привести к его лучевому поражению.
При криотерапии возникает большая площадь поражения, что при слабой визуализации мочеточников также может привести к их повреждению, стриктуре пузырноуретрального сегмента или недержанию мочи.
В противоположность всем вышеперечисленным методам HIFUтерапия обладает всеми преимуществ ами малоинв азивных технологий лечения РПЖ и отличается контролируемостью процесса абляции опухоли как по площади поражения, так и по энергии воздействия. С учетом вышеизложенного, после обсуждения всех преимуществ, недостатков и последствий различных способов лечения, в качестве оптимального метода лечения определена HIFU-терапия, которая и была выполнена 20 ноября 2009 г. на аппарате Sonablate-500 (Focus Surgery, США).
Первым этапом выполнена цистоскопия, катетеризация обоих мочеточников. Уретра свободно проходима, место уретро-везикального анастомоза без патологических изменений. Мочевой пузырь физиологической емкостью 250 мл, слизистая бледно-розового цвета, устья расположены в типичных местах, не изменены. С целью визуализации мочеточников во время выполнения сеанса HIFU выполнена катетеризация обоих мочеточников катетерами № 5 Fr. Цистоскоп удален. Мочевой пузырь дренирован уретральным катетером Foley № 16 Fr.
Второй этап сеанс HIFU. После установки трансректального зонда (рисунок 3) выполнено ультразвуковое сканирование, планирование и HIFU абляция семенных пузырьков, а также образования в зоне основания левого семенного пузырька, где были выявлены очаги аденокарциномы (рисунок 4). Осложнений в момент операции не было. Назначена антибактериальная и противовоспалительная терапия.
Рисунок 3. Положение пациента после катетеризации мочеточников, установки уретрального катетера и проведении трансректального HIFUзонда.
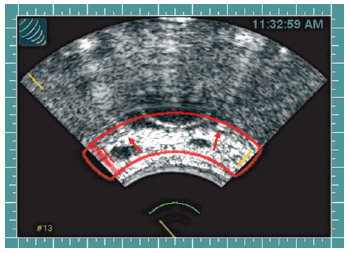
Рисунок 4. Планирование и выполнение HIFU-терапии (стрелками обозначены мочеточники с катетерами).
Уретральный и мочеточниковые катетеры удалены на следующий день. Самостоятельное мочеиспускание восстановилось. При контрольном УЗИ расширения чашечно-лоханочной системы обеих почек не выявлено, остаточной мочи нет. Пациент через 2 суток отпущен домой с рекомендацией продолжить антибактериальную терапию. Лечение аналогами ЛГРГ отменено.
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
Пациент находится на динамическом наблюдении в течение 6 мес. Контрольное обследование проведено в сроки: 1, 3 и 6 мес. Динамика основных клинических показателей представлена в таблице 1. При их анализе необходимо иметь в виду, что аналог ЛГРГ пролонгированного действия, введенный до операции, мог сохранять свое действие вплоть до 1 месяца после HIFU.
Таблица 1. Динамика основных клинических показателей до и после HIFU
Показатели |
до лечения* |
1 мес. после HIFU* |
3 мес. после HIFU |
6 мес. после HIFU |
IPSS (баллы) |
4 |
4 |
3 |
3 |
Qol (баллы) |
3 |
2 |
1 |
1 |
МИЭФ-5 (баллы) |
5 |
7* |
9 |
9 |
Шкала симптомов ГМП (баллы) |
0 |
0 |
0 |
0 |
ПСА (нг/мл) |
0,02 |
0,0 |
0,01 |
0,02 |
Q (мл/сек.) max * / |
32 |
24 |
27 |
27 |
* показатели на фоне действующей гормонотерапии |
||||
При трансректальном ультразвуковом исследовании предстательной железы через 1 мес. после HIFU отмечено повышение эхогенности резидуальных семенных пузырьков и рецидивного очага, снижение кровотока в нем при допплерографии. Размеры образований не изменились. Через 3 мес. наблюдалось некоторое повешение эхогенности зоны абляции, уменьшение в размерах семенных пузырьков. По истечении 6 мес. зарегистрировано уменьшение в размерах правого семенного пузырька при поперечном сканировании до 0,7 см, а левого до 0,6 см. Патологический очаг у основания левого семенного пузырька уменьшился до 1,5 х 1,0 см. При допплерографии отмечено исчезновение кровотока в этой зоне (рисунок 5).
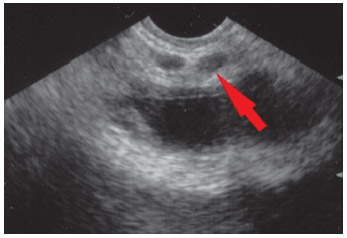
Рисунок 5. Трансректальное ультразвуковое исследование резидуальных семенных пузырьков
При МРТ таза через 1 мес. после ультразвуковой абляции, по сравнению с дооперационным исследованием, отмечена тенденция к уменьшению семенных пузырьков и рецидивного очага. Через 6 мес. выявлено уменьшение в размерах правого семенного пузырька до 0,8 см, левого до 0,7 см. Рецидивный очаг у основания левого семенного рецидива уменьшился до 1,6 х 0,7 см. Региональные лимфатические узлы не визуализируются (рисунок 6).
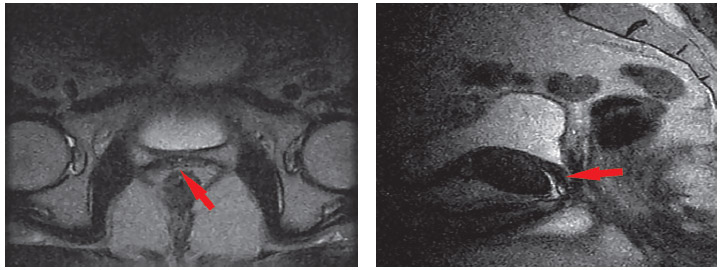
Рисунок 6. МРТ органов малого таза (резидуальные семенные пузырьки, очаг рецидива).
ОБСУЖДЕНИЕ
Опубликованные случаи применения HIFU в качестве «спасительной» терапии после РПЭ немногочисленны. В литературе нами найдено описание лишь 8 наблюдений, причем часть пациентов получала в качестве комбинированной терапии курс дистанционного облучения.
Представленный нами случай демонстрирует успешное применение метода HIFU у пациента морфологически верифицированным рецидивом РПЖ. Через 6 мес. после операции по данным ТРУЗИ и МРТ зарегистрировано уменьшение в размерах очага рецидива и семенных пузырьков на 61% за счет развития некроза и последующего замещения их соединительной тканью. Уровень ПСА в послеоперационном периоде стабилизировался на уровне, не превышающем 0,02 нг/мл. По данным урофлоуметрии качество мочеиспускания после HIFU существенно не изменилось, симптомов гиперактивности мочевого пузыря не выявлено. После отмены гормональной терапии аналогами ЛГРГ отмечено повышение баллов по шкале МИЭФ-5 до 9.
Абляция резидуальных тканей в области семенных пузырьков и основания ложа предстательной железы связана с опасностью термического поражения интрамуральных отделов мочеточников из-за близости их расположения. Планирование HIFU-терапии позволяет четко локализовать зону воздействия и, что особенно важно, регулировать мощность ультразвуковой энергии. Это позволило предотвратить повреждение мочеточников при выполнении HIFU.
ЗАКЛЮЧЕНИЕ
Малоинвазивность и относительная безопасность метода позволяют рассматривать HIFU как эффективный метод «спасительной» терапии у ряда больных, перенесших радикальное лечение РПЖ, в том числе после радикальной простатэктомии. Необходимо дальнейшее накопление клинического опыта и сравнение полученных результатов с другими альтернативными методами лечения при местном рецидиве РПЖ.
Ключевые слова: рак предстательной железы, радикальная простатэктомия, местный рецидив, лечение, HIFU-терапия. Keywords: prostate cancer, radical prostatectomy, local recurrence, treatment, HIFU-therapy.
ЛИТЕРАТУРА
- Yamada A.H., Lieskovsky G., Petrovich Z. Results of radical prostatectomy and adjuvant therapy in the management of locally advanced, clinical stage TC, prostate cancer //Am J Clin Oncol. 1994. 17(4): 277-285.
- Gerber G.S., Thisted R.A., Chodak G.W. Results of radical prostatectomy in men with locally advanced prostate cancer: multi-institution pooled analysis // Eur Urol. 1997. 32(4): 385-390.
- Van den Ouden D., Hop W.C., Schroder F.H. Progression in and survival of patients with locally advanced prostate cancer (T3) treated with radical prostatectomy as monotherapy //J Urol. 1998. 160(4): 1392-1397.
- Isorna Martinez de la Riva S., Belon Lopez-Tomasety J., Marrero Dominguez R. Radical prostatectomy as monotherapy for locally advanced prostate cancer (T3a): 12 years follow-up // Arch Esp Urol. 2004. 57(7): 679-692.
- Ward J.F., Slezak J.M., Blute M.L. Radical prostatectomy for clinically advanced (cT3) prostate cancer since the advent of prostate-specific antigen testing: 15-year outcome // BJU Int. 2005. 95(6): 751-756.
- Hsu C.Y., Joniau S., Oyen R. Outcome of surgery for clinical unilateral T3a prostate cancer: a single-institution experience // Eur Urol.2007. 51(1): 121-128, discussion 128-129.
- Xylinas E., Drouin S.J., Comperat E., Oncological control after radical prostatectomy in men with clinical T3 prostate cancer: a single-centre experience // BJU Int. 2009. May, 103(9): 1173-8.
- Aus G. Current status of HIFU and cryotherapy in prostate cancer a review // Eur Urol. 2006. 50(5): 927-934, discussion 934.
- Hayashi M., Shinmei S., Asano K. Transrectal high-intensity focused ultrasound for treatment for patients with biochemical failure after radical prostatectomy. Int J Urol. 2007, Nov. 14(11): 1048-50.
- Murota-Kawano A., Nakano M., Hongo. Salvage high-intensity focused ultrasound for biopsy-confirmed local recurrence of prostate cancer after radical prostatectomy // BJU Int. 2010. v 105. № 12, p. 1642-1645.






