Бактериальные инфекции являются наиболее частыми заболеваниями человека на протяжении всей его жизни. К этим инфекциям принадлежат и так называемые мочевые инфекции, которые широко встречаются как в амбулаторной, так и в госпитальной практике. На фоне роста уровня резистентности уропатогенов к антибактериальным препаратам в настоящее время решение этого вопроса является одной из наиболее актуальных проблем медицины в большинстве стран мира. Согласно рекомендациям Европейской Ассоциации Урологов, инфекции мочевыводящих путей (ИМВП) подразделяются на: неосложненную инфекцию нижних мочевыводящих путей (острый неосложненный цистит), неосложненную инфекцию верхних мочевыводящих путей (острый неосложненный пиелонефрит), осложненная инфекция мочевыводящих путей (с пиелонефритом или без), уросепсис, уретрит, специальные формы (простатит, эпидидимит и орхит) [1]
В различных регионах земного шара на ИМВП приходится до 2-6% обращений к врачам, при этом 80– 90% обратившихся составляют женщины. Инфекции мочевыводящих путей в США являются поводом для обращения к врачу около 7 млн. пациентов в год, а для 2 млн пациентов – становятся причиной госпитализации. Заболеваемость в РФ составляет до 36 млн случаев в год.
По результатам всероссийского многоцентрового исследования «СОНАР» (2005 г.) проанализированы данные о распространенности неосложненной ИМВП в РФ, Республике Беларусь, Казахстане и Кыргызстане. Полученные результаты свидетельствуют о том, что в возрасте 18– 20 лет около 20% женщин имели в анамнезе, по крайней мере, один эпизод ИМВП, а в более старших возрастных группах отмечается рост заболеваемости [2].
Среди всех инфекций мочевыводящих путей ведущее место занимает цистит, который является наиболее частым заболеванием, встречающимся в лечебной практике врачей различного профиля. Важной особенностью воспалительных заболеваний мочевыводящих путей у женщин является частое их сочетание с инфекцией репродуктивной системы ввиду особенностей анатомо-функционального строения наружных половых органов и циклических гормональных изменений. В настоящее время общепризнана роль урогенитальной инфекции, передаваемой половым путем, в этиологии уретритов и циститов у женщин, что также определяет тенденцию к частому рецидивирующему течению ИМВП. По данным литературы, повторение цистита в течение шести месяцев после первичного эпизода возникает примерно у трети пациентов [3, 4]. Сочетание инфекции органов мочевыводящей и половой систем, частый рецидивирующий характер течения цистита существенно ухудшает качество жизни женщины и увеличивает количество случаев временной нетрудоспособности, во многом обусловливая социальную и экономическую значимость данного заболевания.
Для подбора оптимальной эмпирической терапии чрезвычайно важно знать современные характеристики возбудителей ИМВП. Крупнейшее международное исследование ECO– SENS позволило выявить следующие закономерности: наиболее распространенными возбудителями хронического цистита являются грамотрицательные энтеробактерии, главным образом E.coli-80%, в 8,2% случаев идентифицируется Proteus sрр., в 3,7% – Klebsiella spp., в 3% – Staphylococcus saprophyticus, в 2,2% – Enterobacter spp., в 0,7% – Pseudomonas aeruginosa [5]. В РФ также проведены аналогичные исследования – UTIAP I (1998– 1999 гг.), UTIAP II (2000–2001 гг.), UTIAP III (2004–2005 гг.). В результате данных исследований установлено, что на территории РФ острый цистит в 85,9% наблюдений вызывала Escherichia coli, в 6,0% – Klebsiella spp., в 1,8% – Proteus spp.,в 1,6% – Staphylococcus saprophyticus, в 1,2% – Pseudomonas aeruginosa и др. Также значительную роль в развитии цистита способны играть дисбиоз половых путей, хламидийная, микоплазменная и трихомонадная инфекции. Кроме того, в последнее время отмечается рост числа диагностированных урогенитальных инфекций, вызванных Candida spp., что может являться следствием бесконтрольного применения антибактериальных средств [6].
Диагноз цистита, как правило, не представляет особых сложностей из-за характерной клинической картины. Основными симптомами, свидетельствующими о наличии воспаления слизистой оболочки мочевого пузыря, являются признаки дизурии: учащенное мочеиспускание, сопровождающееся дискомфортом, болью, жжением во время мочеиспускания; частые позывы к мочеиспусканию; никтурия; ощущение неполного опорожнения мочевого пузыря; появление примеси крови в моче в конце мочеиспускания и т.д. Клиническая диагностика цистита, наряду с рутинными методами обследования, такими как общий анализ мочи, клинический анализ крови, бактериологический анализ мочи, должна включать ультразвуковое исследование мочевого пузыря и почек, определение возбудителей инфекций, передаваемых половым путем (ПЦР), а при наличии показаний – и морфологические методы (проведение цистоскопии с биопсией). Для исключения сопутствующих заболеваний у женщин необходим осмотр врачом-гинекологом.
Несмотря на огромное количество эффективных антибиотиков проблема лечения женщин с ИМВП далека от своего разрешения. Рост резистентности основных уропатогенов ко многим антимикробным препаратам постоянно вызывает дискуссию о выборе эффективного метода лечения этих заболеваний. Согласно существующим сегодня рекомендациям по лечению инфекционных заболеваний, возбудитель должен быть идентифицирован, а профиль его чувствительности к антибиотикам определен до начала терапии. Однако, при лечении больных с острыми клиническими проявлениями ИМВП в большинстве случаев получение своевременных данных о профиле чувствительности уропатогенов не всегда возможно. Кроме того, важным условием успешного лечения ИМВП и предупреждения рецидивов инфекции является создание не только высоких концентраций антибиотика в крови, но и обеспечение поддержания высоких уровней препаратов в слизистой оболочке мочевого пузыря, так как доказана ведущая роль внутритканевой и даже внутриклеточной локализации уропатогенных штаммов E. coli в развитии ИМВП, в частности, цистита [7, 8]. Проведенными исследованиями показано, что наибольшую активность против внутриклеточно локализованных уропатогенов проявляют фторхинолоны (ФХ) и нитрофурантоин, тогда как активность пенициллинов, аминогликозидов, фосфомицина и котримоксазола в отношении уропатогенных штаммов E. coli, локализующихся внутриклеточно, является невысокой [9].
ФХ широко применялись в качестве эмпирической терапии ИМВП любой локализации, в том числе и циститов. Однако частым аргументом против широкого использования ФХ является рост резистентных штаммов микроорганизмов к ним. В России уровень устойчивости уропатогенной E. coli к фторхинолонам, по данным различных исследований, колеблется от 4,3 до 12,9%, составляя в среднем около 7–8%. С точки зрения клинической практики важно, что резистентность у большинства микроорганизмов к ФХ развивается достаточно медленно, эти антибиотики быстро и хорошо всасываются из кишечника, создавая высокие концентрации в моче, которые сохраняются достаточно длительное время на уровне, значительно превышающем минимальную подавляющую концентрацию (МПК) для основных возбудителей неосложненных ИМВП. Широкое применение находят ФХ и при инфекционно-воспалительных заболеваниях женских половых органов, основными патогенами при которых являются Chlamydia trachomatis, Mycoplasma spp., Ureaplasma urealyticum, Neisseria gonorrhoeae, Streptococcus spp., Escherichia coli, Haemophilusin fluenzae и др., а также анаэробы, такие как Prevotellaspp. и Peptostreptococcus.
При инфекционно-воспалительных заболеваниях МВП, вызванных Trichomonas vaginalis, широко используются с достаточно высокой эффективностью препараты группы нитроимидазола.
Нами была оценена эффективность комплексной терапии новым комбинированным препаратом Комбифлокс®, обладающим широким спектром антибактериальной активности, при лечении женщин с неосложненной ИМВП.
Комбифлокс® представляет собой комбинированный противопротозойный препарат с антибактериальной активностью. Действие препарата обусловлено офлоксацином, являющимся противомикробным средством широкого спектра действия из группы фторхинолонов и орнидазолом, производным 5-нитроимидазола, имеющим противопротозойное и противомикробное действие. Суммированный спектр действий этих препаратов представлен в таблице №1.
Форма выпуска препарата – таблетки, покрытые пленочной оболочкой, что очень важно для его применения в амбулаторной практике. Как офлоксацин, так и орнидазол хорошо всасываются в желудочно-кишечном тракте. Биодоступность офлоксацина – 95%, орнидазола – 90%. Связь с белками плазмы офлоксацина – 25%, орнидазола – 13%. ТCmax – для офлоксацина 1-2 ч, для орнидазола – 3 ч. Около 5% офлоксацина метаболизируется в печени и 75-90% его в неизмененном виде выводится почками, около 4% – с желчью. Орнидазол метаболизируется в печени и выводится на 60-70%в виде метаболитов, на 4% в неизмененном виде почками и 20-25% кишечником.
Основным показанием для применения данного препарата служат смешанные бактериальные инфекции, вызванные чувствительными грамположительными и грамотрицательными микроорганизмами в ассоциации с анаэробными микроорганизмами и/или простейшими, а это, в первую очередь – инфекции нижних мочевыводящих путей (цистит, уретрит), половых органов и органов малого таза (эндометрит, сальпингит, оофорит, цервицит, параметрит, простатит, кольпит, орхит, эпидидимит).
Противопоказанием к назначению препарата служат эпилепсия (в т.ч. в анамнезе), возраст до 18 лет, беременность и период лактации, гиперчувствительность к компонентам препарата.
МАТЕРИАЛЫ И МЕТОДЫ
Оценка эффективности данного препарата проводилась нами на базе урологического отделения ОАО «Поликлиника «Медросконтракт». В исследование вошло 54 пациентки с лабораторно верифицированным диагнозом цистит. Медиана возраста составила 27,5 лет (минимальный возраст – 18 лет, максимальный – 57 лет). На протяжении исследования 3 пациентки выбыли из него по различным причинам, не связанным с приемом исследуемого препарата. Таким образом, эффективность оценивалась на основании результатов лечения у 51 участницы. Критерии включения: верифицированный диагноз цистита, отсутствие применения в течение последнего месяца какихлибо антибактериальных препаратов или иммуномодуляторов, чувствительность выявленной при бактериологическом исследовании культуры к компонентам препарата Комбифлокс®. Критерий исключения: наличие полирезистентной флоры при бактериологическом исследовании мочи. Критерии постановки диагноза: комплексное обследование, включавшее лабораторную диагностику (общий анализ мочи, общий анализ крови, биохимический анализ крови, бактериологический посев мочи, ПЦР-диагностика на инфекции, передающиеся половым путем, исследование мазка из влагалища и цервикального канала), заполнение дневника мочеиспускания, УЗИ почек и мочевого пузыря; осмотр гинеколога. Микробиологическое исследование мочи проводилось перед началом и через 2-3 недели после окончания лечения. Роль возбудителя считалась клинически значимой при выявлении более 104 КОЕ/мл уропатогенных бактерий. Результаты бактериологического исследования мочи показали, что 73% ИВМП вызваны Escherichia coli, 18% Enterococcus faeсalis & cloacae, остальные были вызваны различными грамотрицательными бактериями, такими как Proteus sрр., Klebsiella spp., Staphylococcus saprophyticus, Pseudomonas aeruginosa и др. Резистентность выявлена в основном к амоксициллину, цефотаксиму, эритромицину.
Таблица 1. Суммарный спектр действия комбинированного препарата Комбифлокс®
| Противомикробный спектр | Возбудители |
|---|---|
| Грамположительные аэробы |
Staphylococcus aureus (метициллин-чувствительные), Staphylococcus epidermidis (метициллин-чувствительные), Staphylococcus saprophyticus, Streptococcus pneumoniae (пенициллин-чувствительные), Streptococcus pyogenes |
| Грамотрицательные аэробы |
Acinetobacter calcoaceticus, Bordetella pertussis, Citrobacter freundii, Citrobacter koseri, Enterobacter aerogenes, Enterobacter cloacae, Escherichia coli, Haemophilus ducreyi, Haemophilus influenzae, Klebsiella oxytoca, Moraxella catarrhalis, Morganella morganii, Klebsiella pneumoniae, Neisseria gonorrhoeae, Proteus mirabilis, Proteus vulgaris, Providencia rettgeri, Providencia stuartii, Pseudomonas aeruginosa (быстро вырабатывают устойчивость), Serratia marcescens |
| Анаэробы |
Clostridium perfringens |
| Прочие | Chlamydia trachomatis, Chlamydia pneumoniae, Gardnerella vaginalis, Legionella pneumophila, Mycoplasma hominis, Mycoplasma pneumoniae, Ureaplasma urealyticum |
Участницы исследования были распределены в три группы: I группа – 21 пациентка (41%) с диагнозом «обострение хронического цистита»; II группа – 14 пациенток (27%) с диагнозом «острый цистит»; III группа – 16 пациенток (31%), у которых развился цистит в сочетании с дисбиозом влагалища или инфекцией, передающейся половым путем (Trichomonas vaginalis, Chlamydia trachomatis, Gardnerella vaginalis, Mycoplasma hominis, Ureaplasma urealyticum). Всем пациенткам проводилось лечение препаратом Комбифлокс® в дозировке 1000/400 мг/сут в два приема, общая продолжительность курса терапии составила в среднем 5-10 дней.
Вместе с тем, больным проводилась противовоспалительная терапия (свечи с нестероидными противовоспалительными препаратами по 50 мг 2 раза/сут в течение 3-5 дней), назначались растительные диуретики.
Клинический контроль осуществлялся в течение всего периода лечения. Оценка результатов проводимой терапии выполнялась на основании оценки динамики жалоб, объективного обследования, контроля лабораторных показателей (общий анализ мочи на 3-й, 5-й, 10-й день лечения), заполнения дневника мочеиспускания пациентками, оценки переносимости лечения. Лабораторный (бактериологический и ПЦР-диагностика при необходимости) контроль качества лечения осуществляли через 2-3 недели после завершения приема препарата Комбифлокс®.
РЕЗУЛЬТАТЫ
I-я группа – пациентки с обострением хронического цистита. Оценка результатов проводимого лечения в динамике: на третьи сутки – уменьшение дизурии, уменьшение кратности мочеиспускания, улучшение лабораторных показателей в динамике (сохранение незначительной лейкоцитурии); на 5-10-е сутки – снижение или полное исчезновение жалоб, нормализация лабораторных показателей. Назначенная терапия хорошо переносилась больными. У двух пациенток (3,9%) развились побочные эффекты со стороны желудочно-кишечного тракта (тошнота, расстройство стула), связанные с приемом антибактериального препарата. Клиническая эффективность препарата в группе составила 85% (18 пациенток), по результатам полного лабораторного контроля микробиологическая эффективность составила 90% (19 пациенток). У двух пациенток в связи с сохраняющимися изменениями в лабораторных показателях и выявленной резистентностью уропатогена к препарату, последний был заменен.
II-я группа – пациентки с острым циститом. Оценка результатов проводимого лечения в динамике: на 2-3-и сутки снижение количества жалоб, уменьшение кратности мочеиспускания, улучшение лабораторных показателей в динамике (сохранение незначительной лейкоцитурии); 5-10-е сутки – полное исчезновение жалоб, нормализация лабораторных показателей. Назначенная терапия хорошо переносилась больными, побочных эффектов, связанных с приемом антибактериального препарата, не отмечено. По результатам контроля клиническая эффективность и эрадикация возбудителя составила 92% (13 пациенток). У одной пациентки проведена замена антибактериального препарата в связи с недостаточным эффектом от проводимой терапии.
III-я группа – пациентки с циститом в сочетании с инфекцией, передающейся половым путем. Оценка результатов проводимого лечения в динамике: на третьи сутки – уменьшение дизурии, снижение количества жалоб, уменьшение кратности мочеиспускания, улучшение лабораторных показателей в динамике (сохранение незначительной лейкоцитурии); 5-10-е сутки – полное исчезновение жалоб, нормализация лабораторных показателей. Назначенная терапия хорошо переносилась больными. У одной пациентки (6,2%) развились побочные эффекты со стороны желудочно-кишечного тракта (тошнота, изжога, горечь во рту), связанные с приемом антибактериального препарата. По результатам контроля клиническая эффективность и эрадикация возбудителя составила 93% (15 пациенток). У одной пациентки выполнена замена антибактериальной терапии в связи повторным выделением возбудителя ЗППП в анализах.
Во всех группах у большинства пациенток (46 пациенток – 90%) уже через 3-5 дней от начала лечения отмечались признаки клинического улучшения – купирование дизурии и болевого синдрома, уменьшение кратности мочеиспускания. Проведение дальнейшей терапии показало эффективность лечения во всех группах, микробиологическая эффективность составила 92% (47 пациенток). При контрольном бактериологическом исследовании и ПЦР-диагностике, выполненных через 2-3 недели после завершения лечения, у пациенток с хорошим клиническим эффектом от проведенного лечения, роста возбудителя в моче и возбудитель ИППП не выявлены. Эффективность проводимой терапии представлена на рисунке 1.
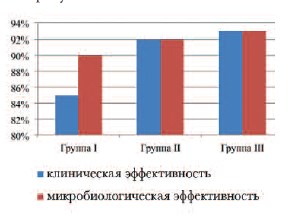
Рис. 1. Эффективность проводимой терапии
Побочные эффекты от применения препарата Комбифлокс® отмечены у 3-6% пациенток по всем группам (рис. 2). Следует отметить, что вышеописанные явления имели крайне низкую степень выраженности и легко корректировались консервативным путем.
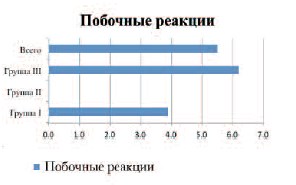
Рис. 2. Побочные эффекты лекарственной терапии
ВЫВОДЫ
Приведенные данные показывают, что препарат Комбифлокс® является эффективным антибактериальным препаратом системного действия, удобным для применения, с широкими показаниями и с достаточно хорошей переносимостью. Терапия неосложненной инфекции нижних мочевыводящих путей должна быть этиологической и патогенетической и, в зависимости от клинической формы цистита, лечение должно быть комплексным и индивидуальным.
В настоящее время основными принципами рациональной антибактериальной терапии урогенитальных инфекций у женщин являются способность антибиотика не только быстро проникать в пораженные воспалением органы мочеполовой системы, но и создавать терапевтически эффективные концентрации в моче и шеечно-вагинальном секрете. Способ введения, режим дозирования антибиотика, а также спектр его действия должны способствовать его максимальной микробиологической эффективности, созданию необходимой концентрации в очаге воспаления и ее поддержанию на необходимом уровне до стабильного терапевтического эффекта.
Таким образом, на сегодняшний день препараты группы фторхинолонов, относящиеся к антибактериальным препаратам широкого спектра действия и сохраняющие свое лидирующее место, являются препаратами выбора в лечении урогенитальных инфекций. Использование этих препаратов в синергизме с препаратами других групп позволяют увеличить их клиническую эффективность за счет расширения спектра антимикробной деятельности и снизить количество назначаемых препаратов.
ЛИТЕРАТУРА
1. Rafalskiy V, Khodnevich L. Prevalence and risk factors of uncomplicated UTI: multicentre study sonar. //Urol. Supp. 2008. Vol. 7, № 3. P. 267. Abs. 783.
2. Лоран О.Б., Синякова Л.А., Косова И.В. Лечение и профилактика хронического рецидивирующего цистита у женщин. // Consilium medicum. 2004. № 7(6). С. 31–35.
3. Naber KG, Bergman B, Bishop MC, Bjerklund–Johansen TE, Botto H, Lobel B, Jinenez Cruz F, Selvaggi FP; Urinary Tract Infection (UTI) Working Group of the Health Care Office (HCO) of the EAU.EAU guidelines for the management of urinary and male genital tract infections. Urinary Tract Infection (UTI) Working Group of the Health Care Office (HCO) of the European Association of Urology (EAU). //Eur. Urol. 2001. Vol. 40. №5. P. 576–588.
4. Рафальский В.В., Страчунский Л.С. Резистентность возбудителей амбулаторных инфекций мочевыводящих путей поданным многоцентровых микробиологических исследований UTIAP–I и UTIAP–II. //Урология. 2004. №2. С. 13–17.№2. С. 13–17.
5. Piatti G, Mannini A, Balistreri M, Schito AM. Virulence factors in urinary Escherichia colis trains: phylogenetic background and quinolone and fluoroquinolone resistance. //J. Clin Microbiol. 2008. Vol. 46. № 2. P. 480–487.
6. Garofalo CK, Hooton TM, Martin SM, Stamm WE, Palermo JJ, Gordon JI, Hultgren SJ. Escherichia coli from urine of female patients with urinary tract infections is competent for intracellular bacterial community formation. //Infect. Immun. 2007. Vol. 75. N 1. P. 52-60.
7. Blango MG, Mulvey MA. Persistence of uropathogenic Escherichia coli in the face of multiple antibiotics. //Antimicrob Agents Chemother. 2006. № 54. P. 1855–1863.
8. Рафальский В.В., Страчунский Л.С. Резистентность возбудителей неосложненных инфекций мочевых путей в России. // Урология. 2006. №5. С. 34–37.
9. Grabe M, Bartoletti R, Bjerklund-Johansen TE, Çek HM, Pickard RS, Tenke P, Wagen-lehner F, Wullt B. // EAU Guidelines. Urological Infections. 2014. P. 12-14.







