Телемедицинское консультирование – эффективный инструмент современной урологии, обеспечивающий доказательную поддержку клинических решений, оптимальность управления ресурсами, равноправие в доступности и своевременности специализированной медицинской помощи [1-4].
В 2012-2014 гг. посредством веб-платформы NetHealth.Ru проведено 543 телемедицинских консилиума (асинхронных телемедицинских консультации с привлечением более 2 врачей-экспертов). Консультантами являлись штатные сотрудники НИИ урологии, а врачамиабонентами – врачи из медицинских организаций 7 субъектов Российской Федерации. Каждый случай рассматривали от 2 до 8 экспертов, при этом сочетались высококвалифицированная интерпретация дополнительных (особенно лучевых) методов обследования, обоснованное формирование тактики лечения и четкое формулирование логистики. Подавляющее большинство ответов было дано в срок до 24 часов. Госпитализации в НИИ урологии были рекомендованы в 100,0% случаев. Средний срок от телемедицинской консультации до госпитализации составил 41,9 дней (при значениях моды – 14 и медианы – 26). Операции de facto были выполнены 282 (51,9%) пациентам. Наиболее часто врачами-экспертами рекомендовались и, соответственно, выполнялись перкутанная нефролитолапаксия – 39,0% случаев и радикальная простатэктомия – 14,0%. Для оценки отношения врачей-урологов к описанной выше работе мы провели анкетирование с помощью специального опросника (разработанного по принципу шкалы Лайкерта). В результате получены данные о том, что телемедицинская сеть NetHealth.Ru полностью надежна с технической точки зрения в 70,0100,0% случаев, таков же уровень качества и работы врачей-координаторов. Абсолютное большинство респондентов утверждали, что проводимые посредством NetHealth.Ru телемедицинские консилиумы позитивно влияют на лечебно-диагностический процесс, организацию и управляемость медико-санитарной помощью. В процессе изучения результатов анкетирования мы выяснили, что 100,0% опрошенных полагают необходимым дополнить платформу встроенными средствами видеоконференц-связи. Благодаря этому появится возможность проведения синхронных телемедицинских консультаций пациентов урологического профиля.
Цель исследования – обосновать целесообразность использования видеоконференц-связи (как дополнительного модуля веб-платформы) путем анализа методик применения данного инструмента в урологии и нефрологии.
МАТЕРИАЛЫ И МЕТОДЫ
Для отбора и анализа релевантной информации библиографические платформы – Научная электронная библиотека (www.elibrary.ru), Pubmed (www.pubmed.org), база моделей лучшей практики Международного общества телемедицины и электронного здравоохранения (www.isfteh.org). Базируясь на системном подходе в исследовании применялись методы анализа и синтеза.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Видеоконференция – синхронное взаимодействие двух и более удаленных пользователей, при котором между ними производится обмен аудиои видеоинформацией в реальном масштабе времени с помощью аппаратно-программных компьютерных и телекоммуникационных средств. В процессе видеоконференции все участники могут непосредственно наблюдать друг друга на мониторах собственных компьютеров или на широкоформатных экранах, происходит обмен аудио, видеоинформацией, могут демонстрироваться результаты диагностических исследований, пациенты, манипуляции и т.д. Данный инструмент эффективно используется в урологии и нефрологии. Например, в Австралии телеурологические консультации на основе видеоконференц-связи применяются для дистанционного специализированного обслуживания в районах с низкой и крайне низкой плотностью населения, причем особое внимание уделяется педиатрической и гериатрической группам [5]. В Российской Федерации и других странах видеоконференц-связь традиционно используется в целях дистанционного обучения, причем в последние годы сделан акцент на повышение квалификации врачей первичного звена (в том числе, по вопросам урологии и нефрологии) [6-8].
Важно отметить, что применение видеоконференц-связи в урологии началось еще в 70-х годах ХХ века.
А именно в 1973 г., когда в урологическом отделении больницы КукКаунти (г.Чикаго, штат Иллинойс) была развернута сеть из 10 терминалов «Picturephone» (одна из первых моделей видеотелефона) [9]. Руководил работой сети заведующий отделением урологии доктор Irving Marvin Bush. Видеотелефония применялась на внутрибольничном уровне для:
- быстрого решения организационных вопросов;
- дистанционных обходов в палатах стационара;
- телерадиологии (удаленной интерпретации рентгенограммы с и без контрастирования) и осмотра пациентов, находящихся в палатах (отделение урологии); то есть врачи могли проводить ежедневные обходы, не покидая собственных кабинетов;
- плановых телеконсультаций с участием направляющего врача, патогистолога, радиолога и уролога; неотложных урологических телеконсультаций;
- мониторинга работы персонала в операционных;
- предварительного опроса пациентов, находящихся в приемном отделении;
- бесед и психотерапии пациентов, страдающих сексуальными дисфункциями.
Видеотелефония обеспечила возможность персоналу, занятому в одной палате, контролировать ситуацию в другой в случае экстренной ситуации или высокой трудовой загруженности. Вскоре использование сети терминалов «Picturephone » стало рутинным, в среднем проводилось по 45 видеозвонков ежедневно (около половины из них совершал заведующий отделением лично, впоследствии отметивший значительное улучшение управляемости подразделением). Примечательно, что спустя некоторое время по запросу врачей была выпущена специальная модификация «Picturephone » для передачи изображений, получаемых в процессе цистоскопии. Ежемесячно система использовалась порядка 40 часов, при этом совершалось в среднем 950 сеансов[9].
В период январь-август 1993 г. между больницами, расположенными на атолле Кваджалейн и на Маршалловых островах, была построена телемедицинская сеть на основе видеоконференц-связи. За указанное время было проведено 59 телемедицинских консультаций, большинство – по урологической тематике [10].
Одна из первых полномасштабных телемедицинских сетей, решающих задачи урологической практики, была создана в 1994 г. в Австралии; она объединила клинику The Queen Elizabeth и 3 центра диализа, расположенных в сельской местности. Менее чем за 3 года работы состоялось порядка 6000 телемедицинских сеансов. Наряду с высокой моральной эффективностью телеурология продемонстрировала возможности к оперативной поддержке клинических и организационных решений, управлению пациентом, профилактике инфекций [11, 12].
В настоящее время в телемедицинских целях видеоконференции используется для решения следующих задач урологии и нефрологии [13]:
- синхронное формальное телеконсультирование (в том числе, в рамках метода «теледиализа»);
- телеприсутствие и телеобходы;
- организационно-управленческая работа (совещания);
- дистанционное обучение.
Способы технической организации видеоконференций для телемедицинских целей [13]:
1. Программный.
1.1. По стандарту H.32x.
1.2. По стандарту SIP/VoIP.
1.3. По стандарту производителя.
2. Аппаратно-программный.
2.1. По стандарту H.32x.
2.2. По стандарту SIP/VoIP.
2.3. По стандарту производителя.
3. Мобильный (по стандартам 3G и выше).
Программный способ реализуется на основе персональных компьютеров, снабженных веб-камерами, устройствами ввода-вывода звука и специальным программным обеспечением для проведения видеоконференций. Вывод изображения осуществляется либо на мониторы либо на широкоформатный экран. Данное программное обеспечение может использовать различные стандарты для обмена видеои аудиоинформацией, чаще всего это H.32x или SIP/VoIP.
Аппаратно-программный способ реализуется на основе специальных устройств – терминалов, снабженных камерами, устройствами ввода-вывод звука и интегрированным программным обеспечением (кодеком). Вывод изображения осуществляется на широкоформатный экран или мониторы. Кодек может использовать различные стандарты для обмена видеои аудиоинформацией, чаще всего это H.32x.
На данном этапе развития урологии и нефрологии оптимальным техническим решением для проведения видеоконференций в рутинной лечебно-диагностической работе следует считать программный способ по стандарту H.32x. Способ представляет собой оптимальное сочетание цены, качества, доступности и клинической эффективности. Также, важно отметить, что пользователь с комплектом оборудования для программных видеоконференций по стандарту H.32x может свободно подключаться к аппаратно-программным комплексам (терминалам), поддерживающим этот же стандарт. Таким образом, может быть организована телемедицинская сеть, использующая различные по себестоимости и сложности эксплуатации телемедицинские рабочие станции в различных (по уровню медико-санитарной помощи, форме собственности, финансированию) лечебно-профилактических учреждениях. Отметим, что в сфере урологии данный системотехнический подход доказал свою эффективность еще почти 20 лет назад – программное обеспечение для видеоконференц-связи, установленное на стандартные персональные компьютеры позволило значительно улучшить логистику пациентов урологического профиля. Установлено, что при дистанционном взаимодействии организаций первичного и вторичного уровней медико-санитарной помощи и третичных урологических учреждений только 37,5% пациентов с мочекаменной болезнью получают обоснованные рекомендации по переводу в специализированные центры, а подавляющее большинство – может качественно лечиться по месту первичного обращения (естественно, на фоне телемедицинской поддержки и контроля) [14].
Программные видеоконференции с использованием веб-приложений успешно применяются для урологических и нефрологических телеконсультаций в педиатрической практике [15].
Касательно аппаратных решений – довольно функциональной является следующая модель оказания помощи: пациент-ребенок получает хирургическое лечение (при гипоспадии, варикоцеле, грыже, circumcision preputii, орхиопексия) в условиях специализированного учреждения, после чего – переводится в больницу по месту жительства для стационарного или, обычно, амбулаторного лечения. По установленному расписанию проводятся синхронные телемедицинс= кие консультации с использованием видеоконференц-связи. В качестве абонента при этом выступает медицинская сестра, а в качестве консультанта – врач, выполнивший операцию. Для осуществления видеоконференций используется IP (Интернет-протокол) и аппаратные терминалы (камера минимум с 7-кратным увеличением, жидкокристаллический экран с диагональю не менее 132 см). Такой подход обеспечивает рациональное распределение ресурсов системы здравоохранения, качественное и безопасное лечение на амбулаторном этапе, повышает качество жизни. В ряде стран подобные услуги покрываются медицинской страховкой [3].
Преимущественно аппаратные видеоконференции применяются и в системах «теледиализа». Напомним, что теледиализ – это комплексное использование телемедицинских технологий (видеоконференций, телемониторинга и телеметрии, электронных медицинских записей, телеконсультирования, телеобследования) для обеспечения качественного проведения сеансов диализа в условиях неспециализированных медицинских организаций или в амбулаторных условиях [13, 16, 17].
Отдельным направлением использования видеоконференц-связи в урологии являются виртуальные визиты. Так, в отделениях эндоурологии обходы послеоперационных больных реализуются с помощью ноутбуков со встроенными видеокамерами и программным обеспечением для видеоконференц-связи. При этом в палатах непосредственно присутствуют медицинские сестры, а врач-уролог находится на рабочем месте или за пределами данного лечебного учреждения (соответственно, врач может проводить подобные обходы в нескольких курируемых больницах одновременно или в домашних условиях, сокращая временные и финансовые затраты на поездки). При необходимости к телеобходам могут быть дистанционно привлечены смежные специалисты (терапевты, анестезиологи и т.д.); в таком случае видеоконференция проводится в мультиточечном режиме. Пользователи оценивают данную технологию позитивно, отмечая улучшение качества коммуникаций между врачами и средним медицинским персоналом. Причем собственно цели телеобхода могут быть расширены от сугубо клинических до образовательных (для повышения квалификации медицинских сестер по отдельным вопросам) [18].
Отметим, что еще несколько лет назад в рандомизированных контролируемых испытаниях было доказано, что использование видеоконфренц-связи (в частности – передвижных станций на роботизированном шасси) по диагностическому качеству, комфортности для персонала и пациентов, безопасности и качеству принимаемых решений полностью идентичны традиционным очным (сравнивались длительность пребывания в стационаре, уровень выявленных осложнений, степень удовлетворенности медработников и пациентов). При этом телеобходы обеспечивают более эффективную логистику и оптимизацию финансовых расходов [19, 20] (рис.1).
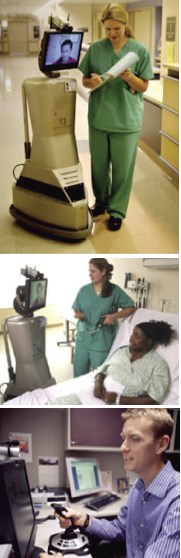
Рис. 1. Телеобходы в урологии с использованием передвижных станций на роботизированном шасси
В последние годы урологические телеобходы все чаще проводятся с использованием носимых и мобильных устройств (смартфонов и планшетов), что является более экономически доступным, комфортным и удобным (как для персонала, так и для пациентов). Данное технологическое решение доказало свою эффективность для постоперационного внутрибольничного наблюдения пациентов, перенесших следующие хирургические вмешательства (в том числе – роботические): частичная или радикальная нефрэктомия, радикальная простатэктомия, адреналэктомия, нефроуретероэктомия [19] (рис. 2). Можно констатировать факт, что в современной урологии телеобходы посредством различных инструментов для видеоконференц-связи фактически являются частью рутинного лечебно-диагностического процесса.

Рис. 2. Телеобходы в урологии с использованием мобильных устройств (mHealth)
ВЫВОДЫ
Видеоконференц-связь является одним из эффективных инструментов телеурологии и теленефрологии. Наиболее часто она используется для:
- телемедицинского консультирования (как между врачамиурологами, так и между медицинскими организациями первичного уровня и специализированными центрами) на основе преимущественно программных системотехнических решений;
- телемедицинского консультирования медицинских работников, оказывающих помощь пациентам урологического профиля на амбулаторном этапе (в том числе, после хирургического лечения), на основе программных аппаратных решений преимущественно;
- обеспечения интерактивности систем «теледиализа» преимущественно на основе аппаратных системотехнических решений;
- дистанционного обучения, реализации концепции непрерывного медицинского образования врачей-урологов – программные и аппаратные системы применяются с одинаковой частотой;
- виртуальных визитов – телеобходов (как средства оптимизации менеджмента ресурсами и внутренней логистики медицинской организации) – преимущественно на основе мобильных системотехнических решений.
Основной задачей в рамках телемедицинской консультации, которую решает видеоконференцсвязь, является обеспечение интерактивности, а следовательно – более качественного уровня общения (вербального и невербального). Полагаем потенциально возможным и важным расширить возможности телемедицинской веб-платформы программными средствами видеоконференц-связи.
ЛИТЕРАТУРА
1. Шадёркин И.А.Информационные технологии для урологов // Экспериментальная и клиническая урология.-2009.-№1.-С.103-107.
2. Borgmann H, Wölm JH, Probst K, Salem J. [Urology 2.0 – new social media in urology]. Urologe A. 2013 Oct;52(10):1451-3. doi: 10.1007/s00120-013-3327-x.
3. Canon S, Shera A, Patel A et al. A pilot study of telemedicine for post-operative urological care in children. J Telemed Telecare. 2014 Dec;20(8):427-30. doi: 10.1177/1357633X14555610. Epub 2014 Oct 14.
4. Chambers SK, Ferguson M, Gardiner RA, Nicol D, Gordon L, Occhipinti S, Aitken J. ProsCan for men: randomised controlled trial of a decision support intervention for men with localised prostate cancer. BMC Cancer. 2008 Jul 24;8:207. doi: 10.1186/1471-2407-8-207.
5. Croll J, Norton CJ, Gray LC, et al. Telehealth opportunities in regional Queensland: a scoping study. J Telemed Telecare. 2012 Dec;18(8):451-4. doi: 10.1258/jtt.2012. GTH106. Epub 2012 Dec 3.
6. Аполихин О.И., Сивков А.В., Казаченко А.В., Шадеркин И.А., Шадеркина В.А. Дистанционные образовательные технологии в урологии: перспективы, тенденции развития. Опыт ФГБУ «НИИ урологии» Минздрава России // Экспериментальная и клиническая урология.-2013.-№ 4.-С. 4-9.
7. Аполихин О.И., Сивков А.В., Казаченко А.В., Шадёркин И.А., Шадёркина В.А. с соавт. Роль дистанционного образования в повышении уровня знаний специалистов первичного звена здравоохранения // Экспериментальная и клиническая урология.-2015.-№1.-С.4-10.
8. Hussain P, Deshpande A, Shridhar P et al. The feasibility of telemedicine for the training and supervision of general practitioners performing ultrasound examinations of patients with urinary tract symptoms. J Telemed Telecare. 2004;10(3):180-2.
9. Владзимирский А.В. История телемедицины.LAP Lambert Academic Publishing, 2014.-407 c.
10. Delaplain CB, Lindborg CE, Norton SA, Hastings JE. Tripler pioneers telemedicine across the Pacific. Hawaii Med J. 1993 Dec;52(12):338-9.
11. Jhaveri D, Larkins S, Sabesan S. Telestroke, tele-oncology and teledialysis: a systematic review to analyse the outcomes of active therapies delivered with telemedicine support. J Telemed Telecare. 2015 Jun;21(4):181-8.
12. Mitchell JG, Disney AP. Clinical applications of renal telemedicine. J Telemed Telecare 1997;3:158–62.
13. Владзимирский А.В. Телемедицина [монография]. – Донецк: Изд-во «Ноулидж», 2011. – 436 с.
14. Teledialysis getting started by Norwegian Centre for Telemedicine.Tromso:NST,2009.-2p.
15. Jury SC, Kornberg AJ. Data review of an ongoing telehealth programme in a tertiary paediatric hospital. J Telemed Telecare. 2014 Oct;20(7):384-90. doi: 10.1177/1357633X14552375.
16. Alanee S, Dynda D, LeVault K et al. Delivering kidney cancer care in rural Central and Southern Illinois: a telemedicine approach. Eur J Cancer Care (Engl). 2014 Nov;23(6):739-44. doi: 10.1111/ecc.12248. Epub 2014 Oct 7.
17. Kau EL, Baranda DT, Hain P et al. Video rounding system: a pilot study in patient care. J Endourol. 2008 Jun;22(6):1179-82. doi: 10.1089/end.2008.0045.
18. Arthur Smith Institute for Urology Telerounding. – http://www.smithinstituteforurology. com/patient_robots_telerounding.html.
19. Blozik E, Sommer-Meyer C, Cerezo M, von Overbeck J. Effectiveness and safety of telemedical management in uncomplicated urinary tract infections. J Telemed Telecare. 2011;17(2):78-82. doi: 10.1258/jtt.2010.100406. Epub 2010 Nov 19.
20. Ellison LM, Nguyen M, Fabrizio MD et al. Postoperative robotic telerounding: a multicenter randomized assessment of patient outcomes and satisfaction. Arch Surg. 2007 Dec;142(12):1177-81; discussion 1181.
21. Hayes WS, Tohme WG, Komo D et al. A telemedicine consultative service for the evaluation of patients with urolithiasis. Urology. 1998 Jan;51(1):39-43.
22. Hayward T, Mitchell JG. Renal case conference using teleradiology and videoconferencing between Adelaide and Alice Springs. J Telemed Telecare. 1999;5(3):205-7. 22. Kaczmarek BF, Trinh QD, Menon M, Rogers CG. Tablet telerounding. Urology. 2012 Dec;80(6):1383-8. doi: 10.1016/j.urology.2012.06.060.
23. Mitchell BR, Mitchell JG, Disney AP. User adoption issues in renal telemedicine. J Telemed Telecare 1996;2:81–6.
24. Park ES, Boedeker BH, Hemstreet JL, Hemstreet GP. The initiation of a preoperative and postoperative telemedicine urology clinic. Stud Health Technol Inform. 2011;163:425-7.
25. Rudy the Robot makes 'telerounds'.-http://www.ucdmc.ucdavis.edu/ucdavismedicine/ issues/spring2005/features/6.html.







