В последние годы в Российской Федерации происходят значительные преобразования в области высшего и послевузовского профессионального образования, что отвечает требованиям времени. В этой связи и перед медицинской высшей школой стоят важные задачи по реформированию образовательного процесса.
Медицинское образование это важнейший фактор обеспечения высокого профессионального уровня работников системы здравоохранения. Постоянное повышение профессиональных знаний, усовершенствование умений и навыков, овладение современными технологиями является основой формирования современного врача-специалиста. Однако, несмотря на проводимые реформы, широко распространено мнение о снижении качества медицинского образования в нашей стране. Основными причинами такой ситуации большинство ведущих урологов России считают:
- недостаточное время преподавания урологии в вузах;
- отсутствие стандартизированной программы обучения уролога в ординатуре для подготовки полноценного специалиста;
- недостаточность практических навыков у молодых урологов для самостоятельной работы;
- слабая материальная база кафедр и курсов урологии.
В мировой практике реформы образования обусловлены социальными потребностями. Они могут носить как эволюционный, так и революционный характер, инициироваться научно-образовательными сообществами, правительствами стран или совместным решением правительств и сообщества [1, 2]. Любым преобразованиям обычно предшествует общественная дискуссия, в ходе которой определяются их основные направления, пути реализации, сроки, необходимые ресурсы. По нашему мнению настало время обсудить проблему реформы постдипломного урологического образования и в нашей стране.
Существующую систему последипломного образования Россия унаследовала от бывшего СССР. Постановлением ЦК КПСС и Совета Министров СССР от 5 июля 1968 г. № 517 «О мерах по дальнейшему улучшению здравоохранения и развитию медицинской науки в стране» были определены главные задачи в области высшего медицинского образования, введена система первичной специализации (интернатура) выпускников высших лечебных и педиатрических факультетов на базе лечебно-профилактических учреждений. «Положение о клинической ординатуре» утверждено приказом Министерства здравоохранения СССР № 362 от 19 мая 1971 г. В нем, в частности, определен 2-х годичный срок обучения в ординатуре. К настоящему моменту последипломное медицинское образование не претерпевало глобальных изменений более 40 лет! В то же время, в течение последних 20 лет произошли коренные изменения социально-политического устройства нашего государства, которые, безусловно, не могли не отразиться на базовых принципах организации системы здравоохранения. С одной стороны, продолжаются изменения в структуре оказания медицинской помощи, системе управления и финансирования здравоохранения (децентрализация), внедрение принципов страховой медицины. С другой стала фактом технологическая революция, коснувшаяся всех разделов медицины. Реформа последипломного медицинского образования в России должна учитывать новые реальности современной, специализированной, высокотехнологичной медицинской помощи (ВМП).
Никоим образом не умаляя заслуг отечественной урологической школы, необходимо отметить, что система подготовки урологов в России существенно отличается от таковых в развитых странах Европы, США и даже ряда стран «третьего» мира, принявших западную систему образования. Одно из основных отличий касается сроков подготовки уролога (Таблица 1).
Подготовка врача-специалиста является многоэтапным процессом. По окончании вуза в большинстве стран выпускники обязаны пройти ординатуру (резидентуру) в клиническом учреждении. В России этот срок составляет 2 года, в большинстве же зарубежных стран он достигает 5-7 лет.
В европейских странах и США именно процесс развития современной медицины способствовал значительным изменениям последипломного образования. При этом, программы обучения по основным специальностям были формализованы более 100 лет назад. Однако до середины прошлого века их прохождение не было обязательным. Совершенствование технологий и увеличение роли страховой медицины привели к появлению законов и требований, по которым для сертификации и допуска специалиста к медицинской практике необходимо обучение в резидентуре. Именно страховая медицина оказалась экономически заинтересована в появлении высокообразованных врачей полностью подготовленных к самостоятельной деятельности на любом этапе оказания медицинской помощи и владеющего современными методами консервативного и оперативного лечения различных заболеваний. Поэтому финансирование программ последипломного образования в зарубежных странах проводится, как правило, из фондов федерального страхования. То есть, покрывать затраты на образование врачей оказалось выгоднее, нежели платить за некачественное оказание медицинской помощи и устранение врачебных ошибок.
В России большая часть системы последипломного медицинского образования существует вне происходящего мирового глобального инновационного процесса, в лучшем случае обслуживая лишь какую-либо региональную инновационную программу через подготовку кадров местного значения.
Ожидаемый процесс реформирования медицинского образования должен быть многокомпонентным и затрагивать, как минимум, два министерства:
Таблица 1. Продолжительность последипломного обучения в РФ и странах Европы
| Страна | Продолжительность обучения (лет) |
| Россия | 2 |
| Германия | 5 |
| Австрия | 6 |
| Венгрия | 6 |
| Нидерланды | 6 |
| Бельгия | 6 |
| Португалия | 7 |
| Польша | 7 |
Здравоохранения и социального развития, Образования и науки. От качества их взаимодействия непосредственно будет зависеть эффективность проводимых структурных изменений. Именно сообщество преподавателей и научных сотрудников должно стать главным инструментом в принятии решений и контроле качества в системе медицинского послевузовского образования.
По нашему мнению решение данной проблемы видится прежде всего в пересмотре программы последипломной подготовки врачей, в увеличении сроков обучения, создании последовательных модулей обучения на основе принципов доказательной медицины, обучении специалистов для каждого этапа оказания медицинской помощи и разработки системы контроля качества оказываемых образовательных услуг с введением персональной ответственности преподавателей за уровень подготовки специалиста.
Основной принцип современной модели образования «образование через всю жизнь», поэтому необходима разработка принципиально новой системы повышения квалификации врачей-специалистов, работающих на разных этапах оказания медицинской помощи.
Несомненно, реформа потребует увеличения финансовых затрат и создания новой законодательной базы, что вызовет временный дефицит квалифицированных кадров на местах. Но в результате отечественное здравоохранение получит высококвалифицированных врачей-специалистов для каждого звена оказания медицинской помощи, готовых к полноценной самостоятельной деятельности, что позволит значительно повысить уровень медицинской помощи и значительно снизить расходы здравоохранения на лечение и реабилитацию пациентов с запущенными стадиями болезни и ятрогенными заболеваниями.
С нашей точки зрения нецелесообразно проведение каких-либо революционных реформ, а необходимо попытаться провести модернизацию системы последипломного обучения, рационально используя традиции отечественного образования с учетом критически изученного зарубежного опыта.
На начальном этапе необходимо реализовывать принцип открытости образования, который заключается в использовании передовых российских и зарубежных разработок в области технологий и содержания образования, создании предпосылок для осуществления экспорта и импорта образовательных услуг, активном привлечении в процесс Российского образования лучших научно-педагогических кадров из-за рубежа. Это позволит Российской системе медицинского образования стать частью мировой образовательной индустрии.
Что касается сроков обучения, то, возможно, приемлемой могла бы стать 5-летняя (3 плюс 2) программа подготовки врачей-урологов, в ходе которой первые три года отведены подготовке врача-уролога поликлиники и приемного отделения стационара, а последующие два года подготовке урологов по оказанию специализированной стационарной и высокотехнологичной медицинской помощи.
Таким образом, необходимые для профессиональной медицинской деятельности базовые знания ординатор получает в первые три года, а возможность продолжать обучение предоставляется тем врачамурологам, которые планируют связать свою трудовую деятельность с оперативной урологией.
Уролог, осуществляющий прием на первых рубежах оказания медицинской помощи (скорая помощь, поликлиника, приемное отделение стационара), должен в совершенстве владеть теоретическими знаниями по всем основным разделам урологии, включая высокотехнологичные инновационные методы, экстренной хирургии, гинекологии, в то время как его практические навыки могут быть ограничены лишь базовыми процедурами.
Особенно актуальным трехлетний этап подготовки становится в связи с приказом Министерства здравоохранения и социального развития Российской Федерации «Об утверждении порядка оказания медицинской помощи больным с урологическими заболеваниями» № 966н от 8 декабря 2009 г. По этому приказу врач-уролог поликлиники помимо лечебной деятельности, которая включает оказание помощи пациентам с различными урологическими и онкоурологическими заболеваниями, реабилитацию больных с заболеваниями мочеполовой системы, диспансерное наблюдение, занимается вопросами организации здравоохранения, профилактикой урологических заболеваний, пропагандой здорового образа жизни.
Если учитывать в соответствии с данным приказом все возложенные на уролога амбулаторного звена требования, то вполне реальным сроком подготовки высококлассного специалиста способного после завершения обучения, подчеркиваем «сразу после окончания обучения» без каких-либо дополнительных усовершенствований в процессе работы, решать поставленные перед ним задачи, является трехлетний срок обучения в ординатуре.
При этом первый год обучения должен являться прототипом обучения в интернатуре по специальности «хирургия», но с более широким диапазоном изучаемых смежных дисциплин (хирургия, гинекология, урология, травматология и др.). За этот период ординатор изучает основы симптоматики, дифференциальной диагностики и современные приемы оказания экстренной помощи при острых состояниях, обусловленных заболеваниями органов грудной клетки, брюшной полости, забрюшинного пространства, малого таза, органов женской и мужской репродуктивной системы. Обучение должно проходить на базе клинических многопрофильных больниц скорой помощи.
Второй и третий годы обучения должны быть посвящены углубленному изучению всех этапов диагностики, лечения и реабилитации основных урологических заболеваний, включая онкоурологию и урогинекологию, а также организации профилактических мероприятий. Этот этап обучения должен проходить в многопрофильных больницах с наличием клинических кафедр, научно-исследовательских институтах, диагностических и лечебных центрах, поликлиниках.
Амбулаторный уролог должен владеть основами оказания экстренной урологической помощи, уметь проводить консервативную терапию наиболее распространенных урологических заболеваний, таких как мочекаменная болезнь, инфекции мочевых путей, болезни предстательной железы, злокачественные новообразования, туберкулез мочеполовых органов и нарушение репродуктивной функции у мужчин. По данным статистики их доля в общей структуре урологической заболеваемости достигает 85-90%.
После окончания трехгодичного обучения уролог получает диплом и сертификат специалиста, позволяющие ему осуществлять лечебную деятельность, в качестве врачауролога поликлиники, диагностического центра или приемного отделения стационара. Необходимо отметить, что, с нашей точки зрения, деятельность данного врачаспециалиста должна быть ограничена учреждениями государственного подчинения, исключая различного рода коммерческие структуры и тем более частную практику.
В дальнейшем при осуществлении своей трудовой деятельности уролог должен постоянно повышать свой теоретический и практический потенциал, принимая участие в работе различных семинаров, школ, научно-практических конференций, пленумов, симпозиумов, обществ не только по основной специальности, но и по смежным дисциплинам. Для оценки активности участия врача в данных мероприятиях и проводимой им самоподготовки следует разработать специальную балльную систему (систему кредитов) широко внедряемую сегодня в российском образовании в рамках Болонской декларации [3].
После 2-3-х лет практической работы в поликлинике или приемном отделении стационара, при условии положительных оценок трудовой деятельности и достаточном количестве набранных кредитов, каждый врач может пройти двухлетний цикл обучения по оказанию специализированной, высокотехнологичной помощи в урологии.
учитывая, что предагаемый второй этап обучения сегодня достаточно трудно соотнести с уже существующими этапами подготовки врача-уролога, мы считаем целесообразным проведение его в рамках очно-заочного обучения на примере циклов повышения квалификации. Обучающийся будет иметь возможность в течение двух лет периодически посещать учебный центр (научно-исследовательский институт, академическую или университетскую клинику) для прохождения теоретической и практической подготовки, а так же отчета о проделанной самостоятельной работе, сдачи зачетов и экзаменов.
По окончании обучения и успешной сдачи итогового экзамена врачу-урологу будет выдаваться диплом государственного образца и сертификат специалиста, позволяющие осуществлять лечебную деятельность в условиях урологического стационара, в том числе по оказанию высокотехнологичной помощи.
Таким образом, целью предлагаемой пятилетней программы является последовательная подготовка высококвалифицированных специалистов сначала для низшего и среднего врачебных звеньев, способных работать в условиях экстренной и плановой урологии. Это позволит с одной стороны решить проблему дефицита кадров на этапе оказания амбулаторно-поликлинической помощи, а с другой подготовить высококлассных специалистов для оказания специализированной и высокотехнологичной помощи.
Еще одним нерешенным, с нашей точки зрения, вопросом в системе послевузовского образования является вопрос о сертификации медицинских кадров. На сегодняшний день она является обязательной, но по своей организации формальной и необходима врачу лишь для получения документов, разрешающих дальнейшее продолжение профессиональной деятельности.
Как сделать систему повышения квалификации не формальной процедурой, а одним из основных этапов непрерывного медицинского образования?
За 5 лет между обязательным прохождением цикла повышения квалификации (сертификации) происходит много перемен в организации здравоохранения, появляются новые взгляды, знания, технологии, методики, новые медицинские препараты, пересматриваются позиции на клиническую оценку некоторых видов нозологии.
Конечно, решить данную проблему только сокращением сроков между проводимыми циклами невозможно. Необходимо в первую очередь повысить значимость самообразования, создать мотивацию врача к самообразованию, к постоянному совершенствованию и обновлению своих знаний, умений и практического опыта.
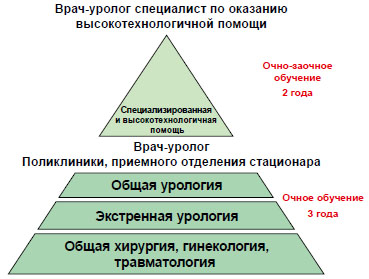
Рисунок 1. Этапы обучения врача уролога.
Наиболее приемлемой в настоящее время и адаптированной к последипломному образованию является уже упомянутая ранее система зачетных единиц (кредитов), широко распространенная в европейских странах. Эта система обеспечивает мотивацию врача к самоподготовке, чтению новой литературы, знакомству с новой техникой, участию в съездах, пленумах, научно-практических конференциях, а также активному отношению к изменяющимся требованиям к профессиональной деятельности.
По всей видимости, настало время для разработки и внедрения подобной системы кредитов и в Российском медицинском последипломном образовании, наряду с принципиальным изменением подхода к значимости циклов повышения квалификации (сертификации) и оценке знаний в системе последипломного образования.
До разработки этой системы, и тем более до ее внедрения, следует решить ряд принципиальных вопросов.
Первым является вопрос координации создаваемой системы. Наиболее оптимальным, с нашей точки зрения, является создание централизованной системы (комитет, совет или комиссия),
объединяющей ведущих специалистов в области медицинского образования и представляющих конкретные структуры (департаменты и отделы) как в министерстве здравоохранения, так и министерстве образования. То есть в координации действий должны участвовать руководители, имеющие полномочия в подготовке и принятии конкретных решений.
Необходимо также активное участие различных профессиональных общественных организаций в разработке учебных программ и контроле качества подготовки специалистов. Если говорить об урологии, то с нашей точки зрения никто, кроме Российского общества урологов (РОУ), объединяющего самых лучших экспертов, не может гарантировать качество подготовки специалистовурологов и, соответственно, высокопрофессиональную помощь населению России. Именно РОУ должно иметь определенный уровень ответственности за подготовку специалиста уролога, как профессиональная организация несущая моральную ответственность за качество оказания урологической помощи населению Российской Федерации.
Другим, не менее важным, является вопрос ответственности учебного учреждения за результат обучения, как перед государством, так и перед обучающимся. Мы рекомендуем сохранение системы договоров между обучающимися и учреждением, где должны быть четко оговорены права и обязанности сторон. При неисполнении каких-либо пунктов договора, последний расторгается, и причины этого должны быть сообщены в координирующий орган, чтобы в дальнейшем после проведения анализа ситуации можно было сделать выводы о произошедшем. Считаем подобное предложение необходимым для того, чтобы избежать нерационального расходования средств на образование. В случае нарушения договора, неисполнения учебного плана учащимся необходимо лишить его возможности прохождения обучения (на бюджетной основе) и в другом учреждении. При неисполнении договора учреждением необходимо пересмотреть аттестацию данного образовательного медицинского учреждения и возможность продолжения предоставления образовательных услуг.
Вопрос материального обеспечения учащихся (ординаторов) в России является на сегодня наиболее сложным. Размер стипендии в большинстве регионов не сопоставим даже с суммой прожиточного минимума. Так если говорить о конкретных цифрах, то в европейских странах ежемесячная стипендия в среднем составляет 2-3 тыс. евро (80-120 тыс. руб.). При этом Федеральная стипендия в России составляет всего 3,5 тыс. руб. (87 евро). В тоже время следует отметить, что ординатор это человек с законченным высшим образованием, который проходит обучение в клинике на рабочем месте, выполняя практически тот же объем работы, что и врач поликлиники или стационара.
В интервью «Медицинской газете» 13 января 2010 г. заместитель министра Минздравсоцразвития РФ Вероника Игоревна Скворцова подробно рассказала о предстоящей модернизации в системе медицинского образования и кадрового обеспечения Российского здравоохранения. К 2015 г. планируется внедрение новых подходов к организации ординатуры, а следующим шагом будет внедрение системы лицензирования специалистов.
С нашей точки зрения уже сегодня можно начать решать ряд имеющихся проблем, в частности:
- регламентировать допуск специалистов-урологов к оказанию стационарной специализированной и высокотехнологичной помощи, определив перечень необходимых знаний и практических навыков, а так же этапов обучения врачаспециалиста;
- определить требования к должности заведующего урологическим отделением стационара и разработать этапы подготовки, с учетом существующих современных медицинских технологий, знаний медицинской статистики и психологии, а так же практических навыков и умений;
- ввести систему кредитов для врачей, с целью оценки уровня их самоподготовки в рамках проведения процесса аттестации;
- законодательно установить минимальный размер ежемесячной стипендии ординатора на уровне величины прожиточного минимума каждого конкретного региона.
Ключевые слова: реформа последипломного образования, ординатура, аспирантура, сертификация, врач-уролог.
Keywords : reform of postgraduate education, graduate school, residency, sertification, urologist.
Литература
- Образовательная революция. И.М. Ильинский. М. 2003.
- Болонский процесс: взгляд на проблему. Сб. материалов. М. 2004.
- Зона европейского высшего образования. Совместное заявление европейских министров образования, г.Болонья, 19 июня 1999 года.






