ВВЕДЕНИЕ
При всех локализациях злокачественных опухолей женской репродуктивной системы, за исключением злокачественных опухолей яичников, лучевая терапия играет ведущую роль [1, 2]. У пациенток с раком шейки матки лучевая терапия входит как в схемы комбинированного лечения, так и используется как самостоятельный метод лечения. Открытие в конце XIX века рентгеновских лучей и явления радиоактивности стало привлекательной альтернативой хирургическим методам лечения больных с распространенными формами рака шейки матки [3]. В 1903 году M. Cleaves сообщила о первом опыте использования радия для аппликации к опухоли у двух больных раком шейки матки [4]. А уже в 1913 году, как писали П. Вернер и Ю. Зедерль «на конгрессе в Галле впервые были сделаны обстоятельные сообщения об успешном лечении рака мезоторием и радием, и все выступавшие свидетельствовали об отличных результатах лучевой терапии» [5]. И уже в 20-х годах XX века были опубликованы первые работы о лучевых повреждениях органов мочевой системы.
С момента рождения как нозологической единицы и по настоящее время лучевые пузырно-влагалищные свищи остаются одной из наиболее сложных проблем урогинекологии и женской реконструктивной урологии, несмотря на то, что современные технологии (трехмерное планирование, конформная лучевая терапия и др.) позволяют персонифицировать применение лучевой терапии [2, 6-8]. Частота рецидивов лучевых пузырно-влагалищных свищей после хирургического лечения составляет 15-70% [6, 9-12]. Трудности при реконструктивных операциях при лучевых свищах связаны с нарушением кровоснабжения тканей и прогрессирующим снижением емкости мочевого пузыря с исходом в микроцистис [13]. По мнению О.Б. Лорана и соавт., типовыми методами закрыть сложные фистулы трудно, поэтому хирург вынужден творчески разрабатывать ход операции [14]. Стандартные хирургические методики при лучевых пузырно-влагалищных свищах малоэффективны [11].
Задача улучшения кровоснабжения в зоне свища и создания «прокладки» между мочевым пузырем и влагалищем обычно решается использованием лоскута на ножке, взятого из необлученной зоны. Основой лоскута может быть мышечная или жировая ткань, фасции. Иногда при необходимости в состав лоскута может быть включена кожа [13, 15]. К настоящему времени описано более 300 различных лоскутов с осевым кровоснабжением. Практически не осталось области тела, где не выкраивали бы какой-либо из видов сложных лоскутов [16]. Учитывая особенности смежных анатомических областей, влагалищный доступ предоставляет хирургу больше возможностей для использования разнообразного пластического материала, чем абдоминальный, который ограничен сальниковым, перитонеальными лоскутами и лоскутом на основе m. rectus abdominis [13].
Наиболее часто для пластики лучевых пузырновлагалищных свищей используется мышечно-жировой лоскут Martius и кожно-мышечно-жировой лоскута Martius-Symmonds. Осевые сосуды лоскута – это ветви внутренней и наружных половых артерий, которые анастомозируют между собой в середине лоскута. Эти лоскуты имеют следующие преимущества: 1) длина лоскута позволяет достигать влагалищных сводов; 2) два изолированных источника кровоснабжения позволяют формировать лоскут как на вентральной, так и на дорсальной ножке; 3) отсутствие значимых анатомических, функциональных и косметических дефектов донорской зоны после забора лоскута [13]. Также лоскут Martius-Symmonds имеет еще одно важное преимущество – кожная порция лоскута позволяет закрыть дефект в стенке влагалища в виде «заплатки», что имеет большое значение при дефиците и ригидности влагалищной стенки, например, при лучевом стенозе влагалища. Также отсутствие необходимости сведения швами краев стенки влагалища уменьшает ишемию в зоне операции [13, 17].
Наиболее сложная ситуация складывается при сочетании лучевого пузырно-влагалищного свища и потери емкости мочевого пузыря в результате прогрессирующего фиброза его стенки. Микроцистис (сморщивание мочевого пузыря) наряду с тяжелым лучевым циститом и гематурией является одним из наиболее частных осложнений лучевой терапии опухолей тазовой локализации [18]. По мнению M. Jewett при крайне выраженном лучевом цистите, сморщивании мочевого пузыря со снижением его емкости менее 100-150 мл, а также при сопутствующей обструктивной уропатии операцией выбора является радикальная цистэктомия, но при отсутствии анамнеза рака мочевого пузыря возможны попытки реконструкции мочевого пузыря [18]. По мнению О.Б. Лорана и соавт., не оставляя попыток восстановить произвольное мочеиспускание естественным путем, особенно у молодых, трудоспособного возраста женщин, страдающих лучевыми пузырно-влагалищными свищами, необходимо помнить о том, что возможности современной реконструктивно-пластической хирургии не безграничны [2]. Недаром C. Bondavalli и соавт. считая отведение мочи лучшим способом восстановить приемлемое качество жизни при возникновении осложнений лучевой терапии, отказались от попыток выполнения реконструктивных операций и выполнили отведение мочи всем своим пациенткам [19].
В 2017 г. Д.Ю. Пушкарь и соавт. опубликовали данные о хирургическом лечении 216 пациенток с лучевыми пузырно-влагалищными свищами, прооперированных с 2006 г. Емкость мочевого пузыря и его комплаентность оценивались при проведении цистоскопии на этапе предоперационного обследования. У 32 пациенток (14%) была обнаружена емкость мочевого пузыря менее 100 мл, но при этом лишь двум пациенткам потребовалось выполнение аугментационной пластики мочевого пузыря вследствие тотального снижения его емкости (0,93%). И в книге «Ошибки и осложнения в урогинекологии» Д.Ю. Пушкарь и соавт. выразили свое мнение по поводу аугментационной цистопластики у больных с пузырно-влагалищными свищами: «Но с аугментацией вопрос непростой. Мы надеемся, что даже небольшой емкости мочевой пузырь в дальнейшем восстанавливается. Однако аугментация сама по себе, то есть подшивание сегмента кишечника к облученному пузырю, зачастую дело неблагодарное» [8].
О.Б. Лоран и соавт. в 2019 г. опубликовали опыт хирургического лечения 178 пациенток с лучевыми пузырно-влагалищными свищами; 6 пациенткам была выполнена трансабдоминальная фистулопластика с аугментационной илеоцистопластикой и 2 пациенткам – трансабдоминальная фистулопластика с аугментационной кишечной пластикой по Гудвину. По мнению О.Б. Лорана до настоящего времени отсутствуют объективные критерии оценки глубины и обратимости лучевых повреждений органов мочеполовой системы, поэтому проблема селекции больных с лучевыми пузырно-влагалищными свищами, которым возможно выполнение пластических операций и кому показана суправезикальная деривация мочи, еще требует изучения [2].
В зарубежной литературе имеются единичные научные публикации, посвященные описанию особенностей выполнения аугментационной кишечной пластики мочевого пузыря у больных с лучевыми пузырно-влагалищными свищами и микроцистисом [20-23].
В 1994 г. J.P. Mráz и M. Sutorý опубликовали результаты лечения 2 пациенток с лучевыми пузырновлагалищными свищами и 2 пациенток с лучевыми пузырно-влагалищными и прямокишечно-влагалищными свищами, которые были оперированы в период с 1977 г. по 1988 г. Закрытие свищей было выполнено с использованием изолированного тонкокишечного сегмента после предварительного рассечения его продольно по противобрыжеечному краю и удаления слизистой оболочки [20].
В 2002 г. T.H. Hsu и соавт. описали случай успешного закрытия постлучевого пузырно-влагалищного свища и аугментации мочевого пузыря 20-сантиметровым изолированным сегментом подвздошной кишки, рассеченным продольно по противобрыжеечному краю и реконфигурированному U-образно [21].
В 2004 г. I.D. Tabakov и B.N. Slavchev описали 4 пациенток с пузырно-влагалищными свищами больших размеров, образовавшихся после радикальной гистерэктомии и лучевой терапии по поводу рака шейки матки. Объем мочевого пузыря у пациенток до операции был от 40 до 90 мл, размеры пузырно-влагалищных свищей – 1,5-3 см. Для закрытия свища и аугментации мочевого пузыря авторы использовали изолированный 30-сантиметровый сегмент подвздошной кишки. Закрытие свища было достигнуто у 3 пациенток. У 1 пациентки рецидивный свищ диаметром 3 мм был закрыт 5 лет спустя лоскутом Марциуса. У всех пациентов аугментация мочевого пузыря обеспечила хорошее качество жизни с естественным мочеиспусканием и удержанием мочи в дневное и ночное время [22].
В 2015 г. M. Vaso и соавт. описали случай успешного закрытия лучевого пузырно-влагалищного свища, применив технику операции J.P. Mráz и M. Sutorý [23].
Цель данной работы: оптимизация техники расширяющей кишечной пластики мочевого пузыря у больных с лучевыми пузырно-влагалищными свищами в сочетании с микроцистисом, снижение числа рецидивов пузырно-влагалищных свищей, сравнение эффективности аугментационной илеоцистопластики и предложенной нами двухэтапной операции, представленной расширяющей кишечной пластикой мочевого пузыря в сочетании с использованием лоскута Марциуса или Марциуса-Симмондса.
МАТЕРИАЛЫ И МЕТОДЫ
В наше исследование было включено 8 пациенток с лучевыми пузырно-влагалищными свищами в сочетании с микроцистисом. Всем пациенткам проведено предоперационное обследование в объеме влагалищного исследования, цистоскопии, цистовагинографии. Влагалищное исследование позволяло определить локализацию, размер и количество свищей, оценить состояние краев свища, слизистой оболочки влагалища, емкость влагалища, степень ригидности стенок влагалища, обнаружить инородные тела (шовные лигатуры, конкременты) в области свища и во влагалище. При цистоскопии оценивали локализацию и размер свища, состояние слизистой оболочки мочевого пузыря, идентифицировали устья мочеточников и уточняли расположение свища относительно них. Особое внимание обращали на расстояние от дистального края свища до внутреннего отверстия уретры, как наиболее важного в прогностическом плане критерия возможности закрытия свища и восстановления произвольного мочеиспускания. Цистовагинографию при пузырно-влагалищных свищах выполняли после обтурации влагалища баллоном катетера Foley (рис. 1).
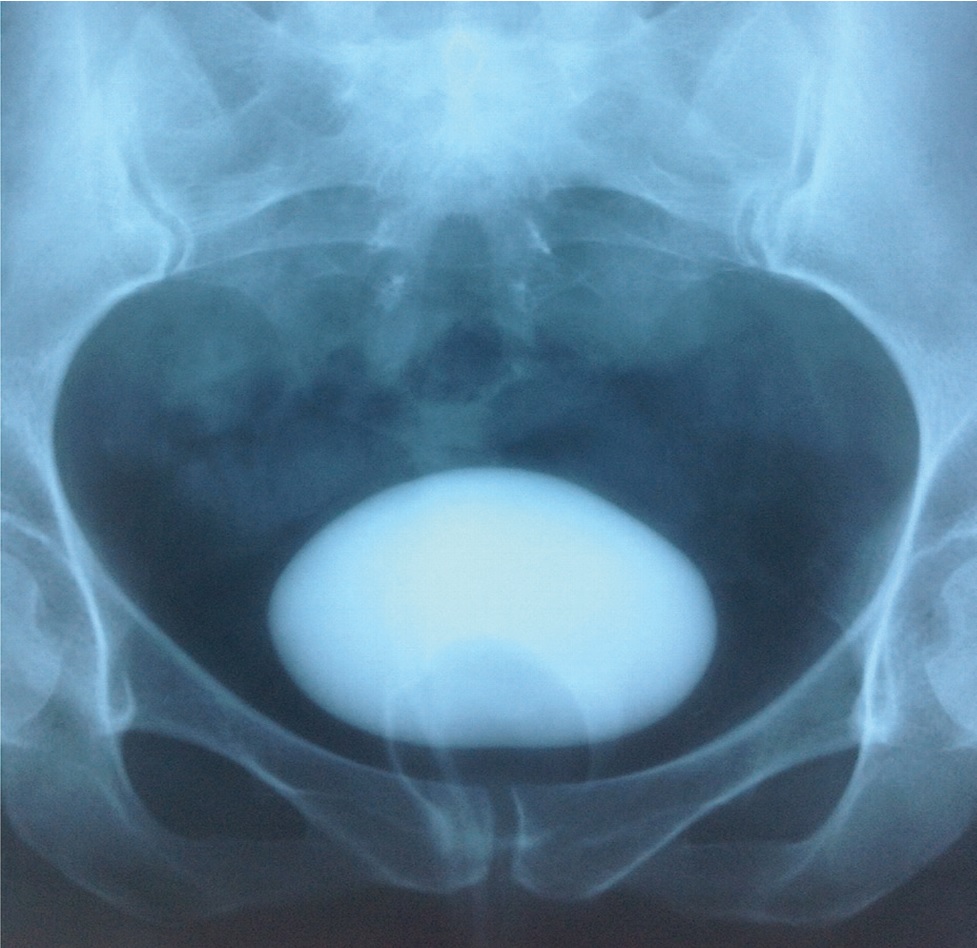
Рис. 1. Цистовагинограмма. Влагалище обтурировано раздутым баллоном катетера Foley
Fig. 1. Cystovaginogram. The vagina is obstructed by an inflated Foley catheter balloon
Влагалище и мочевой пузырь наполняли до ощущения сильного позыва на мочеиспускание. Исследование позволило точно оценить и документировать емкость мочевого пузыря, а также выявить пузырномочеточниковые рефлюксы. Пороговым значением для подтверждения микроцистиса считали объем мочевого пузыря 100 мл и менее. Размеры пузырно-влагалищных свищей у пациенток были от 1,5 до 6 см.
В дальнейшем пациентки были распределены на 2 группы согласно эволюции хирургических подходов.
Четырем пациенткам из первой группы в период с 2016 г. по 2017 г. была выполнена операция в объеме лапаротомии, аугментационной илеоцистопластики. Техника операции была основана на методике, предложенной I.D. Tabakov и B.N. Slavchev в 2004 г., но модифицирована нами, учитывая необходимость реимплантации мочеточников вследствие деструкции проксимальной части мочепузырного треугольника и интрамуральных отделов мочеточников или близкого расположения устьев мочеточников к краю свища.
У одной пациентки из первой группы при предоперационном обследовании также было обнаружено полное удвоение верхних мочевых путей с одной стороны и толстокишечно-влагалищный свищ. Это потребовало реимплантации трех мочеточников, а также разобщения толстокишечно-влагалищного свища и ушивания сигмовидной ободочной кишки в дополнение к описанной ниже методики аугментационной илеоцистопластики.
Техника операции
После выполнения хирургического доступа (обычно – нижнесрединная лапаротомия) при наличии внутренних женских половых органов выполняли гистерэктомию с придатками. В этом случае после пересечения пузырноматочной складки брюшины выполняли отделение мочевого пузыря от шейки матки острым путем. На данном этапе происходило вскрытие полости мочевого пузыря в области проксимального края пузырно-влагалищного свища. Для лучшей экспозиции пузырно-влагалищного свища выполняли продольный разрез задней стенки мочевого пузыря от верхушки до проксимального края свища по методике O'Coner (рис. 2).
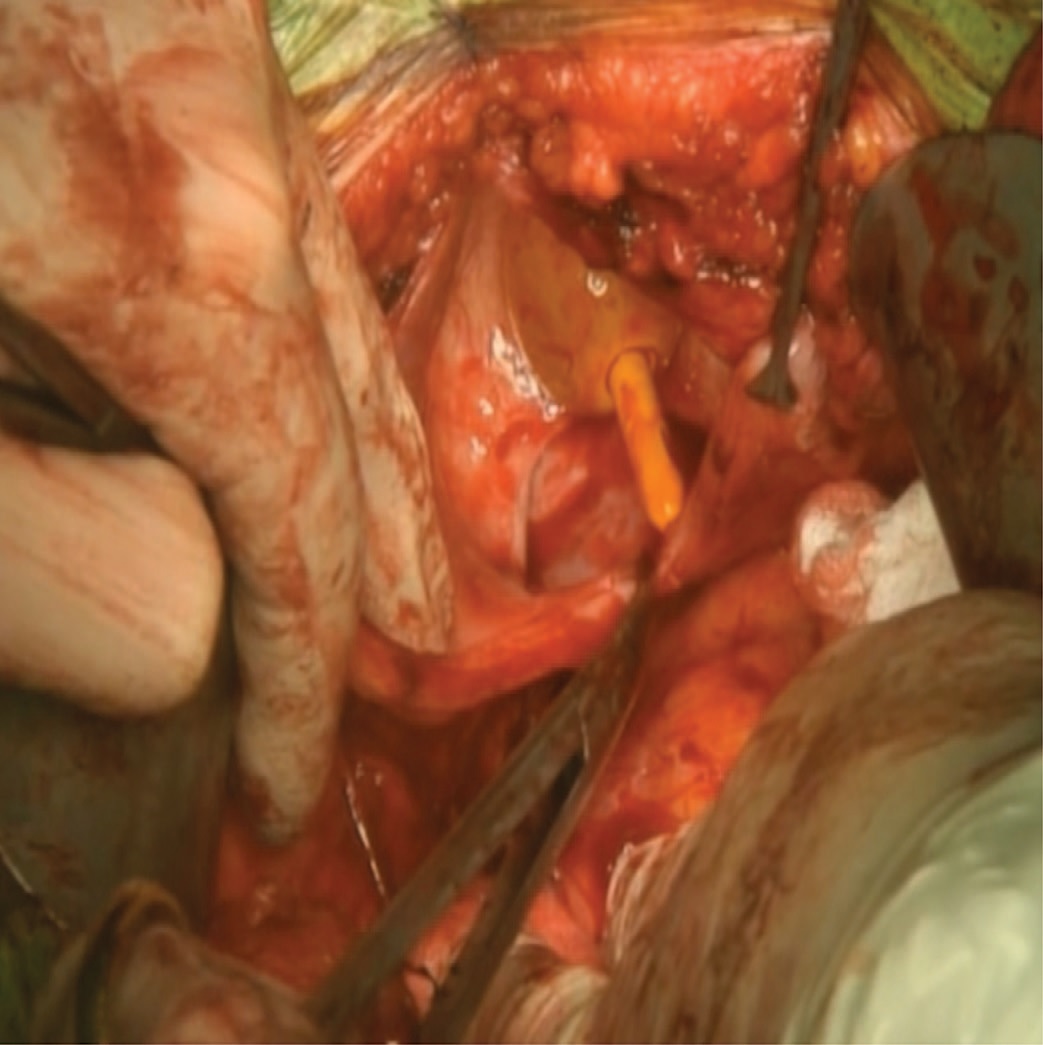
Рис. 2. Трансперитонеальный доступ O'Conor к пузырно-влагалищному свищу
Fig. 2. O'connor transperitoneal approach to the vesicovaginal fistula
После достижения экспозиции свища выполняли разрез стенки мочевого пузыря, окаймляющий свищ и острым путем выполняли разобщение стенки мочевого пузыря и влагалища на протяжении 1,5-2 см. Далее пересекали срединную пупочную складку и брюшину вдоль медиальных пузырных складок, мобилизуя переднюю и боковые стенки мочевого пузыря. Влагалище ушивали рассасывающейся нитью (рис. 3).
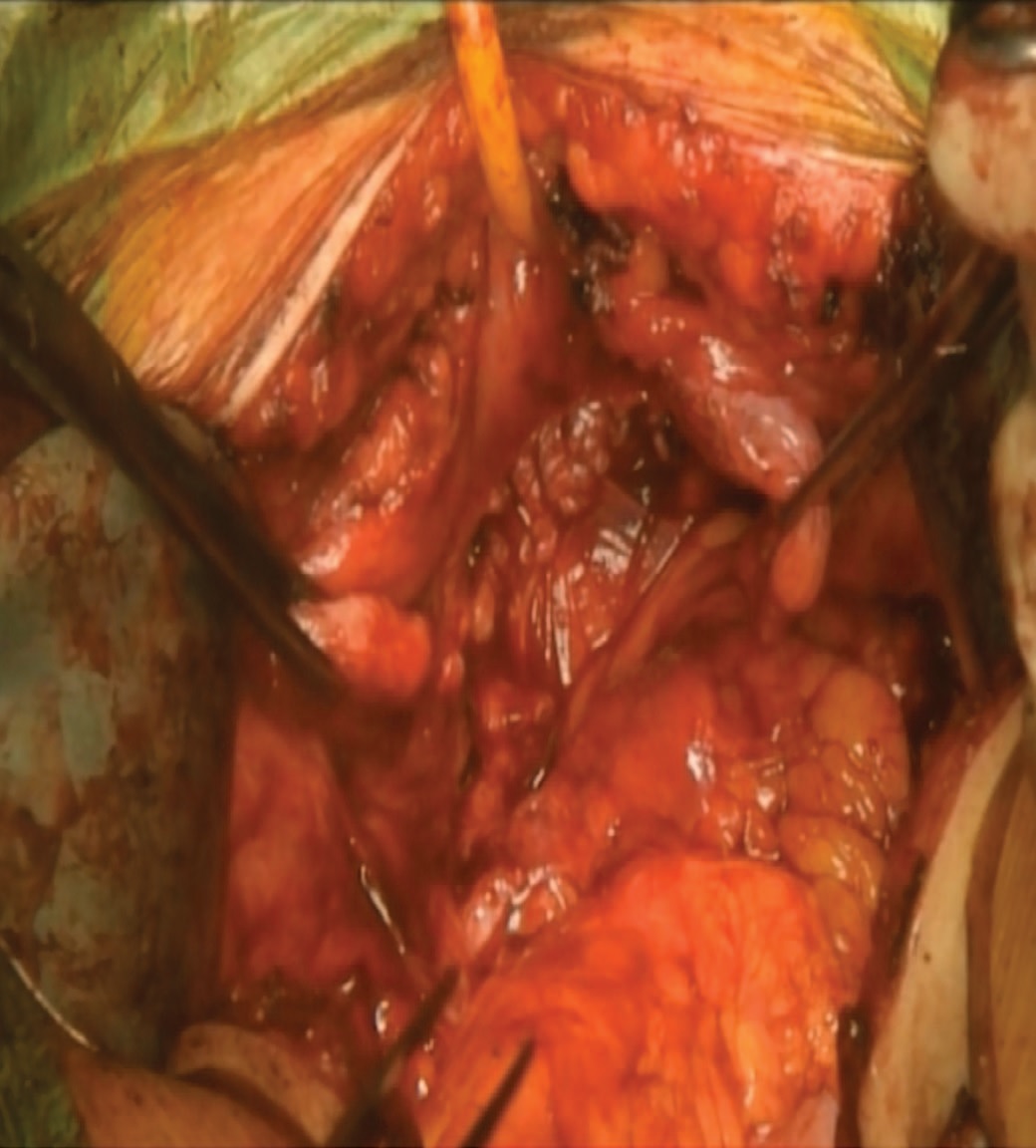
Рис. 3. Трансперитонеальный доступ O'Conor к пузырно-влагалищному свищу. Мочевой пузырь и влагалище разделены, влагалище ушито
Fig. 3. O'connor transperitoneal approach to the vesicovaginal fistula. The bladder and vagina are separated, the vagina is sutured
После вскрытия параметриев выделяли мочеточники до уровня общих подвздошных сосудов, пересекали их на уровне боковых влагалищных сводов до вхождения в кардинальные связки матки. На расстоянии 15 см от илеоцекального перехода размечали петлю подвздошной кишки длиной 20- 30 см, кровоснабжающуюся 2-3-мя артериями (длина изолированного сегмента подвздошной кишки зависела от исходной емкости мочевого пузыря). После мобилизации брыжейки сегмента подвздошной кишки пересекали ее в двух местах. Над выделенным сегментом подвздошной кишки формировали ручной или механический илеоилеоанастомоз. Сегмент подвздошной кишки частично детубуляризировали, оставляя недетубуляризированными краниальный и каудальный концы по 3-4 см, складывали U-образно и сшивали в виде дупликатуры, низводили в полость малого таза (рис. 4). Далее выполняли илеоцистоанастомоз непрерывным швом рассасывающейся нитью. Дистальные концы мочеточников спатулировали на протяжении 2,5-3 см и анастомозировали совместно с одним нетубуляризированным концом сегмента подвздошной кишки по методике Wallаce или раздельно с обоими недетубуляризированными концами сегмента подвздошной кишки по методике Wallаce или Nesbit на наружных мочеточниковых стентах, которые проводили контрапертурно на переднюю брюшную стенку. Мочевой пузырь дренировали уретральным катетером и цистостомическим дренажем (рис. 5, 6, 7).
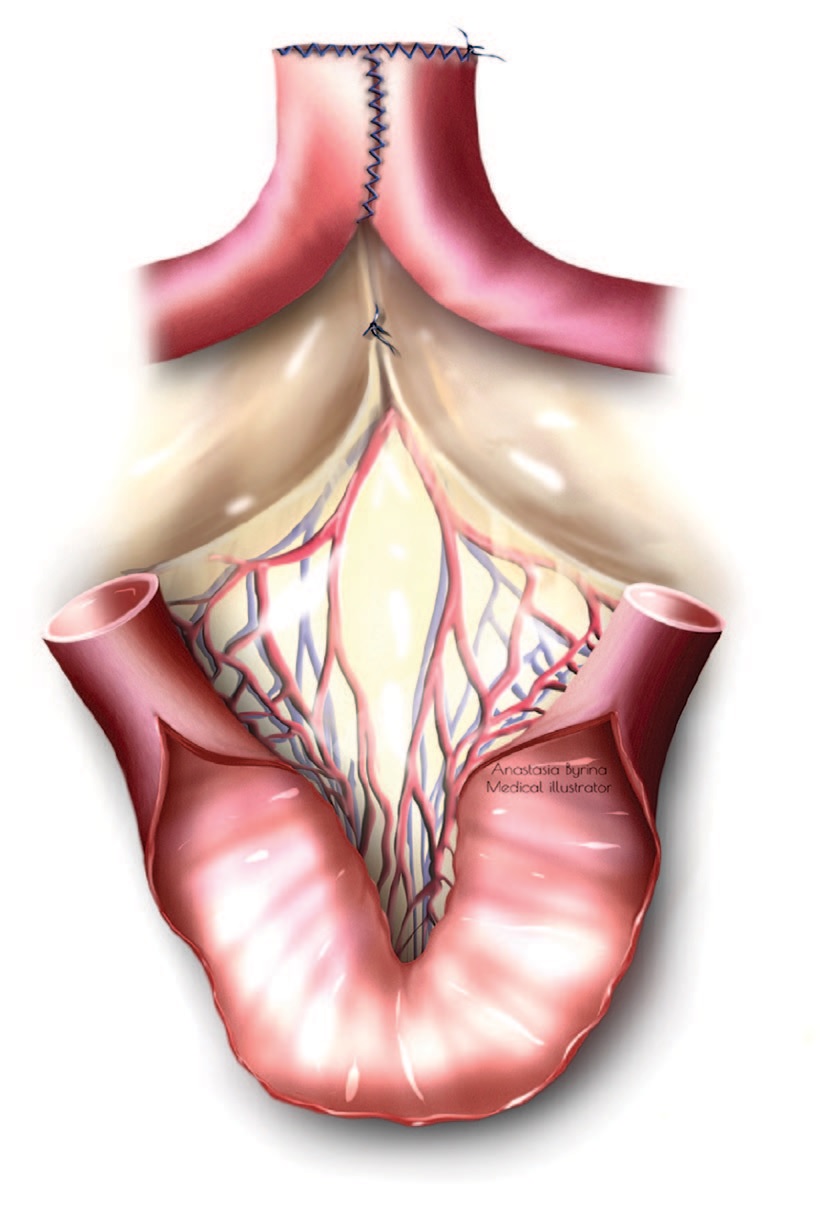
Рис. 4. Частично детубуляризированный изолированный сегмент подвздошной кишки
Fig. 4. Partially detubularized isolated segment of the ileum
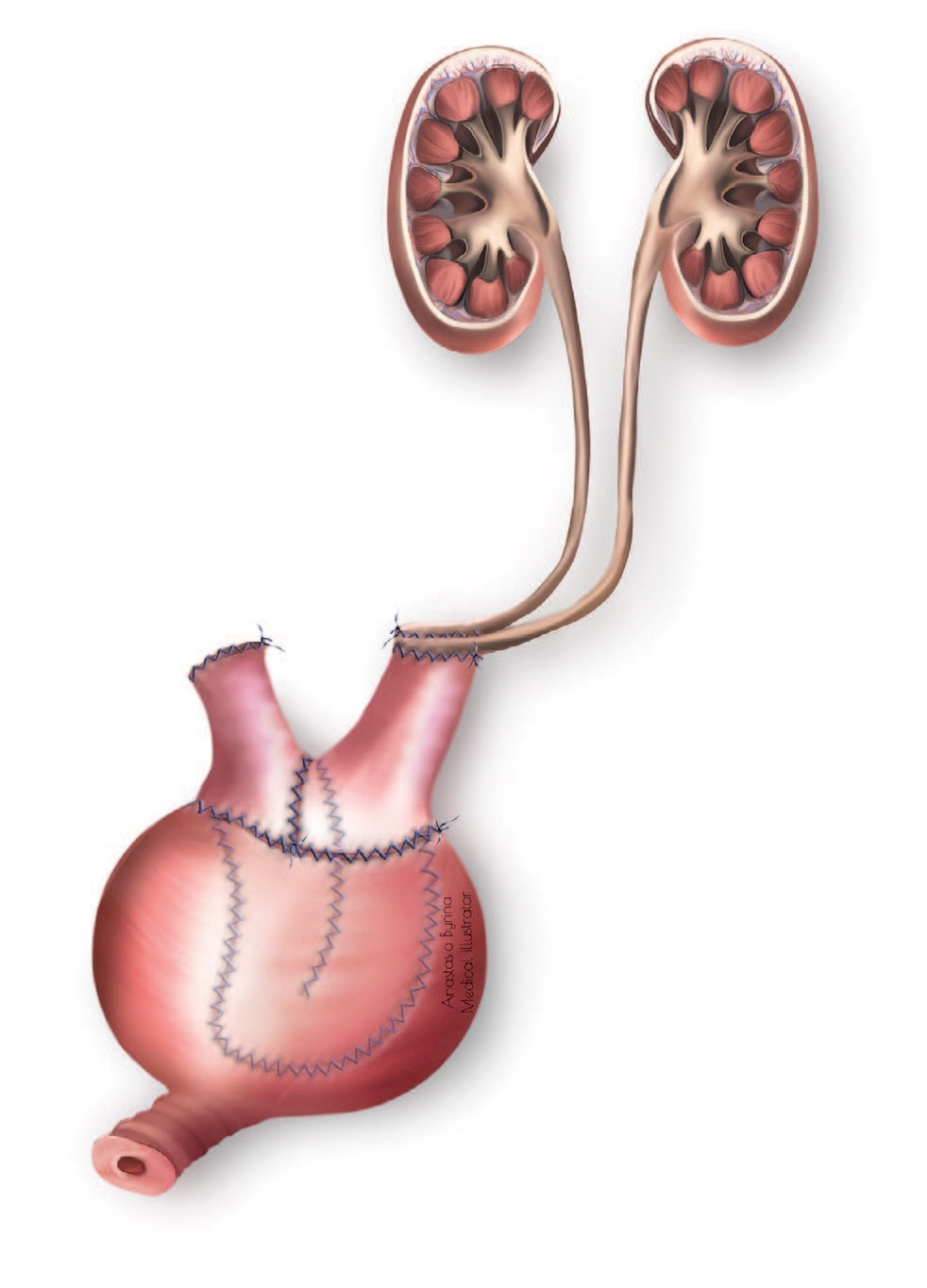
Рис. 5. Схема расширяющей кишечной пластики мочевого пузыря с совместной реимплантацией мочеточников в один из нетубуляризированных концов кишечного сегмента
Fig. 5. Scheme of expanding intestinal cystoplasty with the ureters reimplantation into one of the non-tubularized ends of the intestinal segment
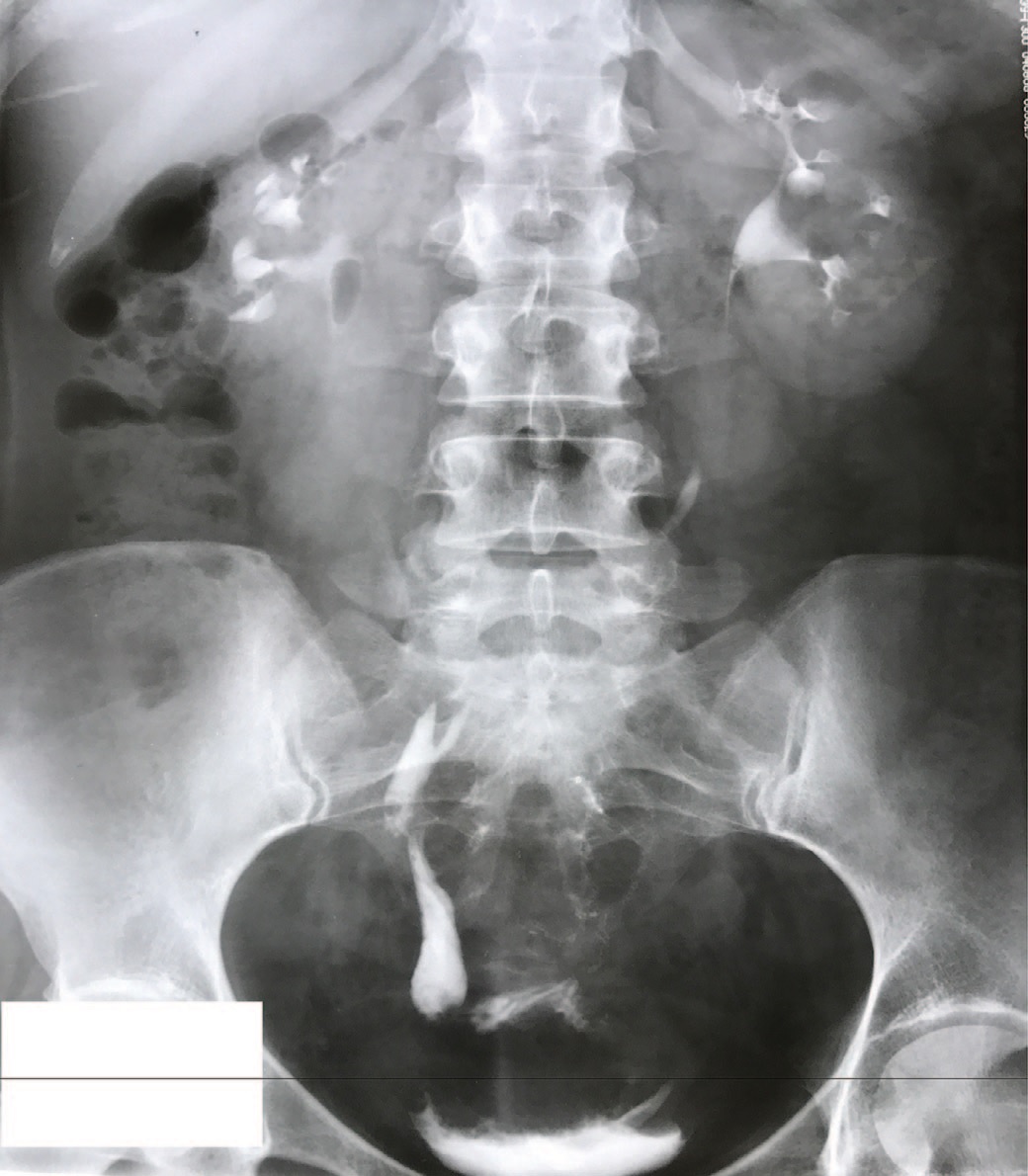
Рис. 6. Экскреторная рентгенограмма пациентки из первой группы после расширяющей кишечной пластики мочевого пузыря с совместной реимплантацией мочеточников в один из нетубуляризированных концов кишечного сегмента
Fig. 6. Excretory radiograph of a patient from the first group after expanding intestinal cystoplasty with the ureters reimplantation into one of the non-tubularized ends of the intestinal segment
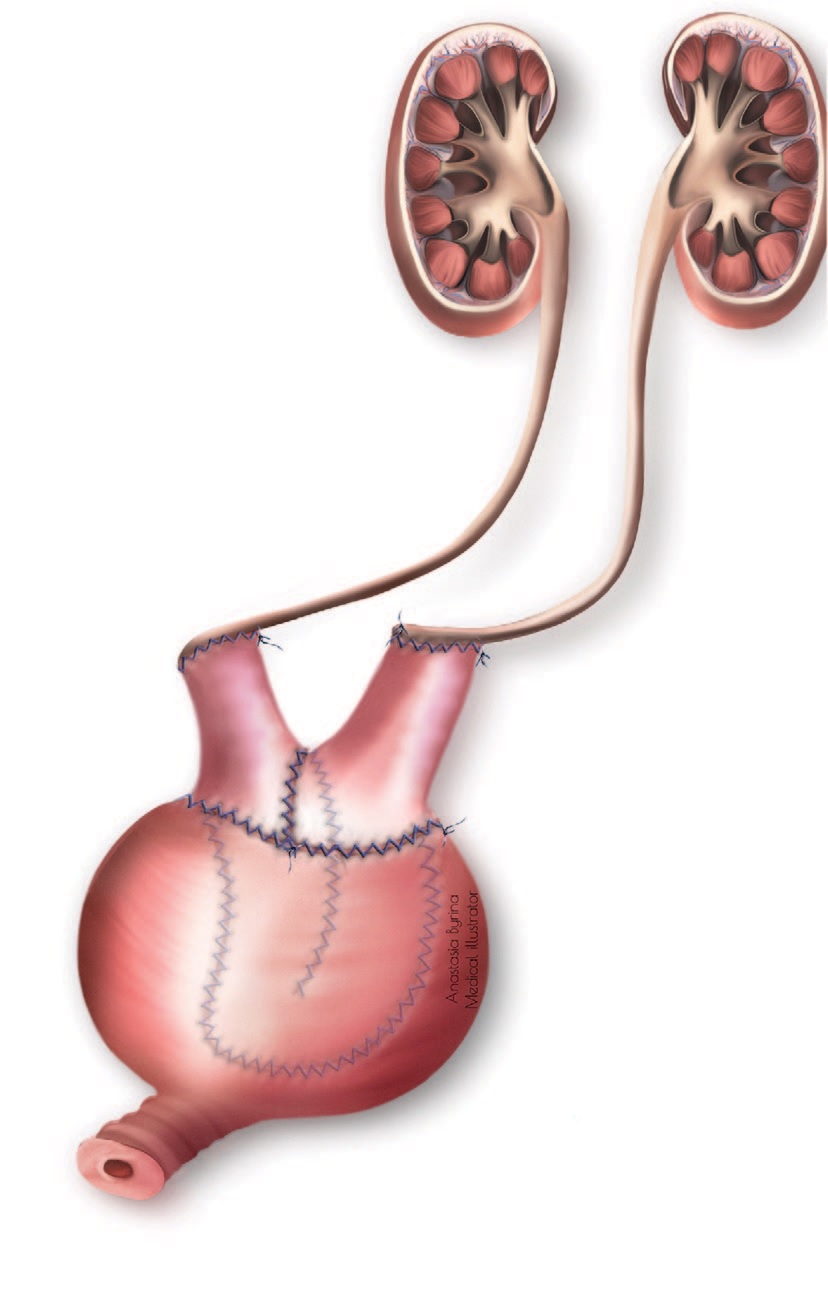
Рис. 7. Схема расширяющей кишечной пластики мочевого пузыря с раздельной реимплантацией мочеточников в два из нетубуляризированных конца кишечного сегмента
Fig. 7. Scheme of expanding intestinal cystoplasty with the separate ureters reimplantation into two of the non-tubularized ends of the intestinal segment
В результате выполненных операций удалось восстановить емкость мочевого пузыря у всех 4 пациенток, но закрыть свищ и восстановить естественное мочеиспускание удалось у 1 пациентки. У 3 пациенток возник рецидив свища диаметром до 2-3 мм на стыке между задней стенкой мочевого пузыря и тонкокишечным сегментом. В последующем у всех 3 пациенток рецидивные пузырно-влагалищные свищи были закрыты спустя несколько месяцев при повторных операциях, выполненных влагалищным доступом с использованием лоскута Марциуса, у всех пациенток восстановлено естественное мочеиспускание (рис. 8, 9).
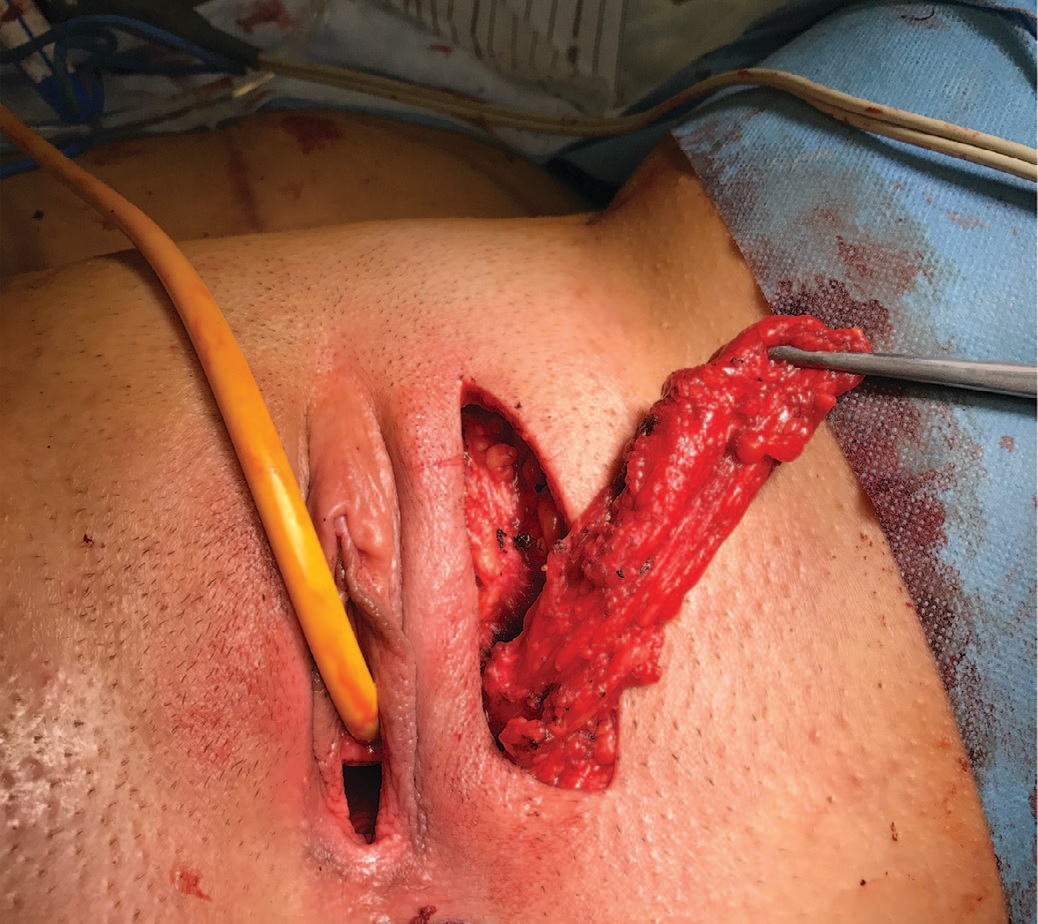
Рис. 8. Лоскут Марциуса.
Fig. 8. Martius flap
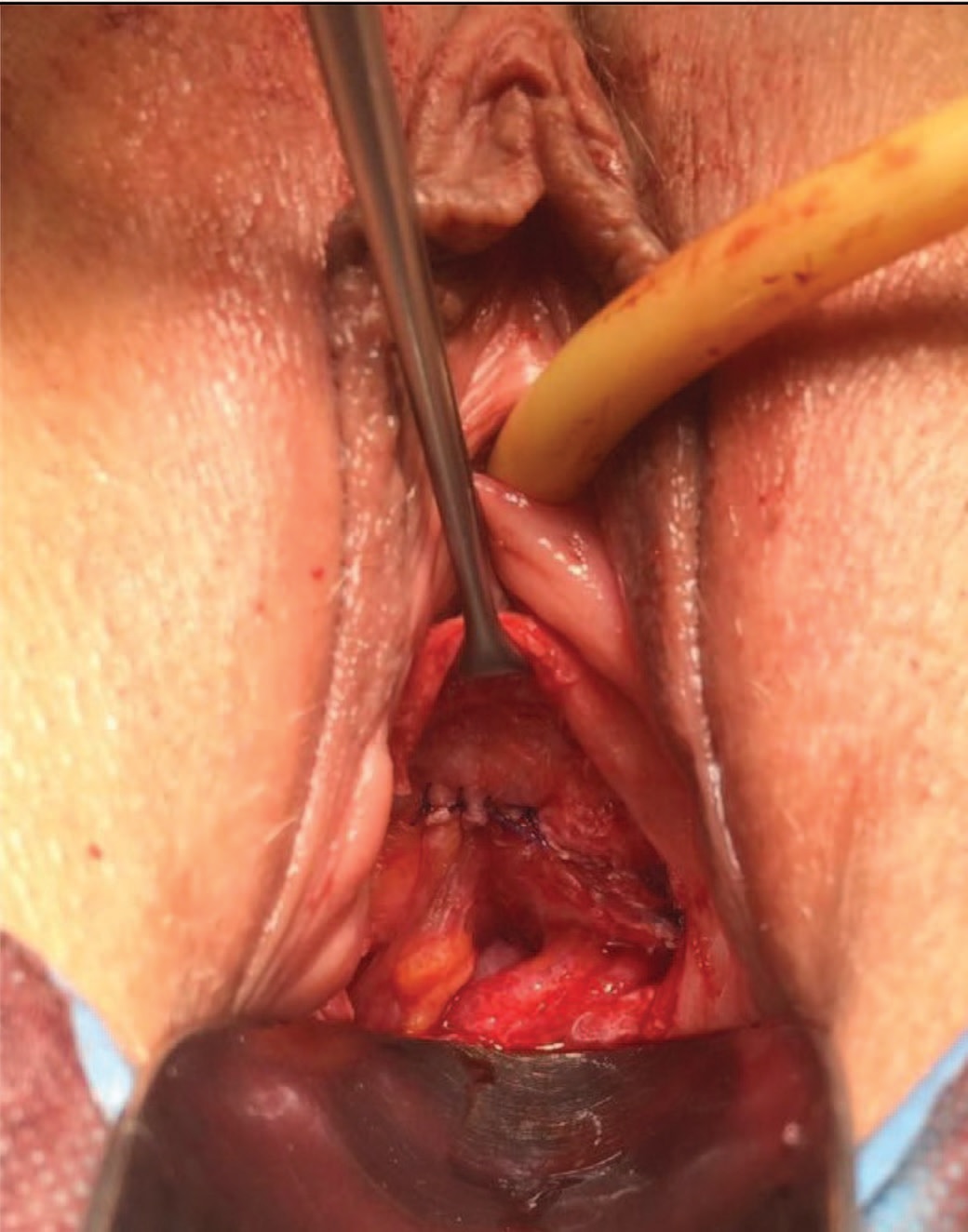
Рис. 9. Пациентка с рецидивным пузырно-влагалищным свищом из первой группы. Трансвагинальная фистулопластика. Швы между стенкой мочевого пузыря и кишечным сегментом. Подготовка к транспозиции лоскута Марциуса
Fig. 9. A patient with recurrent vesicovaginal fistula from the first group. Transvaginal fistuloplasty. Sutures between the bladder wall and the intestinal segment. Preparation for the Marcius flap transposition
Учитывая необходимость закрытия пузырно-влагалищных свищей и аугментацию мочевого пузыря, а также эффективность двухэтапного хирургического лечения с использованием лоскута Марциуса на втором этапе хирургического лечения, нами была модифицирована техника операции, предложен способ расширяющей кишечной пластики мочевого пузыря у больных с лучевыми пузырно-влагалищными свищами и микроцистисом.
Особенность заявляемого способа заключается в том, что при абдоминальном этапе операции используемый сегмент подвздошной кишки детубуляризируют в средней части и реконфигурируют U-образно. Краниальный и каудальный концы кишечного сегмента не детубуляризуруют и используют для реимплантации мочеточников по методике Wallace или Nesbit. Затем промежностным доступом производят формирование лоскута Марциуса или Марциуса-Симмондса из большой половой губы с одной или двух сторон, перемещают лоскут в полость малого таза и проводят его фиксацию со стороны брюшной полости (рис. 10-15).
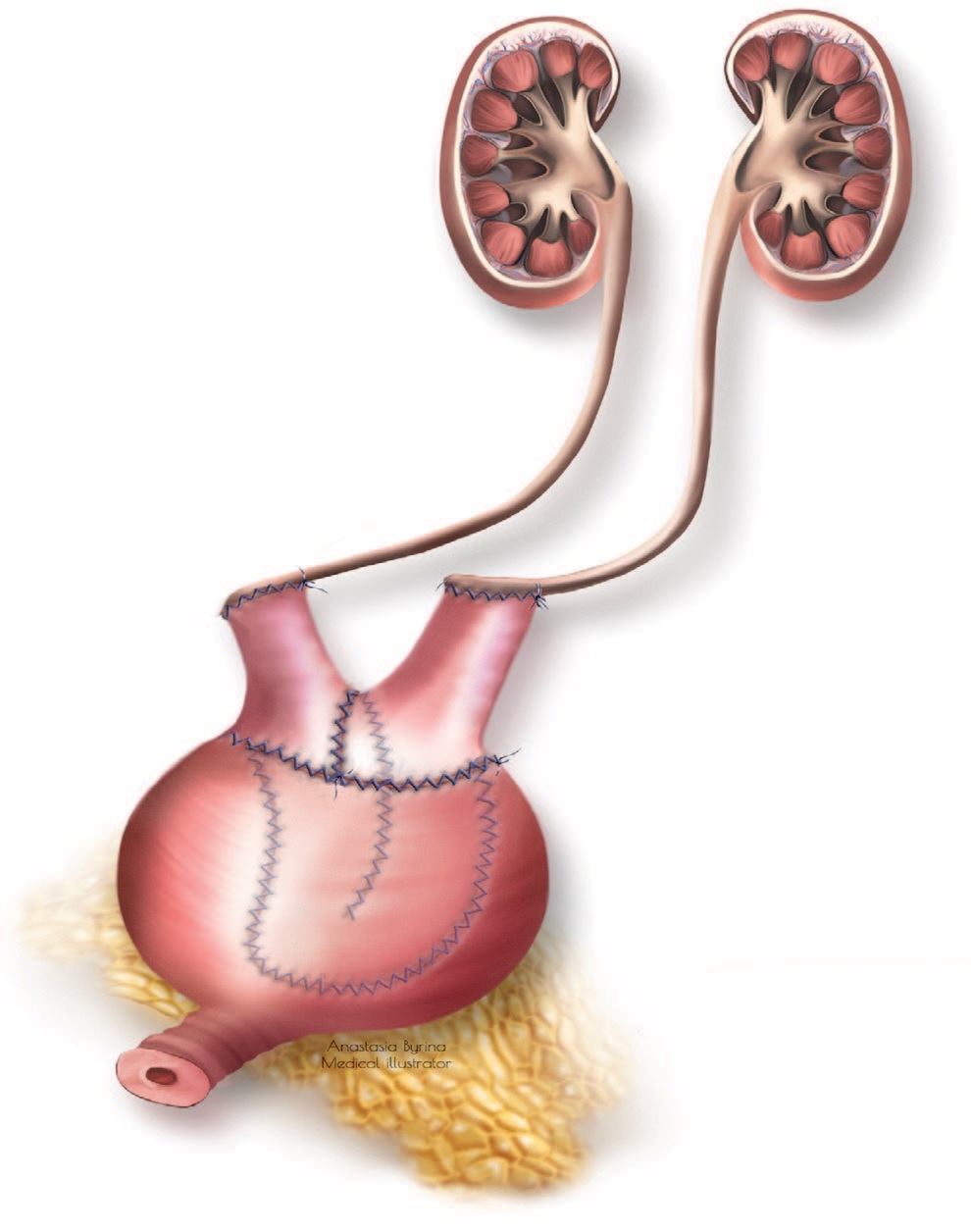
Рис. 10. Схема расширяющей кишечной пластики мочевого пузыря с использованием лоскута Марциуса
Fig. 10. Scheme of expanding intestinal cystoplasty using a Marcius flap
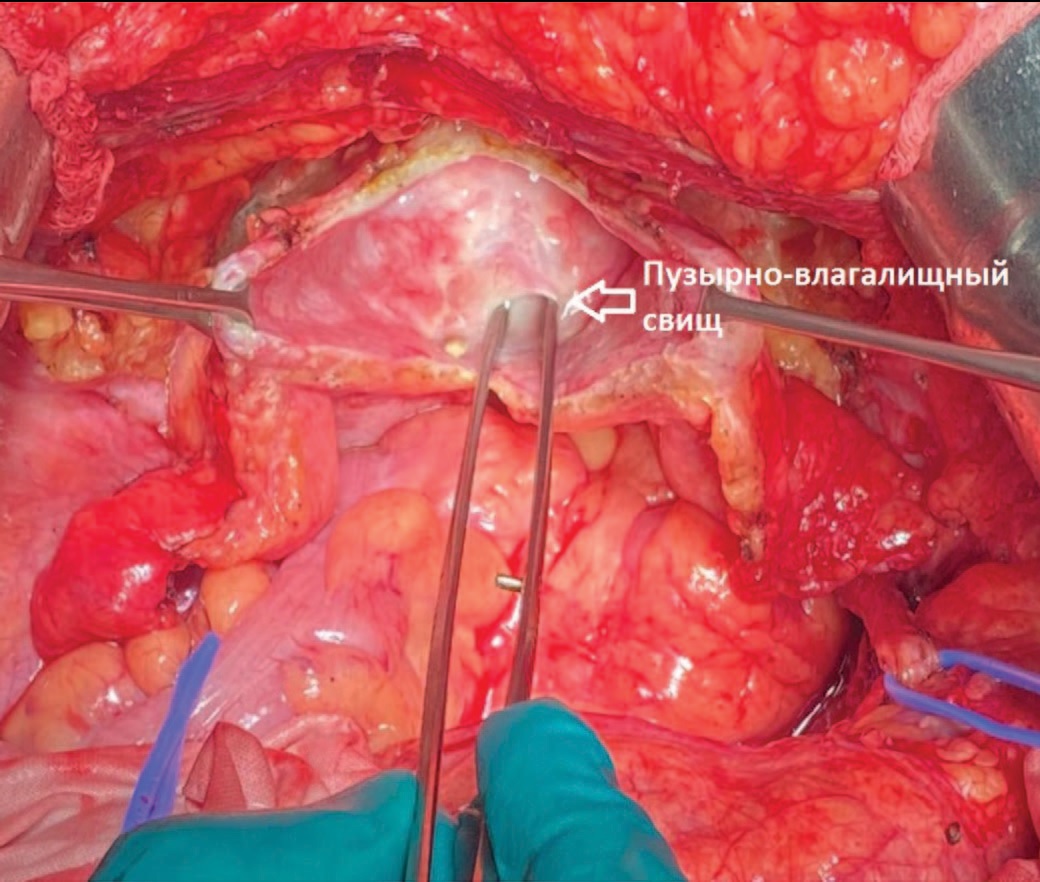
Рис. 11. Этап операции. Доступ O'Conor к пузырно-влагалищному свищу
Fig. 11. The stage of the surgery. O'connor aproach to the vesicovaginal fistula
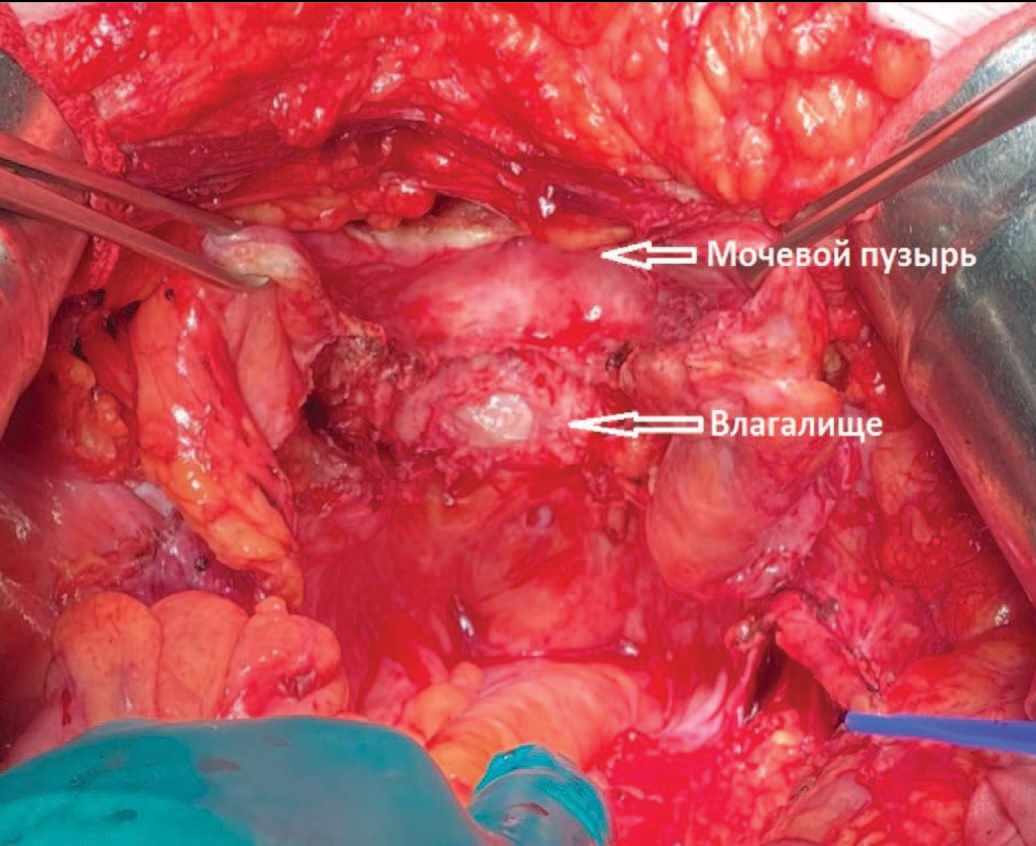
Рис. 12. Этап операции. Мочевой пузырь и влагалище разделены
Fig. 12. The stage of the surgery. The bladder and vagina are separated
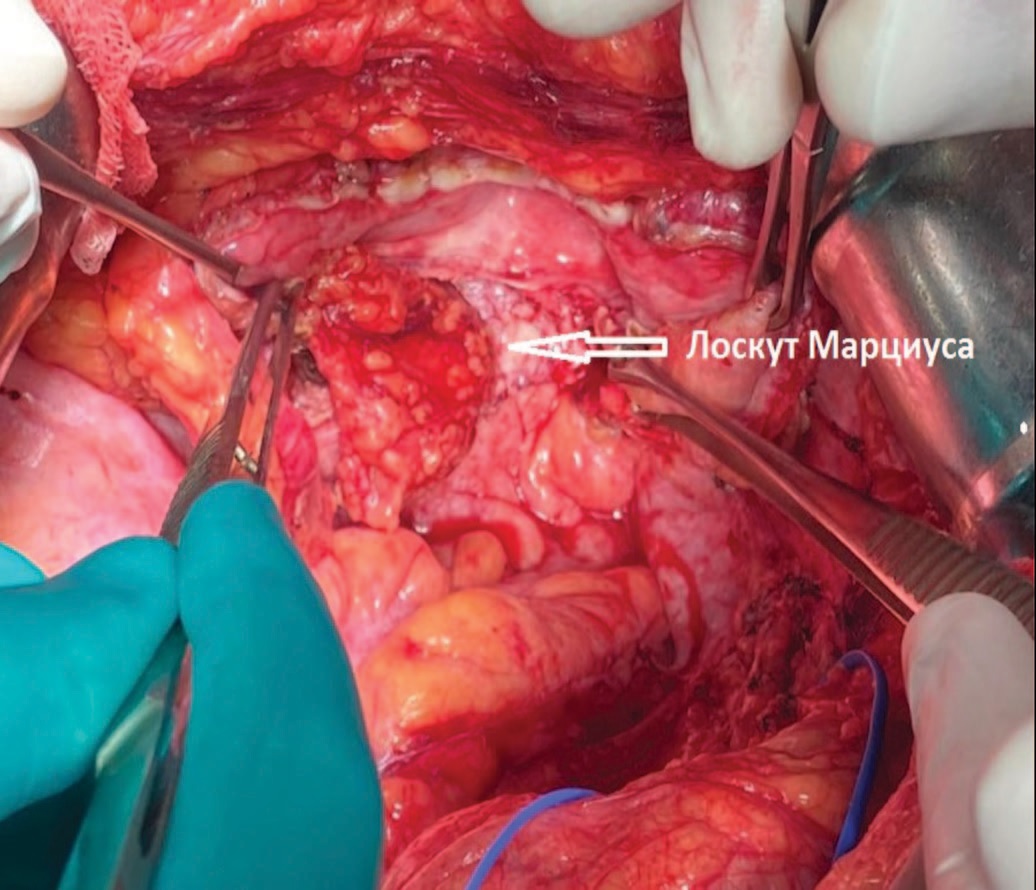
Рис. 13. Этап операции. Подготовка к фиксации лоскута Марциуса после его транспозиции
Fig. 13. The stage of the surgery. Preparation for the fixation of the Marcius flap after its transposition
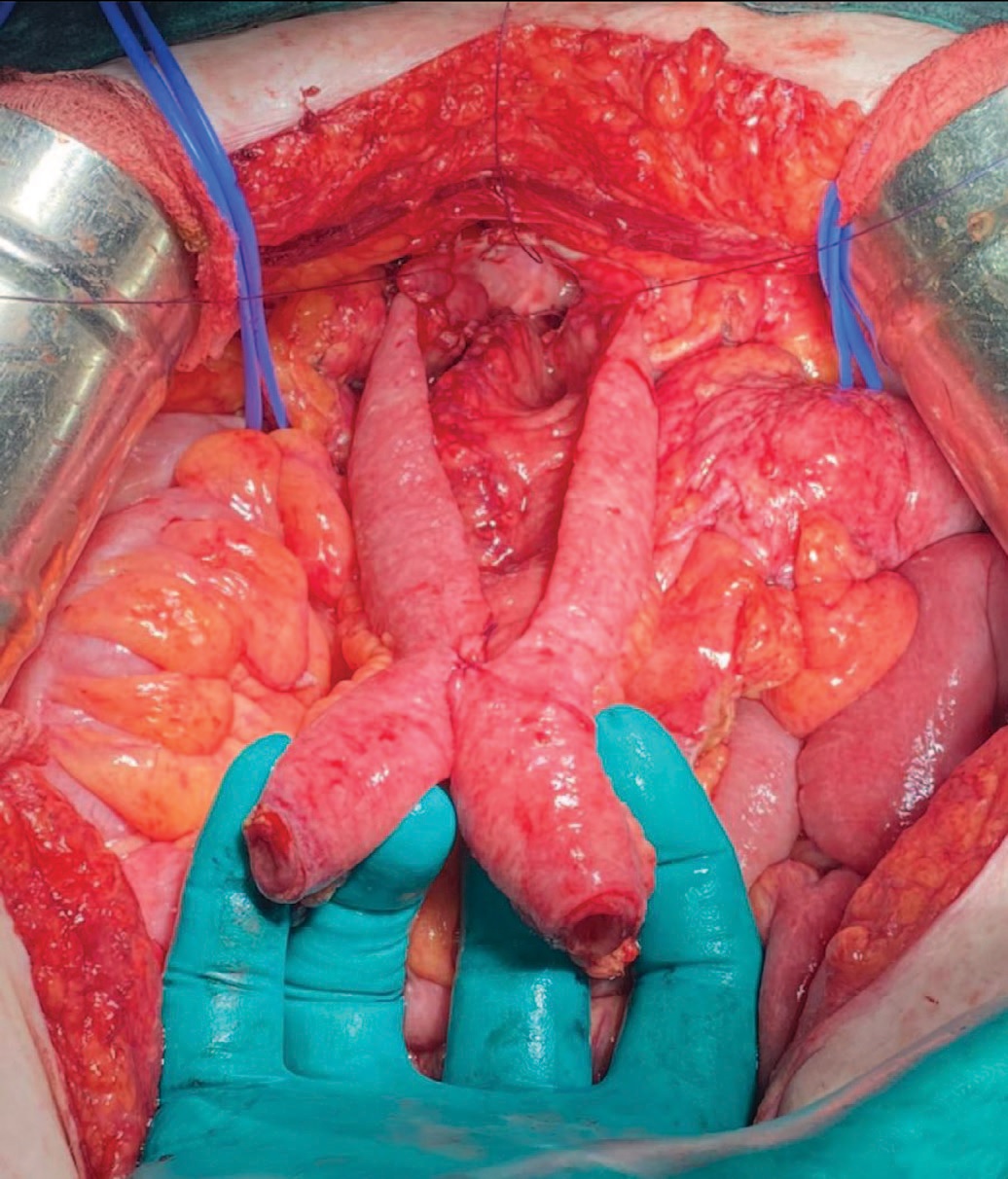
Рис. 14. Этап операции. Илеоцистоанастомоз (фиксация изолированного сегмента подвздошной кишки к мочевому пузырю)
Fig. 14. The stage of the surgery. Ileocystoanastomosis (fixation of an ileum isolated segment to the bladder)
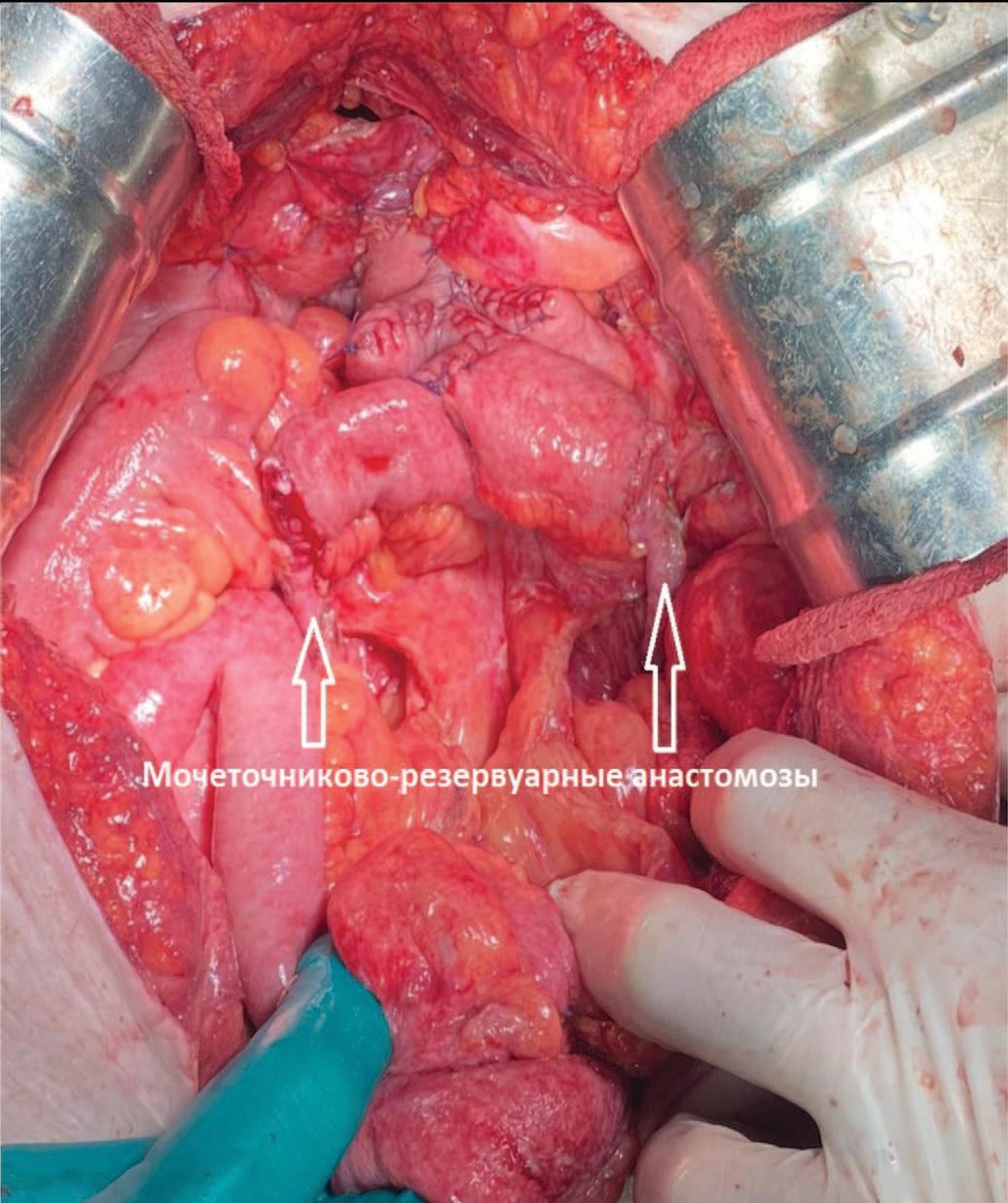
Рис. 15. Этап операции. Окончательный вид операции
Fig. 15. The final stage of the surgery
По данной методике в период с 2018 г. по 2022 г. были прооперированы 4 пациентки с лучевыми пузырно-влагалищными свищами из второй группы. Лоскут Марциуса-Симмондса использовали у 1 пациентки, лоскут Марциуса – у 3 пациенток. У одной пациентки из этой группы при предоперационном обследовании также было обнаружен прямокишечновлагалищный свищ. Это потребовало разобщения прямокишечно-влагалищного свища, ушивания прямой кишки и использование второго лоскута Марциуса в дополнение к описанному выше способу расширяющей кишечной пластики мочевого пузыря у больных с лучевыми пузырно-влагалищными свищами и микроцистисом.
Нами оценивались послеоперационные осложнения по классификации Clavien-Dindo, факт закрытия или рецидивирования пузырно-влагалищного свища, восстановление естественного мочеиспускания, удержание мочи в дневное и ночное время, количество остаточной мочи после мочеиспускания.
РЕЗУЛЬТАТЫ
Средняя длительность операции у пациенток первой группы составила 337,5 мин (225-410 мин). Кроме аугментационной илеоцистопластики у 1 пациентки также была выполнена гистерэктомия с придатками матки, у 1 пациентки – гистерэктомия с придатками и резекция сигмовидной ободочной кишки с формированием сигмо-сигмоанастомоза и превентивной петлевой трансверзостомы по поводу лучевой стриктуры сигмовидной ободочной кишки и еще у 1 пациентки – разобщения толстокишечно-влагалищного свища и ушивания сигмовидной ободочной кишки. Гистерэктомия в обоих случаях была выполнена из технических соображений для улучшения экспозиции пузырно-влагалищного свища. Наружные мочеточниковые стенты были удалены на 12-13 сутки, уретральный катетер – на 14 сутки после операции. Цистостомический дренаж удалили не ранее 21 дня после операции, выполняя его дробное пережатие после удаления уретрального катетера и контролируя остаточную мочу после мочеиспускания. У пациенток первой группы не было зафиксировано осложнений III-V групп по Clavien-Dindo. У 3 пациенток из этой группы возник рецидив свища. При этом свищи диаметром 2-3 мм локализовались на стыке между задней стенкой мочевого пузыря и тонкокишечным сегментом. В последующем у всех 3 пациенток рецидивные пузырно-влагалищные свищи были закрыты спустя несколько месяцев при повторных операциях, выполненных влагалищным доступом с использованием лоскута Марциуса, у всех пациенток восстановлено естественное мочеиспускание. После восстановления мочеиспускания у всех пациенток сохранился позыв на мочеиспускание, объем остаточной мочи у всех пациенток был менее 100 мл. У 1 пациентки возникло недержание мочи, обусловленное сократительной активностью кишечного сегмента, несмотря на выполненную детубуляризацию и реконфигурацию. На фоне ежедневного приема солифенацина в дозе 5 мг в постоянном режиме недержание мочи прекратилось.
Средняя длительность операции у пациенток второй группы составила 470 мин (390-545 мин). Кроме аугментационной илеоцистопластики с использованием лоскута Марциуса или Марциуса-Симмондса у 1 пациентки также была выполнена гистерэктомия с придатками, у 1 пациентки – разобщение прямокишечно-влагалищного свища и ушивание стенки прямой кишки, у 1 пациентки – симультанная герниопластика и абдоминопластика по поводу послеоперационной вентральной грыжи. Гистерэктомия также была выполнена из технических соображений для улучшения экспозиции пузырно-влагалищного свища. Тактика ведения послеоперационного периода не отличалась от таковой у пациенток первой группы. У двух пациенток второй группы были зафиксированы послеоперационные осложнения. У 1 пациентки было осложнение IIIа группы по Clavien-Dindo – краевой некроз кожного лоскута после абдоминопластики, потребовавший выполнения этапных некрэктомий и наложения вторичных кожных швов. И еще у 1 пациентки было осложнение IIIb группы по ClavienDindo – динамическая кишечная непроходимость, резистентная к консервативной терапии, потребовавшая выполнения релапаротомии и назоинтестинальной интубации. Рецидивов пузырно-влагалищных свищей отмечено не было. После восстановления мочеиспускания у всех пациенток сохранился позыв на мочеиспускание, объем остаточной мочи у всех пациенток был менее 100 мл. У 1 пациентки через 4 года после операции сформировалась стриктура мочеточниково-кишечного анастомоза, манифестировавшая острым обструктивным пиелонефритом.
В таблице 1 представлены результаты операция и послеоперационные осложнения у больных I и II групп.
Таблица 1. Результаты операция и послеоперационные осложнения у больных первой и второй групп
Table 1. Results of surgery and postoperative complications in patients of the first and second groups
| Диагноз Diagnosis |
Результат операции Operation outcome |
Осложнения по Clavien-Dindo Clavien-Dindo complications |
|---|---|---|
| Группа I / Group I | ||
| Больная Ф., 40 лет. Диагноз: Лучевой пузырно-влагалищный свищ. Микроцистис Patient F., 40 years old. Diagnosis: Radiation vesicovaginal fistula. Microcystis |
Закрытие пузырно-влагалищного свища, аугментация мочевого пузыря Vesico-vaginal fistula closure, bladder augmentation |
Не было Was not |
| Больная Р., 31 год. Диагноз: Лучевой пузырно-влагалищный свищ. Микроцистис. Лучевая стриктура сигмовидной ободочной кишки Patient R., 31 years old. Diagnosis: Radiation vesicovaginal fistula. Microcystis. Radiation stricture of the sigmoid colon |
Рецидив пузырно-влагалищного свища (свищ закрыт при повторной операции влагалищным доступом с использованием лоскута Марциуса-Симмондса) Recurrence of the vesicovaginal fistula (the fistula was closed during reoperation by vaginal access using the Marcius-Simmonds flap) |
Не было Was not |
| Больная В., 32 года. Диагноз: Лучевой пузырно-влагалищный свищ. Микроцистис Patient V., 32 years old. Diagnosis: Radiation vesicovaginal fistula. Microcystis |
Рецидив пузырно-влагалищного свища (свищ закрыт при повторной операции влагалищным доступом с использова-нием лоскута Марциуса) Recurrence of the vesicovaginal fistula (the fistula was closed during reoperation by vaginal access using the Marcius-Simmonds flap) |
Не было Was not |
| Больная Ч., 38 лет. Диагноз: Лучевой пузырно-влагалищный свищ. Лучевой сигмо-влагалищный свищ. Микроцистис Patient Ch., 38 years old. Diagnosis: Radiation vesicovaginal fistula. Radiation sigmo-vaginal fistula. Microcystis |
Рецидив пузырно-влагалищного свища (свищ закрыт при повторной операции влагалищным доступом с использова-нием лоскута Марциуса), закрытие сигмо-влагалищного свища Recurrence of the vesicovaginal fistula (the fistula was closed during reoperation by vaginal access using the Marcius-Simmonds flap), closure of the sigmo-vaginal fistula |
Не было Was not |
| Группа II / Group II | ||
| Больная И., 62 года. Диагноз: Лучевой пузырно-влагалищный свищ. Лучевой прямокишечно-влагалищный свищ. Стриктура нижней трети правого мочеточника. Микроцистис Patient I., 62 years old. Diagnosis: Radiation vesicovaginal fistula. Radiation rectovaginal fistula. Stricture of the lower third of the right ureter. Microcystis |
Закрытие пузырно-влагалищного и прямокишечно-влагалищного свища, аугментация мочевого пузыря Closure of the vesicovaginal and rectovaginal fistula, bladder augmentation |
Не было Was not |
| Больная М., 41 год. Диагноз: Лучевой пузырно-влагалищный свищ. Микроцистис Patient I., 62 years old. Diagnosis: Radiation vesicovaginal fistula. Microcystis |
Закрытие пузырно-влагалищного свища, аугментация мочевого пузыря Closure of the vesicovaginal and rectovaginal fistula, bladder augmentation |
Не было Was not |
| Больная Г., 46 лет. Диагноз: Лучевой пузырно-влагалищный свищ. Микроцистис. Послеоперационная вентральная грыжа Patient G., 46 years old. Diagnosis: Radiation vesicovaginal fistula. Microcystis. Postoperative ventral hernia |
Закрытие пузырно-влагалищного свища, аугментация мочевого пузыря Closure of the vesicovaginal and rectovaginal fistula, bladder augmentation |
III а (краевой некроз кожного лоскута после абдоминопластики) IIIa (marginal necrosis of the skin flap after abdominoplasty) |
| Больная Г., 62 года. Диагноз: Лучевой пузырно-влагалищный свищ. Микроцистис Patient G, 62 years old. Diagnosis: Radiation vesicovaginal fistula. Microcystis |
Закрытие пузырно-влагалищного свища, аугментация мочевого пузыря Closure of the vesicovaginal and rectovaginal fistula, bladder augmentation |
IIIb (динамическая кишечная непроходимость, резистентная к консервативной терапии, по-требовавшая выполнения релапаротомии и назоинтестинальной интубации) IIIb (dynamic intestinal obstruction, resistant to conservative therapy, requiring relaparotomy and nasointestinal intubation) |
ОБСУЖДЕНИЕ
Для фистулопластики используют влагалищный, трансвезикальный, открытый абдоминальный и лапароскопический доступ (в том числе, робот-ассистированные операции). Подавляющее большинство пузырно-влагалищных свищей может быть прооперировано влагалищным доступом. Таким образом, в настоящее время трансвезикальный и абдоминальный доступы «живут» при противопоказаниях к влагалищному [24]. Одним из таковых у больных с лучевыми пузырно-влагалищными свищами является микроцистис, развивающийся в исходе лучевого цистита и в результате длительного отсутствия функции накопления и опорожнения мочевого пузыря от момента формирования свища до фистулопластики. Недооценка степени уменьшения емкости мочевого пузыря на предоперационном этапе или сознательное выполнение фистулопластики и отказ от аугментации мочевого пузыря, по нашему мнению, только усугубляет нарушение уродинамики как нижних, так и верхних мочевых путей.
Стенка неизмененного мочевого пузыря в высокой степени изотропна, то есть способна равномерно растягиваться по мере наполнения мочевого пузыря. Увеличение объема мочевого пузыря приводит к пропорциональному увеличению натяжения стенки мочевого пузыря, оставляя постоянным внутрипузырное давление, предупреждая пузырно-мочеточниковые рефлюксы [25]. Если же рассматривать микроцистис, как сферический резервуар с очень ограниченной растяжимостью стенки в результате ее фиброза, то согласно правилу Лапласа, увеличение фиброза будет приводить к увеличению внутрипузырного давления. Математически это соотношение выражается формулой Т=РхR, где T – натяжения стенки мочевого пузыря (ее сопротивление растяжению), Р – внутрипузырное давление, а R – радиус мочевого пузыря при любой степени наполнения [26]. Снижение емкости мочевого пузыря приводит не только к учащению дневного и ночного мочеиспускания, но и может приводить к возникновению пузырно-мочеточниковых рефлюксов, являющихся причиной хронического или активного пиелонефрита, приводящих к развитию и прогрессированию хронической почечной недостаточности [27].
Также важно учитывать, что ушивание пузырновлагалищного свища всегда приводит к уменьшению объема мочевого пузыря. Если же опять рассматривать микроцистис, как сферический резервуар с очень ограниченной растяжимостью стенки, то зная диаметр свища (а соответственно и площадь дефекта) и исходный объем мочевого пузыря, используя для расчета формулу S=2πRh, где – S – площадь основания сегмента шара (свища мочевого пузыря), R – радиус шара (мочевого пузыря), а h – высота сегмента, а также формулу V=πh²(R-1/3h), где V – объем сегмента, то можно рассчитать, насколько примерно уменьшится объем мочевого пузыря после ушивания свища. Например, если проигнорировать снижение емкости мочевого пузыря до 100 мл на фоне пузырно-влагалищного свища диаметром 4 см, то его ушивание приведет к снижению емкости мочевого пузыря как минимум на 14,7 см³, даже не принимая в расчет необходимость иссечения рубцовых краев свища.
Несмотря на то, что мы являемся сторонниками влагалищного доступа при хирургическом лечении пузырно-влагалищных свищей, по нашему мнению, снижение емкости мочевого пузыря является показанием к абдоминальному доступу и выполнению расширяющей кишечной пластики мочевого пузыря. Использование изолированного кишечного сегмента в такой ситуации позволяет восстановить емкость мочевого пузыря, использовать для реконструкции хорошо васкуляризированные ткани кишечной стенки (что особенно важно при лучевом генезе свищей), а также заместить пораженные тазовые отделы мочеточников в случае их сопутствующих протяженных стриктур [13].
Возможности использования изолированных кишечных сегментов для реконструкции органов мочевой системы также имеют ограничения и противопоказания. Хроническая мочевая инфекция, нарушение уродинамики верхних мочевых путей вследствие наличия структур мочеточников могут быть возможными причинами хронической почечной недостаточности у многих больных с лучевыми пузырно-влагалищными свищами. Противопоказаниями к кишечной реконструкции мочевых путей и восстановлению произвольного мочеиспускания у пациенток с лучевыми пузырновлагалищными свищами могут быть: декомпенсированный двусторонний уретерогидронефроз, скорость клубочковой фильтрации (СКФ) ниже 20-50 мл/мин, креатинин крови выше 150-200 ммоль/л, лучевая деструкция или стриктура уретры, заболевания кишечника (болезнь Крона, хроническая мезентериальная ишемия, лучевой энтерит) [13]. Пациенткам, которым невозможно выполнить реконструктивную операцию для восстановления произвольного мочеиспускания, показано суправезикальное отведение мочи, чаще всего путем формирования илеумкондуита по Bricker.
Учитывая данные литературы, говорящие об эффективности использования лоскута Марциуса и лоскута Марциуса-Симмондса в лечении пузырновлагалищных свищей, а также результаты двухэтапного хирургического лечения с использованием лоскута Марциуса на втором этапе хирургического лечения в первой группе пациенток, нами была модифицирована техника операции, предложен способ расширяющей кишечной пластики мочевого пузыря у больных с лучевыми пузырно-влагалищными свищами и микроцистисом, операция стали выполнять комбинированным брюшнопромежностным доступом. Использование лоскута Марциуса-Симмондса у одной пациентки позволило закрыть дефект в стенке влагалища в виде «заплатки», а также восстановить емкость у молодой пациентки, живущей половой жизнью.
Несмотря на такие потенциальные возможности использования большого сальника в лечении свищей (в том числе лучевых), как мобильность, хорошее кровоснабжение и высокие репаративные способности, мы отказались от его использования как лоскута, разобщающего мочевой пузырь и влагалище, и сделали выбор в пользу лоскута Марциуса и Марциуса-Симмондса, учитывая наличие в его составе не только жировой ткани, но и фасциальных структур [28-33].
ЗАКЛЮЧЕНИЕ
Лечение лучевых пузырно-влагалищных свищей остается одной из наиболее сложных и нерешенных проблем урогинекологии и женской реконструктивной урологии. Стандартные хирургические подходы при работе в облученных тканях не эффективны. И только поиск альтернативных хирургических решений может улучшить результаты хирургического лечения больных с лучевыми свищами, тем более что хирургические вмешательства часто многозадачны, учитывая тяжесть лучевого повреждения органов малого таза. Предложенная операция позволяет не только ликвидировать пузырно-влагалищный свищ, но и увеличить емкость мочевого пузыря, восстановить произвольное мочеиспускание, а также уродинамику верхних мочевых путей, предотвратить прогрессирование хронической почечной недостаточности. Ранние функциональные результаты применения данной техники, расширяющей кишечной цистопластики, в сочетании с использованием лоскута Марциуса и Марциуса-Симмондса являются обнадеживающими, но необходимо проведение дальнейших исследований для оценки долгосрочной эффективности данной методики.
ЛИТЕРАТУРА
1. Чиссов В.И., Дарьялова С.Л., Новиков Г.А., Вайсман М.А., Рудой С.В. Руководство по онкологии. М.: Медицинское информационное агентство 2008;498–518 с. [Chissov V.I., Daryalova S.L., Novikov G.A., Vaisman M.A., Rudoi S.V. Guide to oncology. M.: Medical Information Agency 2008;498–518 p. (In Russian)].
2. Лоран О.Б., Синякова Л.А., Гуспанов Р.И. Лучевые повреждения органов мочевой системы при онкогинекологических заболеваниях. М.: Медицинское информационное агентство 2019;120 c. [Loran O.B., Sinyakova L.A., Guspanov R.I. Radiation damage to the organs of the urinary system in oncogynecological diseases. M.: Medical Information Agency 2019;120 p. (In Russian)].
3. Жаринов Г.М., Некласова Н.Ю. Лучевая терапия рака шейки матки – история, современное состояние. Лучевая диагностика и терапия 2011;3(2):34-42. [Zharinov G.M., Neklasova N.Yu. Radiation therapy of cervical cancer - the history, current status. Luchevaya diagnostika i terapiya = Diagnostic radiology and radiotherapy 2011;3(2):34-42. (In Russian)].
4. Cleaves M. Radium therapy. Med Rec 1903;64:601.
5. Вернер П., Зедерль Ю. Радикальная операция Вертгейма при раке шейки матки. М.: Медгиз 1960;76 c. [Werner P, Zederl Yu. Radical Wertheim operation for cervical cancer. M.: Medgiz 1960;76 p. (In Russian)].
6. Кан Д.В. Руководство по акушерской и гинекологической урологии. М.: Медицина 1986;488 c. [Kan D.V. Guide to obstetric and gynecological urology. M.: Medicine 1986;488 p. (In Russian)].
7. Елисеев Д.Э., Холодова Ж.Л., Абакумов Р.С., Атрощенко А.О., Качмазов А.А., Бекиев Я.Д. и др. Опыт многоэтапной хирургической реабилитации пациентки с лучевым пузырно-влагалищно-прямокишечным свищом: клинический случай. Экспериментальная и клиническая урология 2020(2):136-141. [Eliseev D.E., Kholodova J.L., Abakumov R.S., Atroshchenko A.O., Kachmazov A.A., Bekiev Ya. D, et all. The experience of multi-stage surgical rehabilitation of a patient with a radial vesicovaginal and rectal fistula: a clinical case. Eksperimentalnaya i Klinicheskaya urologiya = Experimental and Clinical Urology 2020(2):136-141. (In Russian)].
8. Пушкарь Д.Ю., Касян Г.Р. Ошибки и осложнения в урогинекологии. М.: ГЭОТАР-Медиа 2017;384 c. [Pushkar D.Yu., Kasyan G.R. Mistakes and complications in urogynecology. M.: GEOTAR-Media 2017;384 p. (In Russian)].
9. Лоран О.Б. Лечение поздних постлучевых осложнений со стороны мочеполовой системы. URL: http://urobel.uroweb.ru/meetings/belarus_2008/032.html. [Loran O.B. Treatment of late post-radiation complications from the genitourinary system. URL: http://urobel.uroweb.ru/meetings/belarus_2008/032.html. (In Russian)].
10. Лоран О.Б., Гумин Л.М., Зайцев А.В., Липский В.С. Высокий (косой) кольпоклейзис в лечении пострадиационных пузырно-влагалищных свищей. Урология 2000(4):41-2. [Loran O.B., Gumin L.M., Zaitsev A.V., Lipsky V.S. High (oblique) colpoclesis in the treatment of post-radiation vesicovaginal fistulas. Urologiya = Urologiia 2000(4):41-2. (In Russian)].
11. Лоран О.Б., Серегин А.В., Довлатов З.А. Современные подходы к лечению постлучевых урогенитальных свищей у женщин: oбзор литературы. Экспериментальная и клиническая урология 2015;4:42-5. [Loran O.B., Seregin A.V., Dovlatov Z.A. Modern approach to therapy of the postradiation urogenital fistula in female patients: literature review. Eksperimentalnaya i Klinicheskaya urologiya = Experimental and Clinical Urology 2015;4:42-5. (In Russian)].
12. Obrink A, Bunne G. Gracilis interposition in fistulas following radiotherapy for cervical cancer. A retrospective study. Urol Int 1978;33(5):370-6. https://doi.org/10.1159/000280225.
13. Женская тазовая медицина и реконструктивная хирургия. Под ред. Шкарупы Д.Д., Кубина Н.Д. М.: МЕДпресс-информ 2022;360 c. [Women's pelvic medicine and reconstructive surgery. Ed. Shkarupa D.D., Kubin N.D. M.: MEDpress-inform 2022;360 p. (In Russian)].
14. Лоран О.Б., Синякова Л.А., Серегин А.В., Твердохлебов Н.Е. Оперативное лечение больных со сложными мочевыми свищами. Урология 2010(5):76-9. [Loran O.B., Sinyakova L.A., Seregin A.V., Tverdokhlebov N.E. Surgical treatment of patients with complex urinary fistulas. Urologiya = Urologiia 2010(5):76-9. (In Russian)].
15. Елисеев Д.Э., Алексеев Б.Я., Качмазов А.А. Хирургическое лечение пузырновлагалищных свищей: эволюция концепции. РМЖ 2017;25(8):510-4. [Eliseev D.E., Alekseev B.Ya., Kachmazov A.A. Surgical treatment of vesicovaginal fistulas: Evolution of the concept. RMZH = RMJ 2017;25(8):510-4. (In Russian)].
16. Кичемасов С.Х., Скворцов Ю.Р. Кожная пластика лоскутами с осевым кровоснабжением при ожогах и отморожениях IV степени. СПб.: Гиппократ 2012;287 c. [Kichemasov S.Kh., Skvortsov Yu.R. Skin plasty with flaps with axial blood supply for burns and frostbite IV degree. St. Petersburg: Hippocrates 2012;287 p. (In Russian)].
17. Елисеев Д.Э., Елисеев Э.Н., Аймамедова О.Н., Грингауз В.Б., Черникова Е.Н., Огай Д.С. Хирургическое лечение ректовагинальных свищей. Опыт пластики лучевого ректовагинального свища лоскутом Martius-Symmonds. Онкогинекология 2015;2:59-69. [Eliseev D.E., Eliseev E.N., Aymamedova O.N., Gringauz V.B., Chernikova E.N., Ogay D.S. Surgical treatment of rectovaginal fistulae. Experience of plasty for radiation-induced rectovaginal fistula using martius-symmonds graft technique. Onkoginekologiya = Gynecologic Oncology 2015;2:59-69. (In Russiasn)].
18. Jewett Michael AS. Urological Complications of Pelvic Surgery and Radiotherapy. Informa Healthcare 1995;180 p.
19. Bondavalli C, Dall'Oglio B, Schiavon L, Luciano M, Guatelli S, Parma P, Galletta V. Complications of urinary diversion after radiotherapy. Arch Ital Urol Androl 2003;75(1):10-3.
20. Mráz JP, Sutorý M. An alternative in surgical treatment of post-irradiation vesicov-aginal and rectovaginal fistulas: the seromuscular intestinal graft (patch). J Urol 1994;151(2):357-9. https://doi.org/10.1016/s0022-5347(17)34948-0. PMID: 8283524.
21. Hsu TH, Rackley RR, Abdelmalak JB, Madjar S, Vasavada SP. Novel technique for combined repair of postirradiation vesicovaginal fistula and augmentation ileocystoplast. Urology 2002;59(4):597-9. https://doi.org/10.1016/s0090-4295(01)01643-0.
22. Tabakov ID, Slavchev BN. Large post-hysterectomy and post-radiation vesicovaginal fistulas: repair by ileocystoplasty. J Urol 2004;171(1):272-4. https://doi.org/10.1097/01.ju.0000101801.95459.54.
23. Vaso M, Betschart C, Egger H, Fink D, Schmidt AM. Surgical technique of a recurrent post-radiation vesicovaginal fistula with a small intestine graft. Arch Gynecol Obstet 2015;292(3):485-8. https://doi.org/10.1007/s00404-015-3754-6.
24. Лоран О.Б., Липский В.С. Медицинская и социальная реабилитация женщин, страдающих пузырно-влагалищными свищами. Саратов: Приволжское книжное издательство 2001;110 c. [Loran O.B., Lipsky V.S. Medical and social rehabilitation of women suffering from vesicovaginal fistulas. Saratov: Privolzhsky book publishing house 2001;110 c. (In Russian)].
25. Павленко К.А., Морозов A.B. Ортотопический энтеро-неоцистис низкого давления. М.: Медпрактика 2006;160 c. [Pavlenko K.A., Morozov A.V. Orthotopic enteroneocystis of low pressure. M.: Medpraktika 2006;160 p. (In Russian)].
26. Chancellor MB, Rivas DA, Bourgeois IM. Laplace's law and the risks and prevention of bladder rupture after enterocystoplasty and bladder autoaugmentation. Neurourol Urodyn 1996;15(3):223-33. https://doi.org/10.1002/(SICI)1520-6777(1996)15:33.0.CO;2-H. PMID: 8732989.
27. Зубань О.К., Комяков Б.К. Хирургическая коррекция малого мочевого пузыря. СПб.: Стикс 2011;227 с. [Zuban O.K., Komyakov B.K. Surgical correction of the small bladder. St. Petersburg: Stiks 2011;227 p. (In Russian)].
28. Либерман-Мефферт Д., Уайт Х. Большой сальник. М.: Медицина 1989;336 с. [Lieberman-Meffert D., White H. Greater omentum. M.: Medicine 1989;336 p. (In Russian)].
29. Kiricuta I, Goldstein MB. Das Omentum als Ersatzmaterial der Blasenwand bei durch Strahlen verursachten Blasenscheidenfisteln. Krebsarzt 1961;16:202-7.
30. Kiricuta I. Use of the greater omentum in the treatment of vesicovaginal and rectovesicovaginal fistulae after radiotherapy and cystoplasties. J Chir (Paris) 1965;89(4):477-84.
31. Kiricuta I, Goldstein AM. The repair of extensive vesicovaginal fistulas with pedicled omentum: a review of 27 cases. J Urol 1972;108(5):724-7. https://doi.org/10.1016/s0022- 5347(17)60851-6.
32. Kiricuta I, Berariu T. The simplified technic of treatment by omentoplasty of irradiated and injured large vesico-vaginal fistulas. Apropos of 130 surgical cases. J Urol (Paris) 1988;94(4):205-9.
33. Kiricuta I. Treatment by omentoplasty of vesicorectovaginal and rectovaginal fistulae. J Urol (Paris) 1988;94(5-6):289-93.







