ВВЕДЕНИЕ
Проблема пролапса гениталий (ПГ) сохраняет свою актуальность в урогинекологической практике в течение многих лет. По данным литературы, распространенность ПГ среди женщин варьирует от 11,4 % до 41,0% и увеличивается с возрастом, встречаясь у 22,0% в молодом возрасте, достигая 70,0% у людей пожилого возраста [1, 2].
При этом в последние десятилетия во всем мире отмечается увеличение числа лиц пожилого и старческого возраста [1, 3]. Так, в Российской Федерации с 2001 по 2020 гг. в общей структуре населения увеличилась доля лиц пожилого и старческого возраста с 18,5% до 22,4% [4]. Большое количество исследований свидетельствует о нарастании хронических заболеваний с увеличением возраста, и в среднем у одного пациента старше 60 лет обнаруживается 3-5 болезней [5-7].
ПГ является непрерывно прогрессирующим заболеванием с преобладанием процессов фиброзирования и деградации соединительной ткани стенки влагалища [8]. Начальные стадии ПГ чаще диагностируются в репродуктивном возрасте, и с годами болезнь прогрессирует, проявляясь анатомическими и функциональными нарушениями со стороны вовлеченных органов малого таза, что значительно снижает качество жизни [8, 9].
Эффективным методом лечения ПГ является оперативный. Все больше работ в лечении ПГ посвящено операциям с использованием синтетических имплантатов, показавших свою высокую эффективность и позволяющих уменьшать риски рецидивирования ПГ даже при ПГ 3–4 степени. В то же время главными недостатками операций с использованием имплантатов являются их сложность и длительность выполнения, а также ряд специфических осложнений, связанных с этой операцией [3, 10]. В то же время, наличие у пациенток пожилого и старческого возраста с ПГ сопутствующих соматических заболеваний может являться противопоказанием для оперативного лечения, либо ухудшать его исходы [9]. Так же у пациенток пожилого и старческого возраста имеется высокий риск развития рецидива ПГ и возникновения осложнений, ассоциированных с использованием сетчатых имплантатов, что объясняется низким репаративным потенциалом и инволютивными изменениями в тканях [11]. Стоит отметить, что такие факторы, как возраст, соматический статус пациента и наличие экстрагенитальных патологий влияют на выбор операций при коррекции ПГ. Важно выбрать метод, который позволит сократить анестезиологические риски и позволит свести к минимуму необходимость повторных операций [12]. Одним из таких методов коррекции ПГ является срединная кольпорафия, которая демонстрирует, по данным ряда авторов, высокую эффективность и низкую частоту рецидивов заболевания [12-16]. Все вышеизложенное определило цель данного исследования: оценить результаты срединной кольпорафии для коррекции ПГ у пациенток пожилого и старческого возраста с пролапсом гениталий.МАТЕРИАЛЫ И МЕТОДЫ
Исследование выполнено на клинических базах кафедры урологии с курсом хирургических болезней ФГБОУ ВО РязГМУ Минздрава России. В период 20172021 гг. были обследованы и прооперированы 40 женщин с ПГ III-IV стадии по классификации POP-Q (Pelvic Organ Prolapse Quantification – классификация пролапса гениталий), одобренным Международным обществом по удержанию мочи (ICS) (1996). Все пациентки давали письменное информированное согласие на проведение операции и участие в исследовании. Все операции были стандартизированы и выполнены одной хирургической бригадой по методике Лефора-Нейгебауэра в сочетании с кольпоперинеолеваторопластикой.
Критериями включения в исследование, согласно цели, стали женщины 65 лет и старше с симптоматическим ПГ III-IV степени (POP-Q), не имеющие половых актов и не стремящиеся к ним в будущем.
Критерии исключения: злокачественные и предраковые заболевания органов малого таза, а также лучевая терапия органов малого таза в анамнезе, тяжелые сопутствующие соматические заболевания, являющиеся абсолютным противопоказанием к оперативному лечению, острые воспалительные заболевания органов малого таза, невозможность активного наблюдения пациентки в течение 1 года после операции.
Всем пациенткам для установления диагноза и показаний к оперативному вмешательству было проведено предоперационное комплексное клиническое, лабораторное и инструментальное обследование. Клиническое обследование включало: сбор анамнеза, общий осмотр пациентки с оценкой функции эндокринной, нервной, сердечно-сосудистой, дыхательной, пищеварительной, мочевыделительной и половой систем. При гинекологическом исследовании степень ПГ оценивалась в покое и при натуживании с определением ведущей точки пролапса по классификации POPQ, ICS (1996). Ультразвуковое исследование (УЗИ) органов малого таза, мочевыделительной системы и промежности выполнялось конвексным трансабдоминальным, внутриполостным трансвагинальным и линейным трансперинеальным датчиками.
Результаты оперативного лечения оценивались по следующим критериям: длительность операции, интраи послеоперационные осложнения, оценка степени ПГ до и после операции, функциональные и анатомические результаты операции, длительность пребывания в стационаре, оценка симптомов ПГ до и после проведенного лечения. Результаты оперативного лечения оценивали путем комплексного клинического, лабораторного и инструментального обследования. Период наблюдения за пациентками варьировал от 1 года до 5 лет после операции. Контрольное обследование всем пациенткам проводили в сроки 3, 6 и 12 месяцев после операции и далее ежегодно. Под анатомическим (объективным) рецидивом ПГ понимали появление пролапса II и последующих стадий по классификации POP-Q.
Для динамической оценки симптомов нарушенного мочеиспускания и степени их выраженности использовался опросник Международного общества по континенции «The Overactive Bladder Questionnaire» (OAB-q), дополненный вопросами по влиянию этих симптомов на качество жизни (SF) [17, 18].
Симптомы ПГ и нарушения функции мочевого пузыря и кишечника оценивали в динамике до и после операции при помощи опросника Pelvic Floor Distress Inventory (PFDI-20) – реестр расстройств со стороны тазового дна, который включает 20 вопросов и состоит из 3 разделов: 1) POPDI-6 (реестр расстройств, вызванных пролапсом тазовых органов), состоящий из 6 вопросов по оценке симптомов ПГ; 2) CRAD-8 (реестр расстройств со стороны нижних отделов желудочно-кишечного тракта), состоящий из 8 вопросов по оценке симптомов нарушения дефекации; 3) UDI-6 (реестр расстройств мочеиспускания), состоящий из 6 вопросов по оценке симптомов нарушенного мочеиспускания [19].
Статистическая обработка данных выполнена на персональном компьютере с применением программного обеспечения Microsoft Excel 2016 с расчетом показателей: среднее арифметическое (М), стандартное отклонение (СО); ассиметрия и эксцесс с оценкой репрезентативности по t-критерию Стьюдента, степень вероятности возможной ошибки (p). За уровень достоверности была принята вероятность различия 95,0% (p≤0,05).
Описание операции. Операцию выполняют в асептических условиях под спинномозговой анестезией. Проводят периоперационную антибиотикопрофилактику и профилактику венозных тромбоэмболических осложнений. Пациентку укладывают в литотомическое положение, при этом малый таз максимально смещают на край операционного стола, чтобы ягодицы выступали над краем стола. Обрабатывают операционное поле. Через наружное отверстие уретры в мочевой пузырь устанавливают уретральный катетер Фолея № 16-20 по Сh с наполнением баллона от 5 до 10 мл, что помогает для идентификации шейки мочевого пузыря. Шейку матки или купол влагалища выводят трансвагинально пулевыми щипцами. На передней и задней стенках влагалища маркером отмечают прямоугольные участки слизистой оболочки, которые подлежат удалению. Участок на передней стенке влагалища должен простираться примерно на 4 см ниже наружного отверстия уретры и не доходить на 2 см до шейки матки. На задней стенке влагалища участок имеет зеркальное отражение передней стенки.
Производят гидропрепаровку тканей передней и задней стенок влагалища физиологическим раствором объемом 60-100 мл. Острым путем выкраивают ранее намеченные прямоугольные лоскуты на передней и задней стенках влагалища (рис. 1-3).
Необходимо помнить, что основной причиной возникновения редкого рецидива ПГ после этой операции считают узкие лоскуты, выкроенные из слизистой оболочки передней и задней стенок влагалища [3].
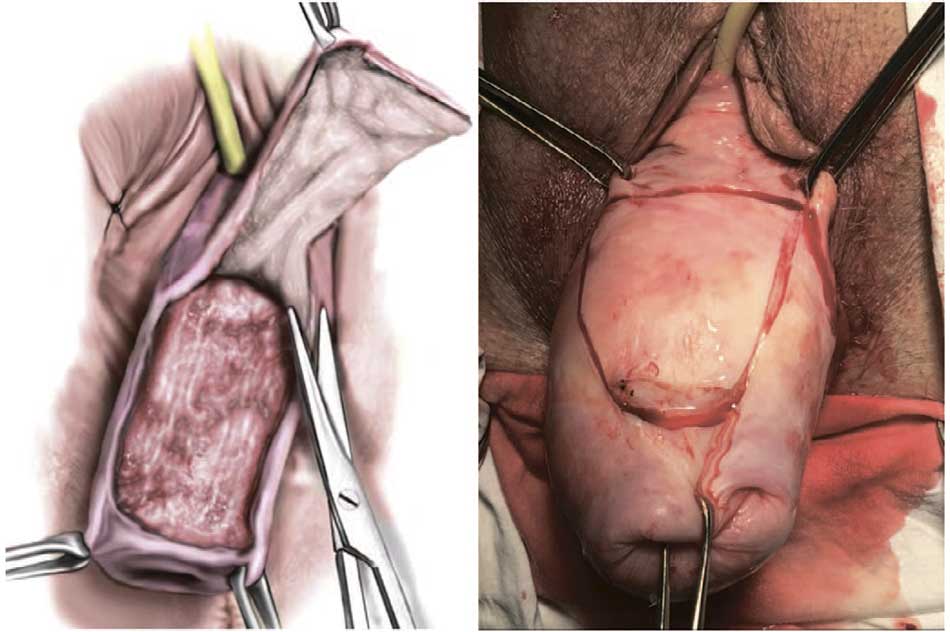
Рис.1. Этап срединной кольпорафии (на передней стенке влагалища намечен и удаляется острым путем прямоугольный лоскут слизистой)
Fig. 1. The stage of the median colporrhaphy (on the anterior wall of the vagina, a rectangular mucosal flap is marked and removed in a sharp way)
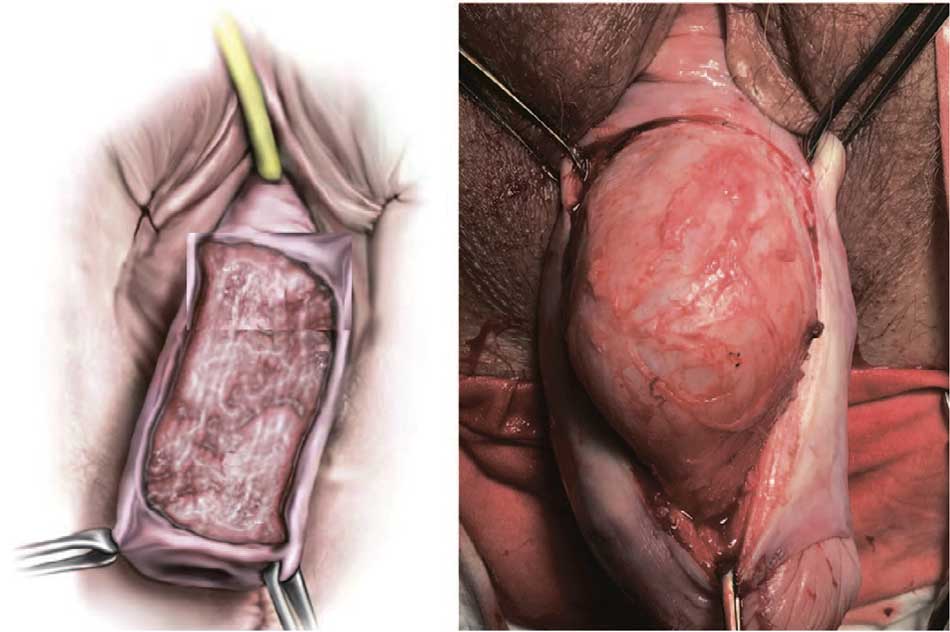
Рис. 2. Этап срединной кольпорафии (на передней стенке влагалища удален прямоугольный лоскут слизистой)
Fig. 2. The stage of the median colporrhaphy (a rectangular mucosal flap was removed on the anterior wall of the vagina)
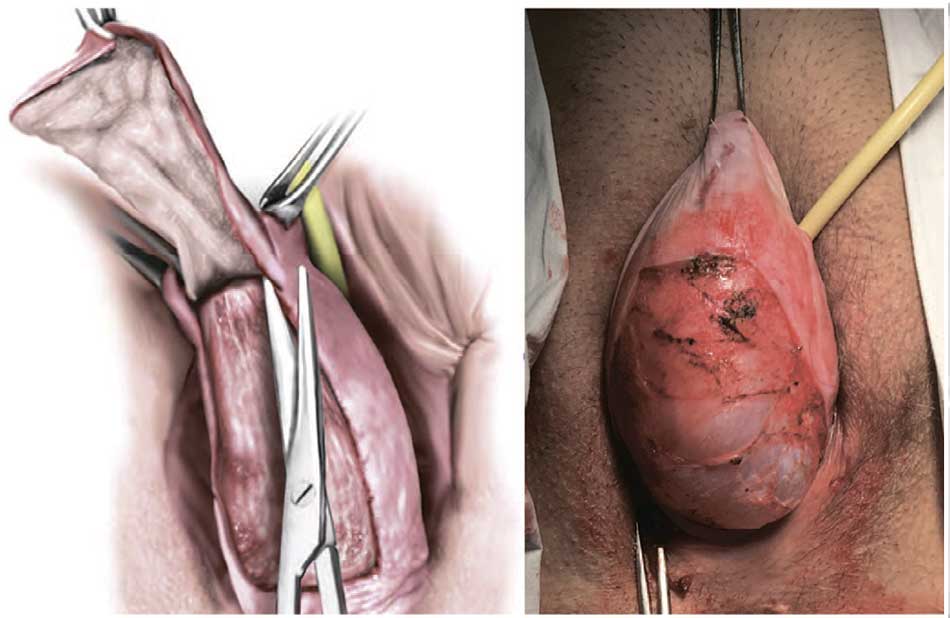
Рис. 3. Этап срединной кольпорафии (на задней стенке влагалища намечен и удаляется острым путем прямоугольный лоскут слизистой)
Fig. 3. The stage of the median colporrhaphy (on the back wall of the vagina, a rectangular mucosal flap is marked and removed in a sharp way)
Далее, начиная от шейки матки или купола влагалища, последовательно накладывают отдельные инвертирующие швы синтетическим рассасывающимся шовным материалом (викрил 0, викрол 0) на пузырнолонную фасцию спереди и прямокишечно-влагалищную фасцию сзади, сближая их между собой (рис. 4). После наложения и завязывания нескольких таких швов шейку матки или купол влагалища вворачивают внутрь, а по краям влагалища формируют два тоннеля (рис. 5). В завершении, шейка матки или купол влагалища оказывается полностью инвертированной, а пузырно-лонная и прямокишечно-влагалищная фасции – соединенными (рис. 6).
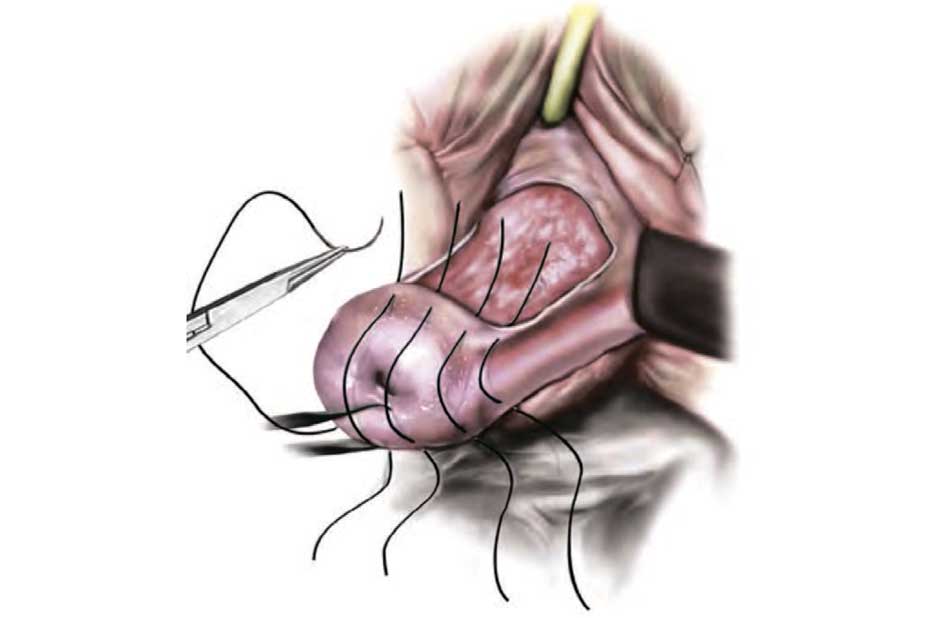
Рис. 4. Этап срединной кольпорафии (на пузырно-лонную фасцию спереди и прямокишечно-влагалищную фасцию сзади, начиная от шейки матки, наложены отдельные инвертирующие швы синтетическим рассасывающимся шовным материалом)
Fig. 4. The stage of the median colporrhaphy (on the vesicopubic fascia in front and rectovaginal fascia behind, starting from the cervix, separate inverting sutures are applied with synthetic absorbable suture material)
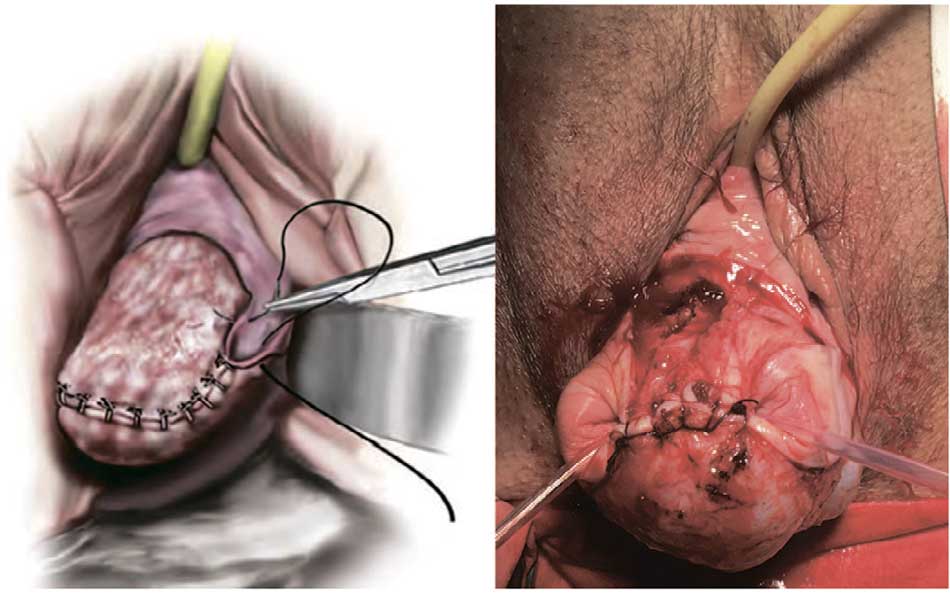
Рис. 5. Этап срединной кольпорафии (ранее наложенные швы завязаны, пузырно-лонная фасция спереди и прямокишечно-влагалищная сзади сближаются между собой, погружая шейку матки)
Fig. 5. The stage of the median colporrhaphy (the previously applied sutures are tied, the vesicopubic fascia in front and the rectovaginal fascia in the back approach each other, immersing the cervix)
С целью укрепления мышц тазового дна, восстановления нормальной архитектоники мышечной диафрагмы таза и уменьшения генитальной щели во время срединной кольпорафии производят перинеолеваторопластику. При этом на слизистую оболочку задней стенки влагалища в области середины края ранее выкроенного лоскута, а также на боковые отделы нижней части вульварного кольца накладывают три зажима Кохера. При их растяжении образуется треугольник. Проводят гидропрепаровку слизистой этого треугольника физиологическим раствором объемом 20-40 мл и острым путем удаляют ее. Билатерально выделяют ножки m. levator ani и проводят под них 2-3 шва из прочной синтетической рассасывающейся нити (викрил 0, викрол 0). Затем нити стягивают и завязывают, ушивают рану задней стенки влагалища (рис. 7, 8).
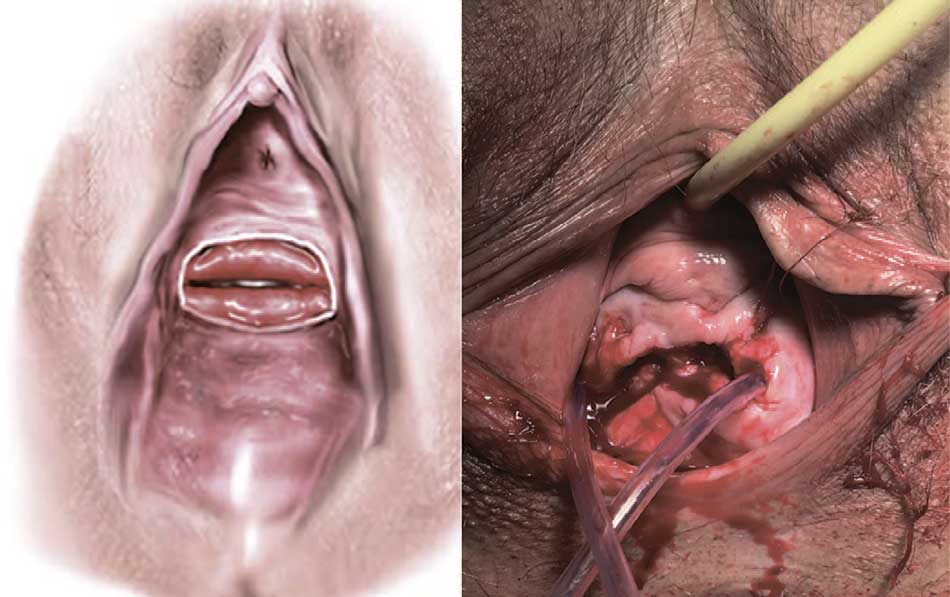
Рис. 6. Этап срединной кольпорафии (пузырно-лонная и прямокишечно-влагалищная фасции соединены, шейка матки инвертирована внутрь, а по краям влагалища сформированы два тоннеля)
Fig. 6. The stage of the median colporrhaphy (vesicopubic and rectovaginal fascia are connected, the cervix is inverted inward, and two tunnels are formed along the edges of the vagina)
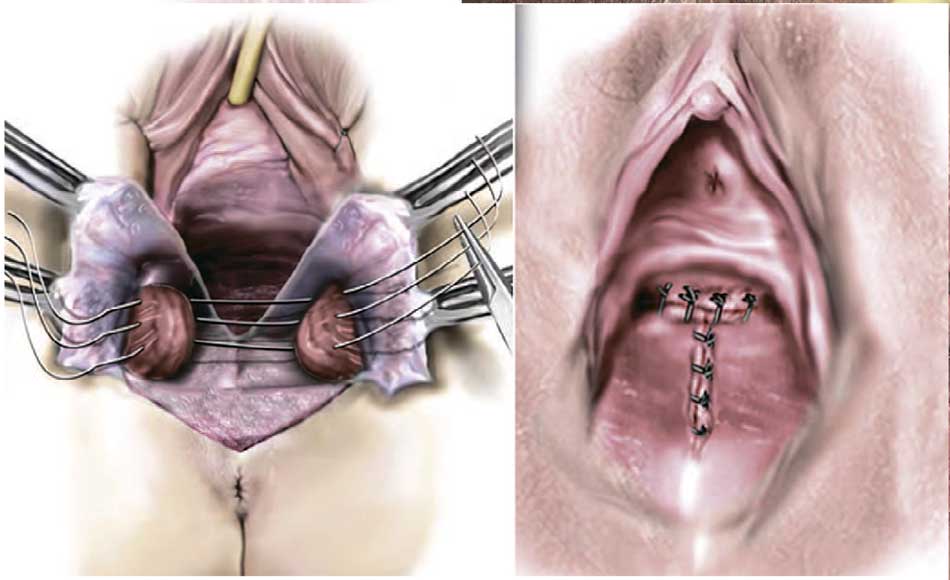
Рис. 7. Этап перинеолеваторопластики (на задней стенке влагалища выкроен треугольный лоскут, билатерально выделены ножки m. levator ani, через которые проведены 3 шва из прочной синтетической рассасывающейся нити (слева), окончательный вид операции (справа))
Fig. 7. Stage of the perineolevathoroplasty (a triangular flap was cut on the back wall of the vagina, the legs of m. levator ani were bilaterally identified, through which 3 sutures were made of a strong synthetic absorbable thread (left), the final view of the operation (right))
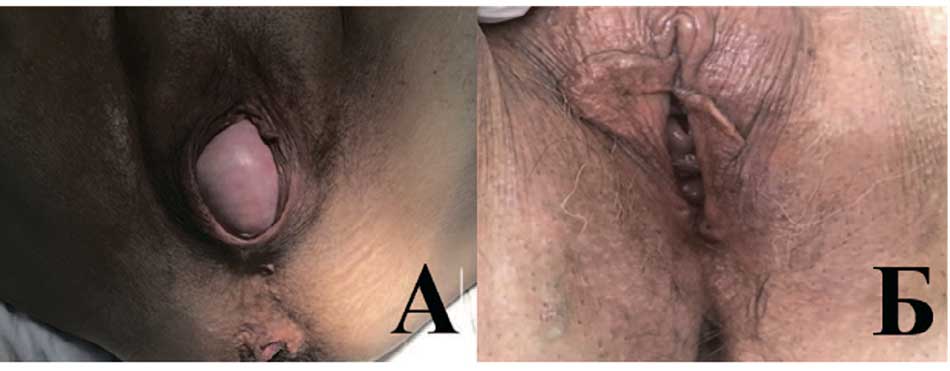
Рис. 8. Вид промежности до (А) и после (Б) проведения срединной кольпорафии
Fig. 8. View of the perineum before (A) and after (B) median colporrhaphy
РЕЗУЛЬТАТЫ
Возраст женщин на момент операции варьировал от 65 до 85 лет. Акушерско-гинекологический анамнез: двое родов и более было у 5 (12,5%) пациенток, все пациентки находились в постменопаузе, у 19 (47,5%) ранее была выполнена гистерэктомия, длительность заболевания ПГ ≥ 10 лет была у 22 (55,0%) пациенток (табл.1).
Таблица 1. Характеристика пациентов
Table 1. Characteristics of patients
| Основные характеристики Main characteristic |
Показатели Indicators |
|---|---|
| Возраст (M+CО), лет Age, years | 73,7 ±5,23 |
| Паритет (M+CО), n Parity, n | 2,2±0,64 |
| Количество пациенток в менопаузе, n Number of menopausal patients, n | 40 |
| Длительность заболевания (M+CО), лет Duration of the disease, years* | 9,8±5,7 |
| Гистерэктомия в анамнезе, n (%) History of hysterectomy, n (%) | 19 (47,5) |
| Индекс массы тела (M+CО), кг/м² Body mass index (M+CО), kg/m2 | 26,5±11,3 |
Проведена оценка структуры сопутствующих экстрагенитальных заболеваний у пациенток с ПГ (табл. 2). Из данных таблицы 2 видно, что у большинства пациенток течение ПГ сопровождалось сопутствующими экстрагенитальными заболеваниями. При этом все пациентки при проведении оперативного лечения были скомпенсированы по соматическим заболеваниям и находились в удовлетворительном состоянии.
Таблица 2. Структура экстрагенитальных заболеваний
Table 2. The structure of extragenital diseases
| Экстрагенитальные заболевания Extragenital pathology |
n (%) |
|---|---|
| Болезни системы кровообращения Diseases of the circulatory system | 26 (65,0) |
| Болезни костно-мышечной системы и соединительной ткани Diseases of the musculoskeletal system and connective tissue | 8 (20,0) |
| Болезни мочеполовой системы Diseases of the genitourinary system | 18 (45,0) |
| Болезни органов пищеварения Diseases of the digestive system | 19 (47,5) |
| Болезни эндокринной системы Diseases of the endocrine system | 15 (37,5) |
| Болезни органов дыхания Respiratory diseases | 10 (25) |
Жалобы пациенток до операции отражали степень ПГ и вовлечение в процесс органов малого таза. Так, дискомфорт в области малого таза, промежности и ощущение инородного тела во влагалище были у всех 40 (100,0%) пациенток. Нарушения дефекации присутствовали у 19 (47,5%) пациенток: затруднения опорожнения кишечника встретились в 19 (47,5%) случаях, боль при дефекации в 10 (25,0%) случаях, отхождение газов из прямой кишки вне контроля в 7 (17,5%) случаях и потеря кала вне контроля в 1 (2,5%) случае. Расстройства мочеиспускания присутствовали у 33 (82,5%) пациенток. Стрессовая форма недержания мочи диагностирована у 4 (10,0%) пациенток, императивное недержание мочи – у 8 (20,0%) и затрудненное мочеиспускание – у 21 (52,5%).
Таблица 3. Распределение пациенток по стадиям ПГ по классификации POP-Q до операции, n (%)
Table 3. Distribution of patients according to the stage of genital prolapse according to the POP-Q system before surgery, n (%)
| Стадия пролапса, n=40 Prolapse stage, n=40 |
|||||||||
|---|---|---|---|---|---|---|---|---|---|
| BaI | BaII | BaIII | BaIV | BpI | BpII | BpIII | CII | CIII | CIV |
| 3 (7,5) | 11 (27,5) | 25 (62,5) | 1 (2,5) | 6 (15,0) | 9 (22,5) | 7 (17,5) | 14 (35,0) | 14 (35,0) | 6 (15,0) |
Распределение пациенток по стадиям ПГ до оперативного лечения представлено в таблице 3.
У всех 40 (100,0%) пациенток было диагностировано до операции цистоцеле, у 34 (85,0%) – апикальный пролапс и у 22 (55,0%) – ректоцеле. Только в 1 (2,5%) случае было выявлено изолированное цистоцеле, у остальных – 39 (97,5%) больных были различные сочетания цистоцеле с апикальным ПГ и ректоцеле.
Всем пациенткам выполнена под спинномозговой анестезией операция срединная кольпорафия по методике Лефора-Нейгебауэра в сочетании с кольпоперинеолеваторопластикой. В связи с наличием сопутствующих заболеваний матки (рецидивирующая гиперплазия эндометрия, миома матки более 12 недель, миома матки в сочетании с аденомиозом, атипическая гиперплазия эндометрия) у 6 (15,0%) пациенток симультанно была выполнена влагалищная экстирпация матки. Результаты оперативного лечение ПГ представлены в таблице 4.
Таблица 4. Результаты оперативного лечения ПГ
Table 4. Results of genital prolapse surgery
| Основные характеристики Main characteristic | Показатели Indicators |
|---|---|
| Продолжительность оперативного вмешательства (M+CО), мин Surgery time (M+CО), min | 41,5±9,6 |
| Объем кровопотери (M+CО), мл Volume of blood loss (M+CО), ml | 55,5±20,1 |
| Интраоперационные осложнения, n (%) Intraoperative complications, n (%) | 1 (2,5) |
| Рецидив ПГ, n (%) Relapse of genital prolapse, n (%) | 0 |
| Стрессовое недержание мочи de novo, n (%) Stress urinary incontinence de novo, n (%) | 6 (15,0) |
| Ургентное недержание мочи de novo, n (%) Urgent urinary incontinence de novo, n (%) | 1(2,5) |
| Затруднение мочеиспускания de novo, n (%) Difficulty urinating de novo, n (%) | 0 |
| Длительность пребывания в стационаре (M+CО), сутки Length of stay (M+CО), days | 5,6±1,0 |
Рецидивов ПГ в течение 5 лет наблюдения отмечено не было.
Анализ интраоперационных результатов операции выявил, что объем кровопотери и продолжительность операции были достоверно выше у пациенток, которым симультанно выполняли влагалищную экстирпацию матки (p<0,01). Кровопотеря у всех пациенток не превышала 100 мл. Было зарегистрировано одно интраоперационное осложнение – повреждение стенки мочевого пузыря, которое было устранено путем ушивания раны и не повлияло на ход операции.
В отдаленном послеоперационном периоде все пациентки не испытывали дискомфорта в области малого таза и промежности, не было чувства инородного тела во влагалище. Однако расстройства мочеиспускания после операции выявлены у 15 (37,5%) пациенток. Стрессовое недержание мочи в послеоперационном периоде диагностировано у 9 (22,5%) пациенток, из них вновь возникшее – у 6 (15,0%), тогда как императивное недержание мочи наблюдалось в 1 (2,5%) случае и было de novo. На рисунке 9 представлено, количество жалоб на расстройство мочеиспускания и их характер в процентном соотношении – было до и после операции.
Оценка симптомов нарушенного мочеиспускания и степени их выраженности в динамике до и после операции с использованием опросника OAB-q (The Overactive Bladder Questionnaire Short Form – опросник для оценки недержания мочи) представлена на рисунке 10.
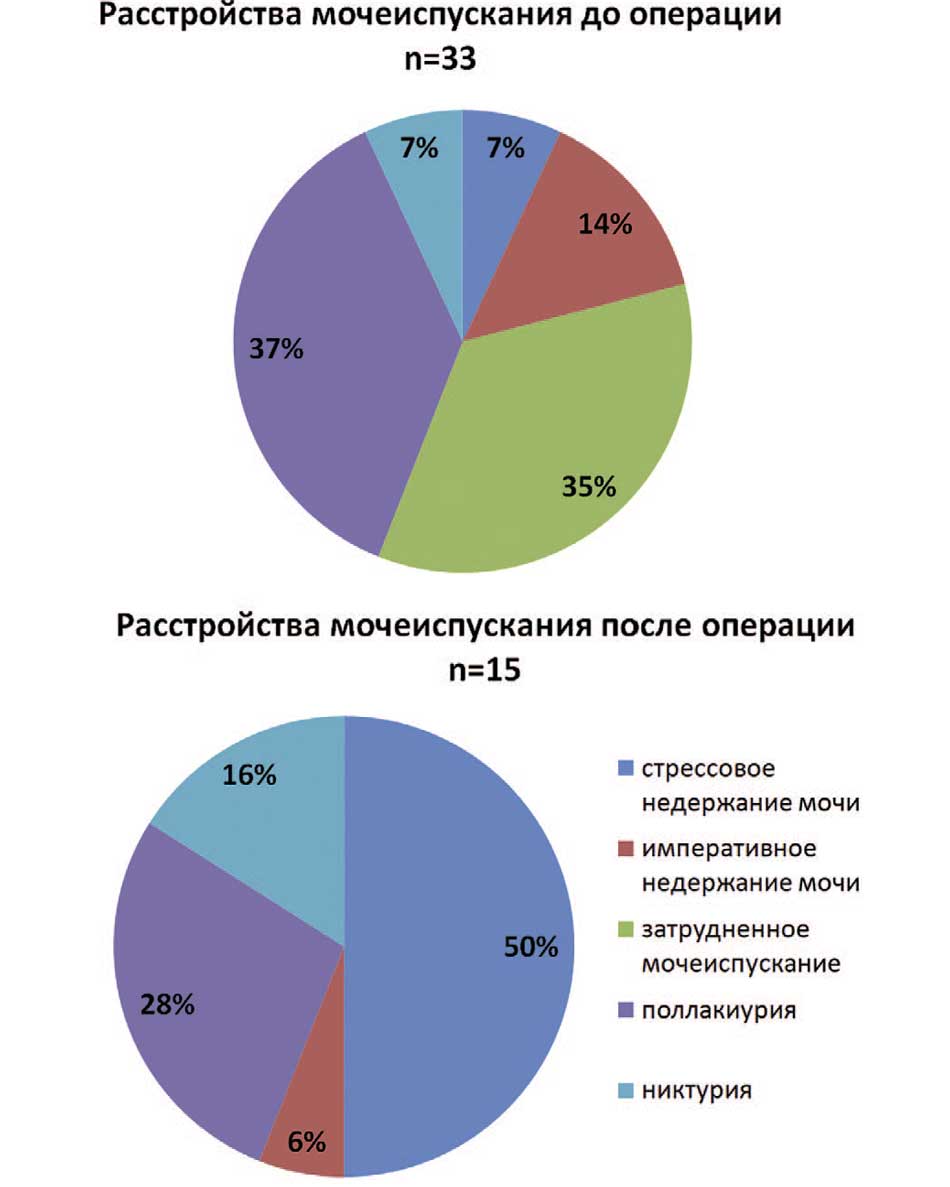
Рис. 9. Расстройства мочеиспускания до и после операции (через 6 месяцев)
Fig. 9. Urinary disorders before and after surgery (6 months)
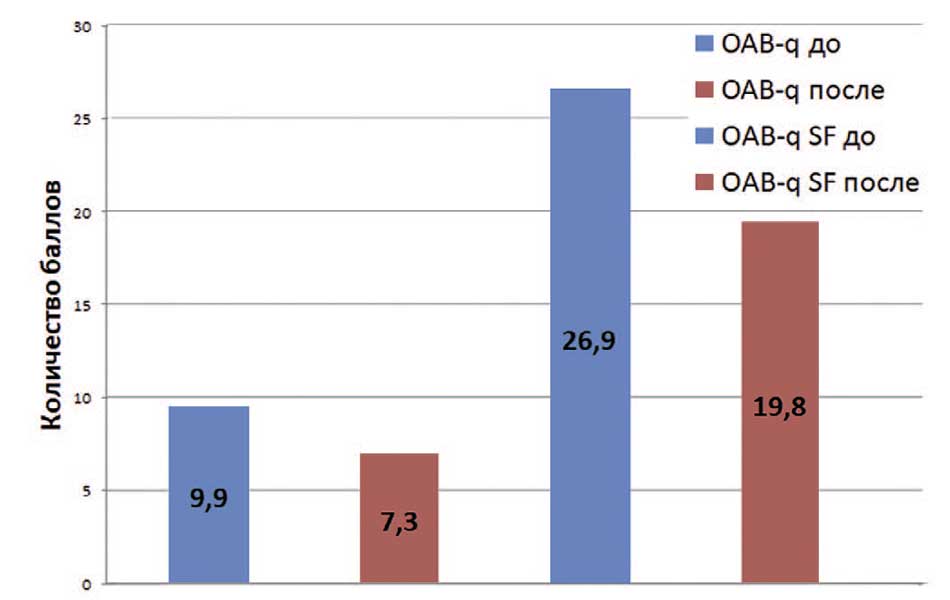
Рис. 10. Результаты анкетирования по опроснику OAB-q до и после операции
(через 6 месяцев)
Fig. 10. Results of the OAB-q questionnaire before and after surgery (6 months)
Анализ результатов анкетирования по опроснику OAB-q выявил достоверное улучшение (p<0,03) среднего значения балла после операции, что свидетельствовало об уменьшении выраженности симптомов нарушенного мочеиспускания у пациенток и улучшении качества жизни.
Динамика симптомов ПГ и функциональных нарушений мочевого пузыря и кишечника до и после операции, оцененных при помощи опросника PFDI-20, представлена в таблице 5.
Таблица 5. Данные результатов опросника PFDI-20 до и после оперативного лечения (через 6 месяцев)
Table 5. Results of the PFDI-20 questionnaire before and after surgical treatment (6 months)
| Опросник Questionnaire | Баллы (M+σ) Score (M+σ) |
|
|---|---|---|
| до операции before surgeru | после операции after surgery |
|
| POPDI-6 | 62,1+18,9 | 1,4+3,7* |
| CRAD-8 | 18,0+14,8 | 0,7+2,1* |
| UDI-6 | 29,9+23 | 7,1+10,2* |
| PFDI-20 | 111,3+42,1 | 9,2+11,6* |
Оценка симптомов, вызванных пролапсом тазовых органов, с помощью реестра POPDI-6 демонстрирует достоверно (p<0,01) значимую положительную динамику у пациенток после срединной кольпорафии в сочетании с кольпоперинеолеваторопластикой. Результаты опросника CRAD-8 показывают достоверное уменьшение (p<0,01) расстройств со стороны нижних отделов желудочно-кишечного тракта после операции по динамике среднего значения балла. Симптомов нарушений дефекации после проведенного лечения не сохранилось ни в одном из случаев. По данным анкеты UDI-6 отмечено достоверное (p<0,01) улучшение показателей после оперативного лечения, что коррелирует с данными жалоб пациенток и результатами анкетирования по опроснику OAB-q.
Через 6 месяцев после операции пациенткам со стрессовой формой недержания мочи была выполнена слинговая операция трансобтураторным доступом с положительным клиническим результатом. Симптомы гиперактивного мочевого пузыря удалось скорректировать назначением М-холинолитиков.
Согласно данным устного опроса, все 40 (100%) пациенток согласились бы снова пройти данную операцию, и ни одна пациентка не пожалела о потере сексуальной функции.
ОБСУЖДЕНИЕ
Хирургическое лечение ПГ имеет несколько подходов – от реконструктивных операций с использованием собственных тканей пациента и/или сетчатых имплантатов до операций, направленных на облитерацию влагалища. Несмотря на то, что в настоящее время существует более 300 различных вариантов хирургического лечения ПГ, универсального стандартизированного подхода в выборе объема оперативного пособия не существует [3].
При выборе объема оперативного вмешательства у лиц пожилого и старческого возраста необходимо также учитывать риски, связанные с объемом необходимого анестезиологического пособия с учетом соматического статуса пациента. Спинномозговая и эпидуральная анестезия являются более безопасными в сравнении с эндотрахеальным наркозом для лиц с сахарным диабетом, заболеваниями органов дыхания, избыточной массой тела и заболеваниями паренхиматозных органов [12]. Помимо возможности использования наиболее безопасных методов анестезии важно учесть вероятность повторных оперативных вмешательств, связанных с рецидивом заболевания [13].
По данным ряда авторов, частота рецидивов ПГ при реконструктивных операциях с использованием собственных тканей достигает 40% [14, 15]. Однако, стоит заметить, что срединная кольпорафия демонстрирует низкую частоту рецидивов и высокую эффективность, что было продемонстрировано в нашем исследовании. Частота рецидива ПГ у пациенток пожилого и старческого возраста после перенесенной изолированной пластики передней и задней стенок влагалища составляет 13,3% и всего 2,0% – после срединной кольпорафии. Частота рецидивов в отдаленном периоде после перенесенной передней и задней кольпорафии – до 23,5%. Рецидивы после срединной кольпорафии отсутствуют [13].
M.E. Grzybowska и соавт. представили систематический обзор по облитерирующим операциям при ПГ, согласно которому средний возраст пациенток варьировал от 69,0±8,0 до 84±3,1 года; у 90,2% из них была диагностирована стадия ПГ ≥ 3 по классификации POP-Q; анатомический успех, определяемый как стадия POP-Q ≤ 1, был достигнут у 87,5–100% пациенток; повреждения кишечника во время операции (от 0 до 2,7%) и мочевыводящих путей (от 0 до 9,1%) были следствием сопутствующих вмешательств; сожаление о потере способности к половому акту колебалось 0%12,9% [20]. Самый крупный отчет о результатах срединной кольпорафии у 310 женщин с ПГ со сроком наблюдения 45 недель принадлежит S. Zebede с соавт., в котором сообщается, что уровень удовлетворенности составлял 92,9%, а уровень анатомического успеха – 98,1% [21]. Все эти данные коррелируют с результатами нашей работы.
Особый интерес представляют функциональные результаты срединной кольпорафии. Так, M. Vij и соавт. в своем исследовании сообщили об уменьшении расстройств мочеиспускания у пациенток с ПГ на 25,0% после облитерирующей операции [22]. В нашем исследовании частота встречаемости дизурических явлений у пациенток с ПГ после операции Лефора-Нейгебауэра в сочетании с кольпоперинеолеваторопластикой уменьшилась в 2,2 раза. Однако у 6 (15,0%) пациенток в послеоперационном периоде диагностировано стрессовое недержание мочи de novo и в 1 (2,5%) – императивное недержание мочи de novo, что негативно отражалось на качестве жизни. В работе M. Koski и соавт. отмечено, что ургентность и высокая частота мочеиспускания являются наиболее частыми жалобами (33,3%) при последующем наблюдении после срединной кольпорафии [23].
Одним из факторов, ограничивающих применение срединной кольпорафии в хирургическом лечении ПГ, является необратимость потери половой функции влагалища. Однако данные крупных исследований свидетельствуют, что только 16,2% женщин в возрасте от 75 до 85 лет ведут половую жизнь. С. Crisp и соавт. сообщают в своем исследовании, что 87 женщин с ПГ старше 75 лет ожидали от срединной кольпорафии: в 55,0% случаев устранения симптомов выпадения, в 27,5% – избавления от нарушенного мочеиспускания и в 11,25% – повышения возможности в повседневной деятельности [24]. Сожаления от перенесенной облитерирующей операции в основном были связаны с мочевыми симптомами, только одна пациентка была недовольна отсутствием возможности влагалищной половой жизни, хотя при этом отрицала свою сексуальную активность до операции [25]. Данные результаты также схожи с нашими.
Несмотря на то, что операции, направленные на облитерацию влагалища при ПГ были предложены почти 150 лет назад, они характеризуются высоким субъективным и объективным успехом и низким риском интраи послеоперационных осложнений. Срединная кольпорафия не должна восприниматься как историческая диковинка, а ее необходимо иметь в наборе инструментов хирургии тазового дна при ПГ у женщин пожилого и старческого возраста.
ВЫВОДЫ
Срединная кольпорафия является безопасным и эффективным способом коррекции пролапса гениталий у женщин пожилого и старческого возраста, в том числе с отягощенным соматическим статусом, которые согласны отказаться от влагалищной половой жизни. Необходимо тщательное информирование пациенток о необратимости облитерации влагалища и о возможном возникновении дизурических явлений после операции.
ЛИТЕРАТУРА
- Schreiner L, Santos TG, Nygaard CC, Oliveira DS. Vaginal evisceration related to genital prolapse in premenopausal woman. Int Braz J Urol 2017;43(4):766-9. https://doi.org/10.1590/S1677-5538.
- Yuk JS, Lee JH, Hur JY, Shin JH. The prevalence and treatment pattern of clinically diagnosed pelvic organ prolapse: a Korean National Health Insurance Database-based cross-sectional study 2009-2015. Sci Rep 2018;8(1):1334. https://doi.org/10.1038/s41598-018-19692-5.
- Радзинский В.Е. Перинеология: Болезни женской промежности в акушерско-гинекологических, сексологических, урологических, проктологических аспектах. Медицинское информационное агентство, 2006. 336 c. [Radzinsky V.E. Perineology: Diseases of the female perineum in obstetric-gynecological, sexological, urological, proctological aspects. Meditsinskoye informatsionnoye agentstvo = Medical Information Agency. 2006. 336 p. (In Russian)].
- Малков П.В., Баранов Э.Ф., Безбородова Т.С., Бобылев С.Н., Бугакова Н.С., Гохберг Л.М., и соавт. Российский статистический ежегодник. 2020: Статистический сборник. Росстат 2020:700. [Электронный ресурс]. [Malkov PV, Baranov EF, Bezborodova TS, Bobylev S.N., Bulgakova N.S., Gokhberg L.M., et al. Russian statistical yearbook. 2020: Statistical collection. Rosstat, Moscow. 2020:700. [Electronic resource]. (In Russian)]. URL: https://rosstat.gov.ru/folder/210/document/12994.
- Бантьева М.Н., Прилипко Н.С. Возрастные аспекты заболеваемости взрослого населения по обращаемости в амбулаторно-поликлинические учреждения. Социальные аспекты здоровья населения 2013;32(4). [Bantyeva M.N., Prilipko N.S. Age-related aspects of the morbidity of the adult population in terms of access to outpatient clinics. Social aspects of public health 2013;32(4) [Electronic resource]. (In Russian)]. URL: http://vestnik.mednet.ru/content/view/497/30/lang.ru/.
- Погодина В.А., Бабенко А.И., Хаятова З.Б., Бабенко Е.А. Сравнительный анализ показателей здоровья у взрослого контингента в городе Новосибирске. Социальные аспекты здоровья населения 2018;59(1). [Pogodina V.A., Babenko A.I., Khayatova Z.B., Babenko E.A. Comparative analysis of health indicators in the adult population in Novosibirsk. Sotsial'nyye aspekty zdorov'ya naseleniya = Social aspects of public health 2018;59(1). (In Russian)]. https://doi.org/10.21045/2071-5021-2018-59-1-1.
- Ткачева О.Н. Гериатрия. Москва: ГЭОТАР-Медиа, 2019:608. [Tkacheva ON. Geriatry. Moskva: Geotar-Media Moscow: Geotar-Media]. 2019:608. (In Russian)].
- Васин Р.В., Филимонов В.Б., Мнихович М.В., Каприн А.Д., Костин А.А., Васина И.В. Морфологическая структура и иммуногистохимический анализ стенок влагалища у женщин с пролапсом гениталий. Урология 2019;(6):12-20. [Vasin R.V., Filimonov V.B., Mnikhovich M.V., Kaprin A.D., Kostin A.A., Vasina I.V. Morphological structure and immunohistochemical analysis of vaginal walls in women with genital prolapse. Urologiya = Urology 2019;(6):12-20 (In Russian)]. https://dx.doi.org/10.18565/urology.2019.6.12-20.
- Tan AL, Chiew CJ, Wang S, Abdullah HR, Lam SS, Ong ME, et al. Risk factors and reasons for cancellation within 24 h of scheduled elective surgery in an academic medical centre: a cohort study. Int J Surg 2019;66:72-8. https://doi.org/10.1016/j.ijsu.2019.04.009.
- Maher C, Feiner B, Baessler K, Schmid C. Surgical management of pelvic organ prolapse in women. Cochrane Database Syst Rev 2013;(4):CD004014. https://doi.org/10.1002/14651858.CD004014.pub5.
- Эйзенах И.А., Короткевич О.С., Мозес В.Г., Власова В.В. Осложнения при хирургической коррекции стрессового недержания мочи у женщин установкой полипропиленовых субуретральных петель различными способами. Саратовский научно-медицинский журнал 2018;14(2):277-280. [Eisenach I.A., Korotkevich O.S., Moses V.G., Vlasova V.V. Complications during surgical correction of stress urinary incontinence in women by installing polypropylene suburethral loops in various ways. Saratovskij nauchno-medicinskij zhurnal = Saratov Journal of Medical Scientific Research 2018;14(2):277-80. (In Russian)].
- Мусин И.И., Ящук А.Г., Зайнуллина Р.М., Нафтулович Р.А., Попова Е.М., Имельбаева А.Г. и соавт. Принцип выбора хирургических технологий в коррекции пролапса гениталий в различных возрастных группах. Практическая медицина 2017;(7):111-4. [Musin I.I., Yaschuk A.G., Zainullina R.M., Naftulovich R.A., Popova E.M., Imelbaeva A.G., et al. The principle of choosing surgical technologies in the correction of genital prolapse in various age groups. Prakticheskaya medicina = Practical Medicine 2017;(7):111-4. (In Russian)].
- Радзинский В.Е., Майскова И.Ю., Димитрова В.И., Семятов С.М., Кучиева З.Р. Дифференцированный подход к хирургической коррекции пролапса гениталий у женщин старше 60 лет. Акушерство и Гинекология 2012;(4-2):73-7. [Radzinsky V.E., Maiskova I.Yu., Dimitrova V.I., Semyatov S.M., Kuchieva Z.R. A differentiated approach to surgical correction of genital prolapse in women over 60 years of age. Akusherstvo i Ginekologiya = Obstetrics and Gynecology 2012;(4-2):73-7 (In Russian)].
- Мгелиашвили М. В., Буянова С.Н., Марченко Т.Б., Рижинашвили И.Д. Опыт применения синтетических протезов для лечения тяжелых форм пролапса гениталий у женщин в пожилом возрасте. Альманах клинической медицины 2015;(37):118-22. [Mgeliashvili M. V., Buyanova S.N., Marchenko T.B., Rizhinashvili I.D. Experience of using synthetic prostheses for the treatment of severe forms of genital prolapse in elderly women. Almanakh klinicheskoi meditsiny = Almanac of Clinical Medicine 2015;(37):118-22. (In Russian)].
- Ящук А.Г., Мамаева А. В. Причины развития постгистерэктомического пролапса гениталий. Казанский медицинский журнал 2008;(4):492-3. [Yaschuk A.G., Mamaeva A.V. Causes of posthysterectomy prolapse of the genitals. Kazanskii meditsinskii zhurnal = Kazan Medical Journal 2008;(4):492-3. (In Russian)].
- Васин Р.В., Филимонов В.Б., Васина И.В. Генитальный пролапс: современные аспекты оперативного лечения (обзор литературы). Экспериментальная и клиническая урология 2017:(1):104-15. [Vasin R.V., Filimonov V.B., Vasina I.V. Genital prolapse: modern aspects of surgical treatment (literature review). Eksperimentalnaia i klinicheskaia urologiia = Experimental and Clinical Urology 2017:(1):104-15. (In Russian)].
- Касян Г.Р., Ходырева Л.А., Дударева А.А., Тупикина Н.В., Пушкарь Д.Ю. Синдром гиперактивного мочевого пузыря в клинической практике врача-уролога: методические рекомендации. М.; 2016. 40 c. [Kasyan G.R., Khodyreva L.A., Dudareva A.A., Tupikina N.V., Pushkar D.Y. Hyperactive bladder syndrome in the clinical practice of a urologist: methodological recommendations. M.; 2016. 40 p. (In Russian)].
- Azaïs H, Charles C, Delporte P, Debodinance P. Prolapse repair using the Elevate™ kit: prospective study on 70 patients. Int Urogynecol J 2012;23(10):1421-8. https://doi.org/10.1007/s00192-012-1673-7.
- Gonocruz SG, Hayashi T, Tokiwa S, Sawada Y, Okada Y, Yoshio Y. Transvaginal surgery using self-cut mesh for pelvic organ prolapse: 3-year clinical outcomes. Int J Urol 2019;26(7):731-6. https://doi.org/10.1111/iju.13984.
- Grzybowska ME, Futyma K, Kusiak A, Wydra DG. Colpocleisis as an obliterative surgery for pelvic organ prolapse: is it still a viable option in the twenty-first century? Narrative review. Int Urogynecol J 2022;33:31-46 https://doi.org/10.1007/s00192-021-04907-7.
- Zebede S, Smith A, Plowright L, Hegde A, Aguilar V, Davila W. Obliterative LeFort colpocleisis in a large group of elderly women. Obstet Gynecol 2013;121:279–84.
- Vij M, Bombieri A, Dua A, Freeman R. Long-term followup after colpocleisis: regret, bowel and bladder function. Int Urogynecol J 2014;25(6):811–5. https://doi.org/10.1007/s00192-013-2296-3.
- Koski M, Chow D, Bedestani A, Togami J, Chesson R, Winters C. Colpocleisis for advanced pelvic organ prolapse. Urology 2012;80:542–6.
- Lindau ST, Schumm LP, Laumann EO, et al. A study of sexuality and health among older adults in United States. N Engl J Med 2007;357:762–74.
- Crisp C, Book N, Smith A, Cunkelman J, Mishan V, Treszezamsky A, et al. Body image, regret and satisfaction following colpocleisis. Am J Obstet Gynecol 2013;209:473:e1–7.







