Рак предстательной железы (РПЖ) является одной из наиболее актуальных проблем современной онкологии. Показатели заболеваемости и смертности от данной патологии неуклонно возрастают во всем мире. В США и ряде стран Европы РПЖ занимает первое место в структуре онкологической заболеваемости у мужчин [1]. В России в 2010 году зарегистрировано 26268 новых случаев РПЖ и в структуре онкологической заболеваемости мужского населения в России РПЖ вышел на второе место с показателем заболеваемости 40,2 на 100 000 мужчин. Среднегодовой прирост заболеваемости составил 9,83%, что соответствует первому месту по темпам прироста данного показателя. Неутешительным остается и показатель смертности от РПЖ. Так, в 2010 году в России от данной патологии умерло 9971 мужчин, прирост данного показателя за 10 лет составил 57,56%. Несмотря на улучшение методов диагностики и внедрение ПСА-мониторинга, заболеваемость запущенными формами РПЖ в России остается высокой. Так, по данным 2010 г. локализованный РПЖ диагностирован у 44,8% больных, местно-распространенный и метастатический – у 53,4% пациентов. Стадия заболевания не была установлена у 1,8% больных [2].
Кастрационно-резистентный РПЖ (КРРПЖ) в среднем развивается в течение 15 – 20 месяцев после хирургической или медикаментозной кастрации, а в 5-20% случаев опухоль первично резистентна к гормонам. Критериями КРРПЖ являются:
- Кастрационный уровень тестостерона сыворотки (менее 1,7 нмоль/л или 50 нг/дл).
- Три последовательных повышения уровня ПСА (с интервалом определения не менее 1 недели), при этом уровень маркера должен увеличиться более чем на 50% от надира и не должен быть менее 2,0 нг/мл.
- Если больному проводили максимальную андрогенную блокаду, необходимо отменить антиандроген и через 4 недели зафиксировать «синдром отмены» [3].
- Прогрессирование костных или висцеральных метастазов: появление или увеличение числа (на 2 и более) очагов при сцинтиграфии или увеличение мягкотканных метастазов по критериям RECIST [2].
«Кастрационно-резистентный» или «кастрационно-рефрактерный» РПЖ – процесс, рефрактерный к кастрационной терапии, но сохраняющий чувствительность к гормонам и отвечающий на гормональную терапию 2-й линии (отмена антиандрогена, эстрогены, кетоконазол и др.). Определения же «андронен-независимый» или «гормон-рефрактерный» рак используются для описания процесса, резистентного к воздействию гормонов и любым вариантам гормональной терапии [4].
В основе формирования КРРПЖ лежит нарушение регуляции андрогенных рецепторов (АР). Измененные АР редко встречаются в опухолях, не подвергавшихся лечению, что позволяет говорить о влиянии гормональной терапии на появление изменений в АР [4].
Для понимания механизмов развития гормонорезистентности важным является определение первичного или вторичного ее характера. Четких критериев разделения первичнои вторичнорезистентных форм опухоли на сегодняшний день нет, а существующие различия базируются только на сугубо клинических признаках. К первичным формам относят новообразования, которые либо изначально не реагируют на гормональное лечение либо, если прогрессирование развивается в течение нескольких месяцев после первичного ответа. Вторичная гормонорезистентность развивается как следствие длительной (успешной на начальных этапах) гормонотерапии [5].
Доказано, что первичный или вторичный характер гормонорезистентности опухоли напрямую зависит от типа образующих ее клеток [5]. В клеточный состав тканей предстательной железы входят нейроэндокринные клетки (НЭК), которые способны осуществлять паракринную регуляцию секреторных клеток. Эти клетки экспрессируют хромогранин-А, нейронспецифическую энолазу, серотонин и другие нейропептиды. Для пациентов с такими опухолями характерно снижение уровня ПСА в ткани предстательной железы и повышение уровня хромогранина А. Это связано с увеличением количества нейроэндокринных клеток, экспрессирующих хромогранин [6]. Малигнизируясь, эти клетки могут формировать 3 типа злокачественной нейроэндокринной дифференцировки (НЭД) [5]:
1. Фокальная НЭД аденокарциномы предстательной железы.
НЭД в первичной ацинарной аденокарциноме представлена редкими одиночными НЭК, располагающимися в слое базальных клеток железистых структур, но в 5-10% случаев она может быть представлена мультифокальными колониями. Прогностическое значение подобного фокального усиления НЭД гормоно-чувствительного РПЖ остается противоречивым. Одни авторы демонстрируют достоверную негативную значимость НЭД [7], другие не подтверждают этих данных [8]. Однако все единодушны в том, что усиление фокальной НЭД приобретает независимую негативную прогностическую значимость при прогрессировании РПЖ и особенно при развитии гормонорезистентности [9]. Это подтверждается и при оценке уровня нейропептидов крови (хромогранина А и нейрон-специфической энолазы) [10], а также при оценке уровня экспрессии их генов в НЭК [11]. Таким образом, при гормонотерапии определение уровня хромогранина А, бомбезина и нейрон-специфической энолазы может быть полезным в диагностике гормонорезистентности, особенно при низких уровнях ПСА [10].
2. Карциноидная опухоль. Это крайне редко встречающийся вариант опухоли предстательной железы. Имеет строение типичного карциноида легких, экспрессирует хромогранин А и синаптофизин, не продуцирует ПСА. Может протекать на фоне ацинарной аденокарциномы [12]. Прогноз не ясен вследствие единичных сообщении по данной проблеме.
3. Мелкоклеточная карцинома. Встречается в 1% случаев РПЖ. Имеет агрессивное течение, чаще выявляется в поздних стадиях с висцеральным метастазированием. Может сопровождаться паранеопластическим синдромом. Чаще развивается после гормональной терапии ацинарной аденокарциномы [13]. В самой большой серии (95 случаев), опубликованной Wang W. и Epstein JI., среднее время от диагностики первичной ацинарной аденокарциномы до развития мелкоклеточной карциномы составило 25 месяцев (от 1 до 300 месяцев) [14]. Эта форма НЭД РПЖ требует дифференциальной диагностики с низкодифференцированной ацинарной аденокарциномой, так как часто протекает на ее фоне. В большинстве случаев может помочь иммуно-гистохимическое исследование – маркеры НЭК мелкоклеточной карциномы будут позитивны. Маркеры секреторных клеток – АР и ПСА должны быть негативны. Однако в силу разных обстоятельств подобная панель может полностью не совпадать или соответствовать только частично. Поэтому на сегодняшний день ведущим для диагноза остается морфологическая картина [14].
Прогноз течения мелкоклеточной карциномы предстательной железы плохой, выживаемость этих больных не превышает 1 года. Гормональная терапия неэффективна. Некоторые работы демонстрируют ответ на системную химиотерапию, однако, с кратковременной эффективностью [15].
НЭД РПЖ позволяет объяснить еще один из возможных механизмов развития гормонорезистентности. НЭК за счет своей секреторной активности могут осуществлять паракринную стимуляцию опухолевого процесса. Они целенаправленно выделяют многие регуляторные пептиды: сосудистый эндотелиальный фактор роста (VEGF), трансформирующий фактор роста альфа (TGF-α), Bcl-2, бомбезин, серотонин, интерлеикин-6, мидкин и другие нейропептиды. Экспрессия рецепторов этих молекул найдена в ацинарных клетках опухоли [9]. Данные факторы обеспечивают, как минимум, три патогенетических пути гормонорезистентности РПЖ:
1. За счет секреторных пептидов НЭК осуществляется стимуляция транскрипционной активности АР перечисленными выше андроген-независимыми путями [16].
2. Блокирование апоптоза как следствие секреции Bcl-2, уровень которого коррелирует с выраженностью НЭД [11]. Антиапоптотической активностью также обладают бомбезин и кальцитонин [6].
3. НЭК способны активировать процессы ангиогенеза, так как являются основными продуцентами VEGF [15]. Количество НЭК продемонстрировало прогностическую значимость для оценки плотности неоваскуляризации [17]. Также была продемонстрирована корреляция между экспрессией VEGF и микрососудистой плотностью, степенью дифференцировки, стадией заболевания и развитием гормонорезистентности [18].
В процессе НЭД важную роль играет провоспалительный цитокин-фактор ингибирования миграции макрофагов. Повышение его уровня в сыворотке крови коррелирует с агрессивностью рака предстательной железы. Фактор ингибирования миграции макрофагов, активно выделяясь в процессе НЭД раковых клеток, способствует прогрессированию заболевания и его рецидивированию, в особенности после проведенной антиандрогенной терапии. Также фактор может угнетать апоптоз раковых клеток, индуцированный химиопрепаратами паклитаксел и таксигаргин [19].
Также известно, что трансформирующий фактор роста альфа участвует процессе нейроэндокринной дифференцировки клеток рака предстательной железы типа DU145. Более того, трансформирующий фактор роста альфа способствует повышению резистентности этих клеток к химиотерапии цисплатином [20]. В клетках «агрессивного» рака предстательной железы обнаруживается повышенное содержание белка мидкина, причем одновременно определяется повышение маркера НЭД хромогранина А и тубулина бета3. Поэтому с высокой вероятностью можно предположить, что мидкин вовлечен в процесс НЭД [21].
НЭК, экспрессирующие специфические маркеры (хромогранин А, нейрон-специфическую энолазу, серотонин и другие нейропептиды), встречаются как в нормальной ткани предстательной железы, так и на всех стадиях рака [22]. Гипотетически они присутствуют в ткани РПЖ всегда, однако практически их идентификация затруднена и может быть осуществлена либо при иммуногисто-химическом исследовании (хромогранин А, серотонин и другие нейропептиды), либо при электронной микроскопии. Частота выявления НЭК зависит от количества, полученного для исследования материала, качества его обработки, полноты диагностической иммуно-гистохимической панели [9]. Исследование Bocan E.V. и соавторов продемонстрировало, что в образцах ткани рака предстательной железы количество НЭК значительно выше такового в образцах ткани с ДГПЖ [23].
При усилении НЭД на поверхности раковых клеток увеличивается количество соматостатиновых рецепторов. Потому для выявления этого процесса у потенциальных кандидатов для терапии аналогами соматостатина возможно применение метода соматостатин-рецепторной сцинтиграфии с использованием октреотида [24]. По данной теме нами в 2008 году было проведено исследование диагностической значимости Октреотида111In (Октреоскан, «Фарм Синтез», Россия) – синтетического аналога природного нейропептида cоматостатина, меченного 111In. В основе метода лежит связывание Октреотид 111In с соматостатиновыми рецепторами (S2, S5) нейроэндокринных клеток предстательной железы, что позволяет визуализировать их радионуклидной диагностикой. В исследование было включено 5 пациентов КРРПЖ в стадии T3-4N1M1. У 3 пациентов из 5 было выявлено накопление Октреоскана в предстательной железе, у одного больного – в отдаленных метастатических лимфатических узлах (рис.1, 2).
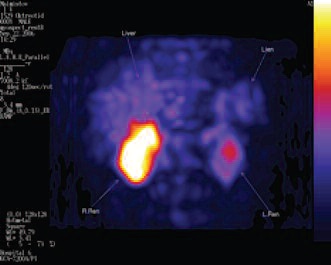
Рис. 1. Выделение препарата Октреоскана почками
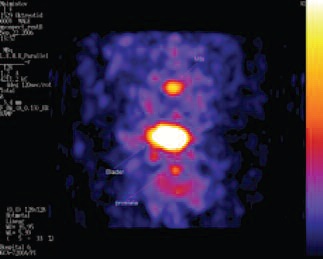
Рис. 2. Накопление препарата Октреоскана в простате и MTS лимфоузлах
КРРПЖ один из немногих сложных онкологических заболеваний, тактика лечения которого вызывает большие разногласия среди ученых и клиницистов всего мира. Связано это с тем, что эффективность большинства традиционных химио-терапевтических агентов при лечении КРРПЖ крайне низкая. С учетом современных разработок в области биологии КРРПЖ в последние годы созданы новые препараты, воздействующие на молекулярные механизмы роста опухоли. Эти препараты демонстрируют значительный терапевтический эффект, доказывают эффективность по увеличению общей выживаемости и повышению качества жизни пациентов, регрессии со стороны пораженных лимфатических узлов, стабилизации костных метастазов, снижению уровня ПСА. В связи с этим усилия исследователей всего мира сфокусированы на поиске наиболее эффективных лекарственных комбинации, которые смогли бы улучшить результаты лечения этой очень тяжелой категории больных [25].
Одним из перспективных направлений в лечении КРРПЖ является назначение комбинированной терапии аналогами соматостатина (октреотид) и дексаметазоном. Соматостатин играет важную регуляторную роль в физиологическом контроле различных органов, в том числе предстательной железы. Рецепторы соматостатина и его аналогов являются потенциальными мишенями при лечении РПЖ. В эксперименте показано, что аналоги соматостатина, такие как октреотид, ингибируют рост клеток предстательной железы, оказывая непрямой антигормональный (за счет обратной связи) и прямой антимитотический эффекты, связанные с ингибированием SSTR 2-5 типов [26]. Потенциальный противоопухолевый эффект аналогов соматостатина может быть связан с торможением клеточного роста и ангиогенеза в опухоли, а также с увеличением интенсивности апоптоза опухолевых клеток. Ингибирующие эффекты на клеточном опухолевом уровне, возможно, основаны на прямом действии, зависящем от экспрессии опухолью рецепторов к соматостатину, и непрямом, имеющем значение в регуляции нормальных клеток, экспрессирующих рецепторы к соматостатину [27]. Прямое действие – ингибирование внутриклеточных тирозинкиназ за счет связывания с рецепторами SSTR-2 и SSTR-5 и снижения пролиферации опухолевых клеток [27]. Непрямое действие является результатом ингибирования секреции факторов роста, таких как инсулиноподобный фактор роста 1 (IGF 1) и трансформирующий фактор роста (TGF). IGF 1 вырабатывается, главным образом, в печени и стромальных клетках предстательной железы. До 90% IGF 1 в крови связано с протеином, связывающим инсулиноподобный фактор роста 3 типа (IGFBP-3). Свободный IGF 1, связываясь с соответствующими рецепторами, которые находятся на эпителиальных клетках предстательной железы, стимулирует их рост и развитие. Под действием плазминогенного активатора класса урокиназ, который вырабатывается раковыми клетками простаты, а также под действием ПСА происходит расщепление IGFBP-3. Это снижает аффинность IGFBP-3 для связывания с IGF 1 и создает благоприятные условия для взаимодействия IGF 1 с соответствующим рецептором, что приводит к дальнейшей прогрессии заболевания. Назначение аналогов соматостатина уменьшает синтез IGF 1, главным образом, в печени. Назначение дексаметазона уменьшает биодоступность IGF 1 в метастатические костные очаги [28].
Соматостатин – ингибирующий пептид с экзокринной, эндокринной, паракринной и аутокринной активностью (выделен в 1973 г.). Включает группы пептидов, содержащих 14 и 28 аминокислот. В настоящее время идентифицировано не менее 5 типов соматостатиновых рецепторов (SSTR 1-5), располагающихся на плазматической мембране клеток. Клетки ряда опухолей и их метастазы экспрессируют рецепторы соматостатина с высокой плотностью, существенно превышающей их плотность на клетках нормальных тканей. Наибольшая экспрессия соматостатиновых рецепторов (2 и 5 типов) наблюдается в нейроэндокринных клетках КРРПЖ [27].
В настоящее время проведен ряд клинических исследований, показывающих эффективность и безопасность применения аналогов соматостатина с дексаметазоном, на фоне медикаментозной кастрации аналогами ГнРГ у больных с КРРПЖ.
Koutsilieris M. et al. в исследовании с участием 11 больных КРРПЖ оценивали эффективность комбинированной терапии трипторелином (3,75 мг), дексаметазоном и ланреотидом (30 мг). У 8 из 11 (72,7%) пациентов было зарегистрировано уменьшение ПСА на 50% и более. Все пациенты отметили ослабление интенсивности болевого синдрома и улучшение соматического статуса. Общая выживаемость составила 18 месяцев, общая средняя продолжительность времени до прогрессирования была равна 7 месяцам [29].
Koutsilieris M. et al. в исследовании с участием 38 больных кастрационнорезистентным РПЖ оценивали эффек-тивность комбинированной терапии аналогом ГнРГ, дексаметазоном и депо октреотидом (20 мг). У 23 из 38 больных (60,5%) отмечен клинический ответ (снижение ПСА на 50% и более); стабилизация (прекращение роста ПСА) и прогрессия болезни (рост ПСА) отмечены у 9 (21%) и 7 (18,4%) соответственно. У 47,7% пациентов с клиническим ответом не зарегистрировано снижения ПСА до нормального уровня. Средняя продолжительность времени до достижения ПСА исходного уровня составило 12 месяцев, средняя продолжительность времени до прогрессирования была равна 7 месяцам, общая выживаемость составила 18 месяцев [30].
Dimopoulos M.A. et al. в рандомизированном исследовании с участием 40 больных кастрационно-резистентным раком предстательнои железы сравнивали эффективность полихимиотерапии (эстрамустин, этопозид) с комбинированной терапией диферелином (3,75 мг), аналогом соматостатина ланреотидом (30 мг) и дексаметазоном. Снижение ПСА на 50% и более зарегистрировано у 45% и 44% пациентов соответственно (р>0,05). Частичный клинический ответ на лечение имел место в 29% и 30% соответственно (р>0,05). Не отмечено значимых различий в изменениях соматического статуса и интенсивности болевого синдрома. С достоверно более высокой частотой в группе, получавшей химиотерапию, отмечались проявления гематологической токсичности (80% больных). Нарушение толерантности к глюкозе чаще развивалось среди пациентов, получавших гормонотерапию (22% больных). Общая выживаемость в первой группе составила 18,8 месяца, во второй – 18 месяцев (р>0,05). Общая средняя продолжительность времени до прогрессирования была равна 6 и 4 месяцам соответственно, а среди пациентов, у которых на фоне лечения отмечено снижение ПСА, 8 и 7,7 месяцам соответственно (р>0,05). Авторы полагают, что новый вид комбинированного лечения с включением аналога ГнРГ, аналога соматостатина и дексаметазона имеет эффективность, аналогичную таковой при стандартной химиотерапии, но значительно лучше переносится [ 31].
Di Siverio F. et al. в исследовании с участием 10 больных кастрационно-резистентным РПЖ оценивали эффективность комбинированной терапии аналогом ГнРГ, этинилестрадиолом и ланреотидом (30 мг). У 9 из 10 больных (90%) отмечен объективный клинический ответ (снижение ПСА на 50% и более). У 3 (30%) пациентов зарегистрировано снижение ПСА до нормального уровня. Все пациенты отметили ослабление интенсивности болевого синдрома и улучшение соматического статуса [12].
Mitsiades C.S. et al. в рандомизированном исследовании с участием 38 пациентов кастрационно-резистентным метастатическим РПЖ сравнивали эффективность зометы (группа I) с сочетанным применением депо октреотида (20 мг) и дексаметазона против использования зометы в режиме монотерапии(группа II). Все пациенты получали аналоги ГнРГ. Клинический ответ на лечение (снижение ПСА на 50% и более) имел место у 13 из 20 больных (65%) группы I. В группе II снижение ПСА не отмечено. Таким образом, комбинированная терапия оказалась более эффективной [28].
Mitsiades C.S. et al. в рандомизированном исследовании с участием 38 пациентов кастрационно-резистентным метастатическим РПЖ сравнивали эффективность зометы (группа I) с сочетанным применением депо октреотида (20 мг) и дексаметазона против использования зометы в режиме монотерапии(группа II). Все пациенты получали аналоги ГнРГ. Клинический ответ на лечение (снижение ПСА на 50% и более) имел место у 13 из 20 больных (65%) группы I. В группе II снижение ПСА не отмечено. Таким образом, комбинированная терапия оказалась более эффективной [28]. Ганов Д.И., Варламов С.А. в 2011 году опубликовали результаты терапии по аналогичной схеме 15 больным КРРПЖ. Снижение уровня ПСА отмечено в 60% случаев, стабилизация – 26,7%. Прогрессирование отмечено у 13,3% больных. Снижение градации боли отмечено у 80% больных. Общая средняя продолжительность времени до прогрессирования составила 8 мес. Следует отметить, что данный режим терапии отличают весьма удовлетворительная переносимость, отсутствие тяжелых токсических побочных эффектов. В связи с этим особенно оправдано применение данного режима у пожилых пациентов с отягощенным соматическим статусом [32].
Таблица 1. Результаты сравнительного исследования применения аналогов соматостатина до и после ХТ
| Параметр | До химиотерапии | После химиотерапии | p |
|---|---|---|---|
| Число больных КРРПЖ (T3-4) | 36 | 30 | |
| N+/M+ | 4/29 | 6/24 | |
| Возраст (лет) | 68,8±7,7 | 66,3±8,5 | 0,18 |
| ПСА (нг/мл) | 120,3±200,9 | 414,5±801,4 | 0,0014 |
| Среднее число курсов ХТ | - | 6 (1-20) | |
| Число терапевтических циклов | 6,8±3,3 | 5,9±3,3 | |
| Снижение ПСА ≥50% | 14 (38,9%) | 8 (26,7%) | 0,29 |
| Снижение ПСА ≥80% | 6 (16,7%) | 2 (6,7%) | 0,22 |
| Средняя продолжительность ПСА ответа (мес.) |
7 (2-13) | 5 (1-10) | 0,43 |
| Стабилизация (снижение ПСА менее 50%) |
15 (41,7%) | 16 (53,3%) | >0,05 |
| Прогрессия | 7 (19,4%) | 6 (20%) | >0,05 |
Тем не менее, поиск новых препаратов и методов лечения КРРПЖ постоянно продолжается. Hashimoto K. и соавт. провели сравнительное исследование эффективности лечения КРРПЖ золедроновой кислотой и аналогами соматостатина (октреотидом и пасиреотидом). Для исследования использовались нейроэндокринные аллографты, введенные трансгенным мышам и их клеточные линии. Применялись следующие схемы лечения: монотерапия золедроновой кислотой, монотерапия октреотидом, монотерапия пасиреотидом, комбинация золедроновой кислоты с октреотидом. Комбинация золедроновой кислоты с пасиреотидом. При оценке результатов было выявлено, что монотерапия золедроновой кислотой, а также терапия ее комбинацией с октреотидом и пасиреотидом вызывает более выраженное подавление роста опухолевых клеток in vivo, в отличие от монотерапии октреотидом и пасиреотидом. Это обусловлено механизмами индукции апоптоза и угнетения клеточного цикла. In vitro золедроновая кислота продемонстрировала времяи дозозависимый эффект угнетения пролиферации нейроэндокринных опухолевых клеток. Октреотид и пасиреотид подобного эффекта не показали. In vitro также отмечено свойство золедроновой кислоты подавлять миграцию нейроэндокринных клеток. Авторы предполагают, что золедроновую кислоту возможно применять на ранних этапах заболевания, чтобы контролировать нейроэндокринные клетки, предотвращая перерождение в КРРПЖ [33].
Таблица 2. Эффективность Октеотида-депо у пациентов с нормальным и повышенным ХгА (нмоль/л)
| Группы | Число больных (n) | Исходный ХгА (нмоль/л) | Число ответчиков | ||
|---|---|---|---|---|---|
| Полный ответ (снижение ПСА ≥50%) | Частичный ответ (снижение ПСА менее 50%) | Без ответа | |||
| I | 10 | 5,3 | 50% (n=5) | 40% (n=4) | 10% (n=1) |
| II | 12 | 1,9 | 8% (n=1) | 8% (n=1) | 84% (n=10) |
Таблица 3. Различия в степени снижения сХгА (%) при комбинированной терапии
| Снижение сХгА (%) | |
|---|---|
| Ответчики (n = 11) | Не ответчики (n = 11) |
| 76% | 24% |
Таблица 4. Различия в степени снижения ПСА (%) при комбинированной терапии
| Изменение ПСА (%) | |
|---|---|
| Ответчики (n=11) (снижение ПСА) | Не ответчики (n=11) (повышение ПСА |
| 73% | + 27% |
Нами в 2013 году проведено клиническое исследование, целью которого было изучение эффективности и безопасности комбинированной терапии больных КРРПЖ в условиях медикаментозной (аналогами ГнРГ) или хирургической кастрации. В исследование было включено 39 мужчин КРРПЖ, из них 3 месячный этап лечения прошли только 22 мужчин. Местно-распространенный РПЖ (T3-4N0M0) был диагностирован у 3 (13,6%) больных, метастатический (T34N0-1M1) – у 19 (86,4%). В группу I (10 больных) вошли пациенты с повышенным уровнем сывороточного хромогранина А (сХгА › 3 нмоль/л), во вторую (12 больных) – пациенты с нормальным уровнем сХгА. Комбинированная терапия проводилась по следующей схеме: октреотид – депо по 20 мг 1 раз в 28 дней с дексаметазоном в дозе 4 мг в сутки в течение 1 мес., затем дексаметазон назначался в дозе 2 мг в сутки в течение 2 недель, после чего доза дексаметазона уменьшалась до 1 мг в сутки (поддерживающая доза). Так же всем больным КРРПЖ назначали аналоги ГнРГ – за исключением больных с предшествующей хирургической кастрацией. Всем пациентам в ходе лечения определяли сХгА, уровень ПСА. Получены промежуточные результаты. В группе I у 50% пациентов был отмечен полный ответ на проводимую комбинированную терапию, у 40% – частичный и у 10% – ответа не было. В группе II полный ответ был выявлен у 8% больных, частичный – также у 8%, без ответа – у 84% (табл. 2). В связи с малым числом пациентов, различия между группами недостоверны, однако выявлена тенденция превышения уровня начального сХгА у мужчин I группы по сравнению с II группой (р < 0,1, U-критерий).
Из 22 пациентов, получавших комбинированную терапию, сХгА снизился или стабилизировался у 20 (91%) (р< 0,05; парный Т-критерий Вилкоксона). Различия между группами ответчиков и не ответчиков достоверны (р< 0,01) (табл. 3).
У всех ответчиков ПСА снизился или стабилизировался в течение 3 мес. терапии. У всех не ответчиков ПСА устойчиво повышался уже после 1 и 2 мес. лечения (табл. 4).
Различия между ответчиками и не ответчиками также достоверны p<0,001 (U-критерий).
Согласно нашим промежуточным данным комплексная терапия Октреотидом – депо в 50% случаев позволяет добиться ответа или стабилизации процесса при КРРПЖ. Однако полученные данные требуют дальнейших более долгосрочных наблюдений.
ВЫВОДЫ
Работами зарубежных и отечественных авторов показана эффективность и безопасность комбинированной терапии аналогами соматостатина с преднизолоном у больных КРРПЖ. Однако существует необходимость в проведении широкомасштабных рандомизированных исследований, которые бы обеспечили доказательную научную базу применения данного метода лечения при КРРПЖ.
По нашему мнению оправданным является назначение аналогов соматостатина пациентам КРРПЖ:
- При повышенном уровне сывороточного хромогранина А (сХгА › 3 нмоль/л);
- До системной химиотерапии доцетакселом при отсутствии выраженной симптоматики заболевания;
- При прогрессии заболевания после системной химиотерапии доцетаксетом, кабазитакселом и т.д.
Резюме:
Кастрационнорезистентный рак предстательной железы (КРРПЖ) занимает 5-20% из всех случаев рака предстательной железы (РПЖ). В основе формирования КРРПЖ лежит нарушение регуляции андрогенных рецепторов (АР). Измененные АР редко встречаются в опухолях, не подвергавшихся лечению, что позволяет говорить о влиянии гормональной терапии на появление изменений в АР. Одним из перспективных направлений в лечении КРРПЖ является назначение комбинированной терапии аналогами соматостатина (октреотид) и дексаметазоном. Соматостатин играет важную регуляторную роль в физиологическом контроле различных органов, в том числе простаты. Рецепторы соматостатина и его аналогов являются потенциальными мишенями при лечении рака предстательной железы. Аналоги соматостатина, такие как октреотид, ингибируют рост рака простаты в эксперименте, оказывая непрямой антигормональный (за счет обратной связи) и прямой антимитотический эффекты, связанные с ингибированием SSTR 2-5 типов. Потенциальный противоопухолевый эффект аналогов соматостатина может быть связан с торможением клеточного роста и ангиогенеза в опухоли, а также с увеличением интенсивности апоптоза опухолевых клеток.
Пациенты с КРРПЖ получают лечение препаратами 2-ой линии гормонотерапии (эстрогены, кетоконазол), недостаточная эффективность и высокая токсичность которых, побудили ученых искать новые лекарственные препараты. Одним из таких препаратов, является Октреотид-Депо, представляющий собой аналог соматостатина, гормона ингибирующего рост РПЖ прямым и непрямым действием. Работами зарубежных и отечественных авторов доказана высокая эффективность комбинированной терапии КРРПЖ Октреотидом-Депо с дексаметазоном и ее лучшая переносимость, благодаря отсутствию побочных эффектов у большинства пациентов.
ЛИТЕРАТУРА
1. Center MM, Jemal A, Lortet-Tieulent J, Ward E, Ferlay J, Brawley O, Bray F. International variation in prostate cancer incidence and mortality rates. // Eur Urol. 2012. Vol. 61, N 6. P. 53-66.
2. Чиссов В.И., Старинский В.В. Состояние онкологической помощи населению России в 2010 году. Москва, 2011. 106 c.
3. Heidenreich A, Bastian PJ, Bellmunt J, Bolla M, Joniau S, Mason MD, Matveev V, Mottet N, van der Kwast TH, Wiegel T, Zattoni F. Guidelines on prostate cancer EAU. 2012. P. 142-148
4. Волкова М.И. Гормоно-рефрактерный рак предстательной железы: роль гормонотерапии второй линии (отделение урологии ГУ РОНЦ им.Н.Н. Блохина РАМН)ю // Материалы интернет-журнала урологов Беларуси.
5. Носов А.К., Воробьев Н.А. Гормонорезистивный рак предстательной железы. //Практическая онкология. 2008. Т. 9, № 2. С. 104-116
6. Salido M, Vilches J, Roomans GM. Changes in elemental concentrations in LNCaP cells are associated with a protective effect of neuropeptides on etoposide induced apoptosis. // Cell Biol Int. 2004. Vol. 28. Р. 397-402.
7. Yu DS, Hsieh DS, Chen HI, Chang SY. The expression of neuropeptides in hyperplastic and malignant prostate tissue and its possible clinical implications. //J Urol. 2001. Vol. 166. Р. 871-875.
8. Bostwick DG, Qian J, Pacelli A, Zincke H, Blute M, Bergstralh EJ, Slezak JM, Cheng L. Neuroendocrine expression in node positive prostate cancer: correlation with systemic progression and patient survival. // J Urol. 2002. Vol. 168. Р. 1204-1211
9. Abrahamsson P.A. Neuroendocrine cells in tumor growth of the prostate. // Endocr Relat Cancer. 1999. Vol. 6. Р. 503-519.
10. Berruti A, Dogliotti L, Mosca A, Bellina M, Mari M, Torta M, Tarabuzzi R, Bollito E, Fontana D, Angeli A. Circulating neuroendocrine markers in patients with prostate carcinoma. // Cancer. 2000. Vol. 88. Р. 2590-2597.
11. Segal NH, Cohen RJ, Haffejee Z, Savage N. BCL 2 proto oncogene expression in prostate cancer and its relationship to the prostatic neuroendocrine cell. // Arch Pathol Lab Med. 1994. Vol. 118. Р. 616-618.
12. Di Silverio F, Sciarra A. Combination therapy of ethinylestradiol and somatostatin analogue reintroduces objective clinical responses and decreases chromogranin a in patients with androgen ablation refractory prostate cancer. // J Urol. 2003. Vol. 170, N 5. P. 1812–1816.
13. Spieth ME, Lin YG, Nguyen TT. Diagnosing and treating small_cell carcinomas of prostatic origin. // Clin Nucl Med. 2002. Vol. 27. Р. 11-17.
14. Wang W, Epstein JI. Small cell carcinoma of the prostate. A morphologic and immunohistochemical study of 95 cases. // Am J Surg Pathol. 2008. Vol. 32. Р. 65-71.
15. Helpap B. Morphology and therapeutic strategies for neuroendocrine tumors of the genitourinary tract. // Cancer. 2002. Vol. 95. Р. 1415-1420.
16. Jin RJ, Wang Y, Masumori N, Ishii K, Tsukamoto T, Shappell SB, Hayward SW, Kasper S, Matusik RJ. NE 10 Neuroendocrine cancer promotes the LNCaP xenogra growth in castrated mice. // Cancer Research. 2004. Vol. 64. Р. 5489-5495.
17. Grobholz R, Boher MH, Siegsmund M, Jünemann KP, Bleyl U, Woenckhaus M. Correlation between neovascularization and neuroendocrine differentiation in prostatic carcinoma. // Pathol Res Pract. 2000. Vol. 196. Р. 277-284.
18. Borre M, Nerstrom B, Overgaard J. Association between immunohistochemical expression of vascular endothelial growth factor (VEGF), VEGF expressing neuroendocrine differentiated tumor cells, and outcome in prostate cancer patients subjected to watchful waiting. // Clin Cancer Res. 2000. Vol. 6. Р. 1882-1890.
19. Tawadros T, Alonso F, Jichlinski P, Clarke N, Calandra T, Haefliger JA, Roger T. Release of macrophage migration inhibitory factor by neuroendocrine-differentiated LNCaP cells sustains the proliferation and survival of prostate cancer cells. // Endocr Relat Cancer. 2013. Vol.20. P.137-149.
20. Wang J, Zu X, Li Y. TGF-α increases neuroendocrine differentiation and strengthens chemoresistance in prostate cancer DU145 cells. // Zhong Nan Da Xue Xue Bao Yi Xue Ban. 2013. Vol. 38, N 2. P. 142-147.
21. Nordin A, Wang W, Welén K, Damber JE. Midkine is associated with neuroendocrine differentiation in castration-resistant prostate cancer. // Prostate. 2013. Vol. 73, N 6. P. 657-667
22. Noordzij MA, van Steenbrugge GJ, van der Kwast TH, Schroder FH. Neuroendocrine cells in the normal, hyperplastic and neoplastic prostate. // Urol Res. 1995. Vol. 22. Р. 33-41
23. Bocan EV, Mederle O, Sârb S, Minciu R, Agapie D, Raica M. Correlation between histopathological form and the degree of neuroendocrine differentiations in prostate cancer. // Rom J Morphol Embryol. 2011. Vol. 52, N 4. P. 1215-1218.
24. Matei DV, Renne G, Pimentel M, Sandri MT, Zorzino L, Botteri E, De Cicco C, Musi G, Brescia A, Mazzoleni F, Tringali V, Detti S, de Cobelli O.. Neuroendocrine differentiation in castration-resistant prostate cancer: a systematic diagnostic attempt. // Clin Genitourin Cancer. 2012. Vol.10, N 3. P. 164-173.
25. Русаков И.Г., Алексеев Б.Я. Лечение гормонорезистентного рака предстательной железы: роль эстрацита. // Современная онкология. 2004. Т.6, N 3ю С. 116-121.
26. Степанов В.Н., Гориловский Л.М. Рак предстательной железы. // Материалы пленума правления Российского общества урологов, М., 1999, стр. 5-24.
27. Алексеев Б.Я., Каприн А.Д., Нюшко К.М. Роль аналогов соматостатина в лечении больных гормонорефрактерным раком предстательной железы. // Онкоурология. 2011. N 2. С. 84 – 88
28. Mitsiades CS, Bogdanos J, Karamanolakis D, Milathianakis C, Dimopoulos T, Koutsilieris M. Randomized controlled clinical trial of a combination of somatostatin analog and dexamethasone plus zoledronate vs. zoledronate in patients with androgen ablationrefractory prostate cancer // Anticancer Res. 2006. Vol. 26, N 5B. P. 3693–3700.
29. Koutsilieris M, Mitsiades C, Dimopoulos T, Ioannidis A, Ntounis A, Lambou T. A combination therapy of dexamethasone and somatostatin analog reintroduces objective clinical responses to LHRH analog in androgen ablation-refractory prostate cancer patients. // J Clin Endocrinol Metab. 2001. Vol. 86, N 12. P. 5729-5736.
30. Koutsilieris M, Mitsiades CS, Bogdanos J, Dimopoulos T, Karamanolakis D, Milathianakis C, Tsintavis A. Combination of somatostatin analog, dexamethasone, and standard androgen ablation therapy in stage D3 prostate cancer patients with bone metastases // Clin Cancer Res. 2004. Vol. 10, N 13. P. 4398–4405.
31. Dimopoulos MA, Kiamouris C, Gika D, Deliveliotis C, Giannopoulos A, Zervas A, Alamanis C, Constantinidis C, Koutsilieris M. Combination of LHRH analog with somatostatin analog and dexamethasone versus chemotherapy in hormone-refractory prostate cancer: a randomized phase II study // Urol. 2004. Vol. 63, N 1. P.120–125.
32. Ганов Д.И., Варламов С.А. Опыт применения октреотида у пациентов с кастрационно-рефрактерным раком предстательной железы. //Онкоурология. 2011. N 4. C. 71 – 73
33. Hashimoto K, Masumori N, Tanaka T, Maeda T, Kobayashi K, Kitamura H, Hirata K, Tsukamoto T. Zoledronic acid but not somatostatin analogs exerts anti-tumor effects in a model of murine prostatic neuroendocrine carcinoma of the development of castrationresistant prostate cancer. // Prostate. 2013. Vol.73, N 5. P. 500-511.







