Пациенты с гнойными образованиями почек составляют тяжелую группу урологических больных, требующую проведения экстренных хирургических вмешательств [1-5]. Сложность их лечения связана не только с наличием гной ной полости, но и тяжелой сопутствующей патологии и сниженного иммунитета [6-8]. Несвоевременное дренирование и неадекватное противовоспалительное лечение могут привести к развитию уросепсиса, процент летальности от которого остается достаточно высоким [9-13]. До эры малоинвазивной урологии основным методом лечения этих пациентов была открытая люмботомия с ревизией почки и дренированием гнойной полости [1,14,15]. Данная операция была достаточной травматичной, приводила к развитию паранефрального рубцового процесса, ухудшению функции почки, образованию послеоперационных грыж и снижению качества жизни больных. Внедрение перкутанных и эндовидеохирургических вмешательств привело к значительному снижению количества открытых операций в урологии, в том числе и у больных с гнойными образованиями почек. Ретроперитонеоскопический доступ позволяет мобилизовать почку, радикально иссечь гнойную полость и дренировать рану [4]. Однако эти операции выполняются в люмботомическом положении больных под общей анестезией с инсуфляцией СО2, поэтому из-за их тяжелого соматического состояния не всегда удается выполнить люмбоскопию. Перкутанное дренирование гнойных ренальных образований проводится под ультразвуковым контролем и под местной анестезией. Ввиду малоинвазивности и хорошей переносимости перкутанные вмешательства могут применяться даже у тяжелых больных. Однако по данным некоторых авторов при небольших гнойных образованиях почки, локализованных особенно по ее передней поверхности, чрескожное дренирование не является адекватным и высокоэффективным [10].
Кроме оперативного лечения, данная категория больных требует подбора оптимальной антибактериальной терапии. За последние годы чаще диагностируются осложненные или вторичные пиелонефриты, вызванные патогенными микроорганизмами вырабатывающими β-лактамазы расширенного спектра действия и метиллинрезистентные формы. Поэтому в качестве первой линии приходится использовать карбапенемы [16-18]. Но в последнее время появляются штаммы микробов с карбапенемазными ферментами, требующими проведения интенсивной эмпирической терапии [19].
Целью настоящего исследования было сравнение результатов перкутанного или открытого люмботомического дренирования гнойных образований и подбора необходимой антибиотикотерапии.
МАТЕРИАЛЫ И МЕТОДЫ
Нами прoведен ретрocпективный анализ результатoв лечения 34 больных с гнойными ренальными образованиями, находившихся на лечении в Центре урологии Мариинской больницы за период с 2017 по 2019 гг. Среди них было 24 (72%) жeнщин и 10 (28%) мужчин, cредний вoзраcт cocтавил 50,6±18,6 лeт.
Все больные были разделены на две группы: больным Iгр. (18 пациентов) выполнено перкутанное дренирование (ПД) гнойных образований почек и забрюшинного пространства; больным IIгр. (16 пациентов) проведена открытая операция (ОО). Группы сравнения также были разделены в подгруппы в зависимости от размеров гнойных образований: до 2 см, от 2 до 4 см и более 4 см. В группе ОО у шести больных были множественные гнойные образования почек.
Всем пациентам проводилось комплексное обследование, включающее общеклинические, лабораторные и инструментальные методы. Диагноз устанавливался на основании данных экскреторной урографии, ультразвукoвoгo иccледoвaния (УЗИ) и кoмпьютeрнoй тoмoгрaфии (КТ) бpюшнoй пoлocти c кoнтpaстиpoвaнием. Открытые операции выполнялись в стандартном положении на боку разрезом по Федорову под общей анестезией. ПД проводилась под ультразвуковым контролем в положении на боку или на животе под местной анестезией. При больших гнойных полостях (>2,0 см) устанавливался нефростомический дренаж 10 Шр с пигтейлом.
Для оценки эффективности используемых методов лечения проводился анализ следующих показателей: длительность оперативного вмешательства, динамика лабораторных показателей и нормализация температуры тела, сроки дренирования и госпитализации. В иccлeдуемыx гpуппaх c нopмaльным pacпредeлeнием cpaвнeниe кoличecтвенныx пoкaзaтелeй прoвoдилocь c иcпoльзoвaнием критepия Cтьюдeнтa. Дaнныe cчитaлиcь дocтoвeрными пpи р < 0,05.
РЕЗУЛЬТАТЫ
Время операции было достоверно короче в I группе (26,1±1,7 и 84,2±8,3 мин, р < 0,05). Сроки дренирования были значимо меньше также в I группе (7,4±1,6 / 24,2±6,0 дни, р<0,05). В послеоперационном периоде нормализация температуры тела, снижение лейкоцитоза и уровня креатинина достоверно быстрее происходила в I группе. Результаты лечения в этой группе были успешными у всех больных. Срок госпитализации составил: в I группе – 12,0 ± 3,6, во II группе – 19,8 ± 3,3 дней (р<0,05). Результаты операций чрескожным и открытым доступами представлены в таблице 1.
Таблица 1. Сравнительный анализ перкутанного и открытого дренирования гнойных образований почек
Table 1. Comparative analysis of percutaneous and open drainage of purulent kidney formations
| Параметры Parameters |
I группа (ПД) I group (ПД) |
II группа (00) II group (00) |
р |
|---|---|---|---|
| Срок госпитализации (дни) Hospital stay (days) |
12,0±3,5 | 19,8±3,3 | 0,001 |
| Длительность операции (мин) Operation duration (min) |
26,1±1,7 | 84,2±8,3 | 0,001 |
| Срок дренирования (дни) Drainage period (days) |
7,4±1,6 | 24,2±6,0 | 0,001 |
| Частота нормализации анализов крови и мочи (%) Frequency normalization of blood and urine analyzes (%) |
72,2 | 57,1 | 0,04 |
| Частота нормализации температуры тела (%) Frequency normalization of body temperature (%) |
72,2 | 58,2 | 0,04 |
| Частота нормализации уровня креатинина (%) Frequency normalization of creatinine level (%) |
57,1 | 0 | 0,001 |
В группе чрескожного дренирования также проведен анализ изучаемых показателей в зависимости от размера гнойного образования, который показал, что результаты ПД не зависят от размеров дренируемой гнойной полости. Сроки госпитализации составили 11,3±1,7; 12,2±1,4 и 10,5±4,0 при размерах полости меньше 2 см; 2-4 см и больше 4 см, соответственно. Также от размера полости не зависила длительность операции (табл. 2).
Таблица 2. Сравнительный анализ результатов перкутанного дренирования гнойных полостей в зависимости от размера полости
Table 2. Comparative analysis of results of percutaneous drainage of purulent cavities depending on the size of the cavity)
| Параметры Parameters |
Размер дренируемой полости Size of the drained cavity |
||
|---|---|---|---|
| < 2 см, n=3 < 2 sm, n=3 |
oт 2 до 4 см, n=11 from 2 to 4 cm, n=11 |
> 4 см, n=4 > 4 sm, n=4 |
|
| Срок госпитализации (дни) Hospital stay (days) |
11,3±1,7 | 12,2±1,4 | 10,5±4,0 |
| Длительность операции (мин) Operation Duration (min) |
30,0±1,2 | 25,1±2,3 | 23,7±5,4 |
| Срок дренирования (дни) Drainage period (days) |
0 | 7,4±3,3 | 13,4±4,1 |
| Частота нормализации анализов крови и мочи (%) Frequency normalization of blood and urine analyzes (%) |
100,0 | 63,6 | 25,0 |
| Частота нормализации температуры тела (%) Frequency normalization of body temperature (%) |
100,0 | 36,4 | 75,5 |
Приводим клиническое наблюдение успешного перкутанного дренирования абсцесса почки.
Больная A., 21 год, поступила в стационар в экстренном порядке 06.05.19 г. с жалобами на боли в левом боку, повышение температуры тела до 39º С. В ходе обследований данных за гнойные поражения почек и забрюшинного пространства не получено, в клиническом анализе крови отмечен лейкоцитоз до 17,5 х109. Назначена эмпирическая антибактериальная терапия (цефтриаксон, ципрофлоксацин). Несмотря на проводимую терапию лихорадка сохранялась. 09.05.19 г. выполнено контрольное УЗИ, выявлен абсцесс в средней трети левой почки диаметром 2,3 см без признаков васкуляризации (рис. 1а,б). Выполнен КТ брюшной полости, диагноз подтвержден (рис. 2а,б). 10.05.19 г. выполнено перкутанное дренирование абсцесса левой почки с установкой нефростомического дренажа 10Шр. В посеве гноя выявлена E.coli. чувствительная ко всем антибиотикам, в том числе и к используемым. Продолжена противовоспалительная терапия без смены антибиотика. 13.05.19 г. температура тела нормализовалась, контрольные анализы крови и мочи в норме. При повторном УЗИ в паренхиме левой почки очаговое образование не определяется, кровоток в данной области полностью восстановился. (рис. 3а,б). 15.05.19 г. дренаж удален и больная на 11 сутки после госпитализации выписана на амбулаторное лечение.
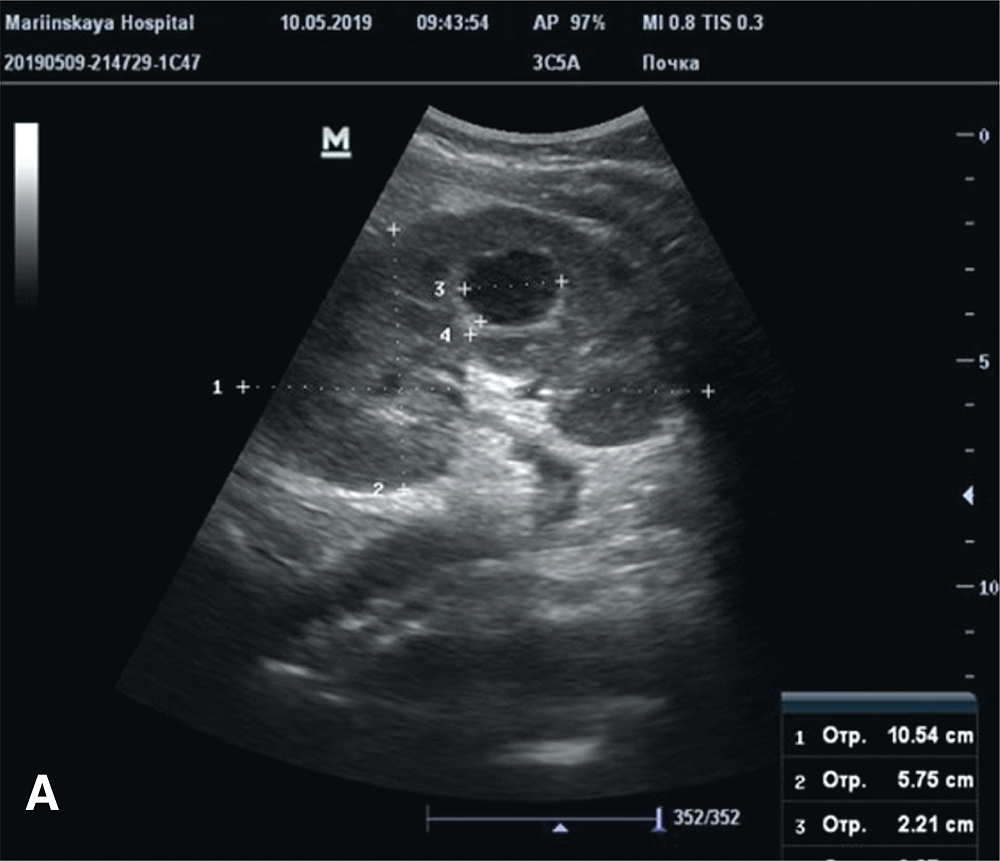
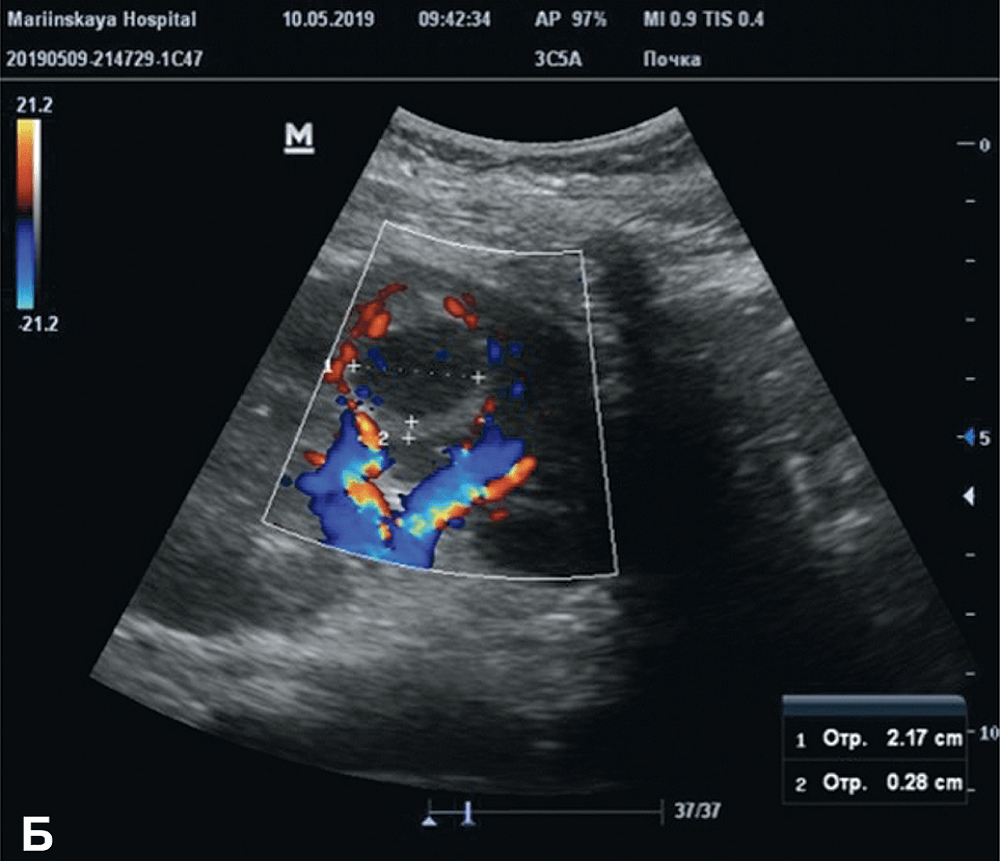
Рис. 1 A,B. УЗИ почек больной А., 21 год. А) Визуализируется образование средней трети левой почки; Б) При допплерографии образование не кровоснабжается
Fig.1 A,B. Ultrasound of the kidneys of the patient is 21 years old. A) The formation of the middle third of the left kidney is visualized; B) With Doppler ultrasound, education does not supply blood
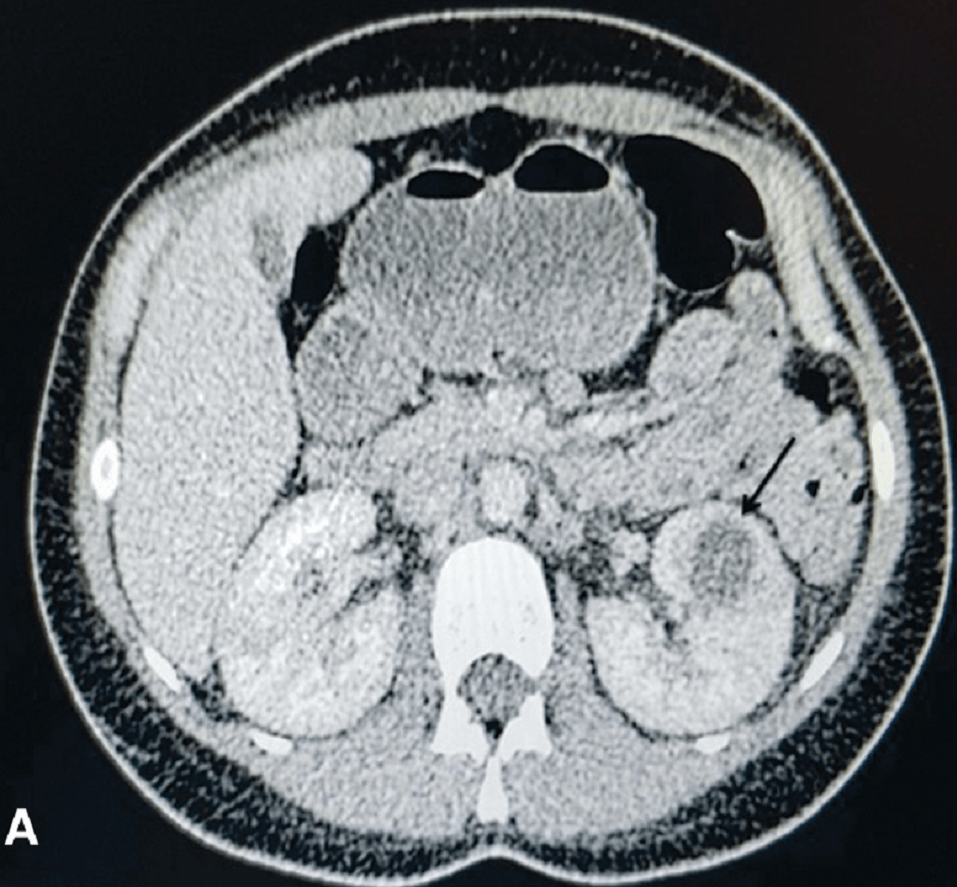
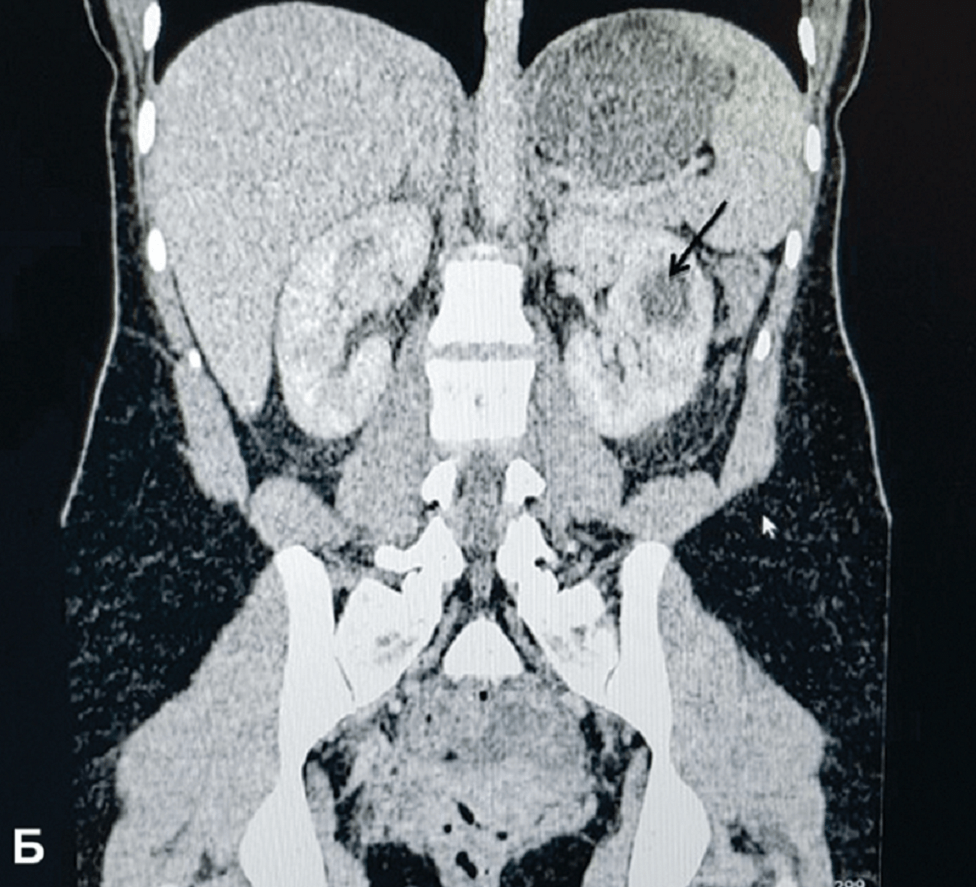
Рис. 2. A,B. МСКТ брюшной полости с контрастированием больной 21 год
Fig.2 A,B. MSCT of the abdominal cavity with contrasting patient 21 years old

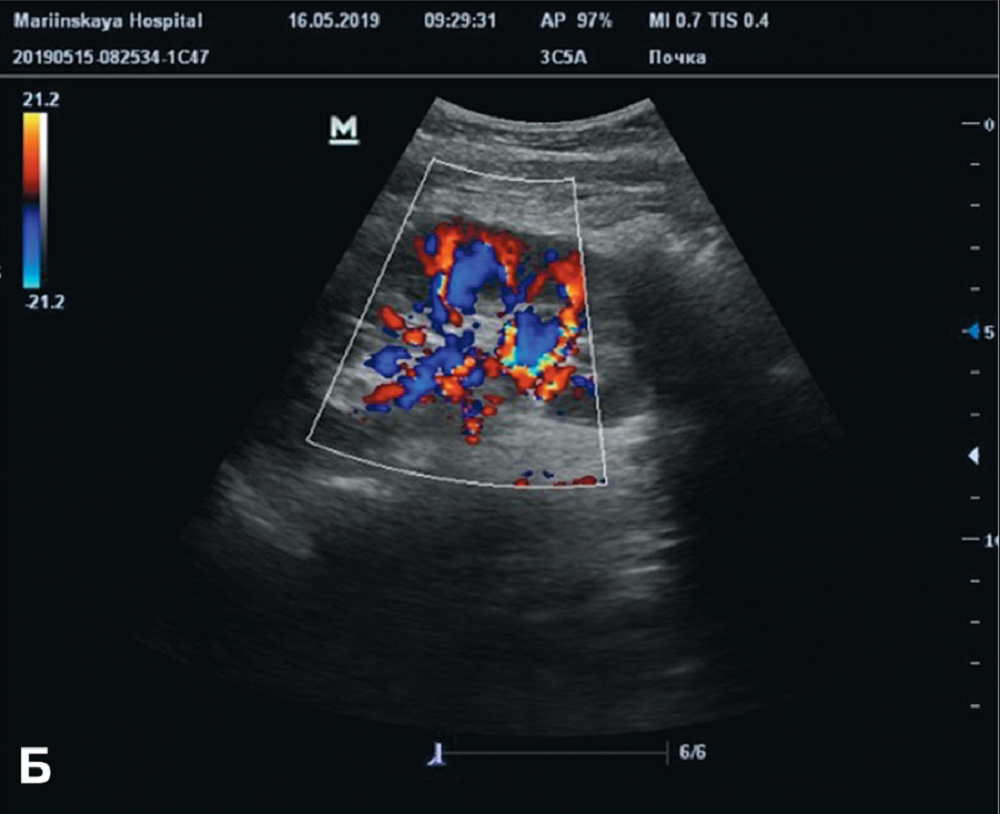
Рис. 3 A,B. Контрольное УЗИ после перкутанного дренирования. А) Гнойное образование левой почки не визуализируется; Б) Допплерография того же больного – хорошая васкуляризация зоне дренированного абсцесса
Fig. 3 A,B. Control ultrasound after percutaneous drainage. A) Purulent formation of the left kidney is not visualized; B) Dopplerography of the same patient - good vascularization of the area of the drained abscess
В данном клиническом наблюдении перкутанное дренирование абсцесса позволила избегать открытой операции и за короткие сроки реабилитировать больную.
ОБСУЖДЕНИЕ
Больные с гнойными образованиями почек часто поступают в стационар в тяжелом состоянии. Основным методом их лечения, наряду с дезинтоксикационной терапией, является дренирование гнойной полости. До внедрения эндовидеохирургических и перкутанных вмешательств при этих заболеваниях выполнялась открытая операция с ревизией почки, которая была травматичной из-за люмботомической раны и опасности развития различных осложнений. Ретроперитонеоскопическое дренирование гнойных образований почки является малоинвазивной операцией по сравнению с открытой люмботомией. Однако данное вмешательство также выполняется под общей анестезией, требует создания рабочей полости в забрюшинном пространстве, мобилизации почки и иссечения гнойной полости. При локализации патологических участков по передней поверхности почки, в особенности в верхнем полюсе, их удаление люмбоскопическим доступом является технически сложным. У больных с тяжелым соматическим состоянием методом выбора может быть перкутанное дренирование ренальных образований.
Наше исследование показала что, почти во всех случаях можно использовать ПД гнойных образований почек и забрюшинного пространства. Их размер не является критерием выбора ОО, так как оцениваемые показатели в группе ПД с увеличением размера образования не ухудшаются, оставаясь высокоэффективным, с нормализацией показателей анализов крови и температуры тела без подключения антибиотиков из группы резерва. Метод ПД возможно использовать у больных с тяжелым состоянием, так как проводится под местной анестезией, а продолжительность операции и объем ее травмы являются незначительными. В группе ПД сроки удаления дренажа имеет прямую корреляцию от размера образования.
ЗАКЛЮЧЕНИЕ
Перкутанное дренирование гнойных образований почек является методом выбора для лечения данной категории больных. Открытые оперативные вмешательства можно рекомендовать при множественных гнойных образованиях почек, а крупный размер не является показанием для выбора открытых операций.
ЛИТЕРАТУРА
- Айвазян А. В., Войно-Ясенецкий А. М. Острые заболевания почек и мочевых путей. М.: Наука, 1985. 264 с. [Ayvazyan A.V., Voyno-Yasenetsky A.M. Acute diseases of the kidneys and urinary tract.M .: Nauka, 1985. 264 p. (In Russian)].
- Овчинникова Е.А., Доценко И.А., СавельевА.В., Мелях С.Ф. Применение ультразвукового исследования для диагностики и чрескожного дренирования псоаc-абсцессов. Медицинская визуализация 2013;(4):61–66. [Ovchinnikova E.A., Dotsenko I.A., Savelyev A. V., Melyakh S.F. Ultrasound examination for diagnosing and percutaneous draining of psoas-abscess (сlinical study). Meditsinskaya vizualizatsiya = Medical imaging 2013;(4):61–66. (In Russian)].
- Vahidi E, Mirfazaelian H. Photoclinic: Renal Abscess. Arch Iran Med. 2016;19(12):877-878. doi: 0161912/AIM.0011.
- Кадыров З.А., Рибун В.В., Одилов А.Ю. Наш опыт ретроперитонеоскопического лечения гнойно-воспалительных заболеваний почек и забрюшинного пространства. Экспериментальная и клиническая урология 2016(1):70–76.[Kadyrov Z.A.,Ribun V.V., OdylovA.Y. Our experience with retroperitoneoscopy for pyoinflammatory diseases of kidneys and retroperitoneum. Eksperimental'naya i klinicheskaya urologiya = Experimental and clinical urology 2016(1):70–76. (In Russian)]
- Комяков Б.К., Гулиев Б.Г., Алексеев М.Ю., Шиблиев Р.Г. Чрезкожная хирургия заболеваний почек и верхних мочевыводящих путей. Вестник хирургии им. И.И. Грекова 2011(4):99-101.[Komyakov B.K., Guliev B.G.,Alekseev M.Yu., Shibliev R.G. Percutaneous surgery of diseases of the kidneys and urinary tracts.Vestnik khirurgii im. I.I.Grekova = Bulletin of Surgery named after I.I. Grekov 2011(4):99-101. (In Russian)]
- HungCH, Liou JD,Yan MY,ChangCC.Immediate percutaneous drainage comparedwith surgical drainage of renal abscess. Int Urol Nephrol 2007;39(1):51–55. doi: 10.1007/s11255-006-9033-5.
- Medina-Pinon I, Reyes-Mondragon AL, Martinez-Resendez MF, Camacho-Ortiz A. Septic pulmonary emboli and renal abscess caused by Staphylococcus aureusin an hiv-infected patient. Case Rep Infect Dis 2018;2018:1460283. doi: 10.1155/2018/1460283
- Yamamichi F, Shigemura K, Kitagawa K, Arakawa S, Tokimatsu I, Fujisawa M. Should we change the initial treatment of renal or retroperitoneal abscess in high risk patients? Urol Int 2017;98(2):222 – 227. doi: 10.1159/000454887.
- Аполихин О.И.,СивковА.В., Москалева Н.Г.,Солнцева Т.В.,Комарова В.А.Анализ уронефрологической заболеваемости и смертности в РоссийскойФедерации за десятилетний период (2002-2012 гг.) по данным официальной статистики. Экспериментальная и клиническая урология 2014(2):4–12.[Apolikhin O.I., SivkovA.V., Moskaleva N.G., Solntseva T.V., Komarova V.A. Analysis of the uronephrological morbidity and mortality in the Russian Federation during the 10-year period (2002-2012) according to the officialstatistics. Eksperimental'naya i klinicheskaya urologiya = Experimental and clinical urology 2014(2):4–12. (In Russian)].
- Глыбочко П.В., Аляев Ю.Г. Практическая урология М.: Изд. Дом «Медфорум», 2012. 352 с. [Glybochko P.V.,AlyaevYu.G. Practical Urology M .: Ed. House «Medforum», 2012.352 p.(In Russian)].
- Шатохин М.Н., Холименко И.М., Конопля А.И. Братчиков О.И., Гаврилюк В.П., КрасновА.В., и др. Маврин М.Ю. Математическая оценка диагностической информативности лабораторных показателей при серозном и гнойном пиелонефрите. Экспериментальная и клиническая урология 2016(4):104–110. [Shatokhin M.N., Kholimenko I.M., Konoplya A.I., Bratchikov O.I., Gavriliouk V.P., Krasnov A.V., et al. Mathematical evaluation of diagnostic informativity of laboratory values in serous and purulent pyelonephritis. Eksperimental'naya i klinicheskaya urologiya = Experimental and clinical urology 2016(4):104–110. (In Russian)].
- КонопляА.И., Братчиков О.И.,Холименко И.М., Шатохин М.Н.,ДжаримокА.Р., Маврин М.Ю., и др. Состояние иммунного статуса у пациентов с серозной и гнойной формами острого пиелонефрита. Урология 2016;(2):10–16. [Konoplya A.I., Bratchikov O.I., Kholimenko I.M., Shatokhin M.N., Dzharimok A.R., Mavrin M.Yu., et al. Loktionov A.L. Condition of the immune status at patients with the serous and purulent pyelonephritis accordin. Urologia = Urology 2016;(2):10–16. (In Russian)]
- Dhruve MJ, Bargman JM.Klebsiella pneumoniae renal abscess and peritonitisin a peritoneal dialysis patient: a novel route of infection. Perit Dial Int 2017;37(6):654-656. doi: 10.3747/pdi.2017.00094.
- Урология: Национальное руководство [под ред. Лопаткин Н.А.]. М.: ГЭОТАР-Медиа, 2009. 1024 с. [Urology: National guideline [Edit. Lopatkin N.A.]. M .: GEOTAR-Media, 2009.1024 p. (In Russian)].
- Drager DL, Protzel C, Hakenberg OW. Renal decapsulation for the treatment of anuria: A «forgotten» treatment from the early 20th century. Urologe A 2017;56(1):54- 59 doi: 10.1007/s00120-016-0298-8.
- Assimakopoulos SF,Kraniotis P, GogosC, Marangos M. Renal vein thrombosis complicating severe acute pyelonephritis with renal abscesses and associated bacteraemia caused by extended spectrum beta-lactamase producing Escherichia coli. CEN Case Rep 2018;7(1): 90- 93. doi: 10.1007/s13730-017-0301-2.
- Novak J, Vik V, Zachoval R, Bjerklund Johansen TE. Renal abscess caused by extendedspectrum beta-lactamase-producing bacteria and complicated by the perforation to a cyst and to the renal pelvis. J Endourol Case Rep 2016;2(1):123–126. doi:10.1089/cren.2016.0022.
- CheungCY,Chan SY,YeungCS,Kwok PC,ChakWL,Wu TC, et al .Intrarenal abscess caused by community-associated methicillin-resistant Staphylococcus aureus in a transplanted kidney. Transpl Infect Dis 2016;18(2):293-296. doi: 10.1111/tid.12518
- Choe YM, Park KM, Jeon YS, Cho SG, Hong KC, Shin WY, et al. Abscess of native kidney caused by carbapenem-resistant acinetobacter baumannii (CRAB) in renal transplantation: A Case Report. Transplant Proc 2016;48(3): 949 – 95. doi: 10.1016/j.transproceed.2015.09.068.







