ВВЕДЕНИЕ
История лечения мочекаменной болезни (МКБ) насчитывает не одну сотню лет и все это время происходит динамичная эволюция подходов и методов диагностики и лечения уролитиаза. Описание операций по удалению камней почек встречаются в литературных источниках уже с XVII века, однако в течение последующих двух веков приводятся описания единичных случаев и «случайных» операций. Начиная со второй половины XIX века, появляется описание регулярных операций по поводу МКБ. Первыми операциями были открытые нефрэктомии и пиелолитотомии, причем летальность при таких вмешательствах часто была более 20% [1, 2]. Накопление опыта и отработка методики привели со временем данные операции к достаточному уровню безопасности и широкому распространению. В 1912 г. выполнена первая уретероскопия, которая постепенно набирает популярность с 1930-х годов. В 1976 году впервые выполняется перкутанное удаление камня почки. А в 1978 году, стараниями Arthur Smith вводится термин «эндоурология» [1-3]. И этот метод постепенно вытеснил открытую хирургию из лечения МКБ.
Однако и сегодня лечение МКБ не является «статичным» и эволюционирует в ногу с медицинскими технологиями.
Целью нашего исследования была оценка проводимого лечения пациентам с МКБ в условиях московских городских стационаров в течение семилетнего периода.
МАТЕРИАЛЫ И МЕТОДЫ
Анализу подверглась работа 5 урологических отделений, являющихся базами кафедры урологии и андрологии РНИМУ им. Н.И. Пирогова. В период с января 2012 по декабрь 2019 года были ретроспективно проанализированы 43818 случаев госпитализации пациентов в урологические отделения следующих городских больниц: ГКБ №1 им. Н.И. Пирогова, ГКБ №64 им. В.В. Виноградова, ГКБ №12 им. В.М. Буянова, ГКБ №29 им. Н.Э. Баумана и ГКБ №7 им. С.С. Юдина. Причины обращения - наличие камня мочеточника или почки. Коечный фонд урологических отделений не имел существенных различий, но отмечена некоторая тенденция к сокращению числа коек за исследуемый период. Так, если в 2012 году коечный фонд отделений составлял 360 коек, то в 2019 году – только 266 коек (табл. 1).
Таблица 1. Коечный фонд урологических отделений
Table 1. Number of beds in the urological department
| Год Year |
Количество коек Number of beds |
||||
|---|---|---|---|---|---|
| ГКБ №1 им. Н.И. Пирогова N.I. Pirogov hospital |
ГКБ им. В.В. Виноградова V.V. Vinogradov hospital |
ГКБ им. В.М. Буянова V.M. Buyanov hospital |
ГКБ№29 им. Н.Э. Баумана N.E. Bauman hospital |
ГКБ им. С.С. Юдина S.S. Yudin hospital |
|
| 2012 | 60 | 60 | 60 | 120 | 60 |
| 2019 | 52 | 54 | 40 | 60 | 60 |
Следует отметить, что с 2012 по 2017 год ГКБ им. Н.И. Пирогова осуществляла прием пациентов только в плановом порядке, в отличие от остальных стационаров, где осуществлялся как плановый прием пациентов, так и экстренный по каналу скорой медицинской помощи. Все пациенты с мочекаменной болезнью были распределены по годам госпитализации, разделены в зависимости от локализации камней: камни мочеточника и камни почки. После этого группы были проанализированы в зависимости от тактики ведения больного.
Пациенты, госпитализированные по поводу обструктивного пиелонефрита, в анализ не включались.
Всем пациентам выполнялись стандартные методы диагностики, используемые при МКБ. Проводился тщательный сбор анамнеза, выполнялся физикальный осмотр, лабораторный мониторинг, включая общий анализ крови, общий анализ мочи, биохимический анализ крови и посев мочи. Пациентам выполнялись ультразвуковое исследование (УЗИ) мочевыделительной системы, обзорная и экскреторная урография, компьютерная томография (КТ).
Проводимое лечение включало в себя консервативную терапию или хирургическое вмешательство. Консервативная терапии состояла из спазмолитической и литокинетической терапии. Спектр хирургических методов лечения был представлен полуригидной и гибкой уретероскопией, чрескожной пункционной нефролитотомией (с 2016 года – миниперкутанная нефролитотомия), а также 3 стационара (ГКБ №1 им. Н.И. Пирогова, ГКБ №29 им. Н.Э. Баумана и ГКБ №7 им. С.С. Юдина) оснащены аппаратами дистанционной ударно-волновой литотрипсии. Также в случае рецидивирующей почечной колики или в качестве подготовки к последующему ретроградному доступу, некоторым пациентам выполнялось стентирование. Все стационары имеют возможность лазерной (гольмиевой) литотрипсии, а также оснащены ультразвуковыми и пневматическими литотрипторами.
Критериями успешного лечения в данной работе считали достижение клинического эффекта, отсутствие резидуальных конкрементов по данным выполненных УЗИ и КТ в послеоперационном периоде, отсутствие повторных вмешательств и обращений по поводу МКБ в течение года. Выявление камня через год и более у пациента, не имевшего данных о наличии резидуальных камней после вмешательства, расценивалось как рецидив заболевания. Анализ проводился на основании официальных отчетов заведующих отделениями, электронных статистических баз данных и выборочно историй болезни пациентов.
РЕЗУЛЬТАТЫ
За исследуемый период в плановом порядке по поводу мочекаменной болезни обратились 17586 (40,2%) пациентов, в экстренном – 26232 (59,8%). При этом отмеченый ежегодный рост пролеченных больных в равной мере касается как госпитализации в плановом порядке, так и госпитализации по каналу скорой медицинской помощи (рис. 1).
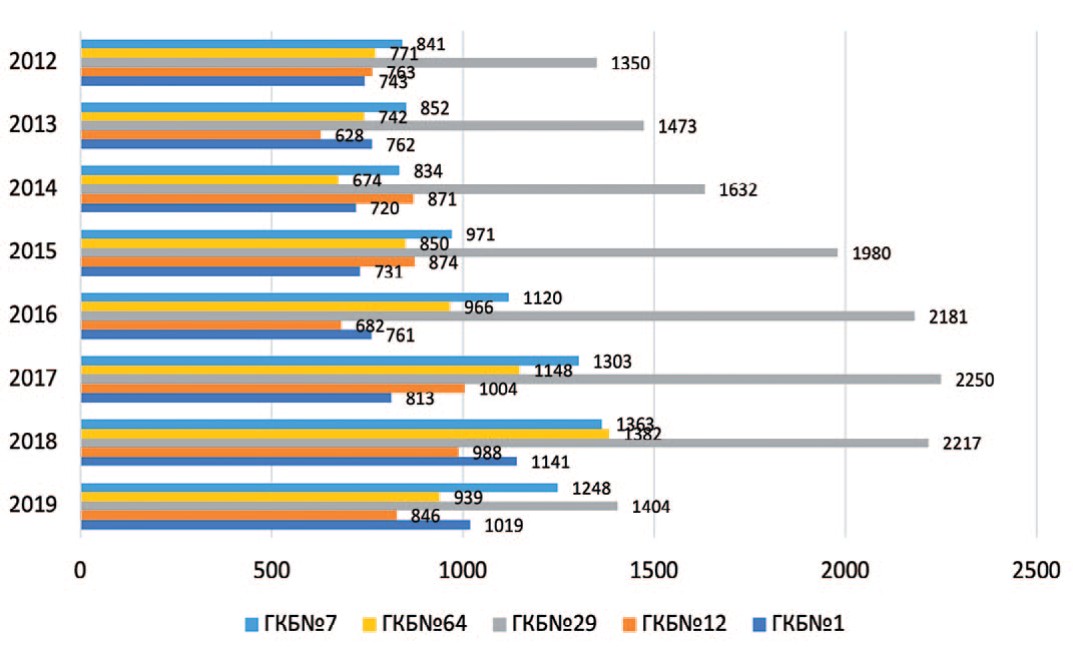
Рис. 1. Количество госпитализированных больных с МКБ
Fig. 1. Number of hospitalizied patients with urolithiasis
Визуализирующие методы обследования разнились в группах пациентов, обратившихся в плановом и в экстренном порядке. Так пациенты, госпитализированные в отделение в плановом порядке, имели на руках результаты обзорной урографии в 88% случаев, экскреторной урографии – в 15%, а компьютерную томографию – в 83%. Для пациентов, обратившихся в экстренном порядке, обзорная урография выполнена в 92%, экскреторная урография – в 51%, а компьютерная томография – в 23% случаев (табл. 2).
Таблица 2. Распределение диагностических методов в зависимости от типа госпитализации
Table 2. Distribution of diagnostic methods depending on the type of hospitalization
| Тип госпитализации Hospitalization type |
Обзорная урография Overview urography |
Экскреторная урография Excretory urography |
Компьютерная томография Computed tomography |
|---|---|---|---|
| Плановая госпитализация, % Planned hospitalization, % |
88 | 15 | 83 |
| Экстренная госпитализация, % Emergency hospitalization, % |
92 | 51 | 23 |
В указанных стационарах было пролечено 33272 (76%) пациента с камнем мочеточника и 10546 (24%) – с камнем почки. Процентное соотношение пациентов с различной локализацией камня было различным для стационаров, оказывающих помощь в плановом порядке и стационаров, преимущественно ориентированных на экстренную госпитализацию. При плановом обращении пациентов камень находился в почке в 57,6% случаев и в мочеточнике – в 42,4%. При экстренной госпитализации пациенты с камнем мочеточника составили 80,5% и только у 19,5% больных камень локализовался в почке. Это логично объяснимо тем, что основной причиной экстренной госпитализации пациентов является почечная колика, которая в подавляющем большинстве случаев и обусловлена камнем мочеточника (табл. 3).
За анализируемый период было выполнено 19568 оперативных вмешательств, которые включали контактную уретеролитотрипсию (КУЛТ) – 9688 операций, чрескожную пункционную нефролитотомию (ЧПНЛ) – 3670 операций и дистанционную ударно-волновую литотрипсию (ДУВЛ) – 6210 пациентов. Хирургическая активность в отношении мочекаменной болезни составила 44,4%, при этом процент эндоскопических методов лечения составил 30,2% у всех пролеченных больных, явившись основным методом лечения мочекаменной болезни. На основании анализируемой документации не удалось достоверно посчитать количество выполненных стентирований по поводу мочекаменной болезни, так как не всегда удавалось выявить случаи, причиной которых явился обструктивный пиелонефрит (критерий исключения в выборе пациентов). Следует отметить, что соотношение хирургических методик менялось со временем, что отражено в таблице 4.
Таблица 3. Локализация камней в зависимости от типа госпитализации
Table 3. Localization of stones depending on the type of hospitalization
| Тип госпитализации Hospitalization type |
Камень почки* Kidney stone * |
Камень мочеточника* Ureteral stone * |
|---|---|---|
| Плановая госпитализация, % Planned hospitalization, % |
8735 (20) | 6430 (14,6) |
| Экстренная госпитализация, % Emergency hospitalization, % |
5587 (12,7) | 23066 (52,7) |
*Указан процент от всех пролеченных пациентов
* The percentage of all treated patients is indicated
Таблица 4. Методы хирургического лечения мочекаменной болезни
Table 4. Surgical treatment of urolithiasis
| Методы хирургического лечения Surgery type |
2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | ВСЕГО TOTAL |
|
|---|---|---|---|---|---|---|---|---|---|---|
| Количество пациентов с МКБ Number of patients with urolithiasis |
4468 | 4457 | 4731 | 5406 | 5710 | 6518 | 7091 | 5509 | 43818 | |
| КУЛТ CULT |
n | 454 | 563 | 774 | 873 | 1301 | 1341 | 2261 | 2121 | 9688 |
| % | 10,1% | 12,6% | 16,4% | 16,1% | 22,8% | 20,5% | 31,9% | 38,5% | 22,1% | |
| ЧПНЛ PCNL |
n | 213 | 256 | 339 | 375 | 480 | 700 | 632 | 675 | 3670 |
| % | 4,8% | 5,7% | 7,2% | 6,9% | 8,4% | 10,7% | 8,9% | 12,2% | 8,5% | |
| ДУВЛ ESWL |
n | 1011 | 857 | 898 | 747 | 640 | 923 | 628 | 506 | 6210 |
| % | 22,6% | 19,2% | 18,9% | 13,8% | 11,2% | 14,1% | 8,8% | 9,1% | 14,1% | |
| Эндоскопическое лечение, % Endoscopic treatment, % |
14,8 | 18,4 | 23,5 | 23 | 31,2 | 31,3 | 39,4 | 51,4 | 30,2 | |
| Оперативная активность с ДУВЛ, % Surgical activity with ESWL, % |
n | 1678 | 1676 | 2011 | 1995 | 2421 | 2964 | 3421 | 3302 | 19468 |
| % | 37,5% | 37,6% | 42,5% | 36,9% | 42,4% | 45,4% | 48,2% | 59,9% | 44,4% | |
| Средний койко-день Lenght of stay, day |
9,1 | 8,5 | 7,1 | 6,7 | 6,2 | 5,6 | 5,4 | 4,9 | 6,7 | |
Также анализу подверглась длительность госпитализации больного мочекаменной болезнью. Так, средний койко-день в 2012 году составил 9,1 дня, а к 2019 году снизился до 4,9.
Сделать полноценную ретроспективную оценку эффективности проведенного лечения достаточно сложно из-за отсутствия амбулаторного послеоперационного обследования. В работе для оценки эффективности лечения мы опирались на данные послеоперационного обследования, проведенного за время стационарного лечения, на статистическое кодирование пациента закрытым клиническим случаем и на частоту повторных госпитализаций. В послеоперационном периоде почти всем оперированным больным (93%) выполнялось УЗИ почек, 63% – обзорная урография, 16% – антеградная пиелоуретерография (пациенты с наличием нефростомического дренажа в послеоперационном периоде), 9% – КТ. По данным УЗИ резидуальные камни (гиперэхогенные структуры) выявлены у 14% пациентов, по данным обзорной урографии – у 5%, при выполнении ретроградной уретеропиелографии – у 1%. При наличии подозрения на наличие камня по данным УЗИ, пациентов направляли на КТ, при которой данные УЗИ подтверждены в 21% случаев. При оценке повторной госпитализации было выявлено, что 5% пациентов были госпитализированы для лечения мочекаменной болезни повторно в течение года. На основании перечисленных данных эффективность эндоскопического лечения МКБ составила 83%.
ОБСУЖДЕНИЕ
Сегодня существует множество работ, указывающих на прогрессивный рост количества заболевших мочекаменной болезнью [2, 4-9]. Разными авторами указываются различные цифры прироста заболеваемости, что связывают с географическим положением, особенностями питания и коморбидным статусом пациентов [10, 13]. Однако все работы указывают на сохраняющийся рост заболеваемости, увеличение количества выполняемых хирургических вмешательств по поводу МКБ, а также рост затрат на лечение и растущий научный интерес к проблеме МКБ [2, 6, 7, 10-12, 14-16, 17].
За указанный период нами также отмечено прогрессивное увеличение количества больных мочекаменной болезнью, обратившихся за стационарной помощью как в экстренном, так и в плановом порядке. Так, если в 2012 году количество пациентов, пролеченных по поводу данной нозологии, составило 4468 пациентов, то в 2018 году это количество увеличилось до 7091, что составило 158% по сравнению с 2012 годом. Схожие результаты опубликованы в работе английских коллег, показавших, что за десятилетний период в Великобритании зарегистрирован рост выявления мочекаменной болезни на 63%, а количество эндоскопических вмешательств по поводу МКБ увеличилось на 127% [18].
По полученным нами данным, в 2019 году отмечено выраженное снижение (на 28,7%) количества пациентов, госпитализированных с МКБ с 7091 пациента в 2018 году до 5509 пациентов в 2019 году. Уменьшение количества пациентов с МКБ в 2019 году произошло за счет снижения госпитализации по каналу скорой медицинской помощи (СМП). Данное снижение, вероятно, не отражает снижения заболеваемости, а обусловлено введением более строгих показаний для госпитализации пациентов и снижению госпитализаций по каналу СМП, которое в 2019 году зарегистрировано по всем нозологиям.
С течением времени несколько изменяется и подход к диагностике МКБ. Экскреторная урография, долгие годы остававшаяся основным методом диагностики камней в мочевыводящей системе, значительно уступает в диагностической ценности КТ. Так, в зависимости от локализации конкремента, информативность экскреторной урографии варьирует от 58,4% до 80,6% [19]. С каждым годом снижается количество выполняемых экскреторных урографий в пользу КТ, что обусловлено ее высокими показателями чувствительности и специфичности, а также экономической целесообразностью [20]. Однако КТ как основной метод диагностики мочекаменной болезни все еще недостаточно часто применяется для пациентов, госпитализирующихся в экстренном порядке. В большей степени это обусловлено высокой загруженностью кабинетов компьютерной томографии в стационарах, осуществляющих многопрофильную неотложную помощь.
В подавляющем большинстве работ, посвященных мочекаменной болезни, отмечено, что доля больных уролитиазом составляет 30-40% среди всех урологических заболеваний [8, 21-23], достигая 70% среди пациентов, госпитализирующихся в экстренном порядке [22]. МКБ стабильно занимает около 35% госпитализаций в урологический стационар, для планового отделения этот процент составляет 29%, а для отделения, ориентированного на экстренную госпитализацию достигает 39%. При этом количество данных пациентов в процентном соотношении существенно не менялось в течение всего исследуемого временного интервала.
Многие авторы отмечают рост хирургической активности в лечении МКБ. Так, в крупной работе S. Doizi и соавт. анализирующей подходы к лечению пациентов с 1985 по 2014 года, отмечается рост эндоскопических методов лечения. Всего за этот период было выполнено 23162 процедуры. Ежегодное количество операций выросло с 410 в 1985 году до 1071 в 2014 году, что составляет прирост на 161%. На долю дистанционной ударно-волновой литотрипсии приходилось 85,6% (351/410) всех операций в 1985 году, а в 2014 году – лишь 21,3% (228/1071). Напротив, на уретероскопии приходилось 4,4% (18/410) всех операций в 1985 году, а в 2014 году уретероскопии составили уже 76% (814/1071). Количество уретероскопий достигло уровня ДУВЛ в 2007 году, а затем стало основным видом хирургического лечения. Количество чрескожных нефролитотомий оставалось стабильным в течение периода исследования, но его процентное соотношение снизилось из-за увеличения хирургической активности, составив 7,1% (29/410) в 1985 году и 2,6% (28/1071) в 2014 году [24]. В нашей работе при анализе проводимого лечения также обращает на себя внимание рост оперативной активности, а точнее эндоскопических операций, при стационарном лечении МКБ. Так, процент эндоскопического лечения в 2012 году составил 14,8%, в то время как в 2019 – 51,4%. При этом, распределение между различными оперативными техниками происходило неравномерно. Так, дистанционная ударно-волновая литотрипсия, оказавшаяся в 2012 году на лидирующих позициях, прогрессивно уменьшалась как метод лечения. В 2012 году ДУВЛ была выполнена 1011 (22,6%) пациентам, а в 2019 году – всего 506 (9,1%), при значимом повышении количества пролеченных больных. Эндоскопические же методы лечения устойчиво повышали свой процент в лечении. Подобная тенденция к превалированию эндоскопических вмешательств и снижению количества ДУВЛ является общемировой и отмечена многими авторами. Высокая эффективность и малая инвазивность как КУЛТ, так и ЧПНЛ, особенно с развитием минидоступов, обусловила приверженность такому лечению как урологов, так и самих пациентов [9,15]. Так, например, в работе В.В. Протощака показано, что качество жизни пациентов, перенесших оперативное лечение МКБ, во многом зависит от достижения полного избавления от камней, а разница между дистанционной ударно-волновой литотроипсией и перкутнанной нефролитотомией нивелируется в течение первой недели после операции [25].
Увеличение количества операций касается в равной степени как контактной уретеролитотрипсии, так и чрескожной пункционной нефролитотомии. Следует отметить, что с 2016 года отмечается более выраженный рост ЧПНЛ. Мы считаем, что подобная тенденция связана с двумя основными факторами: во-первых, с появлением в клиниках оборудования для миниперкутанной нефролитолапаксии, во-вторых, с включением перкутанной нефролитолапаксии в перечень операций, относящихся к высокотехнологической медицинской помощи, а также за счет повышения доступности высокотехнологичесной медицинской помощи для регионов по каналу «Столица здоровья». Оснащение стационаров инструментами для миниперкутанного доступа позволило расширить показания к данному методу лечения, уменьшая риски периоперационных осложнений. Включение же чрескожной нефролитолапаксии в перечень высокотехнологичной помощи сделало ее желанной в стационарах, работающих в системе обязательного медицинского страхования, в связи с повышением оплаты подобных страховых случаев. Все указанные причины привели к увеличению количества перкутанных нефролитотомий с 213 операций в 2012 до 675 операций в 2019 году, то есть рост этого вида вмешательства составил 317%. Эти данные несколько разнятся с работами ряда авторов, указывающих на лидирующую позицию ретроградных доступов в лечении МКБ и не отмечающими роста перкутанных вмешательств в течение последних лет [7, 23]. При этом O. Raheem и соавт. утверждают, что основным препятствием в абсолютном превалировании уретероскопии над перкутанными вмешательствами в развивающихся странах является более высокая стоимость оборудования для гибкой уретероскопии и недостаточная оснащенность им стационаров [7].
Также значимым фактом явилось снижение среднего койко-дня для пациентов с МКБ. За исследуемый период койко-день сократился с 9,1 до 4,9 дней. Сокращение времени пребывания пациентов в стационаре обусловлено как общим требованием снижения койкодней, указанным в медико-экономических стандартах, в том числе при МКБ, так и повышением технологичности проводимого лечения и снижением частоты послеоперационного дренирования, что в свою очередь стало возможно благодаря оснащению стационаров более современным оборудованием [16, 17, 26].
Эффективность хирургического лечения МКБ зависит от многих факторов: размеры и расположение конкрементов, их плотность и конфигурация, конституциональные особенности пациента, вид применяемой энергии для литотрипсии и, конечно, вид самого оперативного вмешательства. Так, для ДУВЛ показатели эффективности варьировали от 18,3% до 86%, для уретероскопии – от 70,1% до 100% и для перкутанной нефролитотомии – 55–98% [7, 10, 16, 17, 27-32]. Высокая эффективность эндоскопических методик, составившая в нашей работе 83%, минимизация периоперационных рисков и сокращение длительности госпитализации способствуют все более широкому внедрению хирургического лечения пациентов с МКБ. Однако несмотря на рост хирургической активности в лечении МКБ, процент проводимой консервативной терапии остается весьма высоким [33]. Конечно, консервативная терапия не проводится в стационаре пациентам, обращающимся в плановом порядке. Для пациентов же, обращающихся по каналу СМП, процент консервативного лечения составил 55,6%. Такой высокий процент пациентов, получивших консервативную помощь в стационаре, объясняется на наш взгляд регулярно повышающимися показателями плана работы отделения по количеству пролеченных больных и тенденцией стационаров к госпитализации максимального числа обращающихся больных.
ВЫВОДЫ
Эволюция в подходах к лечению мочекаменной болезни сегодня является отражением технического прогресса в развитии эндоурологических инструментов и идет по пути минимизации доступов и хирургической травмы. Большое значение в подходах к лечению имеет также маршрутизация больных и включение хирургических методов в перечень высокотехнологичной помощи. Рост хирургической активности в отношении мочекаменной болезни в сочетании со снижением койко-дня и послеоперационной морбидности, делает оправданным более агрессивный подход к лечению пациентов данной нозологической группы. Однако большое количество пациентов, получающих консервативную терапию в условиях стационарной койки, говорит о необходимости более строгого соблюдения показаний к госпитализации пациентов с мочекаменной болезнью.
ЛИТЕРАТУРА
- Europe – the cradle of urology. [Mattelaer JJ, Schultheiss D. eds]. EAU 2010; 436 р.
- López M., Hoppe D. History, epidemiology and regional diversities of urolithiasis. Pediatr Nephrol 2010;25(1):49-59. https://doi.org/10.1007/ s00467-008-0960-5.
- Patel SR, Nakada SY. The modern history and evolution of percutaneous nephrolithotomy. J Endourol 2015;29(2):153-7. https://doi.org/10.1089/ end.2014.0287.
- Каприн А.Д., Аполихин О.И., Сивков А.В., Москалева Н.Г., Солнцева Т.В., Комарова В.А. Анализ уронефрологической заболеваемости и смертности в Российской Федерации за 2003-2013 г. Экспериментальная и клиническая урология 2015(2):4-12. [Kaprin A.D., Apolikhin O.I., Sivkov A.V., Moskaleva N.G., Solntseva T.V., Komarova V.A. Analysis of uronephrological morbidity and mortality in Russian Federation for 2003-2013. Eksperimentalnaya i klinicheskaya urologiya = Experimental and Сlinical Urology 2015;(2):4-12. (In Russian)].
- Аполихин О.И., Сивков А.В., Комарова В.А., Просянников М.Ю., Голованов С.А., Казаченко А.В., и др. Заболеваемость мочекаменной болезнью в Российской Федерации (2005-2016 годы). Экспериментальная и клиническая урология 2018;(4):4-14. [Apolikhin O.I., Sivkov A.V., Komarova V.A., Prosyannikov M. Yu., Golovanov S.A., Kazachenko A.V., et al. Incidence of urolithiasis in the russian federation (2005-2016). Eksperimentalnaya i klinicheskaya urologiya = Experimental and Сlinical Urology 2018;(4):4-14. (In Russian)].
- Knoll T, Alken P. Looking back on 50 years of stone treatment. Aktuelle Urol 2019;50(2):157-165. https://doi.org/10.1055/a-0828-9936.
- Yasui T, Okada A, Hamamoto S, Ando R, Taguchi K, Tozawa K, et al. Pathophysiology-based treatment of urolithiasis. Int J Urol 2017;24(1):32- 38. https://doi.org/10.1111/iju.13187.
- Raheem O, Khandwala Y, Sur R, Ghani K, Denstedt J. Burden of urolithiasis: trends in prevalence, treatments, and costs. Eur Urol Focus 2017;3(1):18-26. https://doi.org/10.1016/j.euf.2017.04.001.
- Панферов А.С., Котов С.В., Сафиуллин Р.И. Анализ изменения качества жизни пациентов с двусторонним нефролитиазом после одномоментной и этапной билатеральной мини-перкутанной нефролитотомии, Экспериментальная и клиническая урология 2019;(1):64-69. https://doi.org/10.29188/2222-8543-2019-11-1-64-69 [Panferov A.S., Kotov S.V., Safiullin R.I. Analysis of changes in the quality of life of patients with bilateral nephrolithiasis after simultaneous and staged bilateral mini-percutaneous nephrolithotomy. Eksperimentalnaya i klinicheskaya urologiya = Experimental and Сlinical Urology 2019;(1):64-69. https://doi.org/10.29188/2222-8543-2019-11-1-64-69 (In Russian)].
- Doizi S, Raynal G, Traxer O. Evolution of urolithiasis treatment over 30 years in a French academic institution. Prog Urol 2015 Jul;25(9):543-8. https://doi.org/10.1016/j.purol.2015.05.002.
- Romero V, Akpinar H, Assimos DG. Kidney stones: a global picture of prevalence, incidence, and associated risk factors. Rev Urol 2010;2(2-3):86–e96.
- Turney BW, Reynard JM, Noble JG, Keoghane SR. Trends in urological stone disease. BJU Int 2012;109(7):1082–1087. https://doi.org/10.1111/ j.1464-410X.2011.10495.x.
- Котов С.В., Беломытцев С.В., Агаев Н.К., Асриян Р.А. Способы дренирования при мини-перкутанной хирургии почки. Московская медицина 2019;6(34):56. [Kotov S.V., Belomyttsev S.V., Agaev N.K., Asriyan R.A. Drainage methods for mini percutaneous kidney surgery. Moskovskaya meditsina = Moscow Мedicine 2019;6(34):56. (In Russian)].
- Geraghty R, Jones P, Somani B. Worldwide trends of urinary stone disease treatment over the last two decades: a systematic review. J Endourol 2017;6(31):547–556.
- Dalla Palma L, Morra A, Grotto M. CT-Urography. Radiol Med 2005;110(3):170-8.
- Antonelli JA, Maalouf NM, Pearle MS, Lotan Y. Use of the National Health and Nutrition Examination Survey to calculate the impact of obesity and diabetes on cost and prevalence of urolithiasis in 2030. Eur Urol 2014;66(4):724-729. https://doi.org/10.1016/j.eururo.2014.06.036.
- Аполихин О.И., Сивков А.В., Бешлиев Д.А., Солнцева Т.В., Комарова В.А. Анализ уронефрологическои заболеваемости в России ̆ скои ̆ Федерации ̆ по данным официальнои статистики. ̆ Экспериментальная и клиническая урология 2010;(1):4–11. [Apolikhin O.I., Sivkov A.V., Beshliev D.A., Solntseva T.V., Komarova V.A. Analysis of urological morbidity in the russian federation according to offi cial statistics. Eksperimentalnaya i klinicheskaya urologiya = Experimental and Сlinical Urology 2010;(1):4-11. (In Russian)].
- Борисов В.В., Дзеранов Н.К. Мочекаменная болезнь. Терапия больных камнями почек и мочеточников: учеб. пособие. М.; 2011. 96 с. [Borisov V.V., Dzeranov N.K. Urolithiasis. Therapy of patients with kidney and ureteral stones: textbook. M .;2011; P.96 (In Russian)].
- Протощак В.В., Тегза В.Ю., Паронников М.В., Орлов Д.Н., Алентьев С.А., Лазуткин М.В. Клинико-экономическое обоснование выбора способа лечения больных с камнями почек размером 10–20 мм. Вестник российской военно-медицинской академии 2020;(1):12-17. [Protoshak V.V., Tegsa V.Yu., Paronnikov M.V., Orlov D.N., Alentiev S.A., Lazutkin M.V Clinical and economic rationale for the choice of treatment method for patients with kidney stones 10-20 mm. Vestnik rossiyskoy voyenno-meditsinskoy akademii = Bulletin of the Russian Military Medical Academy 2020;(1):12-17. (In Russian)].
- Keskin SK, Danacioglu YO, Turan T, Atis RG, Canakci C, Caskurlu T, et al., Reasons for early readmission after percutaneous nephrolithotomy and retrograde intrarenal surgery. Wideochir Inne Tech Maloinwazyjne 2019;14(2):271-277. https://doi.org/10.5114/wiitm.2018.77705.
- Цуканов А.Ю., Ахметов Д.С., Новиков А.А., Негров Д.А., Путинцева А.Р. Профилактика инкрустации и образования биоиленок на поверхности мочеточникового стента. Часть 1. Экспериментальная и клиническая урология 2020;(3):176-181. https://doi.org/10.29188/2222- 8543-2020-12-3-176-181. [Tsukanov A.U., Akhmetov D.S., Novikov A.A., Negrov D.A., Putintseva A.R. Prevention of encrustation and biofilm formation on the ureteral stent surface. Part 1. Eksperimentalnaya i klinicheskaya urologiya = Experimental and Сlinical Urology 2020;(3):176-181. https://doi.org/10.29188/2222-8543-2020-12-3-176-181(In Russian)].
- Серегин С.П., Стороженко А.И., Кириченова Е.А., Корнейчук Е.А., Михейкина А.Ю., Скиданчук М.В., Агибалова В.Е. Экскреторная урография, как метод визуализации конкрементов мочеточника. Сб. научных трудов по материалам XI Всероссийской научно-практической конференции с международным участием «Биотехнология и биомедицинская инженерия». Курский государственный медицинский университет 2018;130-133 с. [Seregin S.P., Storozhenko A.I., Kirichenova E.A., Korneichuk E.A., Mikheikina A.Yu., Skidanchuk M.V., Agibalova V.E. Excretory urography as a method for visualizing ureteral calculi. Collection of scientific papers based on the materials of the XI All-Russian scientific-practical conference with international participation Biotechnology and Biomedical Engineering. Kursk State Medical University. 2018;P. 130-133. (In Russian)].
- Bayne DB, Usawachintachit M, Armas-Phan M, Tzou DT, Wiener S, Brown TT, et al. Influence of socioeconomic factors on stone burden at presentation to tertiary referral center: data from the registry for stones of the kidney and ureter. Urology 2019;(131):57-63. https://doi.org/10.1016/j.urology.2019.05.009.
- Wróbel G, Kuder T. The role of selected environmental factors and the type of work performed on the development of urolithiasis – a review paper. Int J Occup Med Environ Health 2019;32(6):761-775.
- Котов С.В., Беломытцев С.В., Агаев Н.К., Асриян Р.А. Способы дренирования при мини-перкутанной хирургии почки. Московская медицина 2019;6(34):56. [Kotov S.V., Belomyttsev S.V., Agaev N.K., Asriyan R.A. Drainage methods for mini percutaneous kidney surgery. Moskovskaya meditsina = Moscow Мedicine 2019;6(34):56. (In Russian)].
- Sorokin I., Mamoulakis C., Miyazawa K, Miyazawa K, Rodgers A, Talati J, Lotan Y. Epidemiology of stone disease across the world. World J Urol 2017;35(9):1301-1320. https://doi.org/10.1007/s00345-017-2008-6.
- York NE, Zheng M, Elmansy HM, Rivera ME, Krambeck AE, Lingeman JE. Stone-free outcomes of flexible ureteroscopy for renal calculi utilizing computed tomography imaging. Urology 2019;(124):52-56. https://doi.org/10.1016/j.urology. 2018.09.005.
- Diri A, Diri B. Management of staghorn renal stones. Ren Fail 2018;40(1):357-362. https://doi.org/10.1080/0886022X.2018.1459306.
- Kokov D, Manka L, Beck A, Winter A, Gerullis H, Karakiewicz PI, Hammerer P, Schiffmann J. Only size matters in stone patients: computed tomography controlled stone-free rates after mini-percutaneous nephrolithotomy. Urol Int 2019;103(2):166-171. https://doi.org/10.1159/000497442.
- Scotland KB, Safaee Ardekani G, Chan JYH, Paterson RF, Chew BH. Total Surface Area influences sstone free outcomes in shock wave lithotripsy for distal ureteral calculi. J Endourol 2019;33(8):661-666. https://doi.org/10.1089/end.2019.0120.
- Galli R, Sighinolfi MC, Micali S, Martorana E, Rosa M, Mofferdin A, Bianchi G. Advantages of the supine transgluteal approach for distal ureteral stone extracorporeal shock wave lithotripsy: outcomes based on CT characteristics. Minerva Urol Nefrol 2017;69(2):189-194. https://doi.org/10.23736/ S0393-2249.16.02741-7.
- Попов С.В., Орлов И.Н., Асфандияров Ф.Р., Скрябин О.Н., Сулейманов М.М., Сытник Д.А. Мультимодальный подход к лечению коралловидного нефролитиаза в условиях современной клиники. Урология 2020;(3):133-136. https://doi.org/10.18565/urology.2020.3.133-136 [Popov S.V., Orlov I.N., Asfandiyarov F.R., Skryabin O.N., Suleymanov M.M., Sytnik D.A. Multimodal approach to the treatment of staghorn stones in modern clinic. Urologiya= Urologiia 2020;(3):133-136. https://doi.org/10.18565/urology.2020.3.133-136 (In Russian)].
- Picozzi SC, Marenghi C, Casellato S, Ricci C, Gaeta M, Carmignani L. Management of ureteral calculi and medical expulsive therapy in emergency departments. J Emerg Trauma Shock 2011;4(1):70-76. https://doi.org/10.4103/0974-2700.76840.







