Почечная колика — это острый приступ болей в поясничной области, вызванный резким нарушением оттока мочи из почки и нарушением кровообращения в ней и требующей значительных затрат на лечение. Почечная колика является одним из проявлений мочекаменной болезни. В США количество обращений по поводу почечной колики превышает 2,1 миллионов ежегодно, что составляет примерно 1,7 % от всех обращений [1], затраты на оказание помощи пациентам с мочекаменной болезнью превышают 5 млрд. долларов в год [2]. Также, в последние десятилетия отмечается увеличение количества пациентов с мочекаменной болезнью в России - с 2002 по 2012 гг. прирост заболеваемости составил 25% [3]. Мочекаменная болезнь является не только проблемой медицинской, но и социальной, так как средний возраст пациентов составляет 43 года [4].
На протяжении последних десятилетий менялись подходы к диагностике почечной колики и ее лечению.
Целью нашего исследования явилось изучение медицинской тактики ведения пациентов с почечной коликой в урологических стационарах города Москвы и выработка рекомендаций для ее оптимизации с последующим пересмотром стандарта оказания медицинской помощи в дальнейшем.
МАТЕРИАЛЫ И МЕТОДЫ
Нами разработана анкета для анализа оказания медицинской помощи больным с почечной коликой и 500 анкет были разосланы во все урологические стационары города Москвы, подведомственные Департаменту здравоохранения города Москвы. По согласованию с заведующими урологических отделений на каждый случай госпитализации пациента с почечной коликой оформлялась одна анкета. По результатам анкетирования, проведенного с июня по сентябрь 2016 года, выполнен анализ демографических показателей, а также методов диагностики, лечения и исходов лечения больных с почечной коликой. Критерием исключения являлась почечная колика у беременных.
Первичная статистическая обработка данных проводилась в программе Microsoft® Excel®, статистический анализ данных выполнялся в программе R® Studio.
РЕЗУЛЬТАТЫ
В ходе исследования было получено и проведена статистическая обработка 322 (64,4%) анкет из 17 урологических отделений. Из обратившихся пациентов 191 (59,3%) были мужчины, 131 (40,7%) женщины (табл. 1). Средний возраст пациентов составил 46,3 года (от 18 до 84 лет, SD (стандартное отклонение) - 15,4), 168 (47,8%) пациентов на момент госпитализации имели работу (табл. 1, рис. 1).
Таблица 1. Характеристика пациентов, включенных в исследование
| Показатели | Количество чел. | % | |
|---|---|---|---|
| Пол | мужской | 191 | 59,3 |
| женский | 131 | 40,7 | |
| Средний возраст пациентов, лет | 46,3±15,4 | ||
| Время от начала заболевания до поступления в приемное отделение (средн.), час. | 18±2,5 | ||
| Пациенты, имеющие работу на момент поступления | 168 | 47,8 | |
| Пациенты, ранее наблюдаемые по поводу МКБ | 99 30,7 | ||
| Пациенты, перенесшие ранее оперативное лечение на органах мочевой системы | 26 | 8,1 | |
| Г ематурия на момент поступления | 128 | 39,8 | |
| Бактериурия на момент поступления | 30 | 9,3 | |
| Сопутствующие заболевания | Нет | 213 | 66,1 |
| Гипертоническая болезнь | 78 | 24,2 | |
| Сахарный диабет | 18 | 5,6 | |
| Ишемическая болезнь сердца | 14 | 4,3 | |
| Ожирение | 4 | 1,2 | |
| Язвенная болезнь 12-ти перстной кишки | 3 | 0,9 | |
| Бронхиальная астма | 4 | 1,2 | |
| Онкологические заболевания | 3 | 0,9 | |
| Колика купирована медикаментозно | 285 | 88,8 | |
| Подтверждено наличие камня мочевых путей | 245 | 76,1 | |
| Выполнено дренирование мочевых путей | 48 | 14,9 | |
| Выполнено оперативное удаление камня | 83 | 25,2 | |
| Размер конкремента, мм | 5,8±3,4 | ||
| Продолжительность госпитализации, сут | 5±2,49 | ||
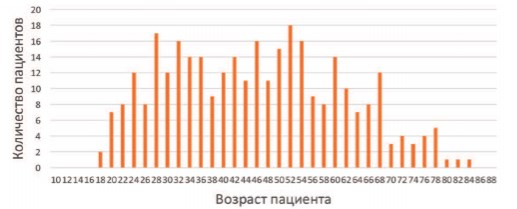
Рис. 1. Распределение пациентов в зависимости от возраста
Наибольшее количество пациентов 261 (81,1%) было доставлено в приемное отделение стационаров бригадами скорой медицинской помощи (СМП), 41 (12,7%) - обратились самостоятельно и 20 (6,2%) пациентов поступили в приемное отделение по направлению из территориальной поликлиники (рис. 2).
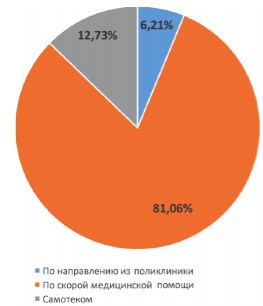
Рис. 2. Канал поступления пациентов
У 302 (93,8%) пациентов причиной почечной колики являлась мочекаменная болезнь (МКБ), у двух (0,6%) пациентов причиной была компрессия мочеточника извне, в 2-х анкетах причина почечной колики указана не была, у 16 (5%) пациентов причина почечной колики не была установлена. Ранее наблюдались по поводу МКБ 99 (30,7%) пациентов, 26 (8,1%) больным ранее выполнялись операции на верхних мочевых путях (ВМП) (УЗИ) (рис. 3). При поступлении в приемном отделении стационара всем пациентам выполнялись общий анализ мочи и общий анализ крови: среднее количество лейкоцитов крови составило 10,14*109 г/л (от 3,5 до 21*109 г/л, SD = 3,33); лейкоцитурия была отмечена у 87 (27%) пациентов. В качестве первичного метода визуальной диагностики 320 (99,4%) больным выполнялось ультразвуковое исследование (УЗИ) верхних мочевых путей. Обзорная урография при поступлении была выполнена 179 (55,6%) и экскреторная урография - 21 (6,5%) пациенту. Компьютерная томография (КТ) была выполнена при поступлении двум (0,6%) пациентам, КТ с контрастным усилением - 4-м (1,2%) (рис. 4). Дилатация полостной системы почки и мочеточников при поступлении по данным ультрасоно-графии выявлена у 255 (79,2%) пациентов, из них у 83% больных диагностирован камень верхних мочевых путей (ВМП).
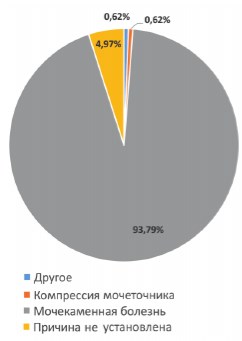
Рис. 3. Этиология почечной колики
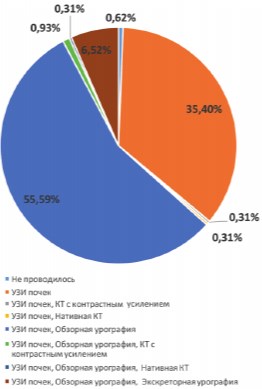
Рис. 4. Визуальные методы исследования, выполненные пациентам в приемном отделении стационара
Нами был применен корреляционный анализ Фишера, который не выявил корреляцию между размером лоханки и вероятностью диагностики камня ВМП ( z=0,4, р=0,67).
Почечная колика была купирована медикаментозно у 285 (88,8%) пациентов, при этом 20 (6,2%) больных обратились с уже купированной почечной коликой, 43 (13,4%) пациентам почечная колика была купирована в приемном отделении, а 241 (74,8%) - в профильном отделении стационара (рис. 5).
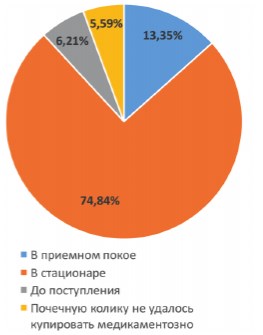
Рис. 5. Этапы, на которых была купирована почечная колика
Наиболее часто для купирования почечной колики применялась комбинация нестероидных противовоспалительных лекарственных
средств (НПВС) и спазмолитических препаратов - в 252 (78,3%) случаях, спазмолитические препараты в качестве монотерапии применялись у 34 (10,6%) пациентов, НПВС - у 22 (6,8%). У 11 (3,4%) пациентов применялись наркотические анальгетики (рис. 6).
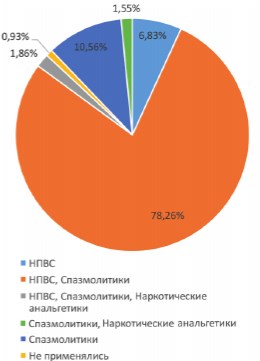
Рис. 6. Медикаментозные средства, применяемые для лечения почечной колики
При дальнейшем обследовании, после госпитализации в стационар и купирования приступа почечной колики, 251 (77,9%) пациентам выполнена экскреторная урография, КТ без контрастного усиления - 21 (6,5%), а с контрастным усилением - 14 (4,3%) больным (рис. 7).
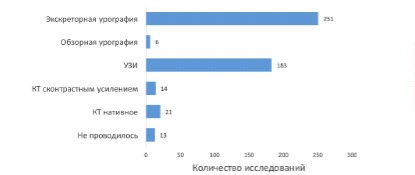
Рис. 7. Методы визуальной диагностики МКБ, выполненные пациентам в стационаре
В результате стационарного обследования у 245 (76,1%) пациентов диагностированы камни ВМП, средний размер которых составил 5,8 мм. (от 2 мм до 25 мм, SD = 3,4, мода - 4 мм.) (рис. 8).
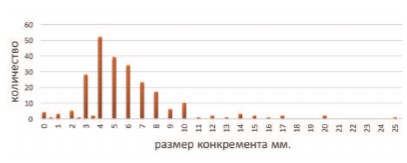
Рис. 8. Распределение больных в зависимости от размера конкрементов
Камень нижней трети мочеточника был выявлен у 158 (49,1%) пациентов, верхней трети мочеточника - у 39 (12,1%), средней трети мочеточника - у 24 (7,5%), камень почки был диагностирован у 24 (7,5%) больных (рис. 9).
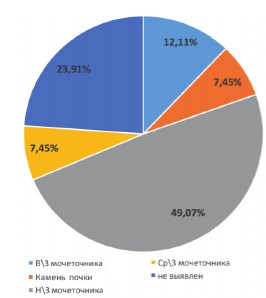
Рис. 9. Локализация конкремента
Дренирование верхних мочевыводящих путей было выполнено 48 (14,9%) пациентам. Основными показаниями к дренированию ВМП являлись: некупирующаяся почечная колика у 26 (54,2%) пациентов и явления острого пиелонефрита у 10 (20,8%). 42 пациентам (87,5%) выло выполнено стентирование верхних мочевых путей, 5 (10,4%) - чрескожная пункционная нефростомия и одному (2,1%) больному - катетеризация мочеточника (рис. 10). Мультива-рианный анализ выявил следующие факторы-предикторы необходимости дренирования мочевых путей: количество лейкоцитов в анализе крови при поступлении (коэффициент 0,149, стандартная ошибка 0,08, р=0,064), локализация конкремента в нижней трети мочеточника (коэффициент 1,493, стандартная ошибка 0,587, р=0,011), локализация конкремента в средней трети мочеточника (коэффициент 1,552, стандартная ошибка 0,872, р=0,075) и невозможность купировать почечную колику медикаментозно (коэффициент -2,677, стандартная ошибка 0,612, р<0,001).
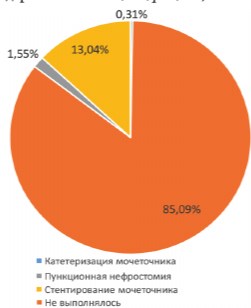
Рис. 10. Метод дренирования верхних мочевых путей
Оперативное лечение с целью удаления камня было выполнено 80 (24,8%) пациентам, из них: уретероскопия была выполнена 47 (14,6%) больным, дистанционная литотрипсия (ДЛТ) - 33 (10,2%), чрескожная нефролитотрипсия - трем пациентам (0,9%) (рис. 11). При мультивариантном анализе предрасполагающим фактором к оперативному лечению являлись размер камня (коэффициент -0,119, стандартная ошибка 0,064, р=0,062) и его локализация: в почке (коэффициент 1,605, стандартная ошибка 0,77, р=0,037) и нижней трети мочеточника (коэффициент 0,911, стандартная ошибка 0,453, р=0,044).
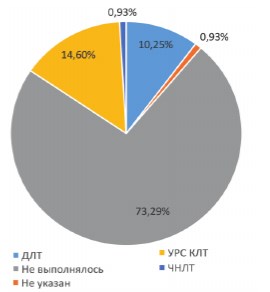
Рис. 11. Вид оперативного лечения, направленного на удаление камня
Средняя продолжительность госпитализации составила 5 дней (от 1 до 12 дней, SD=2,49, мода - 3). При мультивариантном анализе были выявлены следующие факторы, влияющие на продолжительность госпитализации больных: температура тела на момент госпитализации (коэффициент 1,186, стандартная ошибка 0,556, р=0,034), количество лейкоцитов в анализе крови при поступлении в стационар (коэффициент -0,107, стандартная ошибка 0,048, р=0,027), локализация камня в нижней трети мочеточника (коэффициент -1,125, стандартная ошибка 0,483, р=0,021), выполнение оперативного лечения, направленного на избавление пациента от конкремента (коэффициент -2,105, стандартная ошибка 0,348, р<0,001).
ОБСУЖДЕНИЕ
Наше исследование не выявило значительных различий по сравнению с данными зарубежных авторов относительно среднего возраста и гендерного состава пациентов с мочекаменной болезнью. Средний возраст пациентов с почечной коликой составил 46,3 года, а соотношение мужчин и женщин -1,45/1. По данным зарубежной литературы средний возраст пациентов - 43 года, а соотношение между мужчинами и женщинами 1,3/1 [4,5]. Большое количество работающих пациентов, наблюдаемое в нашем исследовании (47,8%), говорит о социальной значимости проблемы.
Наиболее частым диагностическим методом, применяемым у пациентов с почечной коликой, являлось УЗИ (89,9%) почек и мочевыводящих путей. C. Nicolau и соавт. считают, что преимуществом УЗИ являются: доступность, низкая стоимость и отсутствие радиационного воздействия на пациента [6]. Недостатком этого метода диагностики является зависимость от оператора и трудность визуализации конкрементов в средних отделах мочеточника. Последние исследования показали, что чувствительность УЗИ при выявлении конкрементов верхних мочевых путей составляет 57%, специфичность - 97%, также выявлено, что при наличии расширения ВМП чувствительность метода возрастает до 81,3% [8,9]. По мнению К. Fowler и соавт., ультрасонография имеет ограниченные возможности в визуализации конкрементов размером менее 3-х мм, но является достаточно достоверной при размерах камня, превышающих 5 мм. [8]. Ряд исследований демонстрирует, что чувствительность УЗИ в диагностике камней мочеточника ниже, чем КТ и составляет 24-57% в зависимости от комплекции пациента, стороны поражения, квалификации специалиста и размера конкремента [9,10]. Недавнее исследование Y. Song и соавт. показало, что расширение полостной системы почки наблюдается только у 89,1% пациентов с острыми болями в поясничной области и подтвержденным по данным КТ камнем мочеточника [12]. V. Noble и соавт. считают, что отсутствие расширения лоханки при наличии камня мочеточника может быть обусловлено дегидратацией пациента [13]. Наше исследование так же продемонстрировало, что у пациентов с диагностированным камнем мочеточника, расширение полостных систем почек было выявлено только в 83% случаев.
Вторым по частоте исследованием в приемном отделении при почечной колике является обзорная урография. Данный вид исследования был выполнен в 55,6% случаев. Исследование M. Mitter-berger и соавт. показало, что комбинация УЗИ и обзорной урографии является более точной в диагностике камней верхних мочевых путей, чем каждое исследование по отдельности и обладает чувствительностью 96% и специфичностью 91% [14]. Однако, мы выявили обратную корреляцию: наличие конкремента было подтверждено у 77,3% пациентов, которым выполняли только УЗИ и у 73,3% пациентов, при комбинации обзорной урографии и ультрасонографии (Chi-square = 2,49, p=0,645).
При углубленном исследовании в условиях стационара конкремент верхних мочевых путей был диагностирован только у 76,1% пациентов, что говорит о том, что выполнение только УЗИ и обзорной урографии зачастую является недостаточным для постановки диагноза. Однако мы считаем данную комбинацию оправданной для первичного обследования пациентов с почечной коликой. Экскреторная урография до появления КТ была стандартным методом диагностики заболеваний верхних мочевых путей. Рандомизированное исследование S. Pfister и соавт., сравнило точность диагностики мочекаменной болезни с помощью КТ и экскреторной урографии и определило чувствительность и специфичность КТ в 94,1% и 94,2%, а внутривенной урографии - в 85,2% и 90,4%, соответственно [16]. В этом же исследовании отмечено, что КТ без контрастного усиления является более быстрым, менее затратным и менее рискованным методом из-за отсутствия необходимости введения пациенту контрастного вещества. Современные клинические руководства рекомендуют выполнение экскреторной урографии только в случае невозможности выполнения КТ [17]. Бесконтрастное КТ обладает высокой точностью в диагностике камней верхних мочевыводящих путей. Множество научных исследований определяет чувствительность данного метода в диагностике уролитиаза в 95-96%, а специфичность в 98% [18,19]. Это сделало КТ «золотым стандартом» диагностики мочекаменной болезни. Исследование C. Fwu и соавт. установило, что в США 70% пациентам диагноз почечной колики устанавливается по данным КТ [20]. Также при выполнение КТ могут быть установлены некоторые альтернативные диагнозы, мимикрирующие под почечную колику [21]. Кроме диагностики, КТ позволяет определить показания к хирургическому лечению пациента с нефролитиазом: метод позволяет точно определить размеры и локализацию конкремента, радиологическую плотность конкремента и измерить расстояние от кожи до камня, что по мнению A. Perks и соавт. является хорошим предиктором эффективности ДЛТ [22], определение анатомического взаимоотношения почки с близлежащими органами позволяет избежать осложнений при перкутанных вмешательствах [23]. В нашем исследовании КТ в стационаре было выполнено только 41 пациенту (12,7%). Несмотря на очевидную пользу, такие недостатки КТ, как высокая стоимость обследования, ограниченная доступность, значительное радиационное воздействие заставляют задуматься о необходимости выполнения КТ каждому пациенту с подозрением на мочекаменную болезнь. Рациональным подходом, рекомендованным многими клиницистами, является выполнение КТ при первом в жизни эпизоде почечной колики, или когда диагноз не ясен [24]. В то же время, данные исследования К. Lindqvist и соавт. показали, что при купированной почечной колике отсрочка в выполнении КТ на 2-3 недели не сопровождается увеличением частоты осложнений [25].
Немедленное облегчение боли является основной целью при почечной колике и в нашем исследовании это было достигнуто у 88,8% пациентов. Обращает на себя внимание, что только 6,2% больных были доставлены бригадой СМП с купированной почечной коликой. Ограничения нашего исследования не позволяют определить, какие препараты применялись на догоспитальном этапе бригадами СМП. Современные клинические рекомендации рекомендуют применение НПВС, как препаратов первой линии для купирования почечной колики [10, 26]. В нашем исследовании в стационаре НПВС были применены у 85,1% пациентов, применение наркотических анальгетиков потребовалось только 11 (3,4%) пациентам. В 78,3% случаях НПВС применялись в комбинации со спазмолитическими препаратами. Однако последнее Кокрановское исследование, посвященное данному вопросу указывает на отсутствие преимуществ применения подобной комбинации по сравнению с применением только НПВС [27]. В случае невозможности медикаментозного купирования рецидивирующей почечной колики и при наличии инфекционно-воспалительного процесса в почке на фоне обструктивного фактора современные клинические рекомендации предписывают выполнение неотложного дренирования верхних мочевых путей, при этом не отдается предпочтение ни одному из таких методов дренирования, как стентирование мочеточника и чрескожная нефростомия [10]. Количество исследований, посвященных выбору метода дренирования при острой обструкции ВМП невелико. Недавнее исследование Z. Goldsmith и соавт., посвященное этому вопросу, также не выявило преимуществ между этими методами дренирования, но установило, что чрескожное дренирование выполнялось чаще пациентам с крупными конкрементами и при тяжелом течение заболевания. Так же было отмечено, что после выполнения нефростомии, в последующем с целью удаления камня чаще выполнялись перкутанные вмешательства, а после стентирования - уретероскопия [28]. Современный консенсус, посвященный этому вопросу и сформулированный в литературном обзоре L. Hsu с соавт. заключается в том, что в первую очередь необходимо рассмотреть целесообразность стентирования верхних мочевых путей. Выполнение чрескожной пункционной нефростомии (ЧПНС) показано, если подразумевается сложность в ретроградном доступе или высока вероятность развития осложнений [29]. В нашем исследовании дренирование ВМП было выполнено 48 (14,9%) пациентам. Из них в 54,2% случаях показанием к дренированию являлась некупирующаяся почечная колика, а в 20,8% - клиническое проявление инфекционно-воспалительного процесса в ВМП.
Подавляющему большинству пациентов (87,5%) выполнено стентирование мочеточника. Клинические рекомендации рассматривают оперативное лечение, направленное на избавление пациента от камня при почечной колике, как возможный вариант лечения [10]. В исследовании M. Tligui и соавт. продемонстрированы хорошие результаты ургентной дистанционной ударноволновой литотрипсии (ДУВЛ) при лечении почечной колики [30]. По мнению B. Tombal и соавт., ДУВЛ особенно эффективна при локализации конкремента в проксимальных отделах мочеточника [31]. По мнению S. Picozzi и соавт., уретероскопия проявила себя как безопасный и эффективный метод лечения при острой обструкции мочеточника [32]. Например, в Великобритании за последние 5 лет отмечено увеличение выполняемых уретеро-скопий по поводу камня мочеточника на 36% при отсутствии значительного прироста заболеваемости мочекаменной болезни [33]. В нашем исследовании хирургическое удаление камня было выполнено 83 (25,2%) пациентам, из них 56,6% выполнена уретероскопия, а 39,7% - ДУВЛ. Несмотря на выраженные клинические проявления почечная колика сама по себе редко приводит к выраженным и неотложным осложнениям. Пациенты, с впервые возникшим эпизодом почечной колики, часто обращаются за неотложной помощью из-за выраженных болей и беспокойства о состоянии своего здоровья. Однако, пациенты с установленным диагнозом, которым проведено адекватное обезболивание, без признаков осложненного течения могут быть направлены для дальнейшего дообследования и лечения под наблюдение специалиста амбулаторной службы и не подлежат обязательной госпитализации в стационар. M. Bultitude и соавт. считают, что следование этому принципу особенно верно для пациентов с рецидивным камнеобразованием [34]. Например, по данным страховых компаний, в США, из обратившихся по поводу почечной колики пациентов, госпитализируются только 8,0% и только 6,3% подвергаются интервенционному лечению в стационаре[35]. По мнению ряда авторов показаниями к госпитализации является неэффективность медикаментозной терапии в плане избавления от болей, признаки мочевой инфекции, единственная или трансплантированная почка, прогрессивное ухудшение почечной функции, обезвоживание пациента в следствии рвоты, нестабильное состояние пациента [34,36]. К неотложному оперативному лечению и дренированию верхних мочевых путей показания аналогичны. Ограничения нашего исследования не позволили определить, какое количество пациентов обратилось в приемное отделение и какая часть из них была госпитализирована в урологический стационар. Анализ данных, полученных в результате нашего исследования, демонстрирует, что интервенционные вмешательства были выполнены только 40,1% пациентам, у четверти пациентов наличие конкрементов не было подтверждено при обследовании в стационаре, а из диагностированных конкрементов 56,2% имели размер до 5 мм, вероятность самостоятельного отхождения которых, по мнению D. Coll и соавт., превышает 75% [37]. На основании этих данных можно сделать вывод, что целью пребывания в стационаре более чем половины пациентов было выполнение диагностических процедур, проведение которых возможно и в амбулаторных условиях. Подобная возможная несогласованность стационарного и амбулаторного звена оказания медицинской помощи является одной из причин избыточного количества госпитализированных больных с почечной коликой. Другой возможной причиной является отсутствие четкого, закрепленного законодательно, перечня состояний, при которых госпитализация пациентов с почечной коликой не обязательна. Решение этих вопросов позволит повысить экономическую эффективность урологической койки.
ВЫВОДЫ
Анализ данных, полученных в результате нашего исследования, показал, что оказание медицинской помощи пациентам с почечной коликой в урологических стационарах медицинских организаций, подведомственных Департаменту здравоохранения города Москвы, осуществляется в соответствии с международными клиническими рекомендациями. С целью улучшения качества оказываемой помощи необходимо повысить значимость компьютерной томографии в обследовании пациентов с почечной коликой. Требуется разработка четких клинических алгоритмов ведения пациентов с почечной коликой, с определением критериев необходимости госпитализации и оказания помощи пациентам на догоспитальном этапе, включая анальгезирующую терапию. Улучшение взаимодействия между стационарным и амбулаторным звеном позволит госпитализировать только тех пациентов, которым будет выполнено оперативное лечение, или у которых риск осложнений очень высок. Данные меры повысят экономическую эффективность использования урологической койки.
ЛИТЕРАТУРА
1. Hyams E, Korley F, Pham J, Matlaga B. Trends in imaging use during the emergency department evaluation of flank pain. J Urol 2011; 186(6): 2270-2274. doi: 10.1016/j.juro.2011.07.079.
2. Ghani K, Roghmann F, Sammon J, Trudeau V, Sukumar S. Rahbar H, et al. Emergency department visits in the United States for upper urinary tract stones: trends in hospitalization and charges. J Urol Elsevier 2014; 191(1):90-96. doi: 10.1016/j.juro.2013.07.098.
3. Аполихин О.И., Сивков А.В., Москалева Н.Г, Солнцева Т.В., Комарова В.А. Анализ урологической заболеваемости в Российской Федерации в 2002-2009 гг. по данным официальной статистики. Экспериментальная и клиническая урология. 2011;(1):4-10.
4. Krambeck AE, Lieske JC, Li X, Bergstralh EJ, Melton LJ, Rule AD. Effect of age on the clinical presentation of incident symptomatic urolithiasis in the general population. J Urol 2013; 189(1): 158-164. doi: 10.1016/j.juro.2012.09.023.
5. Strope S, Wolf J, Hollenbeck B. Changes in gender distribution of urinary stone disease. Urology 2010; 75(3): 543-6, 546. doi: 10.1016/j .urology.2009.08.007.
6. Nicolau C, Claudon M, Derchi L, Adam E, Nielsen M, Mostbeck G, et al. Imaging patients with renal colic-consider ultrasound first. Insights Imaging 2015; 6(4): 441-447. doi: 10.1007/s13244-015-0396-y.
7. Kanno T, Kubota M, Sakamoto H, Nishiyama R, Okada T, Higashi Y, et al. Determining the efficacy of ultrasonography for the detection of ureteral stone. Urology 2014; 84(3): 533-537. doi: 10.1016/j.urology.2014.04.047.
8. Daniels B, Gross CP, Molinaro A, Singh D, Luty S, Jessey R, et al. STONE PLUS: Evaluation of Emergency Department Patients With Suspected Renal Colic, Using a Clinical Prediction Tool Combined With Point-of-Care Limited Ultrasonography. Ann Emerg Med 2015; 67(4):439 - 448. doi: 10.1016/j.annemergmed.2015.10.020.
9. Fowler K, Locken J, Duchesne J, Williamson M. US for detecting renal calculi with nonenhanced CT as a reference standard. Radiology 2002; 222(1):109-113. doi: 10.1148/ radiol.2221010453.
10. Ulusan S, Koc Z, Tokmak N. Accuracy of sonography for detecting renal stone: comparison with CT. J Clin Ultrasound 2007; 35(5):256-261. doi: 10.1002/jcu.20347.
11. Turk C, Petnk A, Sarica K, Seitz C, Skolarikos A, Straub M, et al. EAU Guidelines on Diagnosis and Conservative Management of Urolithiasis. Eur Urol 2015; 69(3):1-7. doi: 10.1016/ j.eururo.2015.07.040.
12. Song Y, Hernandez N, Gee M, Noble V, Eisner B. Can ureteral stones cause pain without causing hydronephrosis? World J Urol 2016; 34(9):1285-1288. doi: 10.1007/s00345-015-1748-4.
13. Noble V, Brown D. Renal ultrasound. Emerg Med Clin North Am 2004; 22(3): 641-659. doi: 10.1016/j .emc.2004.04.014.
14. Mitterberger M, Pinggera G, Pallwein L, Gradl J, Feuchtner G, Plattner R, et al. Plain abdominal radiography with transabdominal native tissue harmonic imaging ultrasonography vs unenhanced computed tomography in renal colic. BJU Int 2007; 100(4): 887-890. doi: 10.1111/ j.1464-410X.2007.07048.x.
15. Pfister S, Deckart A, Laschke S, Dellas S, Otto U, Buitrago C, et al. Unenhanced helical computed tomography vs intravenous urography in patients with acute flank pain: accuracy and economic impact in a randomized prospective trial. Eur Radiol 2003; 13(11):2513-2520. doi: 10.1007/s00330-003-1937-1.
16. Coursey C, Casalino D, Remer E, Arellano R, Bishoff J, Dighe M, et al. ACR Appropriateness Criteria Acute Onset Flank Pain - Suspicion of Stone Disease. Ultrasound Q 2012; 28(3): 227-233.
17. Smith R, Verga M, McCarthy S, Rosenfield A. Diagnosis of acute flank pain: value of unenhanced helical CT. AJR. Am J Roentgenol 1996, 166(1): 97-101. doi: 10.2214/ajr.166.1.8571915.
18. Wang J, Shen S, Huang S, Chang C. Prospective comparison of unenhanced spiral computed tomography and intravenous urography in the evaluation of acute renal colic. J Chin Med Assoc 2008, 71(1):30-36. doi: 10.1016/S1726-4901(08)70069-8.
19. Fwu C, Eggers P, Kimmel P, Kusek J, Kirkali Z. Emergency department visits, use of imaging, and drugs for urolithiasis have increased in the United States. Kidney Int 2013; 83(3):479-486. doi: 10.1038/ki.2012.419.
20. Rucker C, Menias C, Bhalla S. Mimics of renal colic: alternative diagnoses at unenhanced helical CT. Radiographics 2004; 24 Suppl 1: 11-33. doi: 10.1148/rg.24si045505.
21. Perks A, Schuler T, Lee J, Ghiculete D, Chung D, DA Honey R, et al. Stone Attenuation and Skin-to-Stone Distance on Computed Tomography Predicts for Stone Fragmentation by Shock Wave Lithotripsy. Urology 2008; 72(4):765-769. doi: 10.1016/j .urology2008.05.046.
22. Hopper K, Yakes W The posterior intercostal approach for percutaneous renal procedures: risk of puncturing the lung, spleen, and liver as determined by CT. Am J Roentgenol 1990; 154(1):115-117. doi: 10.2214/ajr. 154.1.2104692.
23. Ha M, MacDonald R. Impact of CT scan in patients with first episode of suspected nephrolithiasis. J Emerg Med 2004; 27(3):225-231. doi: 10.1016/j.jemermed.2004.04.009.
24. Lindqvist K, Hellstrom M, Holmberg G, Peeker R, Grenabo L. Immediate versus deferred radiological investigation after acute renal colic: a prospective randomized study. Scand J Urol Nephrol 2006; 40, (2):119-124. doi: 10.1080/00365590600688203.
25. Parys B, McClinton S, Watson G, Anson K, Burgess N, Dickinson A, et al. BAUS Section of Endourology guidelines for acute management of first presentation of renal/ureteric lithiasis Br J Med Surg Urol 2009; 2(3):134-136. doi: 10.1016/j.bjmsu.2008.12.010
26. Afshar K, Jafari S, Marks A, Eftekhari A, MacNeily A. Nonsteroidal anti-inflammatory drugs (NSAIDs) and non-opioids for acute renal colic / Cochrane database Syst. Rev. 2015; 6(6):CD006027. doi: 10.1002/14651858.CD006027.pub2.
27. Goldsmith Z, Oredein-Mccoy O, Gerber L, Balez L, Sopko D, Miller M, et al. Emergent ureteric stent vs percutaneous nephrostomy for obstructive urolithiasis with sepsis: Patterns of use and outcomes from a 15-year experience BJU Int 2013; 112(2):122-128. doi: 10.1111/bju.12161.
28. Hsu L, Li H, Pucheril D, Hansen M, Littleton R, Peabody J, et al. Use of percutaneous nephrostomy and ureteral stenting in management of ureteral obstruction. World J Nephrol 2016; 5(2):172-181. doi: 10.5527/wjn.v5.i2.172.
29. Tligui M, El Khadime M, Tchala K, Haab F, Traxer O, Gattegno B, et al. Emergency extracorporeal shock wave lithotripsy (ESWL) for obstructing ureteral stones. Eur Urol 2003; 43 (5):552-555.
30. Tombal B, Mawlawi H, Feyaerts A, Wese FX, Opsomer R, Van Cangh PJ. Prospective randomized evaluation of emergency extracorporeal shock wave lithotripsy (ESWL) on the shorttime outcome of symptomatic ureteral stones. Eur Urol 2005; 47(6):855-859. doi: 10.1016/j.eururo.2005.03.006
31. Picozzi S, Ricci C, Gaeta M, Casellato S, Stubinski R, Bozzini G, et al. Urgent ureteroscopy as first-line treatment for ureteral stones: a meta-analysis of 681 patients. Urol Res 2012; 40(5):581-586. doi: 10.1007/s00240-012-0469-z.
32. Heers H, Turney B. Trends in urological stone disease: A 5-year update of hospital episode statistics BJU International 2016; 118(5):785-789. doi: 10.1111/bju.13520.
33. Bultitude M, Rees J. Management of renal colic. Bmj 2012; 345:e5499. doi: 10.1136/bmj.e5499.
34. Elder J, Delgado M, Chung B, Pirrotta E, Wang N. Variation in the Intensity of Care for Patients with Uncomplicated Renal Colic Presenting to U.S. Emergency Departments. J Emerg Med 2016; 51(6):628-635. doi: 10.1016/j.jemermed.2016.05.037.
35. Wang R. Managing Urolithiasis Ann Emerg Med 2016; 67(4): 449-454. 10.1016/ j.annemergmed.2015.10.021.
36. Coll D, Varanelli M, Smith R. Relationship of spontaneous passage of ureteral calculi to stone size and location as revealed by unenhanced helical CT Am J Roentgenol 2002; 178 (1): 101103. doi: 10.2214/ajr.178.1.1780101.







