ВВЕДЕНИЕ
Синдром болезненного мочевого пузыря/интерстициальный цистит (СБМП/ИЦ) – заболевание мочевого пузыря, характеризующееся болью/дискомфортом в одной или нескольких областях малого таза, которое сопровождается учащенным малообъемным мочеиспусканием, что значительно снижает качество жизни пациента [1]. Несмотря на, казалось бы, общеизвестный термин «цистит», ИЦ является отличным от «классических ци ститов» состоянием, и до настоящего момента его этиология не установлена [2]. СБМП принято рассматривать в разделе синдрома хронической тазовой боли (СХТБ).
Выделяют 2 клинические формы/фенотипа интерстициального цистита на основании эндоскопических феноменов: язвенная форма (с наличием дефекта слизистой оболочки мочевого пузыря по типу Гуннеровских поражений), неязвенная форма (отсутствие Гуннеровских поражений слизистой оболочки мочевого пузыря). Известно, что язвенная форма ИЦ характеризуется более выраженным воспалением в слизистой оболочке мочевого пузыря и более агрессивным течением, чем неязвенная [3]. За последние несколько лет становится общепринятым тезис о том, что оба фенотипа, имеющие отличные клинические проявления и патофизиологические механизмы, cледует рассматривать как отдельные нозологии с собственным подходом к диагностике и лечению [3].
Европейская ассоциация урологов (European Association of Urology – EAU), Американская ассоциация урологов (American Urological Association – AUA), Японская ассоциация урологов (Japanese Urological Association – JUA) в своих рекомендациях по лечению СБМП предлагают эффективные инструменты для лечения пациентов. Cреди доступных опций отмечается нефармакологические методы, медикаментозная терапия, хирургическое лечение. Однако описываемые рекомендации продолжают требовать совершенствования: остается ряд открытых вопросов в отношении диагностики и лечения СБМП. Так, согласно рекомендациям AUA, большая часть рекомендованных опций имеет силу доказательств класса С и значительно реже класса B [4]. Умеренная эффективность предлагаемой терапии не обеспечивает полный контроль симптомов у пациентов, особенно на протяжении длительного времени [5].
Интерстициальный цистит является достаточно редким заболеванием, и его распространенность в России остается до сих пор неизвестной. Отсутствие отечественных клинических рекомендаций оставляет возможность практикующим врачам использовать только рекомендации других стран и сообществ, которые могут отличаться. Более того, отсутствие единого стандартизированного подхода мотивирует значительную часть специалистов разрабатывать персональные опции для лечения пациентов с ИЦ.
Целью нашего исследования является изучение подходов врачей РФ к диагностике и лечению СБМП, а также оценка эффективности предлагаемых методов для пациентов с ИЦ.
МАТЕРИАЛЫ И МЕТОДЫ
Кафедрой урологии Российского университета медицины с сентября 2022 г. по сентябрь 2023 г. было проведено наблюдательно-аналитическое исследование, а именно: опрос врачей – урологов. Целью исследования являлось изучение вопроса диагностики и лечения пациентов с СБМП на территории РФ. Респондентам предлагалось ответить на 25 вопросов открытого и закрытого типа. Все вопросы были разделены на 2 части: первая часть состояла из 5 вопросов и предназначалась для сбора информации о респонденте, вторая – из 20 вопросов и предназначалась для оценки тактики диагностики и лечения ИЦ.
Возможность прохождения опроса обеспечивалась онлайн платформой SurveyMonkey на базе урологического информационного портала Uroweb.ru. Информирование урологов осуществлялось путем рассылки по базе урологов РФ, зарегистрированных на Uroweb.ru. В опросе приняло участие 86 человек: 29 человек прекратили принимать участие после перехода ко второй части о тактике диагностики и лечения интерстициального цистита (рис. 1).
СТАТИСТИЧЕСКИЙ АНАЛИЗ
С целью проведения статистической обработки данных использовались методы описательной статистики. Для изучаемых признаков, имеющих нормальное распределение использовались среднее и стандартное отклонение. Для изучаемых признаков, имеющих ненормальное распределение, использовались – медиана и показатели 1 и 3 квартиля (25% – 75%). Критерий Шапиро – Уилка использовался с целью оценки изучаемого признака на предмет нормальности распределения.
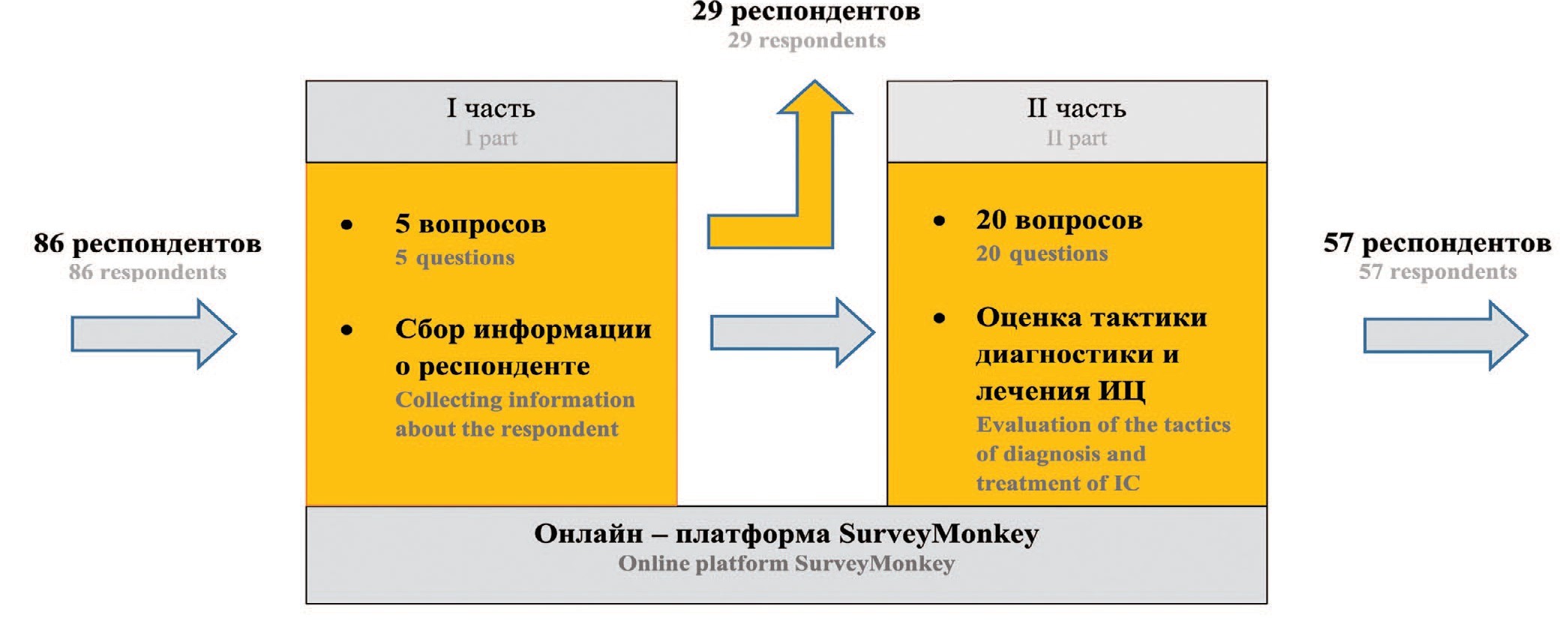
Рис.1. Дизайн исследования
Fig.1. The research design
РЕЗУЛЬТАТЫ
Из 86 респондентов, изъявивших желание участвовать в исследовании, только 57 специалистов полностью завершили опрос, ответив на обе части анкеты. Публикуемые результаты получены на основании опроса врачей – урологов, полностью завершивших опрос.
В проведенном опросе приняли участие врачи- урологи из различных регионов РФ: наибольшее количество респондентов было из центрального федерального округа/ЦФО (Central Federal District/CFD) – 16 человек (28%), Приволжского федерального округа/ПФО (Volga Federal District/VFD) – 8 человек (14%), Северо- Западного федерального округа/СЗФО (Northwestern Federal District/NFD) – 8 человек (14%), Южного федерального округа/ЮВО (Southern Federal District/SFD) – 8 человек (14%), Сибирского федерального округа/СФО (Siberian Federal District/SFO) – 7 человек (12%). 18% респондентов были из других регионов России (рис. 2).
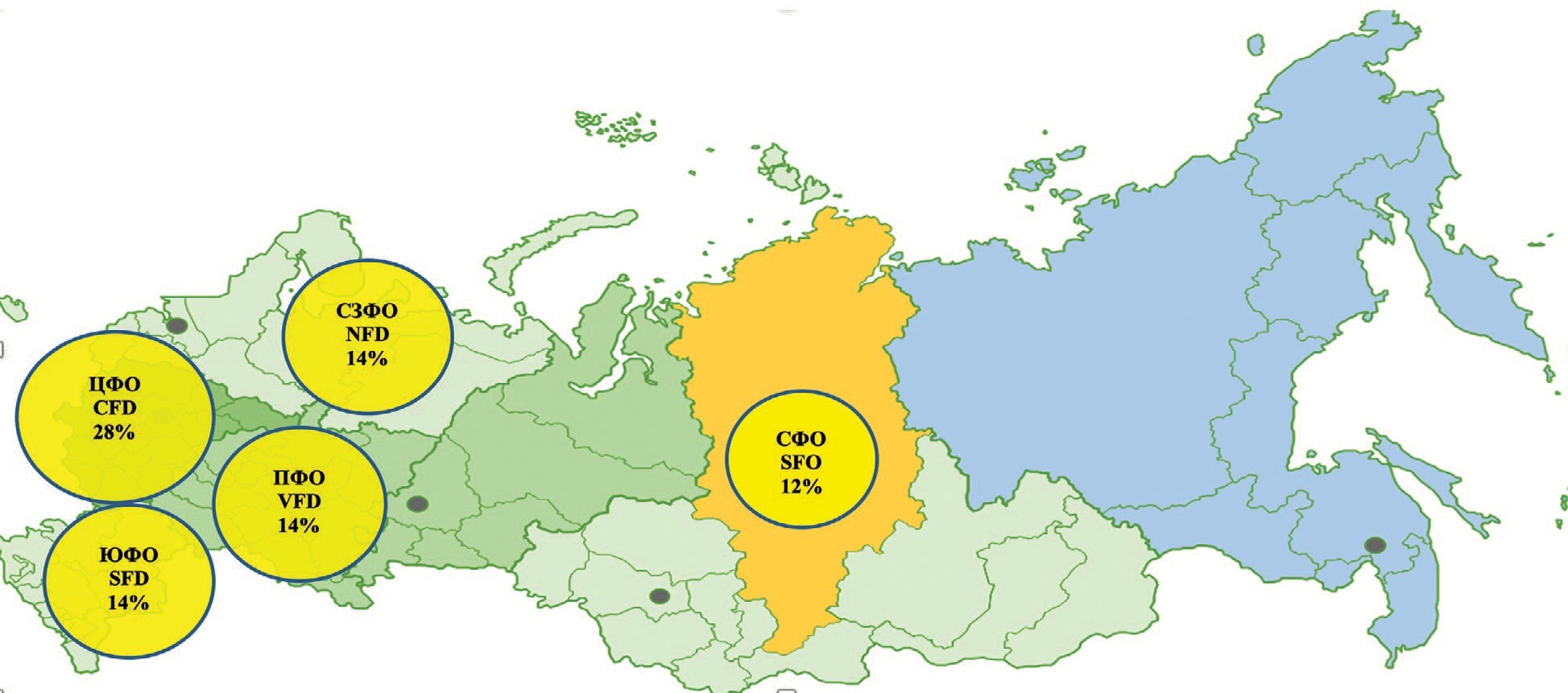
Рис. 2. Географическое распределение респондентов
Fig. 2. Geographical distribution of the respondents
Средний стаж работы специалиста-уролога – 17 лет (7,5–26). 30% (17) опрошенных – молодые специалисты со стажем до 9 лет. Только у 30% (17) количество пациентов с ИЦ составляет 2 и более в месяц.
На начальном этапе опроса респондентам был задан вопрос о наиболее вероятном медикаментозном назначении для лечения ИЦ. 67% (38) специалистов отметили опции, рекомендованные сообществом EAU и AUA. 33% (19) врачей предпочитают использовать для лечения ИЦ не рекомендованные вышеуказанными сообществами препараты: нестероидные противовоспалительные препараты (НПВС), антибиотики, D-маннозу, растительные препараты (рис. 3).

Рис. 3. Опции медикаментозного лечения ИЦ
Fig. 3. Options for the medical treatment of IC
В попытке назвать предикторы наличия язвенных поражений на основании анамнестических данных, лабораторно-инструментальных исследований без использования цистоскопии ответы респондентов были различны. Среди наиболее частых феноменов отмечены следующие: учащенное малообъемное мочеиспускание c дискомфортом в надлобковой области, стихающим после опорожнения, ноктурия, отсутствие признаков воспаления/эритроцитурии в общем анализе мочи, отрицательный результат микробиологического исследования мочи, снижение функционального объема мочевого пузыря при ультразвуковом исследовании (УЗИ).
Около 68% (39) специалистов встречают одномоментно ИЦ и положительную бактериальную культуру мочи. Однако количество этих пациентов составляет менее 50% в структуре данной нозологии.
70% (40) респондентов в своей клинической практике не применяют каких-либо шкал/анкет при работе с пациентом с ИЦ. Оставшиеся 30% (17) специалистов применяют описываемые инструменты менее чем в 50% случаев: с одинаковой частотой используются PUF-scale (Pelvic Pain and Urgency/Frequency scale – шкала симптомов тазовой болии и частоты мочеиспускания), дневник мочеиспускания, опросник O’Leary-Sant (O'Leary-Sant In- terstitial Cystitis Symptom Index) опросник O'Leary-Sant- индекс симптомов интерстициального цистита), визуально-аналоговая шкала боли.
С целью постановки диагноза ИЦ и для инициации лечения 88% (50) респондентов предпочитают использовать цистоскопию, для 12% (7) она будет опциональным инструментом. В качестве первичной диагностики СБМП с целью подтверждения наличия Гуннеровского поражения 54% (31) cпециалистов предпочитают цистоскопию под местной анестезией. 81% (26) респондентов убеждены, что цистоскопия под общим наркозом является более эффективным методом диагностики ИЦ. Биопсию мочевого пузыря при диагностике СБМП выполняет 75% (43) опрошенных (рис. 4).
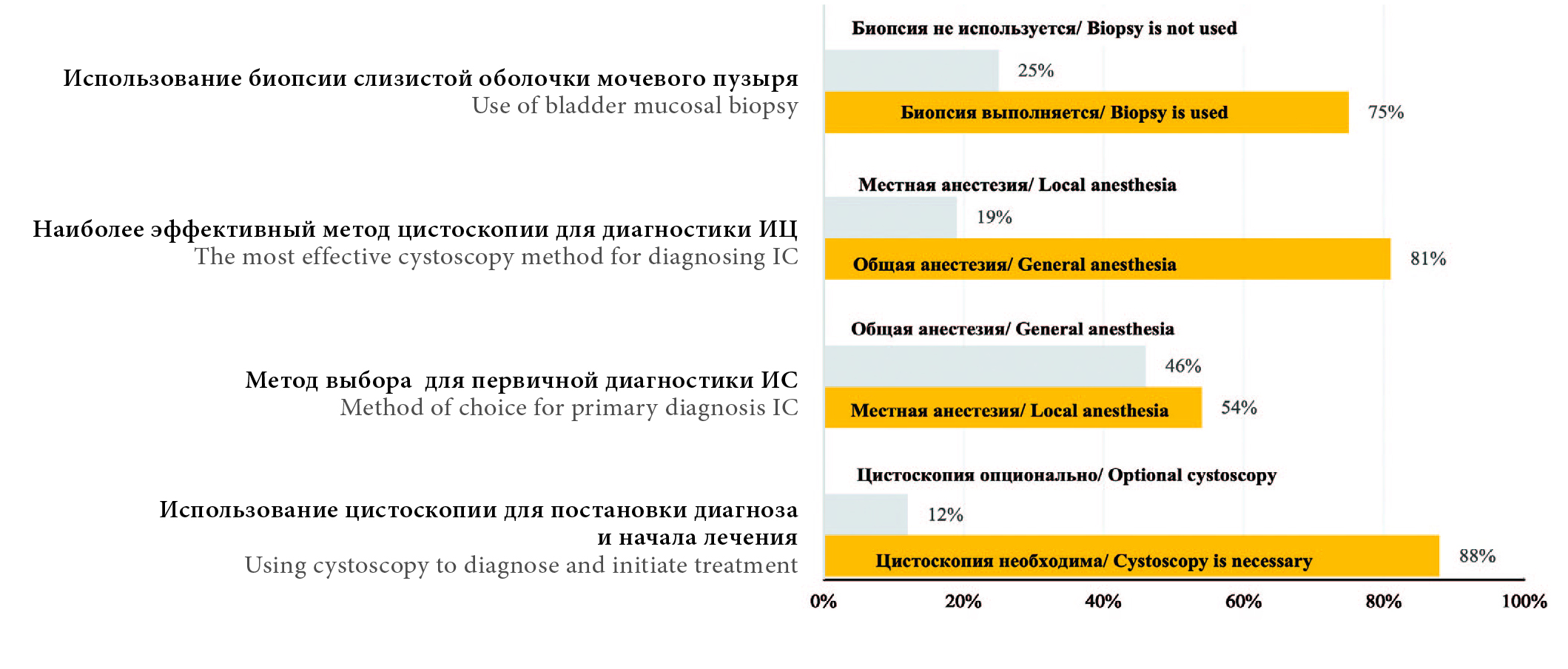
Рис. 4. Диагностика СБМП
Fig 4. Diagnosis of BPS
Респондентами сформулированы показания для выполнения цистоскопии под наркозом с возможным проведением лечения в объеме фульгурации Гуннеровских поражений и/или подслизистой инъекции Триамцинолона, гидродистензии: Гуннеровские поражения, отсутствие эффекта от консервативной терапии, значительное уменьшение функционального объема мочевого пузыря, выраженный болевой симптом.
Ботулинический токсин является более используемой опцией у 66% (38) специалистов. По мнению опрошенных, показанием к применению ботулинического токсина являются ГАМП-ассоциированные симптомы, уменьшение функциональной емкости мочевого пузыря менее 100 мл, неэффективность консервативного лечения. Только 7% (4) респондентов используют подслизистое введение Триамцинолона в качестве лечебной процедуры (рис. 5).

Рис.5. Внутридетрузорная инъекционная терапия
Fig. 5. Intradetrusor injection therapy
С целью контроля симптомов 74% (42) опрошенных предпочли поведенческую и нефармакологическую терапию (физиотерапия, диетотерапия). Психотропные, антигистаминные препараты (амитриптилин, гидроксизин и др.) используют 53% (30) специалистов. При этом, самостоятельно назначают эти препараты только 51% (29) респондентов. Пероральная терапия, направленная на восстановление слизистой мочевого пузыря (пентосан полисульфат (ППС), гиалуроновая кислота), используется 79% (45) опрошенных.
Антибактериальные препараты используют 25% (14) специалистов, ионофорез – 11% (6), плазму, обогащенную тромбоцитами (Platelet- rich plasma/PRP) – 4% (2), иммунодепрессанты (циклоспорин и др.) – 4% (2) (рис. 6).
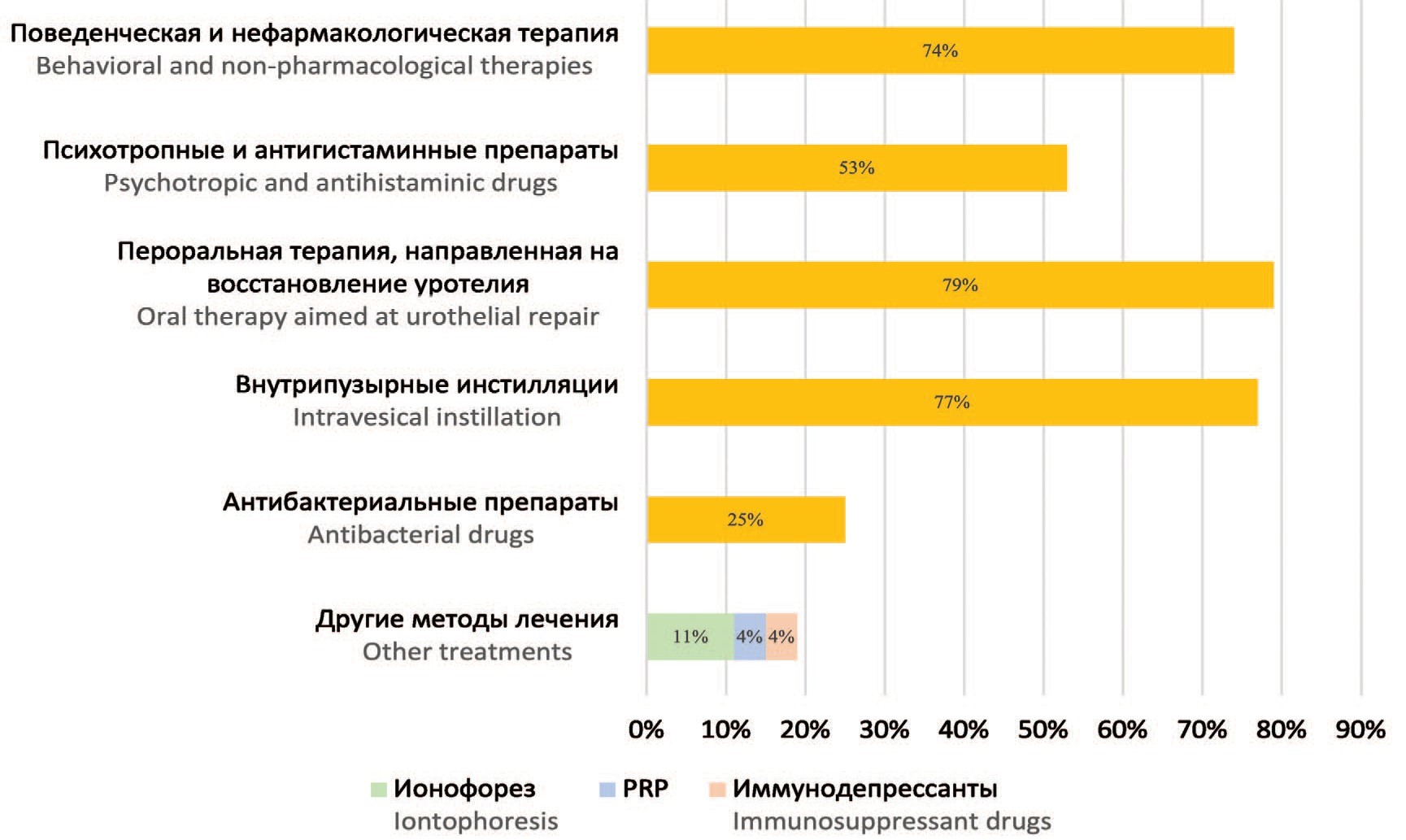
Рис. 6. Используемые опции для контроля симптомов
Fig. 6. Options used to control symptoms
Внутрипузырные инстилляции используют 77% (44) респондентов. Наиболее часто применяют препараты для обезболивания и восстановления слизистой мочевого пузыря: гепарин, местные анестетики, хондроитин сульфат, диметилсульфоксид (ДМСО), гиалуроновая кислота, альгинат натрия. Предпочитаемые режимы использования внутрипузырной фармакотерапии и ее интервалы у всех специалистов индивидуальны.
Оперирующие специалисты сообщают о возвращении пациентов на повторное хирургическое лечение в среднем через 6-12 месяцев. При этом 77% (44) респондентов подчеркивают отсутствие минимальных интервалов между хирургическим лечением, предлагая ориентироваться на жалобы и результаты вспомогательных методов исследований. Лишь 21% (12) отмечают минимальные интервалы, в среднем, от 6 месяцев.
Мультидисциплинарный подход с привлечением смежных специалистов (гинеколог, невролог, физиотерапевт) используют 84% (48) респондентов.
ОБСУЖДЕНИЕ
Проведенное исследование является уникальным на территории нашей страны.
Хроническая тазовая боль продолжает оставаться сложной областью в медицине, а количество специалистов c соответствующей сферой интересов крайне невелико. Данная работа позволила аккумулировать значительный объем опыта врачей в непопулярной, но крайне важной проблеме.
Наше исследование имеет несколько ограничений. Мы полагаем, что география потенциальных респондентов значительно шире, а количество существующих – больше. Дополнительные сведения сделают результаты объективнее.
Ответы на вопросы открытого типа были обобщены ввиду невозможности перечисления каждого из них. С целью получения точных результатов нами была предпринята попытка исключить из исследования специалистов, не дифференцирующих интерстициальный от других видов цистита. Благодаря заданному вопросу 29 человек выбыли из исследования после первой части опросника. Однако среди тех, кто продолжил исследование, 33% (19) респондентов не предпочли использовать доказанные опции для лечения СБМП. Это призывает задуматься о понимании проблем ИЦ этими специалистами.
Прогнозирование наличия Гуннеровских поражений без использования цистоскопии продолжает оставаться актуальной проблемой. Интересно, что среди ответов респондентов присутствуют одинаковые критерии, но их количественной оценки предоставлено не было. В мировом сообществе они до сих пор отсутствуют. Тем не менее, исследователи пытаются найти взаимосвязь между клиническими и эндоскопическими признаками. Так, M. Ueda и соавт. описал изменение объема мочеиспускания, как предиктора наличия Гуннеровских поражений [6]. Однако важно учитывать, что в ретроспективном исследовании участвовало 32 мужчины с диагнозом хронический простатит/СХТБ, только 13 имели Гуннеровские поражения, использовалась локальная анестезия для уретроцистоскопии. Разработка критериев наличия язвенного поражения может быть полезной в рамках амбулаторного приема, когда отсутствует возможность проведения цистоскопии.
Современная концепция интерстициального цистита предполагает отрицательный результат микробиологического исследования мочи. Интересно, что почти 70% (40) специалистов, даже при наличии положительной культуры в моче, не исключают ИЦ. Эти факты, определенно, требуют пересмотра существующих дефиниций.
Только каждый третий опрошенный использует в своей практике диагностические опросники, дневники, шкалы. Безусловно, анкетирование каждого пациента увеличивает нагрузку на специалиста. Тем не менее, остается вопрос о том, какими другими объективными опциями респонденты оценивают эффективность проводимого лечения, обеспечивающее контроль симптомов на протяжении 6-12 месяцев.
Цистоскопия продолжает оставаться актуальной для диагностики интерстициального цистите. Подавляющее большинство опрошенных используют цистоскопию для диагностики СБМП. Только 1 из 4 врачей не использует биопсию слизистой мочевого пузыря. JUA рекомендует использовать узкоспектральную цистоскопию при подозрении на ИЦ с целью оценки наличия/отсутствия Гуннеровских поражений. Биопсия не является обязательной опцией [3]. AUA не рекомендует проведение цистоскопии для всех пациентов и позволяет ставить диагноз ИЦ, начинать лечение без выполнения цистоскопии в несложных случаях: цистоскопия под местной анестезией может быть использована при подозрении на Гуннеровские поражения. Отмечается их большая распространенность в возрасте от 50 лет. Биопсия также не является обязательным диагностическим методом [4]. C. Ronstrom и соавт. в своей работе по созданию атласа Гуннеровских поражений отмечает, что большую часть этих поражений возможно идентифицировать с помощью цистоскопии под местной анестезией без использования гидродистензии [7]. Однако важно подчеркнуть, что цистоскопия под общим наркозом остается актуальной для специалиста: возможность одномоментной фульгурации, внутрипузырных инъекций, гидродистензии в качестве лечебной процедуры.
Внутридетрузорная инъекционная терапия является одним из подходов к управлению симптомами пациентов с ИЦ. Интересно, что подслизистая инъекция синтетического глюкокортикостероида (ГКС) не является популярной среди отечественных специалистов, хотя эта опция рекомендована AUA, JUA и рядом других авторов [8]. До сих пор нет крупных исследований эффективности внутрипузырных инъекций синтетических ГКС в режиме монотерапии по сравнению с фульгурацией Гуннеровских поражений. Накопление позитивного опыта использования ГКС в качестве внутрипузырной инъекции может позволить проводить эту процедуру в амбулаторных условиях, не прибегая к повторной фульгурации. Ботулинотерапия используется практикующими специалистами в нашей стране значительно чаще и обоснованно. Тем не менее, у респондентов методика введения препарата, дозировка, локализация инъекций были различны. Формирование единого алгоритма может позволить улучшить эффективность предлагаемого лечения. Интересно, что в нашей стране развивается направление регенеративной медицины в рамках применения плазмы, обогащенной тромбоцитами (метод PRP), для лечения СБМП. Этот метод еще не успел закрепиться в клинических рекомендациях, однако является обнадеживающим для пациентов с ИЦ [9].
Все респонденты используют комплексный подход к лечению СБМП, а 84% (48) привлекают мультидисциплинарную команду для достижения наилучших результатов. Обращает на себя внимание, что психотропные и антигистаминные препараты – менее популярная опция, чем другие варианты лечения. Так, согласно AUA, трициклический антидепрессант амитриптилин имеет аналогичную силу доказательств класса B, как и Пентозана полисульфат натрия (ППС), при этом, ППС – единственный пероральный препарат для лечения интерстициального цистита, одобренный организацией по контролю качества пищевых продуктов и лекарственных средств в США (Food and Drug Administration/FDA). Эффективность ППС и амитриптилина отмечается в большом количестве публикаций [10-12]. Использование антибактериальных препаратов каждым 4-ым специалистом подчеркивает, что инфекция мочевыводящих путей не исключает диагноз ИЦ, и ее следует рассматривать как сопутствующее состояние.
77% (44) респондентов убеждены, что минимальные интервалы между хирургическим лечением в объеме цистоскопии под наркозом, фульгурации Гуннеровских поражений, гидродистензии отсутствуют. Одним из грозных осложнений ИЦ является формирование микроцистиса. Так, Y. Akiyama и соавт. в своей работе от 2021 года отметили снижение анатомического объема мочевого пузыря на 50 мл с каждым эпизодом коагуляции [13]. A. Furuta и соавт. в своей работе от 2022 года так же указали, что повторные фульгурации мочевого пузыря приводят к снижению анатомического объема мочевого пузыря [14]. Все это требует поиска более щадящих и эффективных методов лечения интерстициального цистита.
ЗАКЛЮЧЕНИЕ
Проведенное нами исследование подчеркивает, что проблема интерстициального цистита продолжает оставаться актуальной и требует более глубокого понимания. Разработка алгоритмов диагностики, подходов к лечению СБМП, просвещение специалистов позволят оказывать эффективную помощь пациенту с ИЦ.
ЛИТЕРАТУРА
- Akiyama Y. Biomarkers in Interstitial Cystitis/Bladder Pain Syndrome with and without Hunner Lesion: A Review and Future Perspectives. Diagnostics(Basel)2021;11(12):2238. https://doi.org/10.3390/diagnostics11122238.
- Зайцев А.В., Шаров М.Н., Арефьева О.А., Пушкарь Д.Ю. Синдром болезненного мочевого пузыря/интерстициальный цистит: факторы прогноза клинического течения заболевания. Вестникурологии2018;6(3):26-35. [Zaitsev A.V., Sharov M.N., Arefieva O.A., Pushkar D.Y. Painful bladder syndrome/interstitial cystitis: factors of prog- nosis of clinical course of the disease. Vestnikurologii= Urology Herald 2018;6(3):26-35. (In Russian)]. https://doi.org/10.21886/2308-6424-2018-6-3-26-35
- Homma Y, Akiyama Y, Tomoe H, Furuta A, Ueda T, Maeda D, et al. Clinical guidelines for interstitial cystitis/bladder pain syndrome. IntJ Urol 2020;27(7):578-89. https://doi.org/10.1111/iju.14234.
- Clemens JQ, Erickson DR, Varela NP, Lai HH. Diagnosis and treatment of interstitial cystitis/bladder pain syndrome. J Urol 2022;208(1):34-42. https://doi.org/10.1097/ ju.0000000000002756
- Karasev A, Markova O, Kasyan G. Interim research results of postoper Meeting 2023, p. 6. [Electronic resource]. URL: https://www.essicmeeting.eu/_fiugd/9fec3c_513e160331454641bb7cc83cbf230423.pdf
- Ueda M, Sengiku A, Kono J, Negoro H, Saito R, Yoshimura N, et al. Low bladder ca- pacity is an important predictor for comorbidity of interstitial cystitis with Hunner's lesion in patients with refractory chronic prostatitis/chronic pelvic pain syndrome. IntJ Urol2019;26 (Suppl 1):53-6. https://doi.org/10.1111/iju.13975.
- Ronstrom C, Lai HH. Presenting an atlas of Hunner lesions in interstitial cystitis which can be identifi with offi cystoscopy. NeurourolUrodyn2020;39(8):2394-400. https://doi.org/10.1002/nau.24500.
- Funaro MG, King AN, Stern JNH, Moldwin RM, Bahlani S. Endoscopic Injection of Low Dose Triamcinolone: A Simple, Minimally Invasive, and Effective Th py for Interstitial Cystitis With Hunner Lesions. Urology2018;118:25-9. https://doi.org/10.1016/j.urology.2018.03.037.
- Jiang YH, Kuo YC, Jhang JF, Lee CL, Hsu YH, Ho HC, Kuo HC. Repeated intravesical injections of platelet-rich plasma improve symptoms and alter urinary functional proteins in patients with refractory interstitial cystitis. SciRep 2020;10(1):15218. https://doi.org/10.1038/s41598-020-72292-0.
- Лоран О.Б., Синякова Л.А., Митрохин А.А., Плесовский А.М., Штейнберг М.Л., Винарова Н.А. Современный взгляд на проблему интерстициального цистита. Ме- дицинский Совет 2011;(11-12):15-9. [Laurent O.B., Sinyakova L.A., Mitrokhin A.A., Plesovsky A.M., Shteinberg M.L., Vinarova N.A. Modern view of the problem of intersti- tial cystitis. Meditsinskiy Sovet = Medical Advice 2011;(11-12):15-9. (In Russian)].
- Kasyan G, Kupriyanov Y, Karasev A, Baibarin K, Pushkar D. Safety and efficacy of pentosan polysulfate in patients with bladder pain syndrome/interstitial cystitis: a multicenter, double-blind, placebo-controlled, randomized study. Cent European J Urol2021;74(2):201-7. https://doi.org/10.5173/ceju.2021.0340.R1.
- Grigoryan B, Kasyan G, Pivazyan L, Pushkar D. Pentosan polysulfate in patients with bladder pain syndrome/interstitial cystitis with Hunner's lesions or glomerulations: systematic review and meta-analysis. Ther Adv Urol 2022;14:17562872221102809. https://doi.org/10.1177/17562872221102809.
- Akiyama Y, Zaitsu M, Watanabe D, Yoshimura I, Niimi A, Nomiya A, et al. Relation- ship between the frequency of electrocautery of Hunner lesions and changes in bladder capacity in patients with Hunner type interstitial cystitis. Sci Rep 2021;11(1):105. https://doi.org/10.1038/s41598-020-80589-3.
- Furuta A, Suzuki Y, Igarashi T, Kimura T, Egawa S, Yoshimura N. Reduction of bladder capacity under anesthesia following multiple recurrences and repeated surgeries of hunner lesions in patients with interstitial cystitis. IntNeurourolJ 2022;26(1):45-51. https://doi.org/10.5213/inj.2142102.051.







