Гипоспадия у женщин – это аномалия развития одновременно и уретры, и влагалища. Это врожденное заболевание характеризуется двумя основными дефектами: укорочением уретры и эктопией ее наружного отверстия. Мужская гипоспадия является одной из самых частых аномалией развития мочеполовой системы и она хорошо изучена. Гипоспадия у женщин считается очень редко встречающейся патологией, которая имеет характерные клинические симптомы, заставляющие больную обращаться к гинекологу и урологу. Под термином «женская гипоспадия» (hypospadia feminis) понимают врожденное заболевание, проявляющееся в смещении наружного отверстия уретры на переднюю стенку влагалища проксимальнее гименального кольца.
ОБЗОР ЛИТЕРАТУРЫ
Так как гипоспадия у девочек и женщин встречается крайне редко, ее диагностике и лечению уделяется мало внимания со стороны врачей. В отечественной литературе впервые упоминание о женской гипоспадии появилось в 1914 г. в книге И.X. Дзирне «Оперативная урология». Автор считал, что гипоспадия у женщин не требует оперативного лечения, если не сопровождается недержанием мочи [1]. В доступной зарубежной литературе одно из первых упоминаний о данном заболевании принадлежит L. Buffoni, который описал его в итальянском урологическом журнале в 1957 г. [2]. Истинную распространенность женской гипоспадии оценить крайне сложно из-за большого количества недиагностированных случаев. Однако, по данным Д.В. Кана частота встречаемости гипоспадии среди женщин с рецидивирующими инфекциями мочевыводящих путей (ИМВП), ведущих половую жизнь, составляет 66% [3].
Н.Е. Савченко трактует гипоспадию у девочек как эмбриональный дефект уретровагинальной перегородки [4]. В норме наружное отверстие уретры у девочек открывается в средней трети преддверия влагалища на равном расстоянии между клитором и входом во влагалище. При гипоспадии происходит дистальное смещение наружного отверстия уретры. При этом увеличивается расстояние от клитора до наружного отверстия уретры и, наоборот, уменьшается расстояние от наружного отверстия уретры до входа во влагалище.
Эмбриогенез гипоспадии у девочек, в отличие от мальчиков, не является следствием отсутствия соединения стенок уретры, так как этот отдел уретры у девочек просто отсутствует. Гипоспадическим считается меатус, расположенный на передней стенке влагалища [5]. Этиология женской гипоспадии остается неясной. Нижняя часть уретры и влагалища развиваются из нижней части урогенитального синуса, поэтому нарушение нормального развития этой структуры может привести к формированию гипоспадии [6]. S. Miyagawa и соавт. в экспериментальном исследовании выявили, что развитие гипоспадии возможно при введении диэтилстилбестрола (синтетический аналог эстрогена) [7]. Анализ соотношения доза/ответ показал, что 0,03 г диэтилстилбестрола, вводимого парентерально один раз в день в течение 6 дней, является достаточным для развития гипоспадии. Авторы показали, что возникновение женской гипоспадии в этом случае является результатом нарушений апоптоза и пролиферации эпителиальных клеток дорсальной части уретры. Форма вызванной диэтилстилбестролом гипоспадии зависит от срока беременности, на котором происходило воздействие. С гипоспадией могут сочетаться другие врожденные заболевания, такие как урогенитальная перегородка, двурогая матка, атрезия влагалища и перегородка во влагалище.
В настоящее время описаны клинические проявления и разработано несколько классификаций женской гипоспадии, которая основана на учете степени дистопии наружного отверстия уретры по отношению к различным отделам влагалища и шейки мочевого пузыря. Одна из классификаций женской гипоспадии предложена Д.В. Каном в 1988 году: 1) низкая влагалищная эктопия наружного отверстия уретры; 2) высокая влагалищная эктопия наружного отверстия уретры; 3) уровагинальное слияние шейки мочевого пузыря с влагалищем с недержанием мочи; 4) мочеполовой синус у женщин; 5) сочетание всех этих вариантов с ложным или истинным гермафродитизмом [3].
Большинство авторов различают частичную и тотальную форму женской гипоспадии [8-10]. Г.А. Подлужный и соавт. выделяют вестибулярную и влагалищную формы заболевания [11].
Согласно классификации V. Blum выделяется три формы гипоспадии у женщин: 1) продольная складка между задней стенкой уретры и передней стенкой влагалища; 2) персистирующий урогенитальный синус, при котором влагалище соединено с уретрой, а девственная плева находится глубоко в урогенитальном синусе; 3) уретра открывается во влагалище проксимальнее нормально расположенной девственной плевы [12].
Сходная классификация предложена А.Е. Соловьевым [13]. Он выделяет 3 формы гипоспадии у девочек: вестибулярную (частичную), вестибуловагинальную (субтотальную) и вагинальную (тотальную). Вестибулярная (частичная) гипоспадия у девочек сводится к отсутствию на большем или меньшем протяжении нижней стенки уретры. Наружное отверстие уретры смещено ближе ко входу во влагалище. Клитор увеличен, девственная плева не изменена. У девочек эта форма гипоспадии часто является находкой. Однако больные при этом могут страдать дневным и ночным недержанием мочи, у некоторых отмечаются дизурия, зуд в области вульвы, выделения из влагалища. Вестибулярная форма гипоспадии может обуславливать подтекание мочи во влагалище и его преддверие, что способствует развитию хронического уретрита, цистита. Вестибуловагинальная (субтотальная) гипоспадия является более тяжелой формой, при которой наружное отверстие уретры еще больше удаляется от клитора и располагается таким образом, что уретровагинальная перегородка истончается до 0,2-0,3 см, а нижняя стенка наружного отверстия уретры и верхняя стенка входа во влагалище представляют собой единое образование. Девственная плева при этом расщеплена по верхнему своду, вход во влагалище зияет. Моча при этой форме гипоспадии постоянно попадает во влагалище, вызывает мацерацию слизистой оболочки, вульвовагинит, что является причиной восходящей мочевой инфекции. Наружное отверстие уретры широкое, неправильной формы. Клинически вульвовагинальная форма не только проявляется дистопией наружного отверстия уретры, но и сочетается с недоразвитием сфинктерального аппарата мочевого пузыря. Вагинальная (тотальная) форма гипоспадии у девочек является очень тяжелым пороком развития. При этой форме выявляются значительные анатомические нарушения со стороны как мочевой, так и половой систем. При осмотре гениталий малые половые губы недоразвиты, девственная плева отсутствует. Наружное отверстие влагалища широкое, зияет, как у рожавшей женщины. На обычном месте наружное отверстие уретры не определяется. При осмотре на зеркалах в средней трети на передней стенке влагалища определяется наружное отверстие уретры [13].
Классификация женской гипоспадии, предлженная H.M. Knight, включает в себя полную (тип I) и неполную форму (тип II), при этом тип II имеет два подтипа в зависимости от формы уретры: II-a – короткая и широкая уретра и II-b – нормальная уретра [14].
Диагностика и лечение женской гипоспадии просты, но довольно часто это заболевание упускается из виду [15-16]. В отношении диагностики гипоспадии нужно сказать, что большая часть случаев остается не диагностированной, симптомы же могут впервые появится в различный период – от подросткого возраста до вполне зрелого (вплоть до 90 лет). Причиной гипоспадии у пожилых женщин может быть не врожденная аномалия строения уретры, а смещение меатуса к влагалищу в связи с фиброзом в результате атрофического вагинита или операции на уретре [17].
Степень выраженности симптомов, связанных с гипоспадией у женщин, зависит от степени смещения меатуса. Пациентки с гипоспадией 3 типа по V. Blum или с высокой влагалищной формой более подвержены инфекции мочевых путей. Уретральный синдром и рецидивирующие ИМВП, возникающие с началом половой жизни девушки, являются частым проявлением женской гипоспадии. У таких пациенток консервативное лечение, как правило, не эффективно, при этом оперативное перемещение меатуса может значительно уменьшить клиническую симптоматику [8].
К другим проявлениям женской гипоспадии можно отнести стрессовое недержание мочи после родов и иногда тотальное недержание мочи [17]. Недержание может быть «неистинным», а обусловленным влагалищным мочеиспусканием, тогда как истинное связано с нарушением функции шейки мочевого пузыря. Это заболевание чаще всего выявляется при установке уретрального катетера, эндоскопических вмешательствах на нижних мочевых путях. Иногда таким пациенткам ставят диагноз суправезикальной обструкции, что ведет к выполнению операции по отведению мочи, необходимости в которой нет [18].
Кроме того, часто гипоспадия сопровождается стенозом уретры [7].
Также у этих пациентов может быть детрузорно-сфинктерная диссинергия (ДСД), так как при гипоспадии имеется выраженное влагалищное мочеиспускание, которое может стимулировать бульбокавернозный рефлюкс, что в свою очередь стимулирует сокращение сфинктера во время мочеиспускания, что и проявляется как ДСД. Кроме того, наличие влагалищного мочеиспускания может приводить к тому, что пациентка в течение дня много раз напрягает мышцы промежности, что приводит к их гипетрофии и как результат – к ДСД [19]. У женщин с гипоспадией могут образовываться камни влагалища, которые поддерживают инфекцию, что делает консервативную терапию неэффективной. Таким пациенткам требуется удаление камней и пластика уретры для лечения и профилактики ИМВП [7]. Необходимо отметить, что причиной возникновения хронических уретритов, циститов и вульвовагинитов может также быть так называемая гипермобильность наружного отверстия уретры, при которой наружное отверстие уретры смещается во влагалище только во время полового акта [20-21]. Диагностировать гипермобильность наружного отверстия уретры можно с помощью пробы О’Доннел-Хиршхорна: указательный и средний пальцы руки, введенные в интроитус, разводятся латерально и одновременно производится давление на заднюю стенку влагалища — моделируется ситуация, возникающая при интроекции полового члена во влагалище. Если есть гипермобильность уретры, наружное отверстие уретры начинает зиять и смещаться во влагалище.
Сохранение мочеполового синуса у женщин проявляется невозможностью проведения полового акта. При наличии урогенитального синуса гинекологи нередко устанавливают диагноз стеноза влагалища, которого по сути нет, и пытаются его бужировать. Диагностируется мочеполовой синус у женщин чаще всего гинекологом, который знаком с этой аномалией [20-21].
Основным методом коррекции женской гипоспадии считают оперативное вмешательство. Выполняют транспозицию уретры из влагалища на промежность в область основания клитора. У больных с признаками недержания мочи производят пластику дистальной части уретры и шейки мочевого пузыря. Цель операций транспозиции дистального отдела уретры при влагалищной его эктопии – добиться прекращения упорных хронических уретритов, циститов и вульвовагинитов, которые обостряются после каждого полового акта. Важно отметить, что во многих зарубежных публикациях описывается сочетание гипоспадии у женщин с нейрогенной дисфункцией мочевого пузыря, в результате чего пациенткам проводится комплексное лечение двух заболеваний [20].
При дефиците ткани уретры, последняя может быть создана из передней стенки влагалища путем ее тубуляризации, что позволяет переместить меатус в нормальное положение. Это позволяет избежать псевдонедержания мочи, обусловленного вагинальным мочеиспусканием [7]. При выраженном рубцевании в области уретры для ее укрытия лучше использовать перемещенный лоскут кожи промежности, лоскут бедра или лоскут Martius [22]. У данной группы пациенток удержания мочи можно добиться за счет смещения неоуретры к клитору, что имеет два преимущества: 1) добавление длины дает больше сопротивления, 2) есть достаточно ткани при introitus, чтобы покрыть дистальную часть уретры [23].
В литературе описано немного случаев женской гипоспадии. Одну из таких пациенток описал в 2013 г. А. Chemaou [24]. В клинику поступила девушка 13 лет с анурией, почечной недостаточностью и артериальной гипертонией, в анамнезе у пациентке не было заболеваний мочеполовой системы. После физикального осмотра и обследования девочке установлен диагноз: гипоспадия, нейрогенная дисфункция мочевого пузыря в связи с агенезией крестца. Оперативное лечение заключалось в перемещении и пластике наружного отверстия уретры с целью выполнения в последующем интермиттирующей самокатетеризации. При контрольном обследовании нормализовались артериальное давление и функция почек.
СОБСТВЕННОЕ КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
В 2014 г. в детское уроандрологическое отделение ФГБУ «НИИ урологии» Минздрава России поступила пациентка М., 11 лет. Основными жалобами было недержание мочи и рецидивирующие инфекции мочевыводящих путей. Ранее пациентка была неоднократно обследована по месту жительства. Установлен диагноз: недержание мочи неясного генеза, инфекции мочеполовой системы. По данным выполненной лапароскопической диагностики патологии со стороны мочеполовой системы не обнаружено. Пациентке проводилась консервативная терапия, направленная на лечение ИМВП, гиперактивности мочевого пузыря. Был отмечен временный положительный эффект.
В отделении детской урологии института при физикальном осмотре у пациентки выявлено укорочение уретры и небольшое смещение наружного отверстия в область входа во влагалище. Важно отметить, что наиболее выраженное смещение уретры отмечалось у девочки по время мочеиспускания (рис. 1).
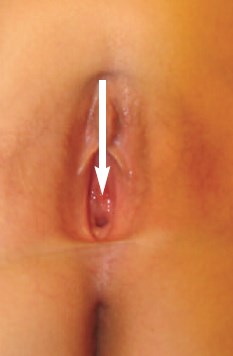
Рис. 1. Внешний вид половых органов и уретры девочки М., 11 лет. Стрелками указано расположение наружного отверстия уретры
По данным УЗИ признаков изменений верхних мочевыводящих путей не обнаружено, размеры почек в пределах возрастной нормы, чашечно-лоханочная система не расширена, паренхима не изменена. В общем анализе мочи выявлена значительная лейкоцитурия (до 100 лейкоцитов в п/зр.). Пациентке была проведена урофлоуметрия и комплексное уродинамическое обследование (КУДИ) (рис. 2, 3).
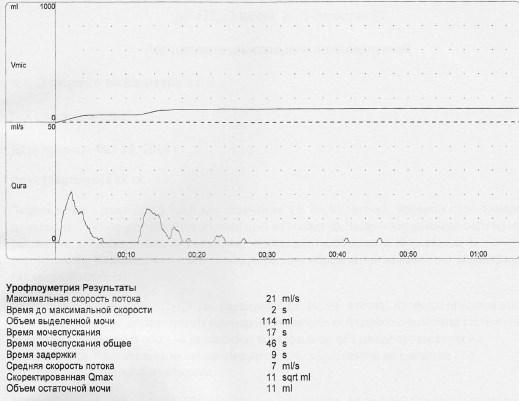
Рис. 2. Урофлоуметрия пациентки М., 11 лет
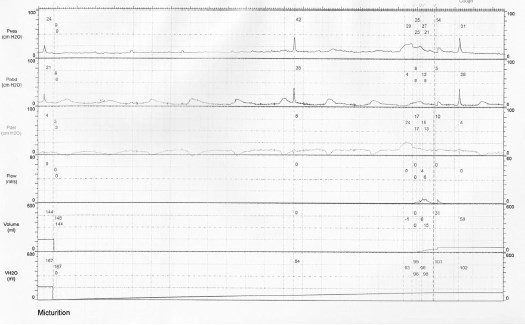
Рис. 3. Комплексное уродинамическое обследование пациентки М., 11 лет
По данным КУДИ выявлена высокоамплитудная гиперактивность мочевого пузыря, что могло проявляться императивным недержанием мочи.
Таким образом, на основании анамнеза, данных физикального осмотра и инструментальных обследований пациентке был установлен диагноз: Гипоспадия, дисфункция мочеиспускания по типу гиперактивности мочевого пузыря.
Пациентке было рекомендовано выполнение реконструктивнопластической операции по коррекции гипоспадии. Однако, учитывая возраст пациентки, операцию было решено отложить на 2-3 года до наступления полового созревания, т.к. выполнение оперативного вмешательства на дистальной части уретры в этом случае может оказаться малоэффективным, в связи с дефицитом тканей в области влагалища. После наступления полового созревания и активного роста гениталий данная реконструктивная операция, по нашему мнению, будет проведена с большим эффектом. Учитывая неэффективность ранее проводимого лечения пациентке рекомендовано введение ботулинического токсина в детрузор для уменьшения его гиперактивности. В качестве первого этапа пациентке было выполнено введение ботулинического токсина в детрузор для уменьшения его гиперактивности. При контрольном обследовании через 2 месяца после введения ботулинического токсина у пациентки отмечено уменьшение эпизодов недержания мочи до 6-7 (ранее 13-15), однако сохраняются клинические признаки ИМВП. Девочке планируется проведение оперативного вмешательства в возрасте 14-15 лет.
ЗАКЛЮЧЕНИЕ
Гипоспадия – расщепление задней (нижней) стенки уретры – характеризуется двумя компонентами: укорочением уретры и эктопией наружного ее отдела. Женская гипоспадия часто остается не диагностированной и выявляется, в основном, при установке уретрального катетера или проведении трансуретральных манипуляций. Это заболевание следует исключать у женщин с рецидивирующими, резистентными к терапии, ИМВП, недержанием мочи. Женщинам с гипоспадией необходимо проведение комплексного уродинамического исследования для исключения дисфункции мочевого пузыря. Все варианты гипоспадии у девочек и женщин подлежат оперативной коррекции – транспозиции наружного отверстия уретры из влагалища на промежность в физиологическое положение, или в виде пластики уретры при констатации недержания мочи.
ЛИТЕРАТУРА
1. Дзирне И. X. Оперативная урология. Петроград: Практическая медицина, 1914. 125 с.
2. Buffoni L, Terragna A. Female hypospadias; case report. // Pediatria. 1957. Vol. 65, N 3. Р. 452-461.
3. Кан Д.В., Лоран О.Б., Левин Е.И. Классификация и диагностика рецидивирующего и хронического цистита у женщин. // Урология и нефрология. 1988. N 6. C. 16-20.
4. Савченко Н.Е. Гипоспадия и ее лечение. Минск: Изд. Академии наук БССР, 1962. 264 c.
5. Kelalis PP, King LR, Belman AB. Urethra. // in “Clinical paediatric urology”. 1985. Vol. 2. P. 453-467.
6. Hill JT, Aker M, Fletcher MS, Yates Bell AJ. Female hypospadias case reports. // Br J Obstet Gynaecol. 1982. Vol. 89, N 7 . P. 581-583.
7. Miyagawa S, Buchanan DL, Sato T, Ohata Y, Nishina Y, Iguchi T. Characterization of diethylstilbestrolinduced hypospadias in female mice. // Anat Rec. 2002. Vol. 266, N 5. P. 43-50.
8. Духанов А. Я. Урология детского возраста. Л., 1968. 278 с.
9. Кобозева Я.В., Кузнецова М.Я., Гуркин Ю.А. Гинекология детей и подростков. Л., 1989. 267 с.
10. Лопаткин Н.А., Пугачёв А.Г. Детская урология. М., 1986. 321 с.
11. Поддужный Г. А. Одномоментная коррекция полового члена и пластика уретры при различных формах гипоспадии. Метод рекомендации Запорожского гос, мне. усовершенствования врачей им М Горького.« Запорожье, 1987
12. Blum V. Die hypospadiа der weiblichen Harnohre.// Monatsber Urol. 1904. Vol. 9. P.522-544.
13. Соловьев А.Е. Диагностика и лечение гипоспадии у девочек. // Урология и нефрология. 1993. N 6. С. 11-13.
14. Knight HM, Philip NJ, Mouriquand PD. Female hypospadias: a case report. //J Pediatr Surg. 1995. Vol. 30, N 12. P. 1738-1740.
15. Van Bogaert LJ. Surgical repair of hypospadias in women with symptoms of urethral syndrome.// J Urol. 1992. Vol. 147, N 5. P. 1263-1264.
16. Elder JS, Walsh PC, Retick АВ, Stamey TA, Vaughan EDJr. Congenital anomalies of the genitalia. // in ”Campbell’s urology” 6th ed. 1992. P. 1920-2200.
17. Ayed M, Ben Abid F, Lousssief H, Ben Hassine L, Jemni M. Female hypospadias apropos of 3 cases. //J Urol (Paris). 1995. Vol. 101. P. 244-247.
18. Mildenberger H, Burger D, Habinicht R. Hypospadias in the female.// Z Kinderchir. 1988. Vol. 43. N 5-6. P. 35-37.
19. Hoebeke P, Van Laecke E, Raes A, Van Gool JD, Vande Walle J. Anomalies of the external urethral meatus in girls with nonneurogenic bladder sphincter dysfunction. // BJU Int. 1999. Vol. 83, N 3. P. 294-297
20. Деревянко И.М., Рыжков Т.И., Елисеева В.В. Влагалищная эктопия уретры и мочеполовой синус у женщин. Ставрополь. 2004. 195 c.
21. Деревянко И.М., Деревянко Т.И., Рыжков В.В. Гипоспадия у лиц женского пола. // Урология. 2007. №3. С. 26-28.
22. Hendren WH. Construction of female urethra from vaginal and perineal flap. // J Urol. 1980. Vol. 123, N 2. P.657-664.
23. Bhat A, Saxena R, Bhat MP, Dawan M, Saxena G. Female hypospadias with vaginal stones: a rare congenital anomaly. //J Pediatr Urol. 2010. Vol. 6, N 1. P. 70-74.
24. Chemaou A, Lasry F, Nejdioui Z, Eizmmouri M, Sibai H. Female hypospadias diagnosed in an adolescent. //Arch Pediatr. 2013.Vol. 20, N 12. P.1314-1316.







