ВВЕДЕНИЕ
Классическая экстрофия мочевого пузыря – редкая аномалия, встречающаяся в соотношении 1:300001:50000 новорожденных [1-5]. При этом, по данным литературы, отдельные «нетипичные» формы комплекса экстрофии-эписпадии встречаются в 10 раз реже [1, 3, 4, 6-13]. Одним из таких редких вариантов является прикрытая экстрофия мочевого пузыря, которую иногда также называют расщепленный симфиз («split symphysis») [1, 3, 5]. Общим фактором, присутствующим у этих пациентов, является наличие скелетно-мышечного дефекта, связанного с классической экстрофией мочевого пузыря, и наличие закрытого мочевого пузыря, прикрытого только кожей или фиброзной пленкой, с определенным уровнем удержания мочи [2, 3, 6, 7].
В настоящее время выделяют 7 различных вариантов экстрофии мочевого пузыря – эписпадии и клоакального экстрофического комплекса. Так же, как и в классических наблюдениях, пациенты любой группы могут иметь различные анатомические особенности, такие как размер мочевого пузыря, степень диастаза лонных костей, а также сопутствующие варианты порока развития гениталий, передней брюшной стенки, аноректальной области и позвоночника [1, 3, 8, 9]. Эти анатомические факторы вместе с различными стратегиями ведения пациентов объясняют широкий спектр результатов лечения в каждой конкретной группе.
Было выдвинуто несколько теорий, объясняющих генез экстрофии мочевого пузыря [6-16]. При этом одна из интересных гипотез, представленая K. Karthikeya и соавт., предполагает, что диастаз лонных костей предшествует экстрофии мочевого пузыря [17].Многочисленные описания случаев позволяют предположить, что такие варианты имеют лучший прогноз, поскольку у пациентов нет полных проявлений классической экстрофии [9].
Классическая экстрофия мочевого пузыря – порок развития, сочетающий ряд аномалий мочеполовой и опорно-двигательной систем. Пациент с экстрофией рождается с открытым мочевым пузырем, лежащим на передней брюшной стенке и соприкасающимся с эписпадическим половым членом или раздвоенным клитором и расходящимися прямыми мышцами живота. Для таза характерен широкий диастаз лобкового симфиза, обусловленный тридцатипроцентным костным дефицитом передних ветвей лонной кости в сочетании с наружной ротацией задней и передней частей таза на 120 и 180 соответственно [1-6].
Как правило, диагноз экстрофии мочевого пузыря устанавливается при рождении. При этом пренатальный скрининг имеет немаловажное значение, несмотря на трудности ультразвуковой диагностики экстрофии мочевого пузыря. В одной из работ J.P.Gearhart и соавт. выделены наиболее информативные характеристики пренатальной ультразвуковой картины этого порока:
- отсутствие наполнения мочевого пузыря при неоднократном исследовании;
- низкорасположенный пупок;
- разведение ветвей лобковых костей;
- миниатюрные гениталии;
- образование в нижней части живота, увеличивающееся в размерах по мере прогрессирования беременности;
- увеличение в размерах внутрибрюшных органов [18].
Несмотря на возможность исправить поверхностные дефекты с помощью раннего хирургического вмешательства, у этих пациентов почти всегда возникают трудности с достижением качественного удержания мочи из-за анатомических изменений в костях и мускулатуре тазовой диафрагмы и отсутствия мочевого сфинктера. Двусторонняя передняя остеотомия, сближение лонных костей во время закрытия мочевого пузыря и последующее формирование шейки мочевого пузыря в настоящее время дают наилучшие результаты для реконструкции таза и удержания мочи [2, 19-22].
ОПИСАНИЕ КЛИНИЧЕСКИХ СЛУЧАЕВ
В нашей статье мы представляем описание двух редких клинических наблюдений лечения детей с прикрытой экстрофией мочевого пузыря. В период с 1996 по 2024 г. оперировано 329 детей с экстрофией мочевого пузыря. Из них 221 мальчик и 98 девочек. При этом прикрытая экстрофия мочевого пузыря диагностирована у 3 пациентов (0,9%).
Клинический случай 1
Мальчик Г., 5 лет, госпитализирован в стационар с диагнозом: Аномалия развития мочеполовой системы: прикрытая экстрофия мочевого пузыря, микроцистис, эписпадия, гипоплазия правого кавернозного тела, недержание мочи, агенезия правой почки.
Стоит отметить, что при ультразвуковом исследовании (УЗИ) плода было выявлено отсутствие правой почки. После рождения у ребенка выявлена тотальная эписпадия, сопровождающаяся недержанием мочи. Ребенок длительно наблюдался урологом по месту жительства. Диагноз «прикрытая экстрофия мочевого пузыря» был установлен в возрасте 5 лет в НИИ урологии.
При осмотре: в области лона отмечается грыжевое выпячивание при напряжении передней брюшной стенки, размером около 4-5 см. Мочевой пузырь расположен под кожей. Наружное отверстие уретры расположено в области пено-абдоминального угла, отмечается частичное недержание мочи. Отмечается расхождение лонных костей, диастаз костей лона около 8 см. Половой член уменьшен в размерах до 2,7 см. Кавернозные тела полового члена разного размера. Правое кавернозное тело гипоплазировано, короче левого на 1,3 см. Головка расщеплена, деформирована, ротирована. Уретра расщеплена, в виде площадки, по дорсальной поверхности полового члена. Крайняя плоть сконцентрирована по вентральной поверхности. Яички находятся в мошонке, D=S (рис. 1).

Рис. 1. Ребенок Г. 5 лет, с прикрытой экстрофией мочевого пузыря
Fig. 1. Child G., 5 years old, with covered exstrophy of the urinary bladder
В нашей клинике ребенок дообследован. По результатам статической нефросцинтиграфии: отсутствие визуализации правой почки; викарная гипертрофия и гиперфункция левой почки. Секреторная функция левой почки повышена на 63%. Общий объем функционирующей паренхимы не снижен.
Данные цистограммы представлены на рисунке 2. Емкость мочевого пузыря составляет около 40 мл. Пузырно-мочеточниковый рефлюкс не выявлен. Диастаз костей лона составляет 7,5 см.

Рис. 2. Цистограмма ребенка Г. 5 лет, с прикрытой экстрофией мочевого пузыря
Fig. 2. Cystogram of child G., 5 years old, with covered exstrophy of the urinary bladder
Оперативное лечение у данного пациента заключалось в соблюдении принципов лечения классической экстрофии мочевого пузыря и выполнено в объеме: первичное закрытие мочевого пузыря; уретероцистонеоимплантация по Коэну слева; пластика шейки мочевого пузыря; двухсторонняя подвздошная остеотомия со сведением и фиксацией лонных костей. Основные этапы операции включали в себя мобилизацию мочевого пузыря с рассечением ткани мочевого пузыря и шейки мочевого пузыря. Учитывая близость расположения устья левого мочеточника в области планируемой артифициальной шейки мочевого пузыря, выполнена уретероцистонеоимплантация слева (рис. 3А). В области предполагаемой шейки из ткани мочевого пузыря выкроены и демукозированы треугольные лоскуты, выделенная узкая продольная полоска слизистой оболочки сформирована в трубку на катетере 8 Сh циркулярными швами «викрил» 3/0 (рис. 3Б). Созданная шейка мочевого пузыря укрыта слоем мышц с максимальным сведением последних непрерывным швом «викрил» 3/0.
Выполнена двусторонняя подвздошная надацетабулярная остеотомия. На лонные кости таза наложены внутрикостные швы «викрил» 2, мочевой пузырь погружен в полость таза, и над ним максимально сведены к центру лонные кости узловыми швами. Остаточный диастаз костей лона составил около 2 см. В области остеотомии костные отломки фиксированы двумя спицами Киршнера с каждой стороны (рис. 4).

Рис. 3. Пациент Г. Интраоперационная картина. А. Сформированное неоустье левого мочеточника. Б. 1. Мобилизованные демукозированные треугольные лоскуты для формирования артифициального сфинктера мочевого пузыря.
2. Лоскут артифициальной задней уретры
Fig. 3. Patient G. Intraoperative picture. A. Formed neo-ostium of the left ureter. Б. 1. Mobilized demucosed triangular flaps for forming an artificial sphincter of the bladder.
2. Flap of the artificial posterior urethra
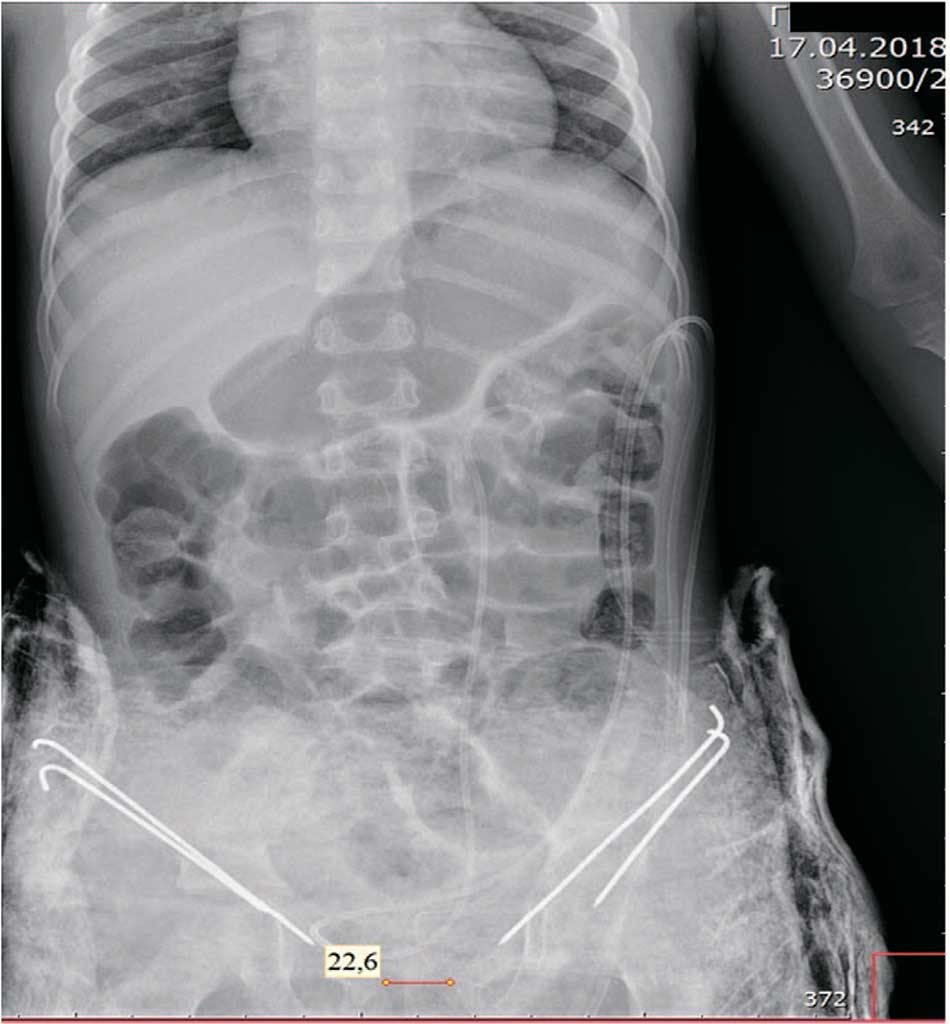
Рис. 4. Пациент Г. Обзорная R-грамма костей таза на 1-е сутки после операции
Fig. 4. Patient G. General X-ray of the pelvic bones on the 1st day after surgery
Внешний вид после операции представлен на рисунке 5. С целью дополнительной иммобилизации костных отломков наложена кокситная гипсовая повязка.

Рис. 5. Пациент Г. Внешний вид после окончания операции
Fig. 5. Patient G. Appearance after surgery
Послеоперационный период протекал без особенностей. Пациент выписан из стационара на 19-е сутки после операции.
Результат операции: ребенок остается сухим в течение 1 часа максимально, диастаз костей лона составляет около 2,5 см.
Клинический случай 2
Девочка В. 10 лет, с диагнозом: Аномалия развития мочеполовой системы: прикрытая экстрофия мочевого пузыря, недержание мочи.
Ребенок поступил с жалобами на недержание мочи при смехе, кашле, напряжении передней брюшной стенки, необходимость использования урологических трусов. Длительное время наблюдалась урологом по месту жительства по поводу недержания мочи.
При осмотре: в области лона отмечается грыжевое выпячивание при напряжении передней брюшной стенки, размером около 5-6 см. Мочевой пузырь расположен под кожей. Отмечается частичное недержание мочи. Выявлено расхождение лонных костей, диастаз около 8 см. Вход во влагалище зияет. Наружное отверстие уретры, большие и малые половые губы и вход во влагалище эктопированы от срединной линии вправо. Аплазия левой половины большой и малой половых губ и клитора. Ближе к левой паховой складке определяется зачаток большой половой губы (рис. 6).

Рис.6. Пациентка В. Внешний вид пациентки В. с прикрытой экстрофией мочевого пузыря
Fig. 6. Patien V. External appearance of patient V. with covered exstrophy of the urinary bladder
По результатам обследования, по данным цистографии емкость мочевого пузыря составила 260 мл, данных за пузырно-мочеточниковый рефлюкс с обеих сторон нет (рис. 7).
Как и в предыдущем клиническом примере, пациентке выполнено оперативное лечение с соблюдением принципов лечения детей с классической экстрофией мочевого пузыря: пластика передней брюшной стенки; двухсторонняя подвздошная остеотомия, сведение (сближение) лонных костей.
Выполнена нижнесрединная лапаротомия с продолжением разреза до наружных половых органов. Выделен мочевой пузырь. В области лона мобилизована ткань мочевого пузыря и шейки мочевого пузыря. Мочевой пузырь отделен от кожи и апоневроза прямых мышц живота. Предварительно выполнено рассечение кожи и апоневроза наружных косых мышц в области spina iliaca anterior с обеих сторон. Поднадкостнично выделены внутренние и наружные поверхности подвздошных костей над тазобедренными суставами. Произведено надацетабулярное пересечение подвздошных костей с обеих сторон. На верхнюю ветвь лонных костей наложены циркулярные (циркляжные) швы «викрил» 2, обходя мышцы передней брюшной стенки. Мочевой пузырь погружен в полость таза, и над ним максимально сведены лонные кости, диастаз костей лона составил около 4 см (рис. 8). Костные отломки фиксированы спицами Киршнера, по 3 спицы каждой стороны. Дефект передней брюшной стенки ушит без натяжения, за счет сведения лонных костей. Пластика прямых мышц живота и кожи передней брюшной стенки. С целью дополнительной иммобилизации наложена кокситная гипсовая повязка от пальцев стоп до средней трети бедра. Внешний вид после операции представлен на рисунке 9.

Рис. 7. Пациентка В. Цистограмма. Прикрытая экстрофия мочевого пузыря
Fig. 7. Patient V. Cystogram. Covered exstrophy of the urinary bladder

Рис.8. Пациентка В. Обзорная R-грамма костей таза на 4-е сутки после операции
Fig. 8. Patient B. General X-ray of the pelvic bones on the 4th day after surgery
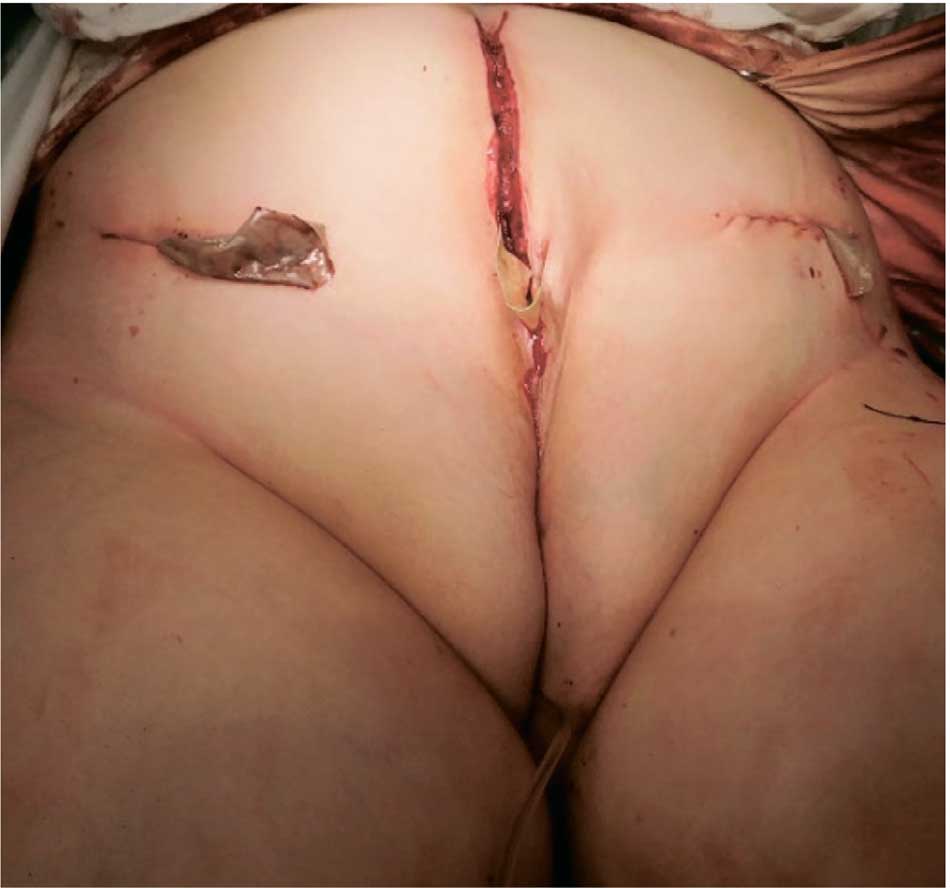
Рис. 9. Пациентка В. Внешний вид после окончания операции
Fig. 9. Patient V. Appearance after surgery
Пациентка выписана из стационара на 18-е сутки после операции. Результат операции: максимальный сухой промежуток составил около 2 часов, диастаз костей лона 4 см.
ОБСУЖДЕНИЕ
Варианты экстрофии мочевого пузыря имеют общие скелетно-мышечные дефекты, но связаны с различными аномалиями мочевого пузыря и гениталий.
Существует значительная путаница и подмена понятий [23, 24]. Прикрытую экстрофию часто называют псевдоэкстрофией. В руководстве Campbell's Urology, 9th ed. 2007, J.P. Gearhart и R.D. Jeffs определили более четкие критерии разделения этих состояний [3]. Псевдоэкстрофия является одним из самых редких и клинически наиболее доброкачественных вариантов экстрофии, используется термин «верхняя расщелина» [1, 3]. Пациенты имеют верхнюю экстрофированную часть мочевого пузыря, отсутствует значимое расхождение лонных костей и минимальный дефект мышц передней брюшной стенки, в мочевом пузыре сохранен сфинктер (рис. 10).
Истинную распространенность этого варианта порока трудно определить из-за того, что многие эти случаи протекают совершенно бессимптомно и могут быть не диагностированы.
Пациентов с прикрытой экстрофией можно считать пациентами с классической экстрофией со всеми сопутствующими для данной аномалии дефектами, расхождением лобковых костей и прямых мышц живота, но с анатомически правильно сформированным мочевым пузырем, который укрыт только тонкой, часто полупрозрачной кожей без мышц или фасциальным слоем [1, 3, 23]. Пупок обычно низко расположен. Имеются сообщения о сочетанных пороках развития при прикрытой экстрофии: аномалии наружных половых органов, неперфорированный анус, омфалоцеле, висцеральная секвестрация кишечника, аномалии расщелины неба, раздвоенный клитор и полумикротум, spina bifida [1, 3, 20-32]. Больные с прикрытой экстрофией обычно не имеют серьезных отклонений со стороны мочеполовой системы. Уретра и внутренний сфинктер интактны, пациенты частично или полностью удерживают мочу [27-29].
![Взрослый пациент с пседоэкстрофией. Минимальные отклонения в строении органов мочеполовой системы [3]](https://ecuro.ru/sites/default/files/issue/1-2025/ecu1_2025_16-010.jpg)
Рис. 10. Взрослый пациент с пседоэкстрофией. Минимальные отклонения в строении органов мочеполовой системы [3]
Fig. 10. Adult patient with pseudoextrophy. Minimal deviations in the structure of the genitourinary system [3]
Больные с прикрытой экстрофией могут быть недооценены с точки зрения величины дефекта при первичном выявлении [25-29]. Кроме того, у этих пациентов может наблюдаться фрагмент «секвестрированной кишки», располагающийся над половыми органами и не сообщающийся с нормальной мочеполовой системой или кишечным трактом [27, 28].
Всем пациентам с прикрытой экстрофией важно провести полный объем оперативного лечения, как и при коррекции экстрофии при рождении [28-31].
Несмотря на редкость порока, необходимо использование единой классификации комплекса эписпадии-экстрофии, поскольку каждый вариант, в зависимости от тех или иных анатомических нарушений и клинических проявлений, требует разных подходов к лечению.
ЗАКЛЮЧЕНИЕ
Вариант прикрытой экстрофии мочевого пузыря может быть диагностирован в позднем возрасте, что приводит к отсроченному началу лечения порока развития.
Своевременная диагностика и выявление всех проявлений порока позволяет направлять таких пациентов на консультацию и лечение в специализированные клиники и центры, которые имеют успешный опыт лечения детей с комплексом эписпадия-экстрофия.
Важным в лечении детей с прикрытой экстрофией мочевого пузыря является соблюдение принципов коррекции классической экстрофии. При наличии симптомов недержания мочи показано проведение реконструкции шейки мочевого пузыря, это позволит улучшить континенцию и будет способствовать адекватному росту мочевого пузыря.
Правильное лечение этих пороков развития мочеполовой системы может существенно улучшить качество жизни данных больных.
ЛИТЕРАТУРА
- Gearhart JP. The bladder exstrophy-epispadias-cloacal exstrophy complex. In Pediatric Urology. Volume Chapter 32. Editedby: Gearhart JP, Rink RC, Mouriquand PDE. W. B. Saunders Co 2001:511-46.
- Weiss DA, Oliver ER, Borer JG, Kryger JV, Roth EB, Groth TW, et al. Key anatomic findings on fetal ultrasound and MRI in the prenatal diagnosis of bladder and cloacal exstrophy. J Pediatr Urol 2020;16(5):665-71. https://doi.org/10.1016/j.jpurol.2020.07.024.
- Gearhart JP, Jeffs R.D. The bladder exstrophyepispadias complex. In Campbell's Urology, 9th ed. W. B. Saunders 2007;119.
- Рудин Ю.Э., Марухненко Д.В., Чекериди Ю.Э. Первичная пластика мочевого пузыря местными тканями при экстрофии у детей. Экспериментальная и клиническая урология 2010;(1):69-75. [Rudin Yu.E., Maruhnenko D.V., Chekeridi Yu.E.Primery bladder reconstruction with local flaps in children with extrofy. Eksperimentalnaya i Klinicheskaya urologiya = Experimental and Clinical Urology 2010;(1):69-75. (In Russian)].
- Valioulis I, Levard G, Lottmann H, Hameury F, Cendron J. A rare complex bladder exstrophy variant. BJU Int 2000;86(3):398-400. https://doi.org/10.1046/j.1464-410x.2000.00729.x.
- Рудин Ю.Э., Марухненко Д.В., Алиев Д.К. Коррекция аномалии полового члена при эписпадии и экстрофии мочевого пузыря (Обзор литературы). Экспериментальная и клиническая урология 2016;(1):106-11. [Rudin Yu.E., Marukhnenko D.V., Aliev D.K. Correction of the anomalies of the penis with hypospadias and bladder exstrophy (review). Eksperimentalnaya i Klinicheskaya urologiya = Experimental and Clinical Urology 2016;(1):106-11. (In Russian)].
- Turner WR Jr, Ransley PG, Bloom DA, Williams DT. Variants of the exstrophy complex. Urol Clin North Am 1980;7(2):493-501.
- Lowentritt BH, Van Zijl PS, Frimberger D, Baird A, Lakshmanan Y, Gearhart JP. Variants of the exstrophy complex: a single institution experience. J Urol 2005;173(5):1732-37. https://doi.org/10.1097/01.ju.0000154353.03056.5c.
- Epidemiology of bladder exstrophy. A communication from international clearing house of birth defects monitoring systems. Teratology 1987;36(2):221-7. https://doi.org/10.1002/tera.1420360210.
- Varma KK, Mammen A, Kolar Venkatesh SK. Mobilization of pelvic musculature and its effect on continence in classical bladder exstrophy: A single centre experience of 38 exstrophy repairs. J Pediatr Urol 2015;11(2):87.e1-5. https://doi.org/10.1016/j.jpurol.2014.11.023.
- W Felix. The Development of the Urinogenital Organs. In Manual of Human Embryology (Vol. II). J.B. Lippincott Company 1912. [Electronic resource]. URL: https://embryology.med.unsw.edu.au/embryology/index.php?title=Book_-_Manual_of_Human_Embryology_II#Contents.
- Stephens FD. Congenital malformations of the rectum, anus and genitourinary tract in female. In: Congenital malformations of the rectum, anus, and genitourinary tract. E&S Livingstone 1963;42-61.
- Wyburn CM. The development of infraumbilical portion of the abdominal wall, with remarks on the etiology of ectopia vesicae. J Anat 1937;71(Pt 2):201-31.
- Todd RB. The cyclopedia of anatomy and physiology. Vol. I. Sherwood Gilbert & Piper 1836;391-3. [Electronic resource]. URL: https://archive.org/details/cyclopdiaofana01todd/page/390/mode/2up.
- Von Geldern CE. The etiology of exstrophy of bladder. Arch Surg 1924;8(1):61-99.
- Keith A. Three demonstrations on malformations of the hind end of the body given at Royal College of Surgeons, England. BMJ 1904;2(2504):1857-61. https://doi.org/10.1136/bmj.2.2504.1857.
- Karthikeya K. Varma, Abraham Mammen, K.V. Satish Kumar. Appraisal of pathogenesis of bladder exstrophy: A new hypothesis. J Pediatr Urol 2015;11(6):314-318. https://doi.org/10.1016/j.jpurol.2015.05.030.
- Gearhart JP, Ben-Chaim J, Jeffs RD, Sanders BC. Criteria for the prenatal diagnosis of classic bladder exstrophy. Obstet Gynecol 1995;85(6):961-4. https://doi.org/10.1016/0029-7844(95)00069-4.
- Mathews R, Sponseller PD, Jeffs RD, Gearhart J P. Bladder neck reconstruction in classic bladder exstrophy: the role of osteotomy in the development of continence. BJU Int 2000;85(4):498-500. https://doi.org/10.1046/j.1464-410x.2000.00517.x.
- Рудин Ю.Э., Соколов Ю.Ю., Рудин А.Ю., Кирсанов А.С., Медведева Н.В., Карцева Е.В. Объём операции при первичном закрытии мочевого пузыря у детей с экстрофией мочевого пузыря. Детская хирургия 2020;24(1):21-8. [Rudin Yu.E., Sokolov Yu.Yu., Rudin A.Yu., Kirsanov A.S., Medvedeva N.V., Kartseva E.V. Volume of surgery in the primary closure of bladder in children with bladder exstrophy. Detskaya khirurgiya = Russian Journal of Pediatric Surgery 2020;24(1):21-8. (In Russian)]. https://dx.doi.org/10.18821/1560-9510-2020-24-1-21-28.
- Николаев В.В., Демин Н.В., Ладыгина Е.А. Отсроченное хирургическое лечение детей с экстрофией без аппроксимации лонных костей, использования перемещенных лоскутов и иммобилизации пациента. Российский вестник детской хирургии, анестезиологии и реаниматологии 2021;11(4):445-54. [Nikolaev V.V., Demin N.V., Ladygina E.A. Delayed surgical treatment of children with exstrophy without approximation of the pubic bones, the use of displaced flaps and immobilization of the patient. Rossiyskiy vestnik detskoy hirurgii, anesteziologii i reanimacii = Russian Journal of Pediatric Surgery, Anesthesia and Intensive Care 2021;11(4):445-54. (In Russian)]. https://doi.org/10.17816/psaic1031.
- Артеменко А.В., Козырев Г.В., Даренков С.П., Манашерова Д.Т. Экстрофия мочевого пузыря: современные подходы к лечению. Кремлевская медицина 2024;(2):105-9. [Artemenko A.V., Kozyrev G.V., Darenkov S.P., Manasherova D.T. Bladder exstrophy: modern approaches to its management. Kremlevskaya meditsina = Kremkin Medicine Journal 2024;(2):105-9. (In Russian)].
- Hejtmancik JH, King WB, Magid MA. Pseudo-exstrophy of bladder. J Urol 1954;72(5):829-32. https://doi.org/10.1016/S0022-5347(17)67677-8.
- Chadha R, Sharma A, Bagga D, Mahajan JK. Pseudoexstrophy associated with congenital pouch colon. J Pediatr Surg 1998;33(12):1831-3. https://doi.org/10.1016/s0022-3468(98)90299-8.
- Sahoo SP, Gangopadhyay AN, Sinha CK, Gupta DK, Gopal SC. Covered exstrophy: a rare variant of classical bladder exstrophy. Scand J Urol Nephrol 1997;31(1):103-6. https://doi.org/10.3109/00365599709070312.
- Borwankar SS, Kasat LS, Naregal A, Jain M, Bajaj R. Covered exstrophy: a rare variant. Pediatr Surg Int 1998;14(1-2):129-30. https://doi.org/10.1007/s003830050460.
- Narasimharao KL, Chana RS, Mitra SK, Pathak IC. Covered exstrophy and visceral sequestration: a rare exstrophic variant. J Urol 1985;133(2):274-5. https://doi.org/10.1016/s0022-5347(17)48915-4.
- Cerniglia FR Jr, Roth DR, Gonzales ET Jr. Covered exstrophy and visceral sequestration in a male newborn: case report. J Urol 1989;141(4):903-4. https://doi.org/10.1016/s0022-5347(17)41046-9.
- Рудин А.Ю., Рудин Ю.Э., Соколов Ю.Ю. Анатомические особенности порока, методы и результаты первичного закрытия экстрофии мочевого пузыря. Обзор литературы. Андрология и генитальная хирургия 2022;23(4):55-63. [Rudin A.Yu., Rudin Yu.E., Sokolov Yu.Yu. Anatomical features of the malformation, methods and results of bladder exstrophy primary closure. Literature review. Andrologiya i genital'naya khirurgiya = Andrology and Genital Surgery 2022;23(4):55-63. (In Russian)]. https://doi.org/10.17650/2070-9781-2022-23-4-55-63.
- Marshall VF, Muecke EC. Variations in Exstrophy of the Bladder. J Urol 1962. https://doi.org/10.1016/S0022-5347(17)64883-3.
- Boemers TML, de Jong TPVM, RoÈvekamp MH, Bax NMA, van Gool JD. Covered exstrophy associated with an anorectal malformation: a rare variant of classic bladder exstrophy. Pediatr Surg Int 1994;9:438-40. https://doi.org/10.1007/BF01686031.







