Доброкачественная гиперплазия предстательной железы (ДГПЖ) одно из самых распространенных заболеваний мужчин старшей возрастной группы. Постепенное старение населения все больше увеличивает долю данных пациентов в урологических стационарах нашей страны. Отмечается нарастание распространенности ДГПЖ с 11,3% в возрастной группе 40-49 лет до 81,4% – в 80 лет. У мужчин старше 80 лет это заболевание встречается в 95,5% [1]. По данным официальной статистики абсолютное число зарегистрированных больных с заболеваниями предстательной железы (ПЖ) в РФ в последние годы прогрессивно возросло на 61,8% в период с 2002 года по 2009 год [2]. Основным оперативным методом лечения ДГПЖ остается трансуретральная резекция (ТУР) [3,4,5]. «Золотым стандартом» данный метод эндоскопической хирургии делает меньшая травматичность вмешательства по сравнению с открытой аденомэктомией, короткий период реабилитации пациенвозможность оперативного лечения у лиц с интеркуррентными заболеваниями [1]. Стремление избежать осложнений, среди которых на первом месте стоит кровотечение как интраоперационное, так и в раннем послеоперационном периоде, привело к поиску новых и к усовершенствованию существующих методов оперативного лечения доброкачественной гиперплазии предстательной железы.
В настоящее время все больше используются биполярная хирургия и лазерные методики. Несомненно, микроволновая терапия, игольчатая абляция, этаноловая абляция ПЖ, имеют свой вес, но требуют отбора пациентов и строгих показаний к проведению данных операций. Лазерная вапоризация и энуклеация ПЖ – высокоэффективные методы, сравнимые с ТУР [6], но требующие дорогостоящего расходного материала и более длительного времени операции. Биполярная резекция в лечении ДГПЖ используется в мире более 10 лет. За это время стремление снизить количество осложнений, наиболее грозным из которых, является кровотечение, требующее проведения гемотрансфузии [7], привело к появлению новых усовершенствованных методов, таких как биполярная вапорезекция (TUVRB) и вапоризация ПЖ, а так же биполярная трансуретральная энуклеация ПЖ (TUEB). Имеется ряд статей и публикаций, доказывающих эффективность биполярной вапоризации ПЖ [8, 9, 10]. Однако издано крайне мало печатных работ, отражающих преимущества и недостатки метода биполярной вапоризации.
Целью данного исследования было выявить место биполярной вапорезекции среди множества вариантов хирургического лечения ДГПЖ, определить оптимальные группы пациентов для TUVRB, изучить особенности хирургической техники.
МАТЕРИАЛЫ И МЕТОДЫ
Для проведения операции использовался стандартный резектодля TURis резекции в физиологическом растворе компании «Olympus» и электрохирургический блок UES-40. Применяемый электрод для вапорезекции (ВЧэлектрод ленточный, рис. 1) сохраняет все преимущества биполярной хирургии, но в силу конструктивных изменений кроме резекции дает прекрасный вапоризирующий эффект.

Рис. 1. Электрод для вапорезекции
Данный электрод значительно шире и толще обычной петли. Механизм вапорезекции ничем не отличаот стандартной TURis и заключается в том, что при повышении выходной мощности происходит нагревание самой петли, которое приводит к образованию большого количества пузырьков воздуха, покрывающих всю поверхность электрода. Напряжение между электродом и солевым раствором увеличивается и формируется плазменная дуга. Когда электрод в этом состоянии приходит в контакт с тканями, происходит опосредованный нагрев тканей и, содержащаяся в тканях, влага испаряется, что делает возможным не только рассечение, но и вапоризацию тканей, за счет увеличения ширины петли. Резание осуществлялось в режиме «PURE» чистая резка при параметрах 290W-310W, коагуляция 80W-120W. Техника трансуретральной биполярной вапорезекции мало чем отличается от стандартной ТУР. Мы использовали различные методики удаления аденомы ПЖ (Nesbit, Barnes и др.) в зависимости от величины, количества долей и строения ДГПЖ.
Все пациенты прошли предоперационное обследование, включающее необходимые клинические и биохимические анализы, оценку жалоб больного по системе IPSS, оценку качества жизни QOL, уродинимическое обследование, УЗИ почек, мочевого пузыря и ПЖ с определением уровня остаточной мочи. Основным критерием оценки операции была интраоперационная кровопотеря. Оценка последней проводилась определением гемоглобина в промывной жидкости и дальнейшим расчетом по формуле:
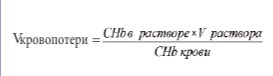
Так же мы оценивали снижение уровня гемоглобина крови пациента на следующий день после операции.
В урологическом центре Дорожной клинической больницы на станции Горький ОАО «РЖД» с января 2012 года по август 2013 года выполнено 35 биполярных вапорезекций ПЖ. Пятеро пациентов были с цистостомическими дренажами, у троих присутствовали камни мочевого пузыря (данным пациентам сначала выполнялась цистолитотрипсия). Двое пациентов имели кардиостимулятор, еще у двоих были установлены коронарные стенты, вследствие чего данные пациенты постоянно принимали непрямые антикоагулянты. За двое суток до оперативного лечения мы заменяли непрямые антикоагулянты на низкомолекулярные гепарины. Средний возраст пациентов составил 66 лет (от 53 до 79 лет). Оценка жалоб по системе IPSS и оценка качества жизни QOL составили в среднем 20,5 баллов (от 15 до 31 балла) и 4,5 балла (от 4 до 6 баллов) соответственно. У всех пациентов выявлена инфравезикальная обструкция, среднее значение Qmax 8,09 мл/сек (от 2 мл/сек до 14 мл/сек). Объем ПЖ до операции в среднем составил 47,6 см3 (от 20 см3 до 104 см3), а объем остаточной мочи 56,3 мл (от 33 мл до 170 мл). Средний уровень простатспецифического антигена (ПСА) до операции был 5,3 нг/мл (от 0,8 нг/мл до 24 нг/мл). У пациентов, чей уровень ПСАобщ превышал 4 нг/мл, первым этапом выполнялась мультифокальная биопсия ПЖ. Если в гистологическом ответе данных за рак не было, пациенты включались в исследование.
РЕЗУЛЬТАТЫ
Время операции в среднем составило 56,8 минут (от 30 мин до 100 мин), средний расход используемого во время операции физиологического раствора был 13,2 литра (от 5 до 30 литров). Вес удаленной ткани ПЖ в среднем составил 24,8 грамма (от 10 до 57 грамм). Уровень интраоперационной кровопотери был минимальным и колебался от 15 мл до 75 мл, среднее значение составило 44,8 мл. Снижение уровня гемоглобина в первые послеоперационные сутки составило в среднем 3,75 г/л. Промывная система во время операции и в послеоперационном периоде практически не была окрашена кровью. Уретральный катетер удалялся в наиболее ранние сроки – либо в первые, либо на вторые сутки послеоперационного периода, что в среднем составило 38,2 часа. Лишь одному пациенту потребовалась повторная катетеризация на сутки, что, по видимому, было связанно с отеком ложа ПЖ. Кровотечение во вторые послеоперационные сутки было у одного пациента, которое было купировано консервативно, натяжением уретрального катетера и усилением гемостатической терапии. Мы связываем это с тем, что интраоперационно у данного пациента был вскрыт венозный синус. Средний послеоперационный койко-день составил 3,9 дня. Элементы ортостатического недержания мочи были отмечены у 10 пациентов (28,5%), которые купировались у четырех к моменту выписки, а у шести – к первому контрольному осмотру через один месяц.
Наблюдение за пациентами проводилось в течение года, с контрольными осмотрами через один, три, шесть и двенадцать месяцев. Динамика IPSS и QOL отображены на рисунке 2. Отмечается постепенное снижение показателей, которые достигают минимального значения к 12 месяцам (IPSS 3,7 баллов, QOL 1,2 балла).
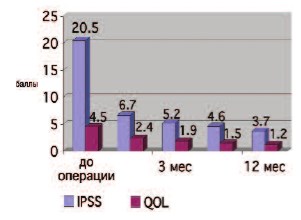
Рис. 2. Динамика IPSS и QOL в послеоперационном периоде
Основной показатель урофлоуметрии Qmax вырос до 19, 4 мл/сек через 1 месяц наблюдений и достиг максимума к 3 месяцу21,4 мл/сек. В дальнейшем оставаясь практически без изменений (рис. 3)
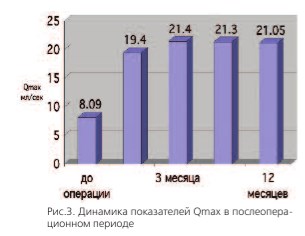
Рис.3. Динамика показателей Qmax в послеоперационном периоде
Объем остаточной мочи и объем ПЖ существенно уменьшились к первому месяцу наблюдения (объем остаточной мочи-11,2 мл, объем ПЖ9,05 см3) , в динамике к двенадцати месяцам практически не меняясь (рис. 4, 5).
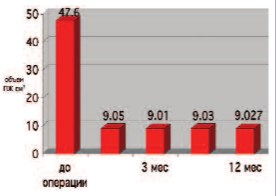
Рис. 4. Динамика изменений объема предстательной железы в послеоперационном периоде
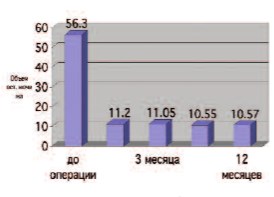
Рис. 5. Динамика изменений объема остаточной мочи в послеоперационном периоде
ОБСУЖДЕНИЕ
Полученные нами результаты говорят об эффективности данного метода биполярной хирургии предстательной железы. Однако необходимо отметить ряд нюансов, которые отличают и выделяют биполярную вапорезекцию. Мы отмечали, что в ряде случаев данный электрод не всегда хорошо активизируется и образует плазменную дугу при соприкосновении с тканью ПЖ. Данный факт по нашему мнению связан с более низким сопротивлением электрода, который содержит в два раза больше металла, чем обычная петля-электрод. Более низкое сопротивление приводит к более длительному нагреву и соответственно, более длительному образованию пузырьков воздуха и плазменной дуги. Решение данной проблемы было найдено путем постоянной ирригации теплого физиологического раствора (при температуре не ниже 380С) и мощности подаваемой на электрод в режиме резки не ниже 300 W. Мощности в районе 80-120 W вполне хватает для быстрой и комфортной коагуляции крупных сосудов. Еще одной особенностью, является более медленное проведение петли через ткань ПЖ, что позволяет полностью исключить капиллярное и венозное кровотечение. На этапе освоения методики, пока не была решена проблема плохой активации электрода, у четырех пациентов была перфорация капсулы ПЖ и вскрытие венозных синусов, так как в итоге электрод мог активироваться в самый неожиданный момент и тогда петля «проваливалась» в ткань ПЖ. В подобных случаях мы устанавливали натяжение уретрального катетера на срок от 12 до 24 часов. Во всех других случаях ирригационная жидкость была прозрачной и натяжение уретрального катетера не требовалось. Основная задача метода – снижение интраоперационной кровопотери, что в итоге обеспечивает прекрасную видимость во время операции, т.е. позволяет радикально удалить ПЖ в пределах хирургической капсулы, а значить и восстановить адекватное самостоятельное мочеиспускание. Однако достаточно большой процент ортостатического недержания мочи в послеоперационном периоде, заставил нас ограничить работу данным электродом в апикальной зоне. Причина заключается в более глубоком проникновении в ткань при использовании данного электрода на достаточно большой мощности, и повреждении элементов наружного сфинктера. Мы либо снижаем мощность до 240 W, но это отражается на качестве активации электрода, либо осуществляем резекцию в апикальной зоне, используя обычную биполярную петлю. В нашем наблюдении 12 пациентов в той или иной степени имели риск повышенного кровотечения: 5 пациентов с цистостомическим дренажом, 3 – с камнями мочевого пузыря, 4 – постоянно принимали непрямые антикоагулянты. Данная группа никак не выделялась из общей массы, им не проводилась никакая дополнительная гемостатическая терапия. Объем интраоперационной кровопотери был сравним с пациентами без риска кровотечения. Это говорит о высокой эффективности данного метода в борьбе и инраоперационной кровопотерей.
ВЫВОДЫ
Биполярная трансуретральная вапорезекция ПЖ (TUVRB) высокоэффективный и безопасный метод лечения доброкачественной гиперплазии предстательной железы, имеющий свои преимущества и недостатки. Главным плюсом, является практически полное отсутствие интраоперационного кровотечения при сохранении высокой скорости удаления ткани ПЖ. Применение данной методики особенно актуально у пациентов с высоким риском кровотечения.
ЛИТЕРАТУРА
1. Урология. Национальное руководство. [под ред. Н.А. Лопаткина]. М.: ГЭОТАР–Медиа, 2009. 1024 с.
2. Аполихин О.И., Сивков А.В., Бешлиев Д.А., Солнцева Т.В., Комарова В.А., Зайцевская Е.В. Анализ урологической заболеваемости в Российской Федерации в 2002-2009 годах по данным официальной статистики. // Экспериментальная и клиническая урология.– 2011. N 1. С. 4-10.
3. Пушкарь Д.Ю., Раснер П.И. Нарушение мочеиспускания и сексуальной функции у больных доброкачественной гиперплазией предстательной железы. // Врач. 2003. N 6. С. 34-38.
4. Забродина, Н.Б. Сравнительный анализ эффективности открытой чреспузырной простатэктомии и трансуретральной электрорезекции у больных доброкачественной гиперплазией простаты: Автореф. дис. …канд. мед. наук. М., 2001. 24 с.
5. ль-Шукри, С.Х., Иванов А.О., Корнеев И.А. Профилактика и лечение ТУР-синдрома у больных с ДГПЖ. // Тез. Докладов Съезда ассоциации урологов Дона. Ростов-на-Дону. 1996. С. 10-11.
6. Tooher R, Sutherland P, Costello A, Gilling P, Rees G, Maddern G. A systematic review of holmium laser prostatectomy for benign prostatic hyperplasia. // J Urol. 2004. Vol. 171, N 5. P 1773–1781.
7. Мартов А.Г. Трансуретральная резекция в лечении доброкачественной гиперплазии предстательной железы. //Cб. «Доброкачественная гиперплазия предстательной железы» [под ред. Н.А. Лопаткина]. М., 1999. С.193-209.
8. Hon NH, Brathwaite D, Hussain Z, Ghiblawi S, Brace H, Hayne D, Coppinger SW. A prospective, randomized trial comparing conventional transurethral prostate resection with PlasmaKinetic vaporization of the prostate: physiological changes, early complications and long-term followup. // J Urol. Vol. 176, N 1. P 205-209.
9. Dincel C, Samli MM, Guler C, Demirbas M, Karalar M . Plasma kinetic vaporization of the prostate: clinical evaluation of a new technique. // J Endourol. 2004. Vol. 18, N3. P 293-298.
10. Zhang SY, Hu H, Zhang XP, Wang D, Xu KX, Na YQ, Huang XB, Wang XF. Efficacy and safety of bipolar plasma vaporization of the prostate with "button-type" electrode compared with transurethral resection of prostate for benign prostatic hyperplasia. // Chin Med J (Engl). 2012. Vol. 125, N21. P 3811-3814.







