За последние годы взгляды , урологов на лечение кистозных поражений почек значительно изменились. Выбор метода лечения зависит от степени достоверности диагноза, характера кисты, наличия или отсутствия осложнений, сопутствующих заболеваний, возраста и состояния больного, а также от личного опыта врача.
Существуют несколько видов оперативного лечения кист: открытые операции, чрескожные рентгенохирургические пункционные и эндовидеохирургические методы (трансперитонеальные или ретроперитонеоскопические). Разноречивы мнения о безопасности, эффективности и целесообразности применения различных методов лечения больных простыми кистами почек.
Открытое оперативное вмешательство в настоящее время практически не выполняется или выполняется крайне редко из-за травматичности метода.
Чрескожное пункционное лечение простой кисты почки является доминирующим в отечественной урологии, однако при этом рецидивирование кисты возникает в 80-90% случаев [1]. Наряду с пункцией кисты применяется введение склерозирующих растворов, а также их последующее дренирование с поэтапной санацией [2, 3]. Однако и при использовании склерозирующих растворов частота рецидивов кист остается высокой и, по данным разных авторов, колеблется от 12,5 до 33% [4-6].
Совершенствование аппаратуры и инструментов, успехи чрескожных оперативных вмешательств, а также применение кистоскопии, позволили предложить для лечения кистозных поражений почек эндоскопические методы иссечения свободной стенки кисты трансперитонеальным и ретроперитонеальным доступом [7-10].
В 1984 году впервые для осмотра почки и иссечения стенок кисты почки были применены урологические ригидные эндоскопы с манипуляторами нефроскоп и резектоскоп [11-12]. В 1989 году аналогичную операцию провели в СССР [13]. Однако первое упоминание о непосредственной визуализации органов и тканей забрюшинного пространства с диагностической и лечебной целью было опубликовано в 1969 году при выполнении поясничной симпатэктомии. Ученые осмотрели забрюшинное пространство при помощи эндоскопа на предмет наличия опухолей, а также выполнили биопсию подозрительных лимфатических узлов. В настоящее время лапароскопическая резекция простых кист почек считается безопасным и эффективным методом лечения [14, 15].
Таблица 1. Характеристика методов исследования, выполненных у 84 больных с простыми кистами почек
| Метод исследования | Абсолютные показатели | Относительные показатели, % |
| Ультразвуковое исследование | 84 | 100 |
| Обзорная урография | 84 | 100 |
| Экскреторная урография | 77* | 91,6 |
| Рентгеновская компьютерная томография с внутривенным контрастным усилением | 63 | 75 |
| Динамическая нефросцинтиграфия и радиоизотопная ренография | 84 | 100 |
| Примечание: * у 7 пациентов внутривенная урография не выполнялась в связи с непереносимостью йодсодержащих рентгеноконтрастных веществ. | ||
В данном сообщении представлен наш собственный опыт эндовидеохирургического иссечения кист почек трансперитонеальным и ретроперитонеальным доступом.
Материалы и методы
Нами был проведен ретроспективный и проспективный анализ результатов лапароскопического иссечения простых кист почек за период с 1996 по 2008 гг. у 84 больных. Возраст пациентов варьировал от 22 до 78 лет (± 28,6 лет, средний возраст составил 43,6 года). Из них мужчин было 49 (58,3%), женщин 35 (41,7%). У 38 (45,2%) пациентов на дооперационном этапе диагностировали одиночные простые кисты, у 19 (22,6%) множественные, и у 22 больных (26,2%) были выявлены многокамерные кисты. Следует отметить, что у 12 (12,5%) пациентов заболевание было двухсторонним. В связи с этим, всего было выполнено 92 лапароскопических вмешательства (у 4 больных с двухсторонними процессом иссечение стенок кисты производилось только с одной стороны, так как киста контралатеральной почки была клинически незначима). Средний размер простой кисты почки составил 11,7 см (от 3,0 до 26 ± 5,4 см). Эндовидеохирургическое вмешательство из трансперитонеального доступа было выполнено 38 больным (45,2%), из ретроперитонеального 46 (56,8%).
У всех пациентов предоперационное обследование было выполнено по стандартной схеме (таблица 1).
Лабораторные исследования заключались в выполнении клинических анализов крови и мочи, биохимического анализа крови, бактериологического посева мочи с определением чувствительности микроорганизмов к антибиотикам.
Показанием к хирургическому лечению кист почек считали нефрогенную артериальную гипертонию, снижение функции почки, деформацию чашечно-лоханочной системы и нарушение пассажа мочи по верхним мочевыводящим путям, прогрессирующее увеличение размера кисты, болевой синдром, гематурию. Наличие кисты (кист) почки больших размеров в отсутствие клинических проявлений, но с нарушением функции почки также являлось показанием к операции.
В начале внедрения лапароскопических методов для определения доступа имели значение локализация и размер кист. Трансперитонеальный доступ применялся при локализации кист в верхнем сегменте, в среднем сегменте по передней поверхности. При этом визуализация кист осуществлялась без технических трудностей, особенно при больших размерах последних. В остальных случаях применяли ретроперитонеальный доступ.
В начале освоения метода лапароскопического лечения кист почек все вмешательства выполнялись нами преимущественно из трансперитонеального доступа. В положении пациента на спине под эндотрахеальным наркозом создавался пневмоперитонеум и вводился 10 мм троакар на 1 см выше пупка, после которого больного переводили на здоровый бок и по средней аксиллярной линии вводили 2 дополнительных троакара для введения манипуляторов. После определения топографической анатомии почки и вскрытия брюшины производили выделение паранефральной клетчатки и мобилизацию кисты. Затем производили вскрытие кисты на небольшом участке или пункцию и эвакуацию ее содержимого. Жидкость аспирировалась аквапунктурой и направлялась на цитологическое исследование. Выполнялась кистоскопия. Для иссечения стенки кисты использовались эндоножницы с коагуляцией. Резецированный участок извлекался лапароскопом и отправлялся на исследование. Ложе и оставшиеся стенки кисты коагулировали и обрабатывали спиртом. Для остановки кровотечения использовалась коагуляция в моноили биполярном режиме. Телескопом производился осмотр основания кисты с целью исключения опухоли. При наличии подозрительных участков выполнялась биопсия. Полость кисты дренировалась. Дренаж выводился через поясничную область. Периренальная клетчатка помещалась в полость кисты, и дефект брюшины закрывался эндошвом или накладывались клипсы.
В последующем, с накоплением опыта выполнения лапароскопических вмешательств, мы в основном использовали ретроперитонеальный подход. В положении больного на здоровом боку в поясничном треугольнике делается разрез кожи длиной 1 см и с помощью инструмента (корнцангом) достигается забрюшинное пространство. Затем в забрюшинное пространство вводится троакар с оптикой и инсуффляцией СО2 создается рабочее пространство. Первый дополнительный троакар вводится у конца XII ребра примерно по средней подмышечной линии, второй чуть выше верхней задней подвздошной ости. Троакары вводят в забрюшинное пространство под контролем лапароскопа, не повреждая париетальную брюшину. Рассекают почечную фасцию и находят латеральную поверхность почки. Сначала мобилизуют ее, а затем полюса почки. На этом этапе рекомендуется установить третий дополнительный троакар по передней подмышечной линии напротив первого, введенного в поясничном треугольнике. Третий троакар нужен, чтобы отводить почку медиально и обеспечить доступ к ее задней поверхности и воротам.
В большинстве случаев киста легко определяется по выбуханию над поверхностью почки. После того как с поверхности кисты аккуратно удаляются соединительная ткань и жировая клетчатка, киста выглядит как объемное образование голубоватого цвета, четко ограниченное от окружающей почечной паренхимы. Стенку кисты осторожно иссекают ультразвуковым скальпелем или электроножом и направляют на гистологическое исследование. Образовавшуюся полость тщательно осматривают. При подозрении на злокачественную опухоль выполняют биопсию и проводят срочное гистологическое исследование. Забрюшинное пространство дренируется установкой страхового дренажа. Затем удаляются троакары и ушиваются участки проколов (некоторые этапы ретроперитонеоскопического иссечения кист почки показаны на рисунке 1-4).
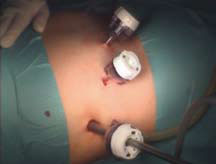 Рисунок 1. Расположение троакаров |
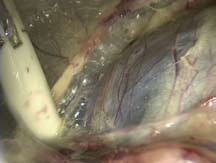 Рисунок 2.Мобилизация кисты |
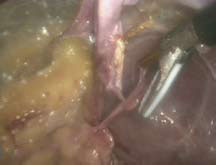 Рисунок 3. Иссечение стенок кисты |
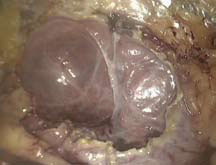 Рисунок 4. Заключительный этап операции |
У больных с двухсторонним процессом мы использовали трансперитонеальный доступ с целью одномоментного иссечения кист с обеих сторон из одного и того же доступа.
Страховые дренажи удалялись на 2-4-е сутки в зависимости от количества отделяемого. Вечером в день операции больным разрешали пить. Активизация пациентов производилась на следующие сутки, выписка на следующие сутки после удаления страхового дренажа с предварительным ультразвуковым контролем.
Средняя продолжительность операции при трансперитонеальном и/ или ретроперитонеальном методе составила 80 мин. (15-180 мин.). С приобретением опыта время операции значительно сократилось.
Наблюдение за пациентами заключалось в их активной диспансеризации в сроки 1, 3, 6 и 12 месяцев. Сроки наблюдения составили от 5 месяцев до 10 лет: 23 пациента от 6 до 12 месяцев, а у остальных 61 не менее 12 месяцев. Сроки выздоровления варьировали от 3 до 12 суток.
Средняя продолжительность койкодня составила 4 дня.
Результаты и их обсуждение
Результаты лечения были оценены как хорошие, удовлетворительные и неудовлетворительные. Критерии оценки эффективности лечения базировались на результатах периодического послеоперационного обследования. Комплексное урологическое обследование было проведено всем пациентам и в обязательном порядке включало в себя ультрасонографию и радиоизотопную ренографию (реносцинтиграфию); экскреторную урографию в основном выполняли пациентам, у которых отмечалось расширение ЧЛС по данным УЗИ.
Среди успешно выполненных лапароскопических операций хорошего результата лечения удалось добиться в 82 (97,6%) случаях. Хорошими отдаленными результатами лечения считали отсутствие рецидива кисты при контрольном ультразвуковом исследовании через год после лечения, отсутствие жалоб у больного, устранение артериальной гипертензии, улучшение или стабилизацию функции почек при определяющих нарушениях до операции.
В 2 (2,4%) случаях получен удовлетворительный результат лечения. Удовлетворительными результатами признавали наличие остаточной полости в проекции удаленной кисты по данным ультразвукового исследования диаметром 2-2,5 см без тенденции к увеличению и отсутствие ранее имевшихся клинических симптомов.
В 2-х случаях получены неудовлетворительные результаты, которые характеризовались сохранением болевого синдрома и артериальной гипертензии.
Таким образом, во всех случаях больные были избавлены от кист.
Осложнения, возникшие во время лапароскопического иссечения стенок кисты и методы их лечения, представлены в таблице 2.
Таблица 2. Осложнения, возникшие при выполнении 88 эндовидеохирургических вмешательств у 84 пациентов с простыми кистами почек
| Осложнения | Количество | Методы ликвидации |
| Вскрытие просвета лоханки* | 1 | Ушивание стенок лоханки |
| Периренальная гематома размером 4,0 см | 1 | Дренирование забрюшинного пространства в течение 10 суток |
| Пневмоторакс* | 1 | Пункция плевральной полости |
| Повреждение брюшины | 2 | Дополнительных мероприятий не потребовалось |
| Воспалительные осложнения с* лейкоцитозом и гипертермией | 4 | Усиление антибактериальной терапии |
| Большой размер кисты с плотными сращениями с окружающими тканями* | 1 | Конверсия |
| | * осложнения после лапароскопического доступа | | ||
Пневмоторакс, отмеченный у одного пациента, развился в результате использования инсуффлятора с отсутствием возможности регулировать давление углекислого газа.
При контрольном исследовании через 3 месяца и более после операции у 2 больных выявлены рецидивные кисты размерами до 3 см. Данные кисты не нарушали функцию почек, в связи с чем, в последующем эти пациенты находились под динамическим наблюдением.
У 1 больного из-за большого размера кисты (26 см), которая занимала почти все забрюшинное пространство и имела плотные сращения с нисходящим отделом толстой кишки с оттеснением ее в медиальную сторону, пришлось выполнить люмботомию с иссечением стенки кисты.
Активного интраоперационного кровотечения мы не наблюдали ни в одном из случаев. Объем кровопотери составил 58,0 ± 10,5 мл (10100 мл).
Следует отметить, что в большинстве случаев осложнения наблюдались на этапе освоения метода. При точном определении показаний и оценке противопоказаний к проведению вмешательства, выполнении полноценного предоперационного обследования, а также строгом соблюдении соответствующих мер профилактики и правильной технике выполнения операции можно избежать практически всех возможных осложнений при этом методе лечения.
Нами не было получено достоверных различий результатов лапароскопического лечения простых кист почек в зависимости от трансперионеального и ретроперитонеального доступа (p > 0,05), что свидетельствует о том, что при наличии достаточного опыта можно удалить кисту любой локализации ретроперитонеоскопическим методом. При двухсторонних кистах целесообразным является трансперитонеальный доступ. Осложнения чаще возникали при лапароскопическом доступе на этапе внедрения метода.
На основании данных гистологического исследования признаков малигнизации ни в одном из случаев не было выявлено.
Заключение
Лапароскопическая резекция кисты почки является эффективным вмешательством с малым количеством осложнений и быстрой реабилитацией больных. Возникающие интраоперационные осложнения могут быть устранены без конверсии при достаточных навыках оперирующего хирурга и соответствующем оснащении операционной. При наличии достаточного опыта и навыков ретроперитонеоскопический доступ является менее инвазивным и сводит к минимуму (хотя и не исключает) риск травмы внутренних органов. Отсутствие привычных анатомических ориентиров, ограниченное пространство для манипуляций нивелируются высоким профессионализмом оперирующего хирурга и отработанной техникой выполнения чрезбрюшинных эндовидеохирургических вмешательств.
Ключевые слова: простая киста почки, лапароскопическая резекция, осложнения.
Keywords : simple renal cysts, endoscopic excisions, complications.
Литература
- Игнашин Н.С. Ультрасонография в диагностике и лечении урологических заболеваний. М. Видар, 1997. 119 с.
- Li S.Q., Li X.S., Dong Y.L., He Z.S., Xia T.L., Na Y.Q. Ultrasound guided percutaneous puncture and sclerotherapy with alcohol for peripelvic cysts // Zhonghua WaiKe Za Zhi. 2005. Vol. 43. № 22. P. 1461-1463.
- Choi Y.D., Ham W.S., Kim W.T., Cho K.S., Lee J.H., Cho S.Y., Seo J.W., Jin O.H. Clinical experience of single-session percutaneous aspiration and OK-432 sclerotherapy for treatment of simple renal cysts: 1-year follow-up // J Endourol. 2009. Vol. 23. № 6. P. 1001-1006.
- Нечипоренко Н.А., Нечипоренко А.Н., Рязанцев И.В. Оценка эффективности лечения простой кисты почки.// Урология и нефрология. 2000. № 6. С. 9-12.
- De Dominicis C., Ciccariello M., Peris F., Di Crosta G., Sciobica F., Zuccalà A., Iori F. Percutaneous sclerotization of simple renal cysts with 95% ethanol followed by 24-48 h drainage with nephrostomy tube // Urol Int. 2001. Vol. 66. № 1. P. 18-21.
- Зенков С.С., Захматов Ю.М., Трофимов К.С. Чрескожное пункционное лечение простых кист // Русский медицинский журнал. 2003. № 1. С. 37-40.
- Fryczkowski M., Huk J., Sitko-Saucha A., Kupilas A. Place of laparoscopic cysts decortication (LCD) in the treatment of autosomal dominant polycystic kidney disease (AD PKD) // Prog Urol. 2007. Vol.17. № 7. P. 1324-1327.
- Micali S., Pini G., Sighinolfi M.C., De Stefani S., Annino F., Bianchi G. Laparoscopic simultaneous treatment of peripelvic renal cysts and stones: case series // J Endourol. 2009. Vol. 23. № 11. P. 1851-1856.
- Castillo OA., DeGiovanni D., Sanchez-Salas R., Foneron A., Vitagliano G., Diaz M.A., Fajardo M. Laparoscopic treatment of symptomatic simple renal cysts // Arch Esp Urol. 2008. Vol. 61. № 3. P. 397-400.
- Porpiglia F., Fiori C., Billia M., Renard J., Di Stasio A., Vaccino D., Bertolo R., Scarpa R.M. Retroperitoneal decortication of simple renal cysts vs decortication with wadding using perirenal fat tissue: results of a prospective randomized trial // BJU Int. 2009. Vol. 103. № 11. P. 1532-1536.
- Зильберман М.Н., Баев В.А. Прямая ретроперитонеоскопия. Методич. рекомендации. Оренбург. 1978. 61 c.
- Баев В.А., Зильберман М.Н. Актуальные вопросы конструктивной и восстановительной хирургии. Иркутск. 1989. Ч. 2. С. 338-339.
- Ибрагимов В.Ш. Чрескожные и эндоскопические методы диагностики и лечения простых кист почки: Дис канд. мед. наук. Тбилиси. 1989. 150 c.
- Лопаткин НА., Фидаров Ф.Б., Мартов А.Г. Лапароскопическая резекция простой кисты почки // Урология и нефрология. 1999. № 2. С. 23-25.
- Steg A. Cystic diseases of the kidney in adults // J Urol Nephrol. 1975. Vol. 81. 9 Suppl. P. 1-282.






