Нарушение оттока мочи из мочевого пузыря осложняет многие урологические заболевания. В настоящее время в нашей стране и за рубежом ежегодно публикуются десятки научных исследований, посвященных различным аспектам лечения больных с затрудненным мочеиспусканием и задержкой мочи. Это свидетельствует о том, что поиск новых подходов к лечению таких больных и повышение его эффективности остается на сегодняшний день весьма актуальной задачей. К ухудшению опорожнения мочевого пузыря приводят препятствия оттоку мочи в мочеиспускательном канале (инфравезикальная обструкция) и снижение сократительной активности детрузора, то есть гипоактивность (гипотония) детрузора, а иногда и комбинация этих состояний. Выбор метода лечения зависит от причины, вызвавшей нарушения оттока мочи. При инфравезикальной обструкции лечебные мероприятия направлены на восстановление нормальной проходимости уретры. С этой целью применяют оперативные методы (простатэктомия, трансуретральная резекция предстательной железы, уретротомия и другие) и медикаментозное лечение (a-адреноблокаторы). При гипоактивности мочевого пузыря необходимо усиливать сократительную активность детрузора с помощью антихолинэстеразных препаратов или физиотерапевтических методов. Однако эффективность лечебных мероприятий при гипоактивности мочевого пузыря недостаточна и больные зачастую вынуждены прибегать к периодической катетеризации.
В настоящем исследовании мы изучили эффективность применения комплекса пептидов из предстательной железы для лечения больных с нарушением оттока мочи различной этиологии. Эти препараты относятся к группе пептидных биорегуляторов цитомединам. Данные лекарственные средства представляют собой основные пептиды с молекулярной массой от 1000 до 10000 Да и были впервые получены отечественными учеными в последней четверти прошлого века [1]. Первые простатические пептиды были выделены в середине 80-х годов прошлого века из предстательной железы быков методом уксуснокислой экстракции и представляли собой комплекс щелочных пептидов с молекулярной массой около 10000 Да. Затем путем ультрафильтрации этого комплекса была выделена лечебная форма препарата, состоящая из пептидов, молекулярная масса которых уже не превышала 5000 Да [2]. В настоящее время лекарственные препараты на основе пептидных биорегуляторов из предстательной железы включают в себя формы для парентерального введения в виде внутримышечных инъекций и ректальные суппозитории. Последние представлены следующими наименованиями: Простатилен (регистрационный номер ЛС-000925 от 18.11.2005), Витапрост (регистрационный номер ЛС-001136 от 26.02.2002), Уропрост (регистрационный номер ЛС-002077 от 13.10.2006).
Пептиды предстательной железы обладают множеством значимых биологических эффектов. Они уменьшают время свертывания крови и повышают антиагрегационную активность сосудистой стенки [2, 3], улучшают микроциркуляцию крови [3], усиливают фибринолитическую активность крови [4], обладают иммуномодулирующим и иммуностимулирующим действием [5], усиливают синтез антигистаминовых и антисеротониновых антител [6]. Простатические пептиды увеличивают сократительную активность миоцитов детрузора in vivo и in vitro [4, 7]. Барабанова В.В. и соавт. (1993) установили в эксперименте, что эти препараты способствуют увеличению базального тонуса полоски детрузора и повышению амплитуды его физических сокращений, и предположили, что это происходит за счет усиления поступления ионов кальция в гладкомышечные клетки. Кроме того, простатические пептиды способны оказывать регулирующее действие на детрузор за счет изменения ритма его спонтанной сократительной активности. Возможно, это связано с влиянием пептидов на пейсмекерные гладкомышечные клетки детрузора [7].
Несмотря на свою высокую биологическую активность, пептиды предстательной железы не оказывают какого-либо побочного влияния на структуру и функции различных органов и систем и не обладают мутагенным эффектом [8, 9].
За последние 20 лет накоплен значительный опыт использования простатических пептидов при различных урологических заболеваниях. Эти препараты показали свою эффективность при восстановлении мочеиспускания у больных с рефлекторной задержкой мочи после операций на тазовых органах, что связано с наличием прямого миотропного действия на гладкомышечные клетки и повышением вследствие этого сократительной активности детрузора[10, 11]. Широкое применение нашли биорегуляторные пептиды при лечении больных с хроническим простатитом. В результате восстановления гемодинамики снижается активность воспалительного процесса в предстательной железе, уменьшается ее отек и восстанавливается функция органа, что сопровождается клиническим улучшением [12, 13]. Доказана эффективность использования пептидов предстательной железы при лечении больных с ДГПЖ [4, 14], хроническим пиелонефритом [13, 15].
Задачей настоящего исследования явилось изучение эффективности применения ректальных суппозиториев Уропрост при лечении больных с нарушением оттока мочи, вызванном инфравезикальной обструкцией и гипоактивностью (гипотонией) мочевого пузыря.
Характеристика больных и методы исследования
Под наблюдением в клинике урологии Санкт-Петербургского Государственного медицинского университета имени акад. И.П. Павлова находились 97 больных с нарушением оттока мочи из мочевого пузыря в возрасте от 23 до 72 лет. Всем больным выполняли комплексное уродинамическое обследование, результаты которого позволяли выявить причину нарушения оттока мочи инфравезикальная обструкция или гипоактивность детрузора.
К I группе были отнесены 27 больных, нарушение оттока мочи у которых было вызвано гипоактивностью (гипотонией) детрузора. Среди больных данной группы было 15 (55,5%) женщин и 12 (44,5%) мужчин в возрасте от 23 до 54 лет. У 21 пациента (77,7%) гипоактивность мочевого пузыря была связана с повреждениями в люмбо-сакральном отделе спинного мозга и рассматривалась нами как нейрогенная. У 6 (22,3%) больных гипоактивность мочевого пузыря возникла при отсутствии неврологических болезней и вследствие этого была классифицирована как идиопатическая. У всех этих больных были исключены возможные причины инфравезикальной обструкции детрузорносфинктерная диссенергия, ДГПЖ, склероз предстательной железы, стриктура уретры (у мужчин) и выраженный пролапс тазовых органов (у женщин). Все больные сохраняли способность к самостоятельному мочеиспусканию и не применяли периодическую катетеризацию.
Таблица 1. Результаты субъективной оценки больными с гипоактивностью (гипотонией) мочевого пузыря эффективности лечения Уропростом
| Категории больных | Оценка эффективности лечения | |||
| Высокая | Средняя | Низкая | Отсутствует | |
| | Все больные (n = 27) | 8 (29,6%) | 10 (37,0%) | 7 (26,0%) | 2 (7,4%) | |
| |В том числе: | | ||||
| женщины (n = 15) | 4 (26,7%) | 6 (40,0%) | 4 (26,7%) | 1 (6,6%) |
| мужчины (n = 12) | 4 (33,3%) | 4 (33,3%) | 3 (25,0%) | 1 (8,4%) |
| нейрогенная (n = 21) | 6 (28,6%) | 8 (38,1%) | 5 (23,8%) | 2 (9,5%) |
| идиопатическая (n = 6) | 2 (33,3%) | 2 (33,3%) | 2 (33,3%) | 0 |
Таблица 2. Результаты субъективной оценки больными с инфравезикальной обструкцией эффективности лечения Уропростом
| Группы больных | Оценка эффективности лечения | |||
| Высокая | Средняя | Низкая | Отсутствует | |
| | Все больные (n = 70) | 26 (37,1%) | 19 (27,2%) | 18 (25,7%) | 7 (10,0%) | |
| |В том числе: | | ||||
| с хроническим простатитом (n = 36) | 17 (47,2%) | 10 (27,8%) | 6 (16,7%) | 3 (8,3%) |
| с ДГПЖ (n = 34) | 9 (26,5%) | 9 (26,5%) | 12 (35,3%) | 4 (11,7%) |
Таблица 3. Изменение максимальной скорости потока мочи (Qmax) и количества остаточной мочи у больных ii группы при лечении Уропростом
| Группы больных | До лечения | 10-е сутки | 20-е сутки |
| Максимальная скорость потока мочи (мл/с.) | |||
| Больные с хроническим простатитом (n = 36) | 12,1 ± 2,9 | 14,6 ± 3,2 | 14,4 ± 3,0 |
| Больные с ДГПЖ (n = 34) | 9,5 ± 2,1 | 11,3 ± 2,0 | 12,2 ± 1,6* |
| Количество остаточной мочи, мл | |||
| Больные с хроническим простатитом (n = 36) | 78,2 ± 11,8 | 66,6 ± 14,2 | 43,4 ± 10,7* |
| Больные с ДГПЖ (n = 34) | 124,8 ± 13,7 | 101,4 ± 13,7 | 88,6 ± 12,5* |
| | * различие со значением до лечения достоверно (p < 0,05) | | |||
Во II группу вошли 70 больных (все мужчины), причиной нарушения оттока мочи у которых оказалась инфравезикальная обструкция. При этом у 36 (51,4%) пациентов непосредственной причиной нарушения мочеиспускания явился хронический простатит, а у 34 (48,6%) ДГПЖ. Больные с хроническим простатитом были в возрасте от 28 до 48 лет, а больные с ДГПЖ от 54 до 72 лет. У всех больных были исключены другие заболевания, вызывающие нарушение оттока мочи. Мы не включали в данное исследование больных с постоянными уретральными или эпицистостомическими дренажами, камнями мочевого пузыря, признаками активного инфекционно-воспалительного процесса в нижних мочевых путях и половых органах, наличием опухолей тазовых органов, уровнем ПСА более 4 нг/мл, нарушением функции почек (креатинин сыворотки >18 мкмоль/л) и печени (АЛТ, АСТ, общий билирубин, более чем в 2 раза выше верхней границы нормы), а также принимающих лекарственные препараты, влияющие на функцию нижних мочевых путей.
Наблюдаемым больным обеих групп проводили лечение препаратом Уропрост, который назначали по одному ректальному суппозиторию в сутки в течение 20 дней.
Эффективность лечения оценивали на основании субъективной оценки пациентами (высокая,
средняя, низкая, отсутствует),
динамике показателей урофлоуметрии и количества остаточной
мочи, измеренного с помощью УЗИ. Указанные выше обследования выполняли до начала исследования, на 10-й день лечения и после его окончания.
Результаты исследования
Результаты исследования указывают на эффективность ежедневного применения Уропроста в течение 20 дней у больных с гипоактивностью детрузора и у больных с инфравезикальной обструкцией. Об этом свидетельствовали как субъективная оценка своего состояния пациентами, так и положительная динамика объективных показателей (скорости потока мочи и количества остаточной мочи).
В таблице 1 представлены результаты субъективной оценки эффективности лечения гипоактивности мочевого пузыря больными I группы. Большинство больных с гипоактивностью мочевого пузыря дали положительную оценку результатам применения Уропроста. На отсутствие какого-либо эффекта от лечения указали только 2 пациента, что составило 7,4% от всех наблюдаемых больных. Мы не отметили каких-либо различий в оценке пациентами эффективности лечения в зависимости от пола больных (х2 = 0,21; p > 0,05) и типа гипоактивности мочевого пузыря (х2 = 0,80; p > 0,05). Как среди мужчин, так и среди женщин примерно две трети больных отметили высокую или среднюю степень эффективности лечения. Такое же соотношение больных, давших подобную оценку лечения, было и среди пациентов с нейрогенной и идиопатической гипоактивностью мочевого пузыря.
Положительная субъективная оценка больными эффективности Уропроста сопровождалась динамикой объективных показателей. К окончанию лечения Уропростом отмечено достоверное (p < 0,05) увеличение максимальной скорости потока мочи (Q ). Если до лечения Qmax составляла в среднем 5,1 ± 1,3 мл/с., то к 10-му дню лечения увеличилась до 6,0 ± 1,4 мл/с. (+17,6%), а к 20-му дню лечения до 6,6 ± 1,3 мл/с. (+29,4%) (рисунок 1). При анализе динамики результатов урофлоуметрии отмечено, что у 7 (25,9%) из 27 больных Qmax к окончанию лечения выросла более, чем на 30%, у 9 (33,3%) от 15 до 30%, у 6 (22,2%) не более, чем на 15% от исходного уровня, а у 5 (18,6%) больных Qmax не увеличился. Мы не отметили различий в динамике показателей урофлоуметрии в зависимости от пола пациентов и формы гипоактивности мочевого пузыря.
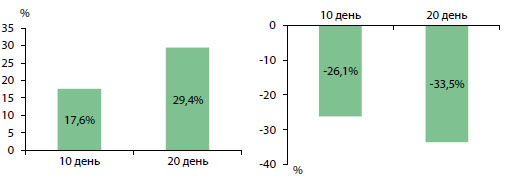
Рисунок 1. Изменение максимальной скорости потока мочи (слева) и объема остаточной мочи (справа) у больных с гипоактивностью мочевого пузыря при лечении Уропростом (n = 27).
Увеличение скорости потока мочи у больных с гипоактивностью мочевого пузыря в процессе лечения Уропростом сопровождалось уменьшением количества остаточной мочи (рисунок 1). В начале лечения объем остаточной мочи составлял в среднем 238,7 ± 29,8 мл. К 10-му дню лечения он снизился до 176,4 ± 22,4 мл (-26,1% по сравнению с исходным значением), а к окончанию лечения до 158,8 ± 24,1 мл (-33,5%) (p < 0,05)по сравнению со значением до лечения. Как и в случае с показателями урофлоуметрии, мы не отметили каких-либо различий в динамике объема остаточной мочи в зависимости от пола больных и формы гипоактивности мочевого пузыря.
Проведен анализ результатов лечения Уропростом больных с инфравезикальной обструкцией (II группа). Всего было проведено лечение 70 мужчин с инфравезикальной обструкцией, у 36 из которых нарушение оттока мочи из мочевого пузыря было вызвано хроническим простатитом, а у 34 ДГПЖ.
Результаты субъективной оценки больными II группы эффективности лечения Уропростом представлены в таблице 2. Большинство больных как с хроническим простатитом, так и с ДГПЖ дали положительную оценку применению Уропроста. Эффективности лечения оценили как высокую 47,2% больных с хроническим простатитом и 26,5% с ДГПЖ. На отсутствие заметного эффекта лечения указали 8,3% и 11,4% больных соответственно. В целом достоверных различий в оценке эффективности Уропроста больными с хроническим простатитом и ДГПЖ не выявлено (х2 = 4,60; p > 0,05).
Лечение больных II группы Уропростом сопровождалось улучшением показателей, характеризующих отток мочи из мочевого пузыря (таблица 3). Отмечено увеличение максимальной скорости потока мочи и снижение объема остаточной мочи. Максимальная скорость потока мочи к окончанию лечения у больных с хроническим простатитом увеличилась на 19,0% (p = 0,06), у больных с ДГПЖ на 28,4% (p < 0,05). Количество остаточной мочи уменьшилось у этих больных соответственно на 44,5% (p < 0,05) и 29,0% (p < 0,05).
Улучшение оттока мочи из мочевого пузыря у наблюдаемых больных сопровождалось снижением интенсивности ирритативной симптоматики. Так, частота мочеиспусканий у 36 больных с хроническим простатитом снизилась с 11,7 ± 2,7 в сутки до лечения Уропростом до 7,4 ± 2,4 после его окончания (p < 0,01). Подобная динамика отмечена и у 34 больных с ДГПЖ. Частота мочеиспускания у этих больных снизилась с 9,0 ± 1,4 до 6,8 ± 2,5 (p < 0,05).
Переносимость лечения Уропростом у наблюдаемых нами больных была удовлетворительной. Из 97 пациентов полностью закончили 20-дневный курс терапии 96 больных. Только в одном случае больной досрочно завершил лечение из-за появления зуда в заднем проходе. Всего среди наблюдаемых нами больных на какие-либо побочные действия Уропроста указали 7 человек, что составило 7,2% от общего числа пациентов. В 5 случаях больные отмечали зуд в заднем проходе, 2 пациента указали на метеоризм и диарею, развившиеся в процессе лечения Уропростом. Все указанные побочные проявления благополучно разрешились после окончания лечения.
Результаты проведенных исследований показали возможность применения пептидов предстательной железы у больных с нарушением оттока мочи из мочевого пузыря. Лечение этими препаратами оказалось эффективным как у больных с гипоактивностью (гипотонией) мочевого пузыря, так и у пациентов с инфравезикальной обструкцией. Возможность использования пептидов предстательной железы для лечения таких состояний основана на их фармакологических свойствах. Эффективность применения этих препаратов у больных с гипоактивностью детрузора предопределяется их способностью воздействовать непосредственно на гладкомышечные клетки мочевого пузыря, усиливая их сократительную активность [4, 7]. Применение Уропроста оказалось эффективным у больных как нейрогенной, так и идиопатической формами гипоактивности мочевого пузыря, независимо от пола пациентов.
Пептиды предстательной железы оказались способны улучшать отток мочи из мочевого пузыря у больных с инфравезикальной обструкцией. Эта способность связана, главным образом, с уменьшением непосредственно механического компонента инфравезикальной обструкции вследствие снижения отека предстательной железы под влиянием пептидов простаты. Противоотечное действие пептидных биорегуляторов обусловлено их способностью восстанавливать микроциркуляцию в предстательной железе и оказывать прямое противовоспалительное действие за счет усиления синтеза антигистаминовых и антисеротониновых антител [3, 6]. Кроме того, у этих больных имеет значение повышение сократительной активности детрузора, что также способствует улучшению оттока мочи из мочевого пузыря. Необходимо отметить, что назначение Уропроста приводило к снижению ирритативной симптоматики и ни в одном случае, несмотря на влияние на сократительную активность детрузора, не привело к увеличению частоты мочеиспусканий или усилению императивных позывов. Возможным объяснением этому может служить выявленная ранее способность простатических пептидов регулировать ритм спонтанной активности детрузора.
ЗАКЛЮЧЕНИЕ
Ключевые слова: гипоактивность мочевого пузыря, инфравезикальная обструкция, лечение, пептиды предстательной железы, Уропрост.
Keywords : hyporactive bladder, intravesical obstruction, treatment, peptide complex of prostate, Uroprost.
Литература
- Морозов В.Г., Хавинсон В.Х. Новый класс биологических регуляторов многоклеточных систем цитомедины //Успехи совр. Биологии. 1983. Т. 96, № 3. С 339-352.
- Хавинсон В.Х., Морозов В.Г., Кузник Б.И. и др. Влияние полипептидов предстательной железы на систему гемостаза // Фармакол. и токсикол. 1985. № 5. С. 69-72.
- Петрищев Н.Н., Михайлова Н.А., Горбачев А.Г. и др. Влияние комплекса полипептидов, выделенных из предстательной железы животных, на тромбообразование // Патол. физиология и эксперим. терапия. 1991. № 4. С. 5-6.
- Введение в биорегулирующую терапию при урологических болезнях / Аль-Шукри С.Х., Горбачев А.Г., Кузьмин И.В., Хавинсон В.Х. , СПб. Наука. 1996. 93 с.
- Горбачев А.Г., Напалков П.Н., Тотолян А.А., Хавинсон В.Х. Влияние полипептидного препарата из предстательной железы (простатилен) на показатели иммунного статуса больных хроническим простатитом // Тезисы докладов IV Всесоюзного съезда урологов (10-12 окт. 1990 г.). М. 1990. С. 261-262.
- Юшков В.В., Хавинсон В.Х. Выявление и анализ противовоспалительной активности иммуномодуляторов // Патол. физиология и эксперим. терапия. 1993. № 2. С. 11-13.
- Барабанова В.В., Горбачев А.Г., Парастаева М.М., Хавинсон В.Х. Влияние пептидов предстательной железы на сократительную активность гладкомышечных клеток мочевого пузыря // Физиол. журн. им. И.М. Сеченова. 1993. Т. 79. № 2. С. 90-96.
- Болонина В.П., Михеев В.С. Эффект витамина С на мутагенность простатилена у мышей // Генетика. 1993. Т. 29. № 7. С. 1095-1098.
- Михеев В.С., Болонина В.П., Горбачев А.Г. Модификация мутагенности лекарственных препаратов путем их иммобилизации: Эффект иммобилизации простатилена в поливиниловом спирте у мышей // Генетика. 1992. Т. 28. № 8. С. 80-84.
- Яицкий Н.А., Аль-Шукри С.Х., Горбачев А.Г., Айвазян И.А. Лечение острой рефлекторной задержки мочи после операций в области сфинктера прямой кишки // Вестник хирургии. 1996. Т. 155, № 6. С. 80-81.
- Аль-Шукри С.Х., Горбачев А.Г., Айвазян И.А. и др. Влияние простатилена на функциональную активность гладкомышечных органов у хирургических больных (клинико-экспериментальное исследование) // Хирургия. 1999. № 1. С. 47-49.
- Ткачук В.Н., Горбачев А.Г., Хавинсон В.Х. Применение простатилена при лечении больных хроническим простатитом // Урология и нефрология. 1991. № 6. С. 40-43.
- Аль-Шукри С.Х., Бобков Ю.А., Горбачев А.Г., Кузьмин И.В. Простатилен в патогенетическом лечении больных хроническим пиелонефритом и простатитом // Урология. 2003. № 6. С. 32-36.
- Аль-Шукри С.Х., Горбачев А.Г., Боровец С.Ю., Белоусов В.Я., Кузьмин И.В. Влияние простатилена на расстройства мочеиспускания у больных доброкачественной гиперплазией предстательной железы // Урология. 2005. № 5. С. 25-26.
- Аль-Шукри С.Х., Горбачев А.Г., Кузьмин И.В. Биорегулирующая терапия больных хроническим пиелонефритом // Урология и нефрология. 1997. № 4. С. 6-8.






