ВВЕДЕНИЕ
Резекция почки (РП) как хирургическая технология получила особенно широкое распространение в 2000 годы, когда многочисленными исследованиями была показана онкологическая адекватность вмешательства [1-3]. В лечении новообразований почек РП постепенно стала доминирующим вмешательством, потеснив радикальную нефрэктомию (РН) в сегменте опухолевых изменений радиологически и клинически определяемых как Т1-2. В Российских клинических рекомендациях (КР) наличие опухолевого очага (новообразования), размер и локализация которого позволяют выполнить органосохраняющую операцию, рассматривается как показание к РП [4, 5]. Для остальных случаев методом выбора лечения клинически локализованного почечно-клеточного рака (ПКР) является РН [1, 6, 7]. Таким образом, в случаях сложного для резекции расположения опухоли может быть принято решение о РН. Одной из таких локализаций является расположение опухоли в воротах почки с интимным прилежанием к ветвям почечной артерии и притокам почечной вены, лоханке и чашечкам почки. Для оценки сложности предстоящей РП и риска развития осложнений валидировано множество нефрометрических шкал [8, 9]. Одной из наиболее востребованных в клинической практике является шкала R.E.N.A.L., основой которой как раз служат размер и локализация опухолевого узла.
Вместе с тем значимая часть новообразований в почках имеет доброкачественную природу, что нередко верифицируется патоморфологом при изучении удаленного органа, а не его фрагмента с опухолью [10]. В актуальных КР допустимые методики выполнения операции по виду доступа определены как открытые и эндоскопические. Лапароскопический доступ также, как и сама РП, получил все большее распространение. Публикации о лапароскопических резекциях при такой локализации чаще представлены описанием либо клинических случаев, либо сравнением серий открытых и роботических операций [11, 12]. Представляет интерес адаптация приемов и возможностей классической малоинвазивной хирургии для решения непростого вопроса выполнения «сложной» РП при опухоли в области ее ворот.
Цель: оценить эффективность предложенного технического регламента выполнения лапароскопической резекции почки (ЛРП) при новообразованиях в области ее ворот.
МАТЕРИАЛЫ И МЕТОДЫ
За период с ноября 2015 по август 2021 гг. в ФГБУ ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России было проведено 638 лапароскопических операций при образованиях почки, из них 358 (56,1%) ЛРП.
Критерии включения: пациенты с новообразованиями ворот почки (все значения R.E.N.A.L.) или паренхимы почки с экзофитным кортикальным компонентом и значениями R.E.N.A.L.>7.
Критерии исключения: интраренальные или множественные новообразования; резекция аномальной или единственной почки; выполнение ЛРП в рамках сочетанной операции.
Основную группу исследования («ГИ») составили пациенты с новообразованиями в области ворот почки, а группу сравнения («ГС») – все остальные пациенты. Резекция почки с опухолью, имеющей экзофитную часть, проводилась с использованием общепринятой техники. Резекция почки с опухолью в области ее ворот выполнялась по определенному алгоритму – «Техническому регламенту резекции почки в ее воротах». Хирургический регламент выполнения операции состоял из девяти этапов (рис. 1):
- Хирургический доступ в забрюшинное пространство.
- Обеспечение сосудистого контроля в воротах почки.
- Мобилизация почки, создание экспозиции для выполнения резекции.
- Диссекция сосудистых структур и лоханки почки от экзофитной части патологического образования.
- Размещение в брюшной полости обеспечительных материалов для выполнения аблативного и гемостатического этапа.
- Выключение почечного кровотока.
- Этап резекции паренхимы почки с опухолевым узлом.
- Окончательный гемостаз и герметизация чашечно-лоханочной системы (ЧЛС).
- Дренирование области операции.
1-3: Использование субмодальности доступа – внебрюшинного или трансмезентериального (при опухоли левой почки), позволяет избежать полной мобилизации и необходимости ротации органа, а также сократить время до экспозиции сосудов ворот почки и опухолевого узла.
2-4: Мобилизация почечной артерии и притоков почечной вены – облигатная процедура, которая имеет своей целью не только подготовку к ишемии, но и выделение экзофитной части опухоли, прилежащей к трубчатым структурам ворот почки.
6-8: Ишемия почки, как правило, проводится «по требованию», что позволяет часть операций провести без почечной аноксии и ушивания пострезекционной раны. Лигатурный гемостаз выполняется с использованием приемов прицельного прошивания, коагуляции или клипирования питающих опухоль сосудов и атипичной ренораффии.
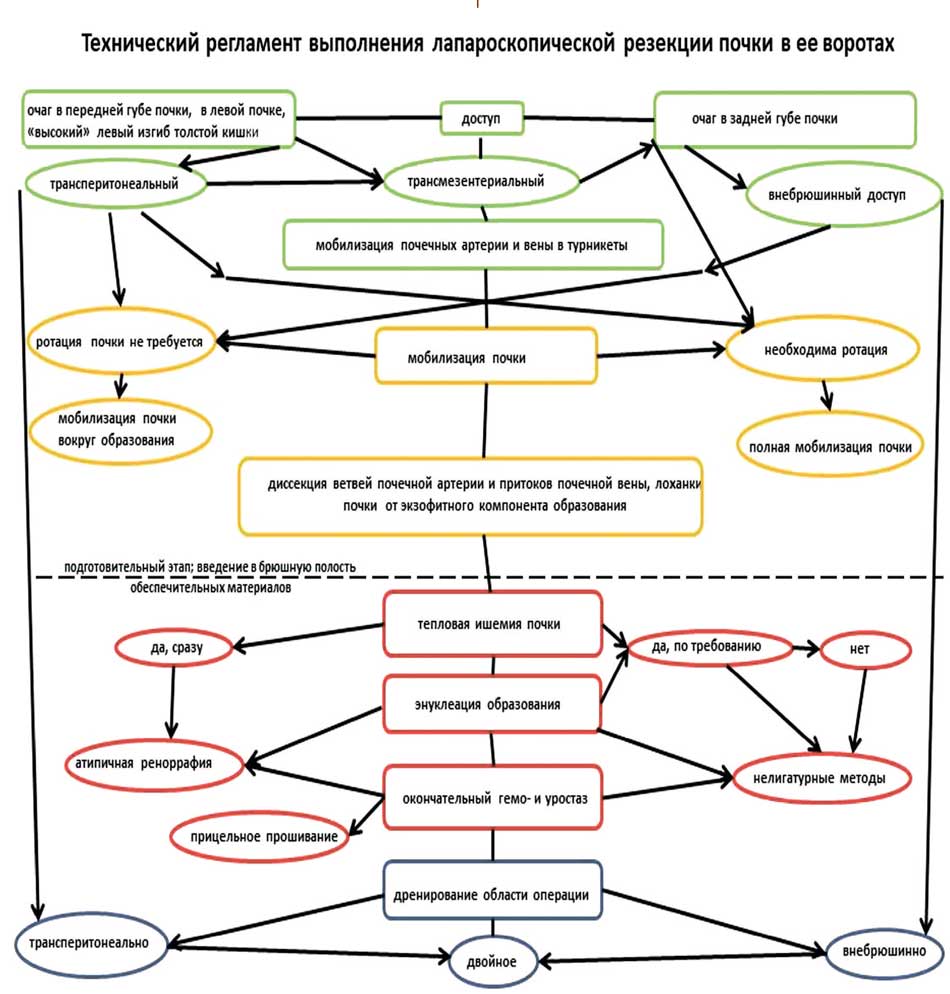
Рис. 1. Технический регламент лапароскопической резекции почки в ее воротах
Fig. 1. Technical regulations of laparoscopic partial nephrectomy at the renal hilum
9: Решение о необходимости дренирования послеоперационной области.
Критериям включения соответствовали 166 человек. Общая характеристика групп исследования и сравнения приведена в таблице 1.
«ГИ» составили 44 пациента, группа сравнения
«ГС» сформирована из 122 пациентов. «ГС» сопоставимы с «ГИ» по всем критериям, кроме двух (табл. 1). Индекс R.E.N.A.L. в «ГИ» был достоверно выше: 9,4 против 8,6, а индекс массы тела – ниже (р<0,05 для всех). Расположение опухоли в воротах почки при нефрометрии по шкале R.E.N.A.L. дает максимальное количество баллов, поэтому различие по первому параметру с одной стороны закономерно, с другой – явилось основой для сравнительного анализа. Индекс массы тела пациентов не повлиял на полученные результаты. Производили сравнение результатов по времени операции, ишемии, доступу к почке, характеру гемостаза, объему кровопотери, доле осложнений, продолжительности госпитализации, патоморфологическому статусу опухоли. Статистическая обработка данных производилась при помощи программы IBM SPSS (США), версии 26.0.
РЕЗУЛЬТАТЫ
Конверсии доступа, перехода ЛРП в нефрэктомию, интраоперационных осложнений и гемотрансфузий в обеих группах не было. В большинстве случаев ЛРП была проведена на фоне тепловой ишемии, время которой составило около 17 минут. Хирургический край резекции был негативным во всех случаях. Послеоперационные осложнения отмечены в 6,0% у 10 пациентов. При морфологическом исследовании у 15 (9,0%) пациентов верифицировано доброкачественное новообразование (ДНО). Медианное значение послеоперационного койко-дня – пять. Данные межгруппового сравнительного анализа представлены в таблице 2.
Статистически значимые отличия между группами отмечены по трем категориям. Первое: у пациентов «ГИ» внебрюшинный и трансмезентериальный доступ использовались чаще: 6,8% против 3,3% и 31,6% против 6,8%, соответственно (р=0,025). Второе отличие: практически каждую третью резекцию в воротах ложе удаленной опухоли не ушивали: применялся нелигатурный способ гемостаза (клипирование или электрокоагуляция таргетных сосудов и (или) аппликация гемостатических материалов). В «ГС» рана почки закрывалась лигатурными швами в 91,8% (р=0,001). Третий признак значимого различия – у 20,5% пациентов, которым проведена лапароскопическая резекция в воротах почки, морфологически было подтверждено наличие ДНО, тогда как в «ГС» этот показатель составил 4,9% (р=0,002). Иллюстрацией использования технического регламента служит клинический пример.
Таблица 1. Общая характеристика больных
Table 1. General characteristics of patients
| Признак Sign |
ГИ SG | ГС CG |
p |
|---|---|---|---|
| Количество пациентов, n Number of patients, n |
44 | 122 | – |
| Мужчины, n (%) Male, n (%) |
25 (56,8%) | 86 (70,5%) | 0,099 |
| Женщины, n (%) Female, n (%) |
19 (43,2%) | 36 (29,5%) | 0,09911 |
| Возраст, годы* Age, years* |
57,5±12,2 () | 57,1±11,6 () | 0,889 |
| Индекс массы тела, кг/м2* Body mass index, kg/m2* |
28,1±5,2 () | 30,2±5,1 () | 0,008 |
| Локализация опухоли справа, n (%) Tumor localization on the right, n (%) |
25 (56,8%) | 63 (51,6) | 0,555 |
| Локализация опухоли слева, n (%) Tumor localization on the left, n (%) |
19 (43,2%) | 59 (48,4%) | |
| Диаметр опухоли, мм** Tumor diameter, mm** |
42,0 [29,3; 50,8] (7-80) | 38,0 [31,0; 48] (12-90) | 0,853 |
| Индекс R.E.N.A.L. R.E.N.A.L. score index |
9,4±1,31 | 8,6±1,2 | <0,001 |
Таблица 2. Межгрупповой сравнительный анализ периоперационных результатов
Table 2. Intergroup comparative analysis of perioperative outcomes
| Признак Sign |
ГИ SG |
ГС CG |
p |
|---|---|---|---|
| Длительность операции, мин** Operation time, min** |
137,5 [105; 175] | 142,5 [110; 171,3] | 0,668 |
| ꜛТрансперитонеально, n (%) Transperitoneal, n (%) |
35 (79,5%) | 114 (93,4%) | 0,025 |
| ꜛЭкстраперитонеально, n (%) Extraperitoneally, n (%) |
3 (6,8%) | 4 (3,3%) | |
| ꜛСлева трансмезентериально, n (%) Transmesocolic left, n (%) |
6 (31,6%) | 4 (6,8%) | |
| Объем кровопотери, мл** Volume of blood loss, ml** |
100 [100; 200] | 100,0 [100; 200] | 0,656 |
| Гемоглобин до операции, г/л* Hemoglobin before surgery,g/l* |
141,7±15,3 | 145,7±14,3 | 0,554 |
| Гемоглобин после операции, г/л* Hemoglobin after surgery, g/l* |
127,1±12,6 | 127,7±14,0 | |
| Тепловая ишемия, n (%) Warm ischemia, n (%) |
34 (77,3,8%) | 98 (80,3%) | 0,667 |
| Время ишемии, мин* Ischemia time, min* |
17,0 [10; 23,8] | 15,5 [10; 22,0] | 0,532 |
| Без ишемии, n (%) Zero ischemia, n (%) |
10 (22,7%) | 24 (19,7%) | 0,667 |
| Нефроррафия, n (%) Nephrorrhea, n (%) |
32 (72,7%) | 112 (91,8%) | 0,001 |
| Без нефроррафии, n (%) Without nephrorrhea, n (%) |
12 (27,3%) | 10 (8,2%) | |
| Послеоперационные осложнения, n (%) Postoperative complications, n (%) |
3 (6,8%) | 7 (5,7%) | 0,796 |
| Сроки лечения после операции, дни ** Postoperative hospital stay, day** |
5,0 [4,0; 5,8] | 5,0 [4,0; 7,0] | 0,186 |
| Морфология «ДНО», n (%) Вenign neoplasms, n (%) |
9 (20,5%) | 6 (4,9%) | 0,002 |
| Морфология «ЗНО», n (%) Мalignant neoplasms, n (%) |
35 (79,5%) | 116 (95,1%) |
Клинический случай
Пациент С. 46 лет, ИМТ 26,31 кг/м2. В левой почке выявлено солидное васкуляризованное образование размером 42 мм. Опухоль расположена по передней поверхности почки в области ворот, в непосредственной близости от лоханки, почечной вены, артерии и ее ветвей и хорошо контурирует через мезоколон (рис. 2).

Рис. 2. Опухоль в области ворот левой почки пролабирует через мезоколон
Fig. 2. Tumor of the left renal hilum prolapses through the mesocolon
Персонифицированный план операции: трансмезентериальный доступ к почке, энуклеация опухолевого узла, проведение тепловой ишемии «по требованию» и вероятное использование техники гемостаза без ушивания раны почки. Операция проведена через «окно» в брыжейке толстой кишки (рис. 3), с прицельной коагуляцией сосудов (рис. 4), без ишемии почки и ушивания ее раны и завершена тампонадой раневой поверхности гемостатиком (рис. 5).
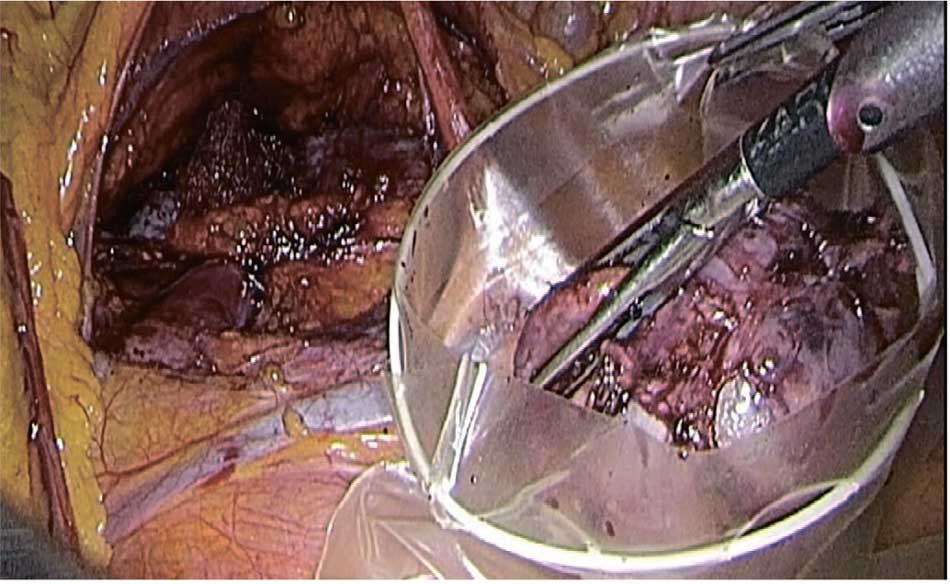
Рис. 3. Опухоль удалена через окно в брыжейке толстой кишки и помещена в контейнер
Fig. 3. The tumor was removed through a window in the mesentery of the colon and placed in an endobag

Рис. 4. Прицельная биполярная коагуляция таргетного сосуда в глубине раны почки
Fig. 4. Targeted bipolar coagulation of the target vessel in the depth of the kidney wound

Рис. 5. Окончательный гемостаз завершен тампонадой раны почки гемостатиком
Fig. 5. Final hemostasis is completed by tamponade of the kidney wound with a hemostatic agent
Кровопотеря составила 30 мл. Продолжительность операции – 170 минут. Выписка на 2 сутки после операции. Патоморфология: светлоклеточная почечно-клеточная карцинома, в крае резекции без опухолевого роста.
ОБСУЖДЕНИЕ
Результаты применения ЛРП как хирургической процедуры активно изучаются в последнее десятилетие. Проводится оценка периоперационных данных, морбидности вмешательства, использования разнообразных технологий оперативного доступа (диссекции, ишемии почки, гемостаза), онкологических результатов. Продолжительность операции, уровень кровопотери, доля осложнений, степень нарушения почечной функции несколько разнятся от серии к серии, но все говорит о приемлемости малоинвазивного доступа для решения онкологической и функциональных задач операции.
Для оценки сложности предстоящей РП и риска развития осложнений валидировано множество нефрометрических шкал [8, 9]. Сама по себе нефрометрия не является сугубо онкологическим инструментом, а оценивает сложность и риск резекции любого новообразования почки. Например, по шкале R.E.N.A.L. опухоли ворот почки при одинаковом размере имеют более высокую степень сложности резекции. Основой этому служит расположение очага внутри полярных линий и предельная близость к структурам синуса почки.
Именно эти особенности в ряде случаев служат поводом для уролога принять решение об органоуносящем лечении – нефрэктомии. С этим отчасти связано то, что к оперативному лечению опухоли ворот почки, тем более с использованием приемов классической лапароскопии, сохраняется настороженное отношение. В некоторых исследованиях было показано, что опухоль ворот почки есть фактор риска повышения стадии cT1 → pT3a, что служит ограничением для РП [13, 14]. Например, в исследовании Andres F Correa и соавт. при оценке результатов лечения 1324 пациентов с опухолями почки нефронсберегающие процедуры проводились достоверно реже при опухоли ворот почки (73,0% против 85,3%, p<0,01). При этом следует отметить, что доля доброкачественных образований в области ворот достигала 13,9% в когорте пациентов, которым выполнена не только резекция почки, но и радикальная нефрэктомия. При обзоре факторов повышения стадии инвазия в околопочечный жир была значительно выше в опухолях вне ворот почки, тогда как инвазия в клетчатку синуса была сопоставима между двумя локализациями [10]. Таким образом, данные о большей злокачественности опухоли центральной локализации не получают достаточного подтверждения. В нашем исследовании в «ГИ» у 20,5% пациентов по результатам патоморфологии операционного материала верифицированы доброкачественные образования. Субъективная оценка хирургом такой клинической ситуации и опухоли как нерезектабельной могла быть дополнена объективно высоким баллом нефрометрической шкалы. Это прямой путь к радикальной нефрэктомии. Если вернуться к периоперационным показателям, то при сложном расположении опухоли, большем размере и времени операции риск интраоперационных осложнений во время резекции не был выше для опухолей ворот, чем для другого расположения в почке [15].
С 2015 г. мы применяем приемы конвенциональной лапароскопии как взаимно обусловленную последовательность действий на линии от доступа к почке до установки дренажа. Эта последовательность составляет своеобразный регламент, следуя которому можно рассчитывать на достижение оптимального результата у этой категории больных хирургами не только экспертного центра. Так, возможность выполнения подобной сложной ЛРП начинается с умения обеспечить адекватное удаление опухоли и достижение гемои уростаза в ране почки в приемлемом диапазоне времени операции, ишемии и осложнений. Применение вариантов доступа – внебрюшинного или трансмезентериального (при опухоли левой почки), позволило у части пациентов избежать обширной или полной мобилизации органа и сократить время до начала аблативного этапа [16]. Это параметр, по которому достигнуто достоверное различие между группами. Пациенты «ГИ» с новообразованиями левой почки оперированы трансмезентериально чаще, чем в «ГС» (31,6% против 6,8%), при этом время операции было сопоставимым при более сложном уровне ЛРП по R.E.N.A.L.
Контроль гемостаза напрямую связан с выбором метода ишемии. Если в вопросе длительности ишемии имеется консенсус, то в ее обязательности и способах выполнения единства не достигнуто [9]. В нашей серии операций в «ГИ» ишемия почки, как правило, проводилась «по требованию», что позволило почти в четверти случаев (22,7%) провести операцию без почечной аноксии и ушивания пострезекционной раны. Эффективность этого подхода подчеркивает как сравнение медианного объема кровопотери, показатели которого были идентичны в группах, так и отсутствие различий уровня гемоглобина после операции. Гемостаз выполнялся с использованием приемов прицельного прошивания или коагуляции/клипирования питающих опухоль сосудов и атипичной ренораффии: эти приемы использовались в 2 раза чаще в «ГИ» в сравнении с «КГ».
ЗАКЛЮЧЕНИЕ
Сравнительный анализ по базовым периоперационным показателям, отражающими травматичность вмешательства: времени операции, ишемии, кровопотере, осложнениям, снижения уровня гемоглобина – показал отсутствие значимых различий в группах. Тогда как «технологические» параметры (доступ к почке и способ гемостаза) имели существенную разницу, с которой, вероятно, и связано третье важное отличие. Каждый пятый пациент «ГИ» имел ДНО и получил возможность сохранить почку вместо нефрэктомии.
Объединение последовательности хирургических действий логикой и выбором оптимальной экспозиции, бережной мобилизации сосудов, энуклеации основной части опухолевого узла, приемов нелигатурного гемостаза в регламент позволяет обеспечить принципиальную возможность достаточно безопасного выполнения лапароскопической резекции при образованиях почечных ворот.
ЛИТЕРАТУРА
- Российские клинические рекомендации. Рак паренхимы почки 2023;34-36. [Russian clinical guidelines. Rak parenkhimy pochki = Kidney cancer 2023;34-36 (In Russian)].
- Van Poppel H, Da Pozzo L, Albrecht W, Matveev V, Bono A, Borkowski A, et al. A prospective, randomised EORTC intergroup phase 3 study comparing the oncologic outcome of elective nephron-sparing surgery and radical nephrectomy for low-stage renal cell carcinoma. Eur Urol 2011;59:543-52. https://doi.org/10.1016/j.eururo.2010.12.013.
- Kim SP, Thompson RH, Boorjian SA, Weight CJ, Han LC, Murad MH, et al. Comparative effectiveness for survival and renal function of partial and radical nephrectomy for localized renal tumors: a systematic review and meta-analysis. J Urol 2012;188:51-7. https://doi.org/10.1016/j.juro.2012.03.006.
- Грицкевич А.А., Пьяникин С.С., Адырхаев З.А., Степанова Ю.А., Казеннов В.В., Зотиков А.Е., и соавт. Резекция почки ex vivo в условиях фармако-холодовой ишемии с последующей ортотопической аутотрансплантацией. Трансплантология 2016;3:27-36. [Gritskevich A.A., Pyanikin S.S., Adyrkhaev Z.A., Stepanova Yu.A., Kazennov V.V., Zotikov A.E., et al. Ex vivo kidney resection under conditions of pharmaco-cold ischemia followed by orthotopic autotransplantation. Transplantologiya = Transplantology 2016;3:27-36. (In Russian)].
- Теплов А.А., Грицкевич А.А., Пьяникин С.С., Зотиков А.Е., Адырхаев З.А., Кожанова А.В., и соавт. Метод экстракорпоральной резекции почки в условиях фармако-холодовой ишемии без пересечения мочеточника с ортотопической реплантацией сосудов при почечно-клеточном раке. Экспериментальная и клиническая урология 2015;2:52-63. [Teplov A.A., Gritskevich A.A., Pyanikin S.S., Zotikov A.E., Adyrkhaev Z.A., Kozhanova A.V., et al. Method of extracorporeal kidney resection under conditions of pharmacocold ischemia without ureter transection with orthotopic replantation of vessels in renal cell carcinoma. Eksperimental'naya i klinicheskaya urologiya = Experimental and Clinical Urology 2015;2:52-63. (In Russian)].
- Грицкевич А.А., Ильин С.А., Тимина И.Е., Зотиков А.Е., Кармазановский Г.Г., Теплов А.А. и др. Резекция почки ex vivo в условиях фармако-холодовой ишемии без пересечения мочеточника с ортотопической реплантацией сосудов при почечно-клеточном раке. Вестник урологии 2015;(3):3-33. [Grickevich A.A., Il'in S.A., Timina I.E., Zotikov A.E., Karmazanovskij G.G., Teplov A.A., et al. Technique of extracorporeal partial nephrectomy in terms of pharmaco-cold ischemia without crossing the ureter with renal vessels orthotopic replantation in patients with renal cell carcinoma. Vestnik urologii = Urology Gerald 2015;(3):3-33. (In Russian)]. https://doi.org/10.21886/2308-6424-2015-0-3-3-33.
- Матвеев В.Б., Волкова М.И., Синицына О.Р., Кузнецов К.П., Перлин Д.В. Результаты экстракорпоральной резекции почки у больных со злокачественными опухолями. Современная Онкология 2024;26(1):98-104. [Matveev V.B., Volkova M.I., Sinicyna O.R., Kuznecov K.P., Perlin D.V. Outcomes of extracorporeal partial nephrectomy in patients with malignant tumors: a retrospective and prospective study. Sovremennaya Onkologiya = Modern Oncology 2024;26(1):98-104. (In Russian)]. https://doi.org/10.26442/18151434.2024.1.202566.
- Kutikov A, Uzzo RG. The R.E.N.A.L. nephrometry score: a comprehensive standardized system for quantitating renal tumor size, location and depth. J Urol 2009;182:844-53.
- Okhunov Z, Rais-Bahrami S, George AK, Waingankar N, Duty B, Montag S, et al. The comparison of three renal tumor scoring systems: C-Index, P.A.D.U.A., and R.E.N.A.L. nephrometry scores. J Endourol 2011;25(12):1921-4.
- Correa AF, Yankey H, Li T, Joshi SS, Kutikov A, Chen DY, et al. Renal hilar lesions: biological implications for complex partial nephrectomy. Urology 2019;123:174-80. https://doi.org/10.1016/j.urology.2018.08.044.
- Bauza Quetglas JL, Sagalovich D, Bertolo R, Garisto J, Pieras E, Piza P, et al. Robotic partial nephrectomy for complex hilar tumors: step by step. Urology 2018;120:271-2. https://doi.org/10.1016/j.urology.2018.07.005.
- Lv Z, Chen G, Chen X, Li Y, Bao E, Hu K, et al. Open versus robot-assisted partial nephrectomy for highly complex renal masses: a meta-analysis of perioperitive and functional outcomes. J Robot Surg 2023;17:1955-65. https://doi.org/10.1007/s11701-023-01652-5.
- Gorin MA, Ball MW, Pierorazio PM, Tanagho YS, Bhayani SB, Kaouk JH, et al. Outcomes and predictors of clinical T1 to pathological T3a tumor up-staging after robotic partial nephrectomy: a multi-institutional analysis. J Urol 2013;190:1907-11. https://doi.org/10.1016/j.juro.2013.06.014.
- Dulabon LM, Kaouk JH, Haber GP, Berkman DS, Rogers CG, Petros F, et al. Multi-institutional analysis of robotic partial nephrectomy for hilar versus nonhilar lesions in 446 consecutive cases. Eur Urol 2011;59:325-30. https://doi.org/10.1016/j.eururo.2010.11.017.
- Sarkis J, Champy CM, Doumerc N, Bruyere F, Rouprêt M, Branger N, et al. Robot-assisted partial nephrectomy for hilar and nonhilar renal masses: comparison of perioperative, oncological, and functional results in a multicentre prospective cohort (NEPRAH Study, UroCCR 175). Eur Urol Oncol 2024;7(6):1487-96. https://doi.org/10.1016/j.euo.2024.06.003.
- Кочкин А.Д., Севрюков Ф.А., Мартов А.Г., Кнутов А.В., Семенычев Д.В., Сергеев В.П. и др. Лапароскопическая трансмезентериальная резекция почки. Экспериментальная и клиническая урология 2016;(2):24-7. [Kochkin, A.D., Sevryukov F.A., Martov A.G., Knutov A.V., Semenychev D.V., Sergeev V.P., et al. Laparoscopic transmesenteric partial nephrectomy. Eksperimental'naya i klinicheskaya urologiya = Experimental and clinical urology 2016;(2):24-7. (In Russian)].







