ВВЕДЕНИЕ
Радикальная простатэктомия (РПЭ) является одним из основных и частых методов лечения локализованного рака предстательной железы (РПЖ) [1]. Согласно данным литературы, 15-летняя опухоль-специфическая выживаемость достигает 88-93% [2, 3]. Такая высокая онкологическая эффективность метода приводит к «повышению» ожиданий пациентов относительно сохранения качества жизни на долгой перспективе. Основными отрицательными сторонами хирургии в данном случае является возникновение таких осложнений, как эректильная дисфункция (ЭД) и недержание мочи (НМ). ЭД, независимо от доступа (открытая позадилонная РПЭ, лапароскопическая или робот-ассистированная), в среднем встречается в 70-75% [4]. Частота возникновения НМ после РПЭ варьирует в очень широких пределах, чаще встречаются значения 1-10% [5, 6], в больших рандомизированных исследованиях – 20-40% [4, 7, 8], также встречаются работы с показателем инконтиненции 50% и более [9].
Существует богатый выбор методов хирургического лечения НМ после РПЭ: имплантации искусственного сфинктера мочевого пузыря (ИСМП), систем баллонов (ProACT™), нерегулируемых и регулируемых слингов с различной доказательной базой от признанных «золотым стандартом» до экспериментальных работ. Из всего арсенала методов привлекательным является выбор в сторону применения наименее инвазивных процедур с возможностью «гибкой» коррекции результатов и наименьшим количеством осложнений. Так ProACT™ – наименее инвазивный метод с возможностью регулирования степени удержания, но метод обладает невысокой эффективностью в 53%, высокой степенью возникновения осложнений (33%) и эксплантации (26,5%) [10].
ИСМП – золотой стандарт лечения НМ после РПЭ любой степени тяжести [11]. Метод обладает высокой эффективностью, 73-93% пациентов достигают социальной континенции (0-1 прокладка в сутки), причем только 15-20% не используют прокладки вообще, уровень удовлетворенности пациентами – 95% [12, 13]. Обратной стороной применения ИСМП является большое количество осложнений: острая задержка мочеиспускания (ОЗМ) – 31%; инфекционные процесса 10,6%; неисправность компонентов сфинктера 39-48%; эрозии уретры 4-19% и т.д. [14-19]. Помимо всего прочего, на повсеместное внедрение ИСМП влияет необходимость владения техникой ревизии органов мошонки, промежности и малого таза; микрохирургическим навыком и высокая стоимость всего периода лечения.
Альтернативой ИСМП может служить применение мужского слинга. Основы данного типа лечения НМ – нециркулярная компрессия уретры, «увеличение» длины мембранозного отдела уретры, пассивный механизм удержания. Самым изученным имплантом на сегодняшний день являются слинги AdVance и AdVanceХР (Boston Scientific, США). Показатели объективного ответа (сумма пациентов с полной континенцией и так называемым «улучшением») колеблются в широких пределах (22-83%) с достаточно низким показателем осложнений в районе 10-15%, но ввиду недостаточной эффективности 5-10% больных требовали дополнительных оперативных вмешательств [20-22]. В случае неэффективности слинга его эксплантация сопряжена с высоким риском осложнений и, как правило, не рекомендуется. Учитывая это, европейская ассоциация урологов в графе «практические соображения» говорит об ограниченной эффективности метода у пациентов с тяжелой степенью НМ и с наличием в анамнезе лучевой терапии (ЛТ).
Применение мужского слинга Argus является привлекательным методом хирургического лечения НМ. Строение импланта позволяет выполнять множественные коррекции (как ослабления, так и натяжения) после первичной установки, что дает возможность с большей уверенностью использовать Argus у пациентов с более тяжелой степенью НМ. Эксплантация не сопряжена с высокими интраоперационными рисками хирургических осложнений, предположительно ввиду установки компонентов в мышечном массиве (нет соприкосновения с критическими структурами) и формированием плотного и слабопроницаемого рубцового процесса вокруг слинга.
Насколько нам известно, еще не проводился обзор и анализ всех работ, посвященных применению мужского слинга Argus, устанавлиемого трансобтураторным и надлонным доступами. Это послужило причиной написания данного систематического обзора.
МАТЕРИАЛЫ И МЕТОДЫ
Систематический обзор имеющихся данных проведен в марте 2024 года. Работа включила поиск исследований с марта 2006 по март 2024 год. Поиск работ проводился в базах данных eLibrary, PubMed, Embase, Web of Science и Scopus.
Стратегия поиска проводилась согласно критериями PICOS (Population, Intervention, Comparison, Outcome, Study Design – популяция, вмешательство, сравнение, результат, дизайн исследования) (табл. 1).
Необходимо отметить, что в окончательный анализ включали пациентов с любой степенью недержания мочи, после любого вида вмешательства на предстательной железе. К тому же допускались пациенты с наличием в анамнезе ЛТ, предыдущих вмешательств по поводу недержания мочи. При поиске использовались термины «Argus», «недержание», «слинг», «Urinary incontinence», «male», «sling». Также использовался ручной поиск в библиографии исследуемых работ, поиск абстрактов сообществ Европейской (EAU) и Американской ассоциаций урологов (AUA), международного общества континенции (ICS). Ограничений по дизайну исследований не было, включали абстракты, клинические случаи, ретрои проспективные анализы, рандомизированные исследования. Анализировали работы на всех языках, при необходимости использовался онлайн-переводчик. Дубликаты работ, комментарии авторов, мнения экспертов не включались в поиск. Протокол поиска данных научной работы не публиковался до написания систематического обзора.
Первичной целью исследования была оценка всех показателей эффективности: процент достижения полной континенции, улучшения (уменьшение количества прокладок, результатов 1-24 часового падтеста). Проводился анализ предоперационных, промежуточных (если указано в исследовании) и конечных результатов эффективности. В большинстве работ понятие полной континенции включало в себя использование не более 1 прокладки или полное избавление от них. Понятие же улучшения включало или уменьшение количества прокладок и результатов падтеста на 50% и более, либо использование не более 2 прокладок за сутки. Вторичной целью была оценка показателей коррекций (разбиение на подтягивание и ослабление, если указано в исследовании), осложнений (с разбиением их на виды) и эксплантаций (с разбиением на причины). Поиск, определение, выбор и извлечение данных проводились двумя рецензентами независимо друг от друга. После утверждения конечной формулировки в строке поиска вышеперечисленных баз данных первичный отсев производился на основании названий и абстрактов статей. Затем, если работы подходили под критерии включения, происходил полнотекстовой анализ. Все разногласия между рецензентами разрешались третьим специалистом. Из работ извлекались следующие данные: библиографическая информация, дизайн исследования, определение критериев степени тяжести недержания и критериев континенции, характеристика пациентов, доступ установки слинга, перии послеоперационные характеристики (в частности, количество прокладок, пад-тест, результаты опросников качества жизни), данные о коррекциях, осложнениях и эксплантациях. Использовались статистические показатели, приведенные только в оригинальных работах. Ввиду большой разнородности показателей и высокой вероятности вследствие этого неправильных расчетов, статистическая обработка и обобщение не проводились. В соответствии с соблюдением этических норм и рекомендаций, данная работа основана на ранее проведенных исследованиях и сама по себе не является исследованием, в котором использовались животные или человек.
Таблица 1. Критерии PIGOS при поиске литературы
Table 1. Критерии PIGOS при поиске литературы
| Population Исследуемая популяция |
Мужчины с недержанием мочи всех степеней тяжести (слабая, средняя и тяжелая) после оперативных вмешательств на предстательной железе. Men with urinary incontinence of all severities (mild, moderate and severe) after prostate surgery. |
|---|---|
| Intervention Вмешательство |
Установка трансобтураторного / надлонного слинга Argus. Argus transobturator/suprapubic sling placement. |
| Comparison Сравнение |
Не проводилось None performed |
|
Outcomes Исход |
Первичный: показатели эффективности (достижение полной континенции, улучшения и отсутствие какого-либо эффекта).
Вторичный: показатели коррекций, осложнений и эксплантаций. Primary: Efficacy outcomes (achievement of complete continence, improvement and no effect). Secondary: Rates of correction, complications and explantations. |
| Study Design Дизайн исследований |
Ограничений не было No restrictions |
РЕЗУЛЬТАТЫ
Поиск исследований
В первую фазу (базах данных) было обнаружено 114 работ. После прочтения заголовков, абстрактов, определения дубликатов, прочтения полнотекстовых вариантов исключено 89 исследований. При дополнительном поиске включены данные 2 докладов на урологических конгрессах. Еще одна работа добавлена при извлечении информации из работ. Всего включено в окончательный анализ 28 работ. На рисунке 1 представлена диаграмма на основании критериев PRISMA (The Preferred Reporting Items for Systematic reviews and Meta-Analyses – Предпочтительные элементы отчетности для систематических обзоров и метаанализов), разработанных для написания систематических обзоров и мета-анализов с обеспечением максимально возможной отчетности о включенных исследованиях [23].
Характеристика исследований и популяций
Характеристика 28 исследований приведена в таблице 2. Включены исследования с 2006 по 2024 год. Всего в анализ включено 1467 человек с периодом наблюдения 8 мес. – 5 лет. Всего 15 ретроспективных исследований, 7 – проспективных, 2 – рандомизированных проспективных клинических исследования, 2 – абстракта конференций, в 2-х исследованиях четко не обозначен дизайн исследований. Работы включили данные о применении транобтураторного/надлонного мужского слинга Argus пациентам с недержанием мочи, в основном, стрессовый тип, после любых вмешательств на предстательной железе и внутреннем сфинктере мочевого пузыря. В качестве этиологии преобладали пациенты с НМ после РПЭ (35,2-100% от количества пациентов в исследовании), вторым по частоте этиологическим фактором (6,6% до 55%) выступают оперативные вмешательства по поводу доброкачественной гиперплазии предстательной железы – ДГПЖ (аденомэктомия, трансуретральная резекция предстательной железы – ТУРПЖ, энуклеации предстательной железы). Также включены пациенты с дистанционной ЛТ / брахитерапией в анамнезе – встречаемость в исследованиях 10-37,5%, уретротомиями – встречаемость 2,5-22%. В одном исследовании – НМ развилось как следствие эписпадии/экстрофии мочевого пузыря. При стратификации по тяжести НМ: легкая степень встречается 6,9-37,5%, средняя – 16,7-81,25%, тяжелая – 6,25-80,5% (табл. 2).
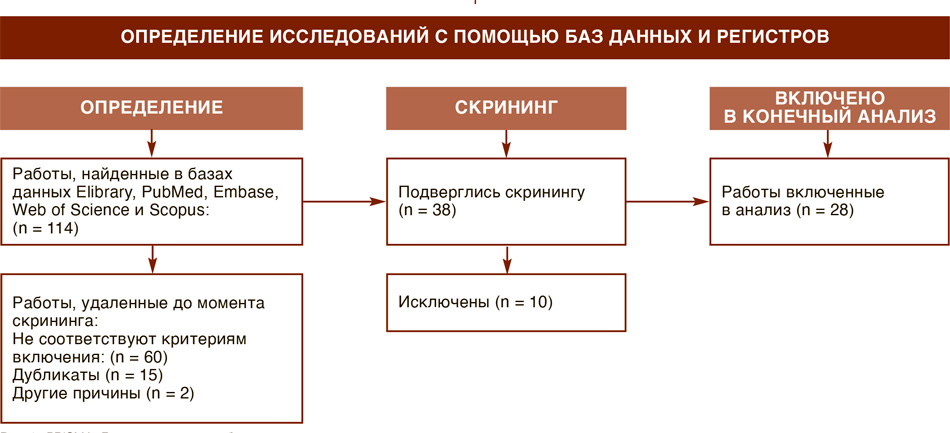
Рис. 1. PRISMA. Диаграмма поиска работ
Fig. 1. PRISMA. Article search diagram
Таблица 2. Характеристика исследований
Table 2. Research characteristics
| Авторы Authors |
Характеристика исследований Research Characteristics |
|---|---|
| Zanotti R.R. и соавт., 2024 [51] | Ретроспективный дизайн исследования с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 48 мес (12–120) В анамнезе: РПЭ 100%, ЛТ 20 (22,5%), cтриктура уретры 19 (21,3%), Стратификация по группам тяжести недержания мочи
|
| Yanaral F. и соавт., 2023 [50] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 36,9±14,3 мес В анамнезе: РПЭ 50%, ТУРП 50% Стратификация по группам тяжести недержания мочи
|
| Carvalho A.P. и соавт., 2023 [32] | Проспективное исследование с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 60 мес. В анамнезе: РПЭ 100% Стратификация по группам тяжести недержания мочи
|
| Ameli G. и соавт., 2022 [52] | Абстракт на конференции ICS 2021, где приведены данные с использованием слинга Argus надлонным доступом с периодом наблюдения 95 (±60) мес. (медиана 97) Данные об анамнезе пациентов и их стратификация по степеням тяжести НМ не приведены |
| Casteleijn N.F. и соавт., 2021 [43] | Проспективное исследование с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 3,2 (2,5-6,1) лет В анамнезе: РПЭ 100% Стратификация по группам тяжести недержания мочи
|
| Cerniauskiene A. и соавт., 2020 [44] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 12 мес. (6-108 мес.) В анамнезе: oткрытая РПЭ 87,8%, лапароскопическая РПЭ 2,4%, ТУРП 7,3%, HoLep 2,4%, уретротомия 19,5%, листанционная ЛТ 9,8%, брахитерапия 2,4% Стратификация по группам тяжести недержания мочи
|
| Cotugno M. и соавт., 2020 [34] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 13,5 мес. (3-24) В анамнезе: РПЭ 76,7%, РПЭ + ЛТ 16,7%, ТУРП 3,3%, HoLEP 3,3% Данные о стратификации по степеням тяжести НМ не приведены |
| Loertzer H. и соавт., 2020 [53] | Сравнительный анализ применения слинга Argus между надлонным и трансобтураторным доступами с периодом наблюдения 44,0 мес (24‐64 мес) В анамнезе: РПЭ ARGUS 89,2%/ArgusT 90,6%, ЛТ ARGUS 27,0%/ArgusT 37,5%, сальважные процедуры ARGUS 10,8%/ArgusT 40,6%, уретротомия ARGUS 21,6%/ArgusT 25,0% Данные о стратификации по степеням тяжести НМ не приведены |
| Shamout S.и соавт., 2019 [54] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 9,75±3,51 мес. (6-18) В анамнезе: РПЭ 93%, лазерная ТУРМП 7% Стратификация по группам тяжести недержания мочи
|
| Aagaarda M.F. и соавт., 2018 [45] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 9 (1-35) мес. В анамнезе: РПЭ 80%, ТУРП 15%, ВОУТ 2,5%, экстирпация прямой кишки 2,5% Данные о стратификации по степеням тяжести НМ не приведены |
| Siracusano S. и соавт., 2017 [41] | Ретроспективный дизайн исследования с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 22 (1-59) мес. В анамнезе: открытая РПЭ 59,9%, лапароскопическая 26,9%, роботическая 1,7%, ТУРП 11,5% Стратификация по группам тяжести недержания мочи
|
| Kretschmer A. и соавт., 2017 [46] | Ретроспективный дизайн исследования с использованием слинга Argus трансобтураторным и надлонным доступом В анамнезе: РПЭ 86,6%, ТУРП 11,0%, другие процедуры 2,4% Стратификация по группам тяжести недержания мочи
|
| Lima J.P. и соавт., 2016 [37] | Рандомизированное клиническое исследование с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 18 мес. В анамнезе: РПЭ 100% Стратификация по группам тяжести недержания мочи – 24-часовой пад-тест
|
| Chung E.и соавт., 2016 [55] | Проспективное исследование с использованием слинга Argus надлонным доступом с периодом наблюдения 36,2 (24-48) мес. В анамнезе: РПЭ 100% Данные о стратификации по степеням тяжести НМ не приведены |
| Vismara Fugini A. и соавт., 2017 [56] | Проспективное исследование с использованием слинга Argus трансобтураторным доступом В анамнезе: РПЭ 100% Стратификация по группам тяжести недержания мочи
|
| Cornel E.B., 2016 [33] | Проспективное исследование с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 12 мес. В анамнезе: РПЭ 100% Данные о стратификации по степеням тяжести НМ не приведены |
| Bauer R.M. и соавт., 2015 [31] | Проспективное исследование с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 28,8 мес. (20-38) В анамнезе: РПЭ 73,8%, ТУРП 16,7%, энуклеация простаты 9,5% Данные о стратификации по степеням тяжести НМ не приведены |
| Romano S.V. и соавт., 2014 [42] | Проспективное исследование с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 30 мес. В анамнезе: РПЭ 81%, аденомэктомия 19% Стратификация по группам тяжести недержания мочи
|
| Lim B. и соавт., 2014 [40] | Ретроспективный дизайн исследования с использованием слинга Argus трансобтураторным доступом с периодом наблюдения 24,7±11,8 мес. В анамнезе: позадилонная РПЭ 90%, роботическая РПЭ 10% Данные о стратификации по степеням тяжести НМ не приведены |
| Miodrag A. и соавт., 2014 [47] | Сравнительный анализ применения слинга Argus Трансобтураторным и Надлонным доступом с периодом наблюдения 6-48 мес. В анамнезе: РПЭ 100% Данные о стратификации по степеням тяжести НМ не приведены |
| Качмазов А.А. и соавт., 2013 [48] | Ретроспективный дизайн исследования с использованием слинга Argus трансобтураторным доступом В анамнезе: РПЭ 100% Стратификация по группам тяжести недержания мочи
|
| Basiri A. и соавт., 2012 [49] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 11,8 (3-22) мес. В анамнезе: РПЭ 35,2%, аденомэктомия 29,4%, ТУРП 23,4%, нейрогенный мочевой пузырь 6%, экстрофия-эписпадия 6% Стратификация по группам тяжести недержания мочи
|
| Dalpiaz O. и соавт., 2011 [39] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 35 мес. (29-45) В анамнезе: РПЭ 89,7%, лапароскопическая РПЭ 3,4%, ТУРП 6,9% Стратификация по группам тяжести недержания мочи
|
| Bochove-Over- gaauw D.M., и соавт. 2011 [38] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 27 мес (14-57) В анамнезе: РПЭ 96% (лапароскопическая 48, открытая 48), ТУРП 3%, ДЛТ 1% Стратификация по группам тяжести недержания мочи
|
| Hübner W.A. и соавт., 2010 [35] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 2,1 (0,1-4,5) год В анамнезе: РПЭ 86,1%, хирургия по поводу ДГПЖ 12,9% Данные о стратификации по степеням тяжести НМ не приведены |
| Romano S.V. и соавт., 2010 [57] | Абстракт на конференции ICS 2010, где приведены данные с использованием слинга Argus
трансобтураторным доступом с периодом наблюдения 21 мес. (15-26) В анамнезе: РПЭ 81%, аденомэктомия 19% Стратификация по группам тяжести недержания мочи
|
| Romano S.V. и соавт., 2009 [58] | Рандомизированное клиническое исследование с использованием слинга Argus надлонным доступом с периодом наблюдения 45 мес. (36-54) В анамнезе – РПЭ 81%, аденомэктомия 19% Данные о стратификации по степеням тяжести НМ не приведены |
| Tuygun C. и соавт., 2008 [36] | Ретроспективный дизайн исследования с использованием слинга Argus надлонным доступом с периодом наблюдения 10 мес. (7-19) В анамнезе: РПЭ 75%, аденоэктомия 12,5%, ТУРП 12,5% Данные о стратификации по степеням тяжести НМ не приведены |
* РПЭ – радикальная простатэкктомия, ЛТ – лучевая терапия, ТУРП – трансуретральная резекция предстательной железы, НМ – недержание мочи, ВОУТ –
внутренняя оптическая уретротомия
* RPE – radical prostatectomy, RT – radiation therapy, TURP – transurethral resection of the prostate, UUI – urinary incontinence, IOU – internal optical urethrotomy
Показатели эффективности
При предоставлении данных об эффективности, авторы разбивали пациентов на группы, в зависимости от достигнутого эффекта. Группа «сухих/полное излечение» – не использует прокладки вообще или не более одной страховочной (весь день сухая, небольшое количество потери мочи при интенсивных физических нагрузках). Группа «улучшение» – достигла эффекта в виде уменьшения количества прокладок или результатов пад-теста на 50% и более. Это самый «гибкий» показатель в исследованиях, так как авторы часто сужают или расширяют критерии данной группы. Например, часть авторов «ужесточило» эту когорту, добавив дополнительное условие – не более 2 прокладок в сутки. Группа «отсутствие эффекта» – все пациенты, которые не попали в вышеописанные когорты. Последний показатель – совокупная эффективность, который образован суммой значений групп «сухой» и «улучшение».
Таким образом, показатель совокупной эффективности в исследуемых работах колеблется в диапазоне 25-100%, групп «сухой/полное излечение» – 12,5-90%. Дополнительными критериями эффективности является сравнение в дои послеоперационном периодах количества прокладок, результатов падтеста (использовано несколько видов: 24-часовой/ 1-часовой/20-минутный/3-дневный) и результатов опросников качества жизни/удовлетворенности (приведено несколько видов: ICIQ-SF, QoL, VAS, I-QoL и т.д.). Результаты приведены в таблице 3.
Среди 28 исследований данные о выполнении коррекции слинга предоставлены в 27 исследованиях. В понятие коррекции авторы включили как оперативное вмешательство по поводу недостаточного эффекта от установки импланта (подтягивание рукавов), так и по поводу задержки мочеиспускания (ослабление рукавов). Коррекции выполнялись в 6,25-89,8% случаев, эксплантации в 0-35%, осложнения в 0-83% (табл. 4).
Таблица 3. Оценка эффективности (Результаты лечения)
Table 3. Evaluation of effectiveness (Treatment results)
|
Авторы Authors |
Сумма категорий
«Сухой» +
Полное излечение» +
«Улучшение», % Категория «Сухой»,% Sum of categories «Dry» + «Full cure» + «Improvement», % Category «Dry», % |
Количество прокладок до операции Количество прокладок на момент последней оценки эффективности Number of pads before surgery Number of pads at the time of the last effectiveness assessment |
Пад-тест до операции Пад-тест последний Pad test before surgery Last pad test |
Вид шкалы качества жизни Quality до операции, баллы Quality последний, баллы Type of quality of life scale Quality before surgery, points Quality last, points |
|---|---|---|---|---|
| Zanotti R.R. и соавт., 2024 [51] |
80,5 65,9 |
0 / 1 (1,1%) 1–2 / 31 (35,2%) 3–4 / 24 (27,3%) >4 / 32 (36,4%)/ н/д |
24 час. 450 (225–820,5) н/д |
ICIQ-SF 20 (IQR: 16–20) 4 (IQR: 0–10) |
| Yanaral F. и соавт., 2023 [50] | 81,2 56,2 |
3,5 (3–7) 1 (0–3) |
24 час. 300 (120–800) 50 (0–200) |
ICIQ-SF 15,8±2,3 7,1±6,6 |
| Carvalho A.P. и соавт., 2023 [32] | 56,7 22,2-26,3 |
н/д | 1 час. 78,0±77,4 5,7±8,5 |
ICIQ-SF 17,8±4,8 8,1±5,5 |
| Ameli G. и соавт., 2022 [52] | 76,8 65,2 |
н/д | н/д | н/д |
| Casteleijn N.F. и соавт., 2021 [43] | 79,6 53,3 |
2,0 (2–3) 1 (0,25-1,75) |
24 час. 212 (75–385) н/д |
QoL 88±13 85±20 |
| Cerniauskiene A. и соавт., 2020 [44] |
82,9 56,1 |
3 (2–12) 2 (0–6) |
н/д | н/д |
| Cotugno M. и соавт., 2020 [34] |
100 70,0 |
н/д 2,5±1 |
1-час. н/д разница 20 г±4 |
ICQS-F N/A Разница -6±2 |
| Loertzer H. и соавт., 2020 [53] | 76,9 / 64,7 33,3 / 11,8 |
6,0±2,4 / 5,8±1,8/ 1,8±1,6 / 1,9±0,9 |
24 час. 423±303 / 401±290 71±162 / 160±180 |
ICIQ‐SF н/д 13,0±4,8 / 14,0±6,3 |
| Shamout S.и соавт., 2019 [54] | 81,2 62,5 |
2,4 (1–6) 0,6±1,0 |
24 час. 155 (35–375) 0,5 (0–2,5) |
ICIQ-SF 14±4 5,6±4,9 |
| Aagaarda M.F. и соавт., 2018 [45] | 71 56 |
4 (1–14) 1 (0-15) |
24 час. 300 г (9–1500) 0 (0-1500) |
N/A N/A |
| Siracusano S. и соавт., 2017 [41] |
86,2 33 |
Наличие в анамнезе ЛТ Нет 5,9 (±2,7) Да 4,5 (±2,3) Нет 2,6 (±2,2) ДА 1,3 (±1,6) |
н/д | QoL score 2,2 (±1,2) 5,9 (±3,6) |
| Kretschmer A. и соавт., 2017 [46] | н/д | 5,9±2,6 н/д |
н/д | н/д |
| Lima J.P. и соавт., 2016 [37] | 77,8 н/д |
4,19 (±2,52) 1,48 (±2,79) |
24 час. 674,44 (±763,78) 97,00 (±218,60) |
ICIQ-SF 17,44 (±3,40) 7,44 (±6,98) |
| Chung E.и соавт., 2016 [55] | 92 84 |
2,5 (1–5) 0,24 (0 – 1) |
24 час. 345 (150–700) 5 (0 – 25) |
PGI-I н/д 4,5 |
| Vismara Fug- ini A. и соавт., 2017 [56] | 91 75 |
4±1,3 0,5±0,9 |
н/д | ICIQ-SF 17,3±2,8 2,4±3,8 |
| Cornel E.B., 2016 [33] |
82,9 н/д |
Количество 1–2/14 (42,4%) 3–4/16 (48,5%) 5–6/2 (6,1%) >6/1 (3,0%)/ Количество 0/14 (48,3%) 1–2/13 (44,8%) 3–4/1 (3,4%) 5–6/ (0%) >6/1 (3,4%) |
24 час. 206,0 (57,3–434,0) н/д |
VAS quality of life 67,5 (39,0–80,0) 91,5 (86,3–98,3) |
| Bauer R.M. и соавт., 2015 [31] | 78,1/61,9 | 6,8 (2-13) 2,7 (0-4) |
24 час. 312 (53-885) 131 (0-281) |
ICIQ-SF 15,2 (8-21) 4,0 (0-10) |
| Romano S.V. и соавт., 2014 [42] | 87/77 | н/д | 24 час. 1100 (100–2880)/ 0г (0–35г) в категории пациентов «Излечение» 50г (50–72г) в категории «Улучшение» |
ICIQ-SF 19 (12–21) 1 (0–10) |
| Lim B. и соавт., 2014 [40] | 85/85 | 3,0± 0,9/ Разница в 2,2±0,8 прокладки |
н/д | н/д |
| Miodrag A. и соавт., 2014 [47] | 95/90 | н/д | н/д | н/д |
| Качмазов А.А. и соавт., 2013 [48] | 84,6/64,1 | н/д | н/д | н/д |
| Basiri A. и соавт., 2012 [49] | 94/53 | н/д | н/д | н/д |
| Dalpiaz O. и соавт., 2011 [39] | 28/17 | 5 (IQR 2–10) н/д |
н/д | ICIQ-SF N/A 11 (0 – 21) |
| Bochove-Overgaauw D.M., и соавт. 2011 [38] | 72/40 |
4,6 1 |
н/д | VAS quality of life 7,6 8,2 |
| Hübner W.A. и соавт., 2010 [35] | 79,2/79,2 | н/д | 20-мин. 30,9 (1–117)/ 2,2 (0–90) |
I-QoL 28,8 (14,5–61,8) 63,2 (16,4–115) |
| Romano S.V. и соавт., 2010 [57] | 80,6/80,6 | н/д | 24-час 1182 (100-2880)/ 3,8 (0-30) – категория «Излечение» 25 (10-45) – категория «Улучшение» |
ICIQ-SF 8,8 (12-21) 2 (0-21) |
| Romano S.V. и соавт., 2009 [58] | 78,8/66 | 3-8
(19 пациентов носили 5 и более прокладок 29 – использовали уропрезерватив / пенильный зажим)/ н/д |
83 (17-198) н/д |
ICIQ-SF 19,5 6 |
| Tuygun C. и соавт., 2008 [36] | 25/12,5 | 6,87±1,16 5±2,4 |
3-дн. 525±96,3 387,5±203,1 |
ICIQ-SF 19,75±1,2 16±6,9 |
Таблица 4. Интраоперационные и послеоперационные осложнения и коррекция/эксплантация протеза
Table 4. Intraoperative and postoperative complications and correction/explantation of the prosthesis
|
Авторы Authors |
Общее число осложнений, n (%) Классификация осложнений N – количество случаев Total number of complications, n (%) Classification of complications N – number of cases |
Коррекции Эксплантация Причина эксплантации N – количество случаев Corrections Explantation Reason for explantation N – number of cases |
|---|---|---|
| Zanotti R.R. и соавт., 2024 [51] | 18 (20%) Протрузия компонентов слинга в мошонку (n=2) Воспалительный процесс в паховой области (гранулемы) (n=2) Повреждение уретры (n=1) Боль в промежности (n=1) Задержка мочеиспускания (n=7) Инфекционный процесс (n=4) Эрозия кожи + БС (n=1) |
27,7% 5 (5,6%) Инфекционный процесс (n=4) Эрозия кожи + БС (n=1) |
| Yanaral F. и соавт., 2023 [50] | 3 (18,8%) Задержка мочеиспускания (n=2) Эрозия кожи над компонентами слинга (n=1) |
н/д 0 0 |
| Carvalho A.P. и соавт., 2023 [32] | 19 (51%) ИМП (n=2) Задержка мочеиспускания (n=5) Тяжелый БС (n=4) Инфекция раны (n=2) Фистула уретры (n=1) Воспалительный процесс в виде гранулемы (n=5) |
41% 8 (21%) Инфекционный процесс + некупируемый БС (n=2) Эрозия уретры (n=1) Экструзий силиконовых рукавов (n=5) |
| Ameli G. и соавт., 2022 [52] | 35 (28,6%) Перфорация мочевого пузыря (n=12) Гематома (n=12) Боль в области промежности и мошонки (n=11) |
46,10% 39 (31,9%) Сохраняющееся НМ (n=16) Эрозия уретры (n=10) Инфекционный процесс (n=6) Дислокация силиконовых рукавов (n=6) Некупируемый БС (n=1) |
| Casteleijn N.F. и соавт., 2021 [43] | 50 (64,1%) Задержка мочеиспускания (n=25) (32,1%) Гематома (n=3) (3,8%) Парестезии в области мошонки (n=12) (15,4%) БС в области промежности <6 недель (n=27) (34,6%) БС в области промежности <6 мес (n=8) (10,3%) Эректильная дисфункция (n=3) (3,8%) ИМП – 0 Инфекционный процесс в области раны (n=2) (2,6%) Реинфекция мочевых путей (n=2) (2,6%) |
14,1% 3 (3,8%) Абсцесс в области операции (n=1) Инфицирование по ходу слинга (n=2) |
| Cerniauskiene A. и соавт., 2020 [44] | 31 осложнение у 22 пациентов 7 (17,1%) интраоперационные Перфорация мочевого пузыря n=5 (12,2%) Повреждение наружной подвздошной вены n=2 (4,9%) Послеоперационные осложнения n=24 (58,5%) Задержка мочеиспускания n=12 (29,3%) Инфекционный процесс n=4 (9,8%) Боль в промежности n=3 (7,0%) Невралгия обтураторного нерва n=2 (4,6%) Тромбоз наружной подвздошной вены n=1 (2,3%) Сепсис n=1 (2,3%) Уринома n=1 (2,3%) |
26,8% 4 (9,8%) Персистирующая инфекция (n=4) |
| Cotugno M. и соавт., 2020 [34] | 20 (66,6%) Задержка мочеиспускания n=3 (10%) БС промежность/паховая n=17 (56,6%) |
Из 21 полностью сухих – 4 (13,3%) Из 9 улучшений – 5 (16,7%) потребовали одну коррекцию 4 (13,3%) – две коррекции. н/д |
| Loertzer H. и соавт., 2020 [53] |
Интраоперационные осложнения ARGUS classic – 17 (23,0%) ArgusT – 0 (0,0) После установки слинга ARGUS classic – 19 (25,7%) ArgusT – 20 (60,6) |
ARGUS – 89.8% ArgusT – 76.9% ARGUS – 8 (14.0%) ArgusT – 7 (23.3%) ARGUS Сохраняющееся НМ (n=4) Дислокация импланта (n=2) Нарушение целостности слинга (n=1) Инфекционный процесс (n=1) ARGUS T Сохраняющееся НМ (n=4) персистирующий БС (n=1) Нарушение целостности слинга (n=2) |
| Shamout S.и соавт., 2019 [54] | 11 (69%) БС промежности/мошонки n=7 (44%) Эрозии/инфекционный процесс n=1 (6%) Задержка мочеиспускания n=1 (6%) |
6,25% 3 (18,75%) Инфекционный процесс + эрозия (n=1) Отсутствие эффекта от слинга (n=2) |
| Aagaarda M.F. и соавт., 2018 [45] | 21 (51%) Инфекционный процесс n=6 (14,6%) БС n=9 (22%) Гематома n=1 (5%) ИМП n=5 (12%) |
41% 10 (24%) Инфекционный процесс (n=4) БС (n=4) Эрозия уретры (n=2) |
| Siracusano S. и соавт., 2017 [41] |
26 (14,2%) Инфекционный процесс n=9 (4,9%) Эрозия уретры n=1 (0,5%) Задержка мочеиспускания n=16 (8,8%) БС n=72 (38,5%) |
0 (57,1%) 1 (30,2%) 2 (8,2%) ≥3 (4,5%) 17 (9,3%) Инфекционный процесс n=7 (41%) Другое n=10 (59%) |
| Kretschmer A. и соавт., 2017 [46] | 18 (15,9%) Гематома n=2 (1,8%) Проблемы с п/о раной n=2 (1,8%) Задержка мочеиспускания n=11 (9,7%) БС n=17 (15,0%) Инфекционный процесс n=4 (3,5%) |
N/A 11 (9,7%) Сохраняющееся НМ n=3 (2,7%) Инфекционный процесс n=1 (0,9%) Эрозия уретры n=1 (0,1%) Персистирующая ОЗМ n=1 (0,9%) Другое n=2 (1,8) |
| Lima J.P. и соавт., 2016 [37] | 4 (36,6%) БС n=2 Проблемы с п/о раной n=1 Задержка мочеиспускания n=1 |
27,30% н/д н/д |
| Chung E.и соавт., 2016 [55] | 1 (4%) Задержка мочеиспускания n=1 |
24% н/д н/д |
| Vismara Fugini A. и соавт., 2017 [56] | 1 (8,3%) Задержка мочеиспускания n=1 |
8,30% 0 0 |
| Cornel E.B., 2016 [33] | 24 (66,7%) Clavien grade 1 n=21 Задержка мочеиспускания n=7 Гематома n=1 Парестезия мошонки n=4 Боль в промежности <6 недель n=8 Боль в промежности <6 мес n=9 Clavien grade 2 n=6 Инфекция мочевых путей n=1 Инфекционный процесс п/о раны n=6 |
н/д 4 (11,1%) Инфекционный процесс (n=4) |
| Bauer R.M. и соавт., 2015 [31] |
14 (33,3%) Инфекционные осложнения n=14 |
Среднее количество коррекций 1,7 (0-3) Группа >500 г – 2,3 Группа < 500 г – 1,4 0 Коррекций – 40,5% 5 (11,9%) БС (n=2) Отсутствие эффективности (n=3) |
| Romano S.V. и соавт., 2014 [42] | 26 (70%) Инфекционный процесс n=2 (4,5%), Задержка мочеиспускания n=2 (4,5%) БС n=22 (61%) |
17% н/д н/д |
| Lim B. и соавт., 2014 [40] | 15,0% БС n=6 (30%) Другое n=3 (15%) |
45% 3 (15%) Инфекционный процесс (n=2) Персистирующий БС (n=1) |
| Miodrag A. и соавт., 2014 [47] | N/A | 30% 1 (5%) Инфекционный процесс (n=1) |
| Качмазов А.А. и соавт., 2013 [48] | н/д | 30,8 % 4 (10,25%) Инфекционный процесс (n=4) |
| Basiri A. и соавт., 2012 [49] | Задержка мочеиспускания n=2 Выраженнейший БС n=1 Инфекция в надлобковой области n=2 |
58,80% 1 (6%) БС (n=1) |
| Dalpiaz O. и соавт., 2011 [39] | 37 осложнений у 24 пациентов (83%) grade 1-7 (29%) grade 3-14 (58%) Перфорация мочевого пузыря n=3 (10%) Задержка мочеиспускания n=10 (35%) БС n=9 (31%) Ургентность de novo n=4 (14%) Гидронефроз n=1 (3%) |
28% 10 (35%) Эрозия уретры (n=3) Инфекционный процесс в промежности (n=2) Дислокация компонентов слинга (n=2) ОЗМ (n=2) БС (n=1) |
| Bochove-Overgaauw D.M., и соавт. 2011 [38] | 55 (55%) Стриктура уретры n=12 Задержка мочеиспускания n=16 Перфорация мочевого пузыря n=6 БС в надлобковой области n=2 Боль в промежности n=9 Гематома n=1 Ургентность de novo n=1 Проблемы с п/о раной n=6 ИМП n=2 |
1 (25%) 2 (7,3%) 3 (1%) 11 (11%) Инфекционный процесс (n=6) Эрозия уретры (n=3) Отрыв рукавов слинга (n=1) БС (n=1) |
| Hübner W.A. и соавт., 2010 [35] |
21 (20,7%) Перфорация мочевого пузыряs n=5 (5%) Инфекция в области промежности n=1 (1%) БС n=15 (14,9%) |
38,6% 2 (6,9%) 3 (2,9%) 4 (0,9%) 16/101 (15,8%) Эрозия уретры (n=13) Инфекционный процесс (n=5) |
| Romano S.V. и соавт., 2010 [57] | N/A Инфекционный процесс n=2 Задержка мочеиспускания n=2 БС (комментарий авторов) – большинство |
13,9% 1 (2,7%) Инфекционный процесс (n=1) |
| Romano S.V. и соавт., 2009 [58] | н/д | 10,40% 9 (18,75%) Эрозия уретры (n=6) Инфекционный процесс (n=3) |
| Tuygun C. и соавт., 2008 [36] | 3 (37,5%) БС n=3 |
50% N/A N/A |
* ИМП – инфекция мочевыводящих путей, БС – болевой синдром, НМ – недержание мочи
* UTI – urinary tract infection, BS – pain syndrome, UI – urinary incontinence
ОБСУЖДЕНИЕ
Большой проблемой для оценки работ в области хирургии является применение принципов доказательности. Имеется множество нюансов и при проведении такого исследования, вот лишь некоторые из них [24, 25]:
- большинство работ использует ретроспективные данные;
- малое количество пациентов в группах наблюдения;
- методологические особенности (как проводить ослепление, рандомизацию, какие группы сравнивать и т.д.);
- оперативные вмешательства проведены одним хирургом или несколькими, сравнимы ли их уровень подготовки, насколько стандартизирована методика операции и т.д.
Следствием вышеупомянутых проблем является присвоение тому или иному методу хирургического лечения СНМ низкой степени доказательности.
Только один метод устранения недержания всеми урологическими ассоциациями общепризнан и представляет собой «золотой стандарт» – искусственный сфинктер мочевого пузыря. В метаанализ Yu-Chi Chen и соавт. включено 33 проспективных исследования и 1 рандомизированное клиническое исследование. ИСМП оказался эффективным в 56% случаев с разницей в количестве носимых прокладок в 3,75 прокладки за сутки [26]. В других исследованиях социальной континенции получается достигать в 76,8-84,5% случаев [27]. Также в литературе есть данные о сохранении эффективности при длительном периоде наблюдения. Brian J. Linder и соавт. в своей работе показали, что «выживаемость» импланта составила 90% к 1 году наблюдения, 74% – к 5 году, 57% – к 10 году и 41% – к 15 годам [18]. Zachary J. Prebay и соавт. отметили медиану «сохранения» (отсутствия повторных вмешательств на ИСМП по любому поводу) ИСМП в 10,6 лет и рассчитали вероятность данного события в 31,3% к 20 году наблюдения [28]. Несмотря на положительные результаты при долгосрочных наблюдениях, отмечается высокая частота эксплантаций устройства (10-30%) [28, 29].
В поисках альтернативы лечения НМ, P.C. Palma и V. Romano в 2004 году впервые опубликовали работу о применении трансобтураторного слинга Argus у мужчины со стрессовым недержанием мочи после радикальной простатэктомии [30]. Несмотря на существование на рынке данного слинга уже 20 лет, насколько нам известно, еще никто не проводил систематического обзора применения двух поколений импланта Argus.
При анализе 28 включенных работ показатель совокупной эффективности составил 25-100%. Он строится из суммирования результатов группы «сухих/ полное излечение» и группы «улучшение». Первые – это те, кому удалось достигнуть полной континенции: не использовали прокладок вообще – либо использовали не более одной страховочной прокладки, которая подавляющую часть дня оставалась сухой. Данные условия применялись в большинстве работ систематического обзора. Но встречались и другие варианты: не более 1-10 г по пад-тесту [31-36], совокупность 4-x критериев (а – Среднее количество эпизодов недержания менее 2 за 24 часа, б – Среднее количество прокладок < 1 за 24 часа, в – 24-часовой пад-тест < 50 г, г – Улучшение результатов опросника ICIQ-SF > 80%) [37]. Не было однородности в проведении пад-теста, к тому же авторы использовали его вариации (20-минутный, 1-часовой, 24-часовой и 3-дневный). Группа «улучшение» – более неоднозначная группа пациентов. От исследования к исследованию критерии разнятся в широких пределах, от «уменьшение количества прокладок/результатов пад-теста на 50% и более» до «не более 2 прокладок» [36, 38-41], «применение не более 1 мокрой прокладки» [42], уменьшение показателей на 90% и более [43]. Что же касается группы «отсутствие эффекта», чаще авторы включают в нее всех, кто не включен в группы «сухие» и «улучшение», либо тех, кому выполнили эксплантацию. Такие критерии довольно дискутабельны. Учитывая все вышесказанное, возникают некоторые вопросы: относить ли к неудаче пациентов, которые достигли уменьшения в 50% и более, но все еще используют более 2 прокладок; считать ли отсутствием эффекта улучшение показателей в послеоперационном периоде близким к 50%, но не достигшим этих значений; включать ли в группу «отсутствие эффекта» пациентов с эксплантацией, несмотря на наличие эффекта до удаления и т.д. Данная проблема встречается и при сравнении удовлетворенности установки пациентам слинга. Часть авторов не оценивала субъективные показатели пациентов по данным опросников вообще [40, 44-49]. Остальные используют большое количество различных опросников, не коррелирующих между собой: ICIQ-SF (International Consultation on Incontinence Questionnaire Short Form), QoL, PGI-I (Patient Global Impression-Improvement – шкала общего впечатления пациента об улучшении), VAS-QoL (визуальная аналоговая шкала качества жизни), I-QoL (Incontinence Quality of Life – качество жизни в связи с недержанием мочи). Все это значительно усложняет сравнение результатов между исследованиями и формирование выводов об эффективности метода.
Так как мужской слинг Argus является регулируемым, данному аспекту отводится большая часть исследуемых работ. Коррекция – оперативное вмешательство в виде подтягивания рукавов слинга по поводу недостаточного эффекта или ослабление рукавов вследствие задержки мочеиспускания. Коррекции выполнялись в 6,25-89,8% случаев. В подавляющем большинстве случаев производилось подтягивание с целью повышения результатов континенции. Ряд авторов не привели какие-либо данные о выполнении коррекций [33, 46, 50].
Salvatore Siracusano и соавт. [41] не выполнили ни одной коррекции в 57,1% случаев, Ricarda M. Bauer и соавт. [31] – в 40,5% случаев. Только в четырех работах сообщается о проведении 3 и более коррекций [31, 35, 38, 41]. Авторы при анализе возможных факторов влияния на необходимость коррекции чаще всего приводят в качестве основных аргументов тяжелую степень недержания, предлеченность больных и морбидный фон (наличие лучевой терапии в анамнезе, стриктуры уретры, возраст, ожирение и т.д.). Так в работе R.R. Zanotti и соавт. лучевая терапия и стриктура уретры коррелировали с необходимостью коррекции в одно(ОШ: 8,46; ДИ: 2,4629,00; p=0,001/ОШ: 6,41; ДИ: 2,05-20,03; p=0,001, соответственно) и многофакторном анализах (ОШ: 8,48; ДИ: 2,21-32,49; p = 0,002/ОШ: 6,92; ДИ: 1,98-24,17; p=0,002, соответственно) [51]. Ricarda M. Bauer и соавт. отмечают, что в группе с потерей мочи более 500 г за сутки наблюдается большее количество коррекций (среднее значение 2,3) в сравнении с группой менее 500 г (среднее значение 1,4) [31].
Дополнительными конечными точками оценки эффективности в данном обзоре являются оценка осложнений и эксплантаций. Первые встречаются в 0-83% случаев. Самыми частыми осложнениями являются: болевой синдром/парестезии – 0-61%; местный инфекционный процесс (локализация доступа, область стояния частей импланта и др.) – 0-33,3%; задержка мочеиспускания – 0-35%. Подавляющее большинство данных ситуаций купировано консервативно (анальгетики, антибиотики, пролонгированная катетеризация). Встречались и другие осложнения: перфорация мочевого пузыря 0-12,2%, повреждения уретры 0-2,2%, повреждение наружной подвздошной вены 4,9%, невралгия обтураторного нерва 4,6% [44]. Примечательно, что ургентность de novo отмечена только в двух работах: в 14% и 1% случаев [38, 39]. Что касается эксплантаций, они встречаются в 0-35% случаев. Самыми частыми причинами эксплантации были: болевой синдром, инфекционный процесс (местный, по ходу импланта), эрозия уретры и сохраняющееся недержание. Также частой причиной удаления слинга были механические дефекты его целостности: отрыв рукавов слинга, дислокация компонентов, экструзии рукавов.
ВЫВОДЫ
Согласно имеющимся данным, мужской слинг Argus в качестве хирургического метода лечения недержания мочи после вмешательств на предстательной железе является эффективной и безопасной процедурой. Возможность регулирования позволяет более гибко подходить к процессу лечения, что дает возможность улучшать первоначальные результаты или восстанавливать достигнутый эффект при рецидиве НМ спустя продолжительное время. Эта опция может приводить к большему количеству осложнений (болевой синдром, инфекционный процесс), но, в подавляющем большинстве случаев, все они купируются консервативно. Большим недостатком данных литературы является их низкая достоверность. Принимая во внимание вышесказанное, необходимо проведение дальнейших исследований по изучению мужского слинга Argus.
ЛИТЕРАТУРА
- EAU Guidelines. Edn. presented at the EAU Annual Congress Milan 2023.
- Stephenson AJ, Kattan MW, Eastham JA, Bianco FJ Jr, Yossepowitch O, Vickers AJ. Prostate cancer–specific mortality after radical prostatectomy for patients treated in the prostate-specific antigen era. J Clin Oncol 2009;27(26):4300-5. https://doi.org/10.1200/JCO.2008.18.2501.
- Eggener SE, Scardino PT, Walsh PC, Han M, Partin AW, Trock BJ, et al. Predicting 15-year prostate cancer specific mortality after radical prostatectomy. J Urol 2011;185(3):869-75. https://doi.org/10.1016/j.juro.2010.10.057.
- Lantz A, Bock D, Akre O, Angenete E, Bjartell A, Carlsson S, et al. Functional and oncological outcomes after open versus robot-assisted laparoscopic radical prostatectomy for localised prostate cancer: 8-year follow-up. Eur Urol 2021;80(5):650-60. https://doi.org/10.1016/j.eururo.2021.07.025.
- Stanford JL, Feng Z, Hamilton AS, Gilliland FD, Stephenson RA, Eley JW et al. Urinary and sexual function after radical prostatectomy for clinically localized prostate cancer: the prostate cancer outcomes study. JAMA 2000;283(3):354-60. https://doi.org/10.1001/jama.283.3.354.
- Kundu SD, Roehl KA, Eggener SE, Antenor JA, Han M, Catalona WJ. Potency, continence and complications in 3,477 consecutive radical retropubic prostatectomies. J Urol 2004;172(6 Pt 1):2227-31. https://doi.org/10.1097/01.ju.0000145222.94455.73.
- Haglind E, Carlsson S, Stranne J, Wallerstedt A, Wilderäng U, Thorsteinsdottir T, et al. Urinary incontinence and erectile dysfunction after robotic versus open radical prostatectomy: a prospective, controlled, nonrandomised trial. Eur Urol 2015;68(2):216-25. https://doi.org/10.1016/j.eururo.2015.02.029.
- Storås AH, Sanda MG, Garin O, Chang P, Patil D, Crociani C, et al. A prospective study of patient reported urinary incontinence among American, Norwegian and Spanish men 1 year after prostatectomy. Asian J Urol 2020;7(2):161-9. https://doi.org/10.1016/j.ajur.2019.08.001.
- The Canadian Continence Foundation., «Incontinence: The Canadian Perspective» 2018. [Electronic resource]. URL: https://www.canadiancontinence.ca/pdfs/enincontinence-a-canadian-perspective-2014.pdf%C2%A0.
- Tricard T, Song QX, Munier P, Li JY, Leng J, Saussine C, et al. Adjustable continence therapy (proACT) for the treatment of male stress urinary incontinence post-prostatectomy: a systematic review and meta-analysis (2023 update). World J Urol 2023;41(7):1793-802. https://doi.org/10.1007/s00345-023-04452-6.
- Herschorn S, Bruschini H Comiter C, Grise P, Kirschner-Hermanns R. Surgical treatment of urinary incontinence in men. In Abrams P, Cardozo L, Khoury S, Wein A. Editors. Incontinence. Health Publication Ltd 2009;1121-1190. [Electronic resource]. URL: https://www.ics.org/Publications/ICI_4/files-book/comite-13.pdf.
- Smith WJ, VanDyke ME, Venishetty N, Langford BT, Franzen BP, Morey AF. Surgical management of male stress incontinence: techniques, indications, and pearls for success. Res Rep Urol 2023;15:217-32. https://doi.org/10.2147/RRU.S395359.
- Li Y, Li X, Yang Q. Effectiveness of artificial urinary sphincter to treat stress incontinence after prostatectomy: A meta-analysis and systematic review. PloS One 2023;18(9):e0290949. https://doi.org/10.1371/journal.pone.0290949.
- Srivastava A, Joice GA, Patel HD, Manka MG, Sopko NA, Wright EJ. Causes of artificial urinary sphincter failure and strategies for surgical revision: implications of device component survival. Eur Urol Focus 2019;5(5):887-93. https://doi.org/10.1016/j.euf.2018.02.014.
- James MH, McCammon KA. Artificial urinary sphincter for post‐prostatectomy incontinence: A review. Int J Urol 2014;21(6):536-43. https://doi.org/10.1111/iju.12392.
- Hüsch T, Kretschmer A, Thomsen F, Kronlachner D, Kurosch M, Obaje A, et al. Antibiotic coating of the artificial urinary sphincter (ams 800): Is it worthwhile? Urology 2017;103:179-84. https://doi.org/10.1016/j.urology.2016.12.056.
- Singla N, Siegel JA, Simhan J, Tausch TJ, Klein A, Thoreson GR, et al. Does pressure regulating balloon location make a difference in functional outcomes of artificial urinary sphincter? J Urol 2015;194(1):202-6. https://doi.org/10.1016/j.juro.2015.01.115.
- Linder BJ, Piotrowski JT, Ziegelmann MJ, Rivera ME, Rangel LJ, Elliott DS. Perioperative complications following artificial urinary sphincter placement. J Urol 2015;194(3):716-20. https://doi.org/10.1016/j.juro.2015.02.2945.
- Brant WO, Martins FE. Artificial urinary sphincter. Transl Androl Urol 2017;6(4):682-94. https://doi.org/10.21037/tau.2017.07.31.
- Mumm JN, Klehr B, Rodler S, Kretschmer A, Vilsmaier T, Westhofen T, et al. Five-year results of a prospective multicenter trial: AdVance XP for postprostatectomy-incontinence in patients with favorable prognostic factors. Urol Int 2021;105(5-6):421-42. https://doi.org/10.1159/000512881.
- Morey AF. Re: transobturator sling for post-prostatectomy incontinence: radiation’s effect on efficacy/satisfaction. J Urol 2018;199(4):886. https://doi.org/10.1016/j.juro.2018.01.010.
- Cornu JN, Sèbe P, Ciofu C, Peyrat L, Cussenot O, Haab F. Mid‐term evaluation of the transobturator male sling for post‐prostatectomy incontinence: focus on prognostic factors. BJU 2011;108(2):236-40. https://doi.org/10.1111/j.1464-410X.2010.09765.x.
- Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ 2021;372:n71. https://doi.org/10.1136/bmj.n71.
- Farrokhyar F, Karanicolas PJ, Thoma A, Simunovic M, Bhandari M, Devereaux PJ, et al. Randomized controlled trials of surgical interventions. Ann Surg 2010;251(3):409-16. https://doi.org/10.1097/SLA.0b013e3181cf863d.
- Jarry C, Valera L, Navarro F, Cerda J, Grasset E, Gabrielli M. Research in surgery: The adversities that every surgeon should know and face. Health Sci Rev 2022;2:100016. https://doi.org/10.1016/j.hsr.2022.100016.
- Chen YC, Lin PH, Jou YY, Lin VC. Surgical treatment for urinary incontinence after prostatectomy: A meta-analysis and systematic review. PLoS One 2017;12(5):e0130867. https://doi.org/10.1371/journal.pone.0130867.
- Collado Serra A, Domínguez-Escrig J, Gómez-Ferrer Á, Batista Miranda E, Rubio-Briones J, Solsona Narbón E. Prospective follow‐up study of artificial urinary sphincter placement preserving the bulbospongiosus muscle. Neurourol Urodyn 2017;36(5):1387-94. https://doi.org/10.1002/nau.23119.
- Prebay ZJ, Ebbott D, Foss H, Li M, Chung PH. A global, propensity-score matched analysis of patients receiving artificial urinary sphincters and the risk of complications, infections, and re-interventions. Transl Androl Urol 2023;12(5):832-9. https://doi.org/10.21037/tau-22-631.
- Kaiho Y, Masuda H, Takei M, Hirayama T, Mitsui T, Yokoyama M, et al. Surgical and patient reported outcomes of artificial urinary sphincter implantation: a multicenter, prospective, observational study. J Urol 2018;199(1):245-50. https://doi.org/10.1016/j.juro.2017.08.077.
- Palma PC, Dambros M, Thiel M, Romano V, Griguol O, Riccetto CL, et al. Readjustable transobturator sling: A novel sling procedure for male urinary incontinence. Urol Int 2004;73(4):354-6. https://doi.org/10.1159/000081598.
- Bauer RM, Rutkowski M, Kretschmer A, Casuscelli J, Stief CG, Huebner W. Efficacy and complications of the adjustable sling system argust for male incontinence: Results of a prospective 2-center study. Urology 2015;85(2):316-20. https://doi.org/10.1016/j.urology.2014.10.019.
- Carvalho AP, Silva AB, Lebani BR, Pinto ER, Felipe MR, Skaf M, et al. Clinical and urodynamic results of the Argus T® sling in moderate and severe male stress urinary incontinence after radical prostatectomy – a 5-year prospective study. Int Braz J Urol 2023;49(4):452-61. https://doi.org/10.1590/s1677-5538.ibju.2023.0003.
- Cornel EB. Argus-T adjustable male sling: The influence of surgical technique on complications and short-term efficacy. Urol Int 2016;96(2):164-70. https://doi.org/10.1159/000443673.
- Cotugno M, Martens D, Pirola G, Maggi M, Destro Pastizzaro C, Potenzoni M, et al. Adjustable bulbourethral male sling: Experience after 30 cases of moderate to severe male stress urinary incontinence. Arch Ital Urol Androl 2020;91(4):267-8. https://doi.org/10.4081/aiua.2020.1.7.
- Hübner WA, Gallistl H, Rutkowski M, Huber ER. Adjustable bulbourethral male sling: experience after 101 cases of moderate‐to‐severe male stress urinary incontinence. BJU Int 2010;107(5):777-782. https://doi.org/10.1111/j.1464-410X.2010.09619.x.
- Tuygun C, Imamoglu A, Gucuk A, Goktug G, Demirel F.Comparison of outcomes for adjustable bulbourethral male sling and artificial urinary sphincter after previous artificial urinary sphincter erosion. Urology 2009;73(6):1363-7. https://doi.org/10.1016/j.urology.2008.10.073.
- Lima JP, Pompeo AC, Bezerra CA. Argus T® versus Advance® Sling for postprostatectomy urinary incontinence: A randomized clinical trial. Int Braz J Urol 2016;42(3):531-9. https://doi.org/10.1590/S1677-5538.IBJU.2015.0075.
- Bochove-Overgaauw DM, Schrier BP.An adjustable sling for the treatment of all degrees of male stress urinary incontinence: Retrospective evaluation of efficacy and complications after a minimal followup of 14 months. J Urol 2011;185(4):1363-8. https://doi.org/10.1016/j.juro.2010.11.075.
- Dalpiaz O, Knopf HJ, Orth S, Griese K, Aboulsorour S, Truss M. Mid-term complications after placement of the male adjustable suburethral sling: A single center experience. J Urol 2011;186(2):604-9. https://doi.org/10.1016/j.juro.2011.03.131.
- Lim B, Kim A, Song M, Chun JY, Park J, Choo MS. Comparing Argus sling and artificial urinary sphincter in patients with moderate post-prostatectomy incontinence. J Exerc Rehabil 2014;10(5):337-42. https://doi.org/10.12965/jer.140152.
- Siracusano S, Visalli F, Favro M, Tallarigo C, Saccomanni M, Kugler A, et al. Argus-T sling in 182 male patients: Short-term results of a multicenter study. Urology 2017;110:177-83. https://doi.org/10.1016/j.urology.2017.07.058.
- Romano SV, Huebner W, Rocha FT, Vaz FP, Muller V, Nakamura F. A transobturator adjustable system for male incontinence: 30-month follow-up of a multicenter study. Int Braz J Urol 2014;40(6):781-9. https://doi.org/10.1590/S1677-5538.IBJU.2014.06.09.
- Casteleijn NF, Cornel EB. Argus‐T adjustable male sling: A follow‐up study on urinary incontinence and patient’s satisfaction. Neurourol Urodyn 2021;40(3):802-9. https://doi.org/10.1002/nau.24619.
- Cerniauskiene A, Barisiene M, Bakavicius A, Kavaliauskaite R, Cekauskas A, Zelvys A. Complications after male adjustable suburethral sling implantation. Wideochir Inne Tech Maloinwazyjne 2020;15(3):496-502. https://doi.org/10.5114/aoms.2020.97413.
- Aagaard MF, Khayyami Y, Hansen FB, To@ HP, Nordling J. Implantation of the argus sling in a hard-to-treat patient group with urinary stress incontinence. Scand J Urol 2018;52(5-6):448-52. https://doi.org/10.1080/21681805.2018.1517823.
- Kretschmer A, Hüsch T, Thomsen F, Kronlachner D, Obaje A, Anding R, et al. Targeting moderate and severe male stress urinary incontinence with adjustable male slings and the perineal artificial urinary sphincter: Focus on perioperative complications and device explantations. Int Neurourol J 2017;21(2):109-15. https://doi.org/10.5213/inj.1632626.313.
- Miodrag A, Uroš B, Aleksandar A, Mirko J, Miodrag S, Boris K, Zoran D. Retrospective evaluation of male slings for patients with urinary incontinence after radical prostatectomy – one surgeon’s experience. Acta Chir Iugosl 2014;61(1):17-9. https://doi.org/10.2298/ACI1401017A.
- Качмазов А.А., Верзин А.В., Ромих В.В., Перепечин Д.В. Использование мужского слинга в реабилитации больных после операций на предстательной железе. Экспериментальная и клиническая урология 2013;(3):123-6. [Kachmasov A.A., Verzin A.V., Romich V.V., Perepechin D.V. Male sling as a rehabilitation procedure after operations due to prostate surgery. Eksperimentalnaya i Klinicheskaya Urologiya = Experimental and Clinical Urology 2013;(3):123-6. (In Russian)].
- Basiri A, Kilani H. Our experiences with placement of adjustable male sling, including a case of exstrophy-epispadias initial report. Urol J 2013;10(1):802-6.
- Yanaral F, Gültekin MH, Halis A, Akbulut F, Sarilar O, Ozgor F. Adjustable male sling for the treatment of postprostatectomy stress urinary Incontinence: Intermediate-term follow-up results. Cureus 2023;15(8):e43280. https://doi.org/10.7759/cureus.43280.
- Zanotti RR, Lustosa F, Matos AC, Korkes F, Toi CH, de Toledo LGM. Male sling adjustability: does it truly matter? Int Urol Nephrol 2024;56(7):2147-56. https://doi.org/10.1007/s11255-024-03942-9.
- Ameli G, Weil P, Pureger L, Vendl J, Rutkowski M, Huebner W. Long-term evaluation of the adjustable bulbourethral Argus® sling: Single center experience with a mean follow-up of 10 years. Eur Urol 2021;79(Suppl 1):S160. https://doi.org/10.1016/S0302-2838(21)00504-2.
- Loertzer H, Huesch T, Kirschner-Hermanns R, Anding R, Rose A, Brehmer B, et al. Retropubic vs transobturator Argus adjustable male sling: Results from a multicenter study. Neurourol Urodyn 2020;39(3):987-93. https://doi.org/10.1002/nau.24316.
- Shamout S, Huang YQ, Kabbara H, Corcos J, Campeau L. Short-term evaluation of the adjustable bulbourethral male sling for post-prostatectomy urinary incontinence. Low Urin Tract Symptoms 2019;11(2):O111-O116. https://doi.org/10.1111/luts.12227.
- Chung E, Smith P, Malone G, Cartmill R. Adjustable versus non‐adjustable male sling for post‐prostatectomy urinary incontinence: A prospective clinical trial comparing patient choice, clinical outcomes and satisfaction rate with a minimum follow up of 24 months. Neurourol Urodyn 2016;35(4):482-6. https://doi.org/10.1002/nau.22731.
- Vismara Fugini A, Giovanessi L, Tosana M. Experience after 12 cases with the adjustable transobturator male sling for postprostatectomy stress urinary incontinence. Urol J 2017;84(4):251-3. https://doi.org/10.5301/uj.5000228.
- Romano S, Hubner W, Trigo F, Fernando V, Valter M, Fabio N. Argus T for post prostatectomy urinary incontinenceOutcome minimum 12 month of the multicentre trial. ICS/IUGA 2010;76 [Electronic resource]. URL: https://www.ics.org/Abstracts/Publish/105/000076.pdf.
- Romano SV, Metrebian SE, Vaz F, Muller V, D'Ancona CA, de Souza EA, et al. Resultados a largo plazo del estudio multicéntrico fase III del tratamiento de la incontinencia de orina post prostatectomía con un sling masculino ajustable: seguimiento mínimo 3 años. Actas Urol Esp 2009;33(3):309-14. https://doi.org/10.1016/S0210-4806(09)74146-4.







