Республиканский специализированный научно-практический медицинский центр фтизиатрии и пульмонологии, Ташкент
Эхинококкоз тяжелое паразитарное заболевание, обусловленное внедрением и развитием в организме личиночной стадии ленточного гельминта Taenia echinococcus. Различают две формы эхиноккоковой болезни человека: однокамерную, или гидатидную (E. Granulosis), и многокамерную, или альвеолярную (E. multilocularis).
Эхинококковые кисты в подавляющем большинстве случаев локализуются в легких и печени. При этом удельный вес подобной локализации варьирует от 68 до 85% [1-4]. Гидатиозный эхинококкоз почки составляет 0,25-5,43% среди других локализаций гельминта, альвеолярный встречается крайне редко [5, 6].
Сочетание эхинококкоза и туберкулеза различных локализаций является очень редкой патологией. В литературе по этому вопросу опубликованы единичные работы. Так, сочетание эхинококкоза и туберкулеза легких наблюдается в 1,6-2,3% [7]. Крайне редко встречается сочетание эхинококкоза почки с другими патологическими процессами. При этом на первом месте стоит сочетание с нефролитиазом [5]. Впервые случай сочетания эхинококкоза и туберкулеза почки был описан в 1954 г. Jeremic D. et. all. [8].
В связи с этим представляем клиническое наблюдение сочетания туберкулеза и эхинококкоза почки.
Пациентка С. 1985 г.р. поступила в республиканский научно-практический медицинский центр (РСНПМЦ) фтизиатрии и пульмонологии МЗ РУз 23.06.10 г. с жалобами на повышение температуры тела до 38-39°С, боли в области поясницы, резкую слабость, отсутствие аппетита, никтурию до двух раз. У больной имелось два нефростомических дренажа справа.
Из анамнеза: считает себя больной с 22.05.10 г., когда появились боли в поясничной области справа, повышение температуры тела до 38-39°С. В урологическом отделении общей лечебной сети на основании клинико-рентгенологического исследования был постановлен диагноз: инфекция мочевых путей. Острый пиелонефрит, абсцесс верхнего полюса нефункционирующей правой почки. Больной было произведено дренирование абсцесса (каверны?), в чашечно-лоханочную систему (ЧЛС) через нижнюю чашечку установлен нефростомический дренаж. При этом по дренажам выделялась гнойная моча. По данным антеградных пиелограмм был заподозрен туберкулез почек и больная направлена в урогенитальное отделение РСНПМЦФиП для обследования и лечения.
При поступлении. Общее состояние средней тяжести. Кожа и видимые слизистые бледные. Сердечные тоны несколько приглушены. АД 100/60 мм рт. ст., пульс ритмичный 90 уд. в мин. Дыхание везикулярное ослабленное, над всей поверхностью легких выслушиваются единичные сухие хрипы. Температура тела 38-39°С.
В правой поясничной области два нефростомических дренажа. Симптом поколачивания положительный справа. Правая почка пальпируется, болезненна. Верхний нефростомический дренаж не функционирует. Диурез в сутки по нефростомическому дренажу 1,0-1,2 л гнойной мочи с удельным весом 1003-1005, самостоятельно из мочевого пузыря до 1,5-2,0 л.
Общий анализ крови: Hb 104 г/л; эритроциты 3,3-10 /л; лейкоциты 5,1-109/л; п/я 1%; с/я 59% , лимфоциты 32%; моноциты 7%; эозинофилы 1%; СОЭ 30мм/ч.
Общий анализ мочи: цвет соломенно-желтый, мутная, реакция кислая, белок 0,66%о, лейкоциты и эритроциты сплошь в поле зрения, эпителиальные клетки 5-10/1, соли оксалаты, бактерии ++.
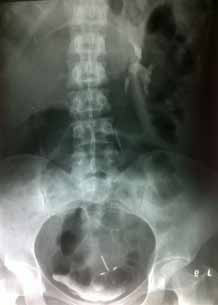
Рисунок 1. Экскреторная урограмма больной С. выполненная на 45 минуте. Выделительная функция справа не определяется, контрастом заполнен мочевой пузырь, ЧЛС и мочеточник слева, имеется изъеденность сводов чашечек.
Исследование мочи из нефростомического дренажа и из мочевого пузыря методом флуоресцентной микроскопии: микобактерии не выявлены.
В биохимическом анализе крови: мочевина 6,8 ммоль/л, креатинин 72 мкмоль/л.
УЗИ: правая почка на обычном месте, контуры неровные, четкие, размеры 10,5х4,5 см. В верхнем полюсе имеется полостное образование 2,5х3 см с неровными контурами и эхосигналом от дренажа. В ЧЛС имеется эхосигнал от дренажа. Паренхима повышенной эхогенности, толщина почечной паренхимы (ТПП) 1,6-1,8 см. Левая почка 11х5 см, контуры ровные, четкие. Паренхима однородная, обычной эхогенности, ТПП 1,82,0 см. ЧЛС не расширена, камней и образований нет.
На экскреторных урограммах: выделительная функция правой почки не определяется в течение 3 часов. Слева выделительная функция сохранена, ЧЛС деформирована, визуализируется изъеденность сводов чашечек по типу папиллита (рисунок 1).
На антеградных пиелограммах имеется большая полость с неровными контурами, дренированная катетером Малеко, полость деструкции в верхнем полюсе сообщается с ЧЛС, выявлены множественные стриктуры мочеточника (рисунки 2, 3).
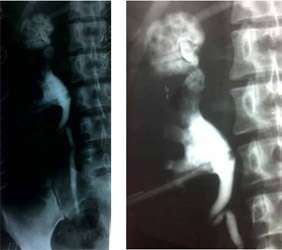
Рисунок 2. Рисунок 3. Антеградные пиелограммы справа больной С. Большая полость верхнем полюсе с неровными контурами, дренированная катетером Малеко, сообщается с ЧЛС, имеется также дренажная трубка в ЧЛС установленная через нижнюю чашечку, множественные стриктуры в верхней и средней трети мочеточника.
На основании вышеизложенного был постановлен диагноз: «Кавернозный туберкулез правой почки, нефункционирующая правая почка. Нефростомы справа. Туберкулезный папиллит слева. Туберкулезный уретерит справа. Инфекция мочевых путей. Сепсис».
Больной после предварительной специфической химиотерапии изониазидом, рифампицином, пиразинамидом, стрептомицином, левофлоксацином проведено оперативное лечение: нефруретерэктомия справа.
Макропрепарат: удаленная почка 10,5 х 4,7 см, контуры неровные. В верхнем полюсе имеется полостное образование с плотными стенками размером 2,7 х 3 см (рисунок 4). На разрезе данная полость заполнена множеством мелких эхинококковых кист (рисунок 5). Стенки кисты представлены плотной хитиновой оболочкой. Ткань паренхимы желтоватого цвета. В просвете ЧЛС гнойная мутная моча. Макроскопически данных за туберкулез не выявлено.
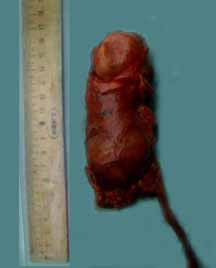
Рисунок 4. Макропрепарат удаленная правая почка, в верхнем полюсе кистозное образование.

Рисунок 5. Макропрепарат удаленная правая почка на разрезе. В верхнем полюсе имеется большая эхинококковая киста с множеством дочерних кист.
Гистологическое исследование макропрепарата: эхинококкоз правой почки, нефросклероз, пионефроз. Послеоперационное течение гладкое.
Больная в послеоперационном периоде получила специфическую терапию: цефперазон с сульбактамом по 2,0 г в сутки, метронидазол по 1,0 г в сутки, изониазид 0,6 г, пиразинамид 1,0 г в сутки, этамбутол 0,8 г в сутки, стрептомицин по 1,0 в сутки, албендазол 0,8 г в сутки.
При контрольном исследовании мочи на микробную флору (среда Левинштейна-Йенсена) выявлен рост микобактерий туберкулеза.
Заключение
Представленное наблюдение описывает очень редкое сочетание эхинококкоза и туберкулеза почки.
Ретроспективный анализ антеградных пиелограмм, позволил выявить наличие мелких дефектов наполнения округлой формы, что характерно для дочерних эхинококковых кист. Первоначально эти дефекты были интерпретированы как пузырьки воздуха, которые попали во время дренирования почки и антеградной пиелографии.
Следует отметить, что у больной в общем анализе крови эозинофилии не наблюдалось. Отхождения мелких эхиноккоковых кист по нефростомическим дренажам выявлено не было. Однако нефростомические дренажи функционировали не адекватно, в связи с нарушением оттока мочи наблюдалась гектическая температурная реакция и, как следствие, септическое состояние больной.
Данное наблюдение показало необходимость тщательного детального анализа рентгенологической картины. Первоначально предполагаемая полость деструкции (каверна) на антеградных пиелограммах, оказалась эхинококковой кистой, заполненной дочерними кистами.
Учитывая, что страны Центральной Азии, в том числе и Узбекистан, являются эндемической зоной по эхинококкозу, следует всегда быть настороженным в отношении эхинококкоза почек. Следует отметить, что дифференциальная диагностика сочетанного туберкулеза и эхинококкоза почек представляет значительные трудности. При установлении сочетанной патологии больным необходимо проводить одномоментное лечение противотуберкулезными и антигельминтными препаратами в течение длительного времени, а также необходимо исключить эхинококкоз другой локализации в организме.
Ключевые слова: туберкулез почки, эхинококкоз почки. Keywords: renal tuberculosis, renal hydatid cyst.
Литература
- Абдуллаев А.Г. Возможности современных методов диагностики и хирургического лечения кист печени // Хирургия.1990. № 8. С. 157-163.
- Акилов Х.А., Назыров Ф.Г., Девятов А.В., Хашимов Ш.Х. Диагностика и лечение эхинококкоза печени у больных циррозом печени // Материалы международного симпозиума. Хирургия эхинококкоза. Хива. 26-27 апреля, 1994 г. С. 55-56.
- Акматов Б.А., Кенжаев М.Г. Значение комплексного обследования населения при выявлении эхинококкоза / «Диагностика и лечение эхинококкоза». Баку. 1987. С. 8.
- Алиев М.А., Бейсебаев А.А., Иоффе Л.Ц. Диагностика и хирургическое лечение эхинококкоза легких // Грудная хирургия. 1984. № 3. С. 40-42.
- Руководство по урологии. Т. 2. Под ред. Н.А Лопаткина. М. Медицина. 1998. С. 630-693.
- McAleer S.J., Johnson C.W., Johnson W.D. Parasitic diseases of the genitourinary system / Campbell-Walsh urology.9th ed./ editor-in-chief A.J. Wein. Philadelphia: Saunders-Elsevier. 2007. P. 448-467.
- Кариев Т.М., Абдулкасимов С.П. Сочетание туберкулеза и эхинококкоза легких // Хирургия Узбекистана. 2003. № 2. С. 69-70.
- Jeremic D., Plavec V., Beric M. Echinococcosis and tuberculosis of the left kidney // Med. Pregl. 1954. Vol. 7. № 6. P. 476-479.
От редакции. Данное наблюдение публикуется в связи с редким сочетанием туберкулеза и эхинококкоза почки и трудностями диагностики. В эндемичных районах необходимо учитывать возможность такой сочетанной патологии и более тщательно анализировать клинику, данные лабораторных, ультразвуковых и рентгенологических исследований.






